髋关节评定表
髋关节术前术后评定

常用量表
临床评定项目可以单独评定,但由于项目繁杂,目前,各国普遍倾向于采用便于交 流的髋关节Harris评估量表。是目前国内外最为常用的评定标准,用来评估髋关节炎的 程度和全髋关节置换手术的效果。疼痛和功能性活动的权重比较重大,合计91分,关节活 动所占权重比较小,一方面,人们认为宁可要一个不动而不痛的髋关节,也不要一个活动 而疼痛的髋关节,另一方面,ROM的测量结果因测量者不同而差异较大,权重过大会导致 评分结果的重复性差。
如疼痛,僵硬及其他关节情况。并检查脊柱活动性,记录腰椎曲度的变化。 (5)疼痛:何时发生,休息?负重? (6)神经系统功能:注意患肢有无神经系统功能障碍 (7)既往史:心、肺、肝等情况、排除身体重要器官疾病及过敏史 (8)下肢的长度 (9)下肢的围度 (10)X线检查:双侧髋关节的骨盆正位片和患侧髋关节蛙式位片 (11)髋关节功能评定
30
可忍受,日常活动稍受限,但能正常工作,偶服比阿 20 司匹林强的止痛药
有时剧痛但不必卧床,活动严重受限,经常服用比阿 10 司匹林强的止痛药
因疼痛被迫卧床、跛行;卧床也有剧痛;病废
0
生活能力项目得分
一步一阶 ,不用手扶
4
一步一阶 ,用手扶
2
用某种方法能上楼
1
不能上下楼
0
有能力进入公共交通工具内
1
常见并发症
1、下肢深静脉血栓形成及坠积性肺炎 最常见最严重并发症 2、疼痛、水肿 冰敷:消肿减痛 低频:经皮 目测类比法(VAS)≥5可选择药物镇痛 3、脱位 术后5周是脱位的高危时期 假体放置不当 手术部位肌肉瘫痪 4、异位骨化
人工髋关节置换术康复目标
(1)解除或缓解疼痛,恢复体力,恢复患者日常生活协调性,提高生活质量。 (2)改善关节周围肌肉的力量,重建关节的稳定性。 (3)改善置换后关节的活动度,重建关节良好的功能 (4)改善和纠正患者因长期疾病所造成的不正常的姿势和步态 (5)防止关节僵硬和肌肉萎缩。 (6)加强对置换关节的保护,延长关节使用的寿命。
髋关节功能评定记录表

髋关节功能评定记录表
内容
评定标准
得分
小计
1.疼痛(40分)
无痛
40
轻度:偶有疼痛
30
中度:步行时痛,休息后缓解,偶尔需服止痛药
20
重度:步行时痛重,休息后减轻,有自发痛,常用止痛药
10Hale Waihona Puke 极重度:持续性自发痛,不能行走
0
2.活动度
(20分)
正常或接近正常:屈曲>90°,内外旋>30°,外展>30°
15
明显受限:双拐可行走>300m;使用单拐可行走<100m;无拐仅能室内活动
5
卧床
0
4.日常生活活动(10分)
a.上楼
正常不用扶手
3
正常但用扶手
2
不能上楼
0
b.穿脱鞋袜
容易
3
困难
2
不能
0
c.坐
能坐普通椅子>1h
4
坐高椅>1/2h
3
坐高椅<1/2h
2
不能坐
0
评定者:评定日期:年月日
总分
说明:髋关节功能等级和疗效评分:
20
良好:屈曲>60°,内外旋>20°,外展>20°
15
尚可:屈曲>30°,内外旋>10°,外展>10°
10
差:屈曲>30°,外展<10°,内外旋无
5
无:屈曲<10°或强直
0
3.步行能力
(30分)
正常或基本正常:长距离行走时有轻度跛行
30
轻度受限:轻度跛行,不用拐,30min可行2000m
髋关节评定表

目前,髋关节的功能评分标准众多,但多为几种基本评分标准的改良或演变。
其中,国内的评价标准有北京方案(1982),北戴河标准(1993)和分项百分制髋评分(1994)。
国外有很多种评价标准,如:Larson评分(1963)、Goodwin 评分(1968)、Harris评分(1969)、Adersson评定法(1972)、美国特种外科医院(hospital for special surgery,HSS)评分(1972)、Charnley改良的Merl D’Aubigne评分标准(1972)、Mayo评分标准(1985)、JOA髋评分等评价标准。
其中有许多评分法是20世纪五六十年代发明的,其代表为Charnley评分和Merl D’Aubigne评分。
这些评分的主要内容包括疼痛、行走和关节活动等。
总分多采用18分制,评分结果根据总分多用优、良、中、差的形式表示。
这类评分法的准确性主要依赖优至差所对应的总分的差别。
Harris评分主要在北美应用,Charnley评分则多在欧州应用, 国内多应用Harris 评分、北京方案、北戴河标准和分项百分制髋评分。
一:Charnley评分:(18分制)该标准最早由Ferguson和Howorth于1931年提出,1972年,Charnley的改进标准得到欧州国家的广泛认可,使用者甚多。
该系统虽历经修改,但考评的内容未作变动,共有疼痛、功能和活动度3项,每项6分。
Charnley的改进包括在评分前先将患者按行走能力分为三类的概念:即A类表示患者仅一侧髋关节受累,无其他影响患者行走能力的伴发病;B类患者双侧髋关节均受累;C类患者患有其他影响行走的疾患,如类风湿关节炎、偏瘫、衰老及严重的心肺疾病。
Charnley认为,A类和行双侧髋关节成形术的B 类患者适于进行三项指标的全面考评,而仅行一侧髋关节手术的B类和所有C 类患者,只适宜进行疼痛和活动范围的评估而对其行走能力的评定应谨慎进行。
下肢Fug l-Meyer评定量表(运动功能) (FMA)
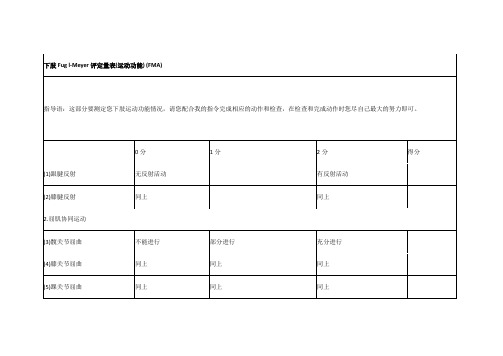
指导语:这部分要测定您下肢运动功能情况,请您配合我的指令完成相应的动作和检查,在检查和完成动作时您尽自己最大的努力即可。
0分
1分
2分
得分
(1)跟腱反射
无反射活动
有反射活动
(2)膝腱反射
同上
同上
2.屈肌协同运动
(3)髋关节屈曲
不能进行
部分进行
充分进行
(4)膝关节屈曲
同上
同上
同上
(5)踝关节屈曲
同上
同上
同上
3.伸肌协同运动
(6)髋关节伸展
没有运动
微弱运动
几乎与对侧相同
(7)髋关节内收
同上
同上
同上
(8)膝关节仲展
同上
同上
同上
(9)膝关节跖屈
同上
同上
同上
(10)膝关节屈
无主动运动
膝关节能从微伸位屈
屈曲≥90°
髋关节评分表(Harris)

稍有跛行
8
中等跛行
5
严重跛行
0
行走辅助器(平稳舒适行走)
不需
11
单手杖长距离
7
多数时间用单手杖
5
单拐
3
双手杖
2
双拐
0
完全不能走
0
距离
不受限
11
1公里以上
8
500米
5
室内活动
2
卧床或依赖轮椅
0
畸形
无任何畸形(4分)
4
固定的屈曲挛缩畸形≧30°(-1分)
固定的内收畸形≧10°(-1分)
固定的伸展内收畸形≧10°(-1分)
附注1:
90~100分…….优80~89分……..良
70~79分……..可<70分………..差
附注2:方框内标有“分”的填具体分数;方框内标有“°”的填具体度数;
方框内无任何标志的只需在相应项打“√”,肌力项除外。
姓名:住院号:临床诊断:术式:
第次记录时间:年月日
得分:
人工全髋关节疗效评分标准(满分100分)
疼痛
程度
表现
评分
无
44ቤተ መጻሕፍቲ ባይዱ
弱
偶痛,不影响功能
40
轻度
一般活动可,过量活动后偶有中度疼痛
30
中度
可忍受,日常活动稍受限,但能正常工作,偶服比阿司匹林强的止痛药
20
剧烈
有时剧痛,但不必卧床,日常活动受限,经常服比阿司匹林强的止痛药
肢体短缩﹥3.2厘米(-1分)
活动范围(指数值由活动度数与相应的指数相乘而得)
前屈
0°~45°×1.0
45°~90°×0.6
临床常用的womac量表评定

临床常用的womac量表评定(最新版)目录1.WOMAC 量表的定义和作用2.WOMAC 量表的评定标准和方法3.WOMAC 量表在临床上的应用4.WOMAC 量表的优点和不足正文一、WOMAC 量表的定义和作用WOMAC(Western Ontario and McMaster Universities Arthritis Index)量表是一种常用的评定关节炎症状和残疾程度的工具。
它主要用于评估膝关节和髋关节的疼痛、僵硬和功能受限程度,从而为临床医生提供病情评估的依据。
二、WOMAC 量表的评定标准和方法WOMAC 量表包含三个部分,分别是疼痛、僵硬和功能。
每个部分都有相应的评定标准和方法。
1.疼痛评定:主要评估患者在过去 48 小时内膝关节和髋关节的疼痛程度。
疼痛程度的评估采用视觉模拟量表(VAS),范围从 0(无疼痛)到100(最剧烈的疼痛)。
2.僵硬评定:主要评估患者在早晨起床后和久坐后膝关节和髋关节的僵硬程度。
僵硬程度的评估采用时间量表,范围从 0(无僵硬)到 120(最严重的僵硬)。
3.功能评定:主要评估患者在过去 48 小时内膝关节和髋关节的功能受限程度。
功能受限程度的评估采用活动量表,范围从 0(无受限)到 6(最大程度的受限)。
三、WOMAC 量表在临床上的应用WOMAC 量表在临床上广泛应用于评估关节炎、关节损伤、关节手术后等疾病的症状和残疾程度。
通过 WOMAC 量表的评估,临床医生可以了解患者的病情,制定合适的治疗方案,监测病情的变化,评估治疗效果等。
四、WOMAC 量表的优点和不足1.优点:WOMAC 量表具有较高的信度和效度,可以较为准确地评估患者的症状和残疾程度;操作简便,易于推广和应用。
(完整版)髋关节评分表(KSS)

(完整版)髋关节评分表(KSS)髋关节评分表(KSS) 完整版髋关节评分表(KSS) 是一种经常用于评估髋关节疾病病情的工具。
它可帮助医生和研究人员对患者的髋关节功能进行评估和分类。
本文将介绍髋关节评分表(KSS) 的完整版。
1. 背景信息髋关节评分表(KSS) 是由日本骨科学家Matsuda Y等人于1984年开发的。
该评分表主要用于评估髋关节疼痛、功能性障碍和生活质量,适用于髋关节炎、髋关节置换术等相关疾病。
2. 评分项目髋关节评分表(KSS) 包含两部分评分项目:疼痛评分和功能评分。
2.1 疼痛评分髋关节疼痛评分根据病人在日常活动中的疼痛程度进行评估。
评分范围从0到100分,越高表示疼痛程度越轻。
常见的评分标准包括:- 0分:严重疼痛,无法承受日常活动- 100分:无疼痛,可以自由活动2.2 功能评分髋关节功能评分主要用于评估患者的活动能力以及受限程度。
评分范围从0到100分,越高表示功能越好。
常见的评分标准包括:- 0分:无法进行日常活动- 100分:可以进行常规活动,如跑步、爬楼梯等3. 使用方法髋关节评分表(KSS) 的使用方法相对简单。
医生或研究人员可以通过面对面的访谈,让患者根据自己的感受进行评分。
4. 应用领域髋关节评分表(KSS) 主要应用于髋关节炎的诊断、治疗和康复过程中。
它可以帮助医生了解患者病情的严重程度,并制定相应的治疗方案。
5. 结论髋关节评分表(KSS) 是一种简单、有效的评估髋关节功能和疼痛程度的工具。
它在髋关节疾病的诊断和治疗中具有重要的应用价值。
不同的疼痛和功能评分可以为医生提供有关患者病情和康复进展的重要参考。
以上是髋关节评分表(KSS) 的完整版文档,希望对您有所帮助。
(完整版)髋关节JOA评分表格
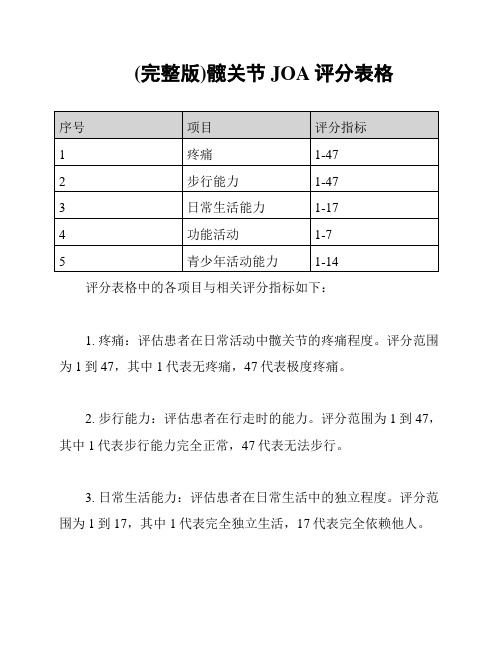
(完整版)髋关节JOA评分表格
评分表格中的各项目与相关评分指标如下:
1. 疼痛:评估患者在日常活动中髋关节的疼痛程度。
评分范围为1到47,其中1代表无疼痛,47代表极度疼痛。
2. 步行能力:评估患者在行走时的能力。
评分范围为1到47,其中1代表步行能力完全正常,47代表无法步行。
3. 日常生活能力:评估患者在日常生活中的独立程度。
评分范围为1到17,其中1代表完全独立生活,17代表完全依赖他人。
4. 功能活动:评估患者在进行各种功能活动时的能力。
评分范
围为1到7,其中1代表能够完全自如地进行各种功能活动,7代
表无法进行任何功能活动。
5. 青少年活动能力:评估患者在青少年时期的活动能力。
评分
范围为1到14,其中1代表活动能力完全正常,14代表无法进行
任何活动。
以上是髋关节JOA评分表格的完整版,通过对患者进行评估,可以了解其在疼痛、步行能力、日常生活能力、功能活动和青少年
活动能力等方面的情况。
评估结果将有助于医务人员制定针对患者
个体的治疗计划和康复方案。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
目前,髋关节的功能评分标准众多,但多为几种基本评分标准的改良或演变。
其中,国内的评价标准有北京方案(1982),北戴河标准(1993)和分项百分制髋评分(1994)。
国外有很多种评价标准,如:Larson评分(1963)、Goodwin 评分(1968)、Harris评分(1969)、Adersson评定法(1972)、美国特种外科医院(hospital for special surgery,HSS)评分(1972)、Charnley改良的Merl D’Aubigne评分标准(1972)、Mayo评分标准(1985)、JOA髋评分等评价标准。
其中有许多评分法是20世纪五六十年代发明的,其代表为Charnley评分和Merl D’Aubigne评分。
这些评分的主要内容包括疼痛、行走和关节活动等。
总分多采用18分制,评分结果根据总分多用优、良、中、差的形式表示。
这类评分法的准确性主要依赖优至差所对应的总分的差别。
Harris评分主要在北美应用,Charnley评分则多在欧州应用, 国内多应用Harris 评分、北京方案、北戴河标准和分项百分制髋评分。
一:Charnley评分:(18分制)
该标准最早由Ferguson和Howorth于1931年提出,1972年,Charnley的改进标准得到欧州国家的广泛认可,使用者甚多。
该系统虽历经修改,但考评的内
容未作变动,共有疼痛、功能和活动度3项,每项6分。
Charnley的改进包括在评分前先将患者按行走能力分为三类的概念:
即A类表示患者仅一侧髋关节受累,无其他影响患者行走能力的伴发病;B类患者双侧髋关节均受累;C类患者患有其他影响行走的疾患,如类风湿关节炎、偏瘫、衰老及严重的心肺疾病。
Charnley认为,A类和行双侧髋关节成形术的B 类患者适于进行三项指标的全面考评,而仅行一侧髋关节手术的B类和所有C 类患者,只适宜进行疼痛和活动范围的评估而对其行走能力的评定应谨慎进行。
并且该表格评定标准相对单一,每项标准的分值所占比重相同,没有侧重,最终结果可能无法准确客观的反应患者康复的情况。
二:Merle D’ Aubigne 髋关节功能评价(18分制)
髋关节功能评价常用的是Merle D’ Aubigne 评分方法。
Merle D’ Aubigne 髋关节功能评价(附表),分别从A:疼痛、B:运动幅度、C:步行三方面评价,三项相加17或18分为优,13—16分为良,9—12分为中,8分或以下为差。
A.疼痛
0分: 持续剧烈疼痛
1分:疼痛影响睡眠
2分:活动时痛
3分:疼痛可忍受,允许一定活动
4分:活动后痛,休息后消退
5分:偶有轻度痛
6分:无疼痛
B.运动幅度
0分:髋关节强直在畸形位
1分:髋关节强直在功能位
2分:屈40°以内,可少许外展
3分:屈40°—60°
4分:屈60°—80°,可系鞋带
5分:屈80°—90°,外展25°
6分:屈90°以上,外展40°
C.步行
0分:卧床
1分:用拐杖能走几步
2分:行走时间、距离明显受限
3分:用手杖行走不足1小时,不用手杖行走困难
4分:手杖行走1小时以上,不用手杖可短距离行走
5分:行走不用手杖,轻度跛行步行正常
6分:步行正常
该标准是经Charnley评定标准改良而来,但其主要标准还是和Charnley一样,分为疼痛、步行和活动度三种,较为单一,没有侧重点。
其相对于Charnley标准优点是对最终的评定得分增加了等级的评价,例如优,良,中,差四个等级。
三:北京评分标准(18分制)
1982年,我国专家讨论提出了国内自己的《髋关节置换评定标准试行方案》。
它以关节疼痛、功能和活动三者为主要项目。
每项分成6级,每级记1分,6级最好,1级最差。
疗效总评定由很差至优良也分成6级:优良:16~18分;很好:13~15分;好:10~12分;尚可:1~9分;差:4~6分;很差:3分。
该方案较上述两方案详细全面、适用、易于对比。
四:Harris 髋关节功能评分标准(百分制)
Harris评分是一个广泛应用的评价髋关节功能的方法,常常用来评价保髋和关节置换的效果。
满分100分,90分以上为优良,80-89分为较好,70-79分为尚可,小于70分为差。
姓名:_____性别:__年龄:__床号:__住院号:_____电话:_____
诊断:___________________________________项目得分项目得分
共得分:______测定者:______测定时间:______Harris评分标准的百分制评分法在北美广泛应用, 国内以及世界其他地区也有很多学者采用这种评价方法。
Harris评分的内容包括疼痛、功能、畸形和关节活动度四个方面,其分数分配比例为44:47:4:5。
从分数分配比例上可以看出,Harris 评分比较重视术后疼痛和关节功能的变化,而关节活动的权重较小。
一方面,其认为宁可要一个不动而不痛的髋关节,也不要一个活动而疼痛的髋关节;另一方面,其认为关节活动度的测量结果因测量者不同而差异较大,权重过大会使评分结果重复性差。
五:髋关节功能评定记录表(该表是我国李子荣根据国外量表修订的)
说明:髋关节功能等级和疗效评分:
效果总评分疼痛评分
-------------------------------
优91-100 40
良76-90 ≥30
尚可50-75 ≥20
差≤49≤10
该表和Harris评分标准总体上比较相似,相比Harris评分表它少了关节畸形评定这一标准,但是该表中日常活动和活动度所占比重较Harris评分表大,各项标准的分值更将均衡,即
包含了患者主观标准(疼痛、日常活动)也包含了客观标准(活动度和步行能力)。
综上所述,我个人认为第五个评定表最为合理,适用于临床康复评定,其较目前临床上常用。
Harris评分表各项标准的分值分配合理,患者主观感受(疼痛、日常活动)和客观标准(活动度和步行能力)各占50%,受患者主观感受的影响较其他几个方案小,且所设定的标准内容更全面。
