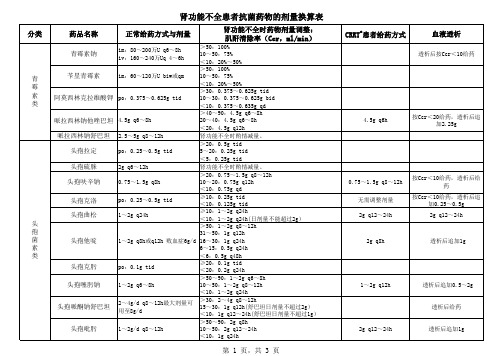
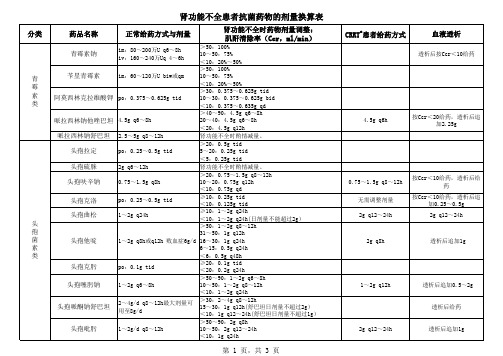
常用抗菌药物代谢途径及肝肾功能损伤时使用量
肾功能不全时,哪些抗菌药要调整剂量?4张表格帮你轻松搞定

肾功能不全时,哪些抗菌药要调整剂量?4张表格帮你轻松搞定4张表格告诉你!我们知道,肾脏在药物代谢、排泄方面起着不可或缺的作用,但随着病程的变化,药物的给药次数增加、用药剂量加大、用药时间过长等会加重肾脏的负担,产生“肾毒性”。
对于老人和肾功能不全患者,用药更应谨慎。
但肾功能不全时就不能使用抗生素了吗?或者该怎么使用抗生素较为合理?通过4个案例和4张表格,我们来总结常用抗菌药(青霉素类、头孢菌素类、大环内酯类、喹诺酮类抗菌药)的剂量调整。
青霉素类抗菌药怎么调?案例1:患者,男,86岁,身高168cm、体重62.8kg,血肌酐155μmol/L↑(正常值59-104μmo l/L,不同检测方法参考范围略有出入)。
临床医师给予替卡西林克拉维酸钾3.2g,静脉滴注,每8h给药一次。
这个用药剂量是否合理?需要调整吗?▎用药分析首先我们根据案例中的信息,按照血肌酐计算公式进行计算:肌酐清除率=[(140-年龄)×体重(kg)]/[0.818×血肌酐(umol/L)] 可以和小编简单计算一下,肌酐清除率约为26.7ml/min。
要知道当患者的肌酐清除率为10-30ml/min时,应该减少替卡西林克拉维酸钾的剂量。
因此,将替卡西林克拉维酸钾的剂量可调整为1.6g ,给药间隔时间不变。
若患者的肌酐清除率为>30ml/min时,可以考虑上面案例中提到的剂量。
▎给药建议对于肾功能不全的患者,给予青霉素类抗菌药应该注意调整剂量:对轻中度肾功能不全患者,无需调整剂量;对重度肾功能不全的患者,应该调整药物剂量或者延长用药时间间隔。
这些需要调整剂量的药物详见表1。
(点击查看大图)头孢菌素类抗菌药怎么调?案例2:患者,女,85岁,身高156cm,体重56kg,血肌酐236μmol/L↑(正常值45-84μmol/L,不同检测方法参考范围略有出入)。
临床医师给予头孢哌酮-舒巴坦(1.0g:0.5g)3.0g,静脉滴注,每12h给药一次。
常用抗菌药物代谢途径及肝肾功能损伤时使用量

肝、肾清除
具有肝毒性,避免使用
禁用
大环内酯类
罗红霉素
肝清除
减量慎用
阿奇霉素
肝清除
减量慎用
原治疗量使用
林可酰胺类
克林霉素
肝、肾清除
减量慎用
原治疗量使用
林可霉素
肝、肾清除
减量慎用
原治疗量使用
糖肽类
万古霉素
肾清除
原治疗量使用
避免使用
抗感染药物
药动学特点
肝病时应用
肾病时应用
恶唑烷酮类
利奈唑胺
肾清除
原治疗量使用
常用抗菌药物代谢途径及肝肾功能损伤时使用量
抗感染药物
药动学特点
肝病时应用
肾病时应用
青霉素类
哌拉西林
肝、肾清除
严重肝病时减量慎用
严重肾病时减量慎用
美洛西林
肾清除
严重肝病时减量慎用
严重肾病时减量慎用
阿莫西林
严重肾病时减量慎用
青霉素G
肾清除
原治疗量使用
头孢菌素类
头孢唑啉
肾清除
原治疗量使用
减量慎用
头孢他啶
肾清除
原治疗量使用
减量慎用
头孢噻肟
肾清除
减量慎用
头孢哌酮
肝、肾清除
严重肝病时减量慎用
原治疗量使用
头孢曲松
肝、肾清除
严重肝病时减量慎用
原治疗量使用
氨基糖苷类
庆大霉素
肾清除
原治疗量使用
避免使用
阿米卡星
肾清除
原治疗量使用
避免使用
妥布霉素
肾清除
原治疗量使用
避免使用
四环素类
替加环素
肾功能不全患者抗菌药物的剂量调整
0.6~0.7mg/kg q24h
0.4~1.0mg/kg q12h
1~3mg/kg q24h
无需调整剂量 200~400mgq24h 无需调整剂量 0.3~0.6g q24h
3~5mg/kg q24h
0.1g q12~24h 透后给药,100%推荐剂量
无需调整剂量 无需调整剂量
备注 [a]=桑德福抗微生物治疗指南 [b]=国家抗微生物治疗指南 *=连续性肾脏替代治疗 im=肌肉注射 iv=静脉推注 po=口服 1.使用抗感染药物时,剂量应严格按肌酐清除率给药。 2.空白处为目前国内外尚无相关资料参考,应用时可按肾功能不全剂量给药。 3.若有问题可联系药剂科临床药学室,电话:8245(内码)或2515245。
500mg q6~8h
无需调整剂量
0.5~1g q12h
无需调整剂量
6mg/kg q12h(第一个24小时) >50~90:100%
维持4mg/kg q12h
<50:因载体(环糊精)蓄积改口服或停药
首剂70mg,以后50mg qd
无需调整剂量
起始1~5mg/或0.02~ 0.1mg/kg以后每日或隔日增加 5mg至0.75~1mg/kg
正常给药方式与剂量
肾功能不全时药物剂量调整: 肌酐清除率(Ccr,ml/min)
CRRT*患者给药方式
血液透析
>50:1~2g q6~8h
1~2g q6~8h
30~50:1~2g q8~12h 10~29:1~2g q12~24h 5~9:0.5~1g q12~24h <5:0.5~1g q24~48h >70:1~2g q8~12h
1g q12h[a] 1g q8h[b]
按Ccr<10给药,透析后给 药
肾功能不全时抗菌药物怎么用

肾功能不全时抗菌药物怎么用时间:2015-10-22 18:11:57肾脏是泌尿系统的一部分,通过生成尿液清除体内代谢产物及毒物;同时通过重吸收功能保留水份及其他有用物质以调节水、电解质、酸碱的平衡。
肾组织里面充塞了许多的小血管和小管组成了肾脏的基本单元(肾单位)。
每一枚肾脏大约有一百万个肾元。
肾元中的血管球为肾小球。
而与肾小球囊壁相连的U 型小细管称为肾小管。
除了血细胞及大分子的蛋白质不能通过血管壁,血浆中的葡萄糖、尿素、药物及代谢产物都可以经过肾小球滤过。
过滤后的原尿沿着肾小管流动,能将身体所需要的物质例如葡萄糖、水分及某些矿物盐,再吸收回入血。
当然,肾小管的功能还远不止这些,管壁的细胞可以分泌、排泄某些物质例如氢离子、钾离子和某些药物如青霉素。
过滤后的液体转换成尿液,经「肾工厂」纯化后排泄出体外。
肾功能不全对用药的影响1. 排泄药物在人体内的排泄途径很多,大多数的药物是通过肾脏排出体外的。
当肾功能不全时,肾小球和肾小管无法正常的工作,直接导致的结果是药物及其代谢产物的清除降低。
药物和毒素在体内的蓄积随着肾功能不全的严重程度而逐渐加重。
2. 吸收除了排泄,药物的吸收、代谢、分布也受到不同程度的影响。
肾功能不全的患者往往伴有胃肠功能紊乱、植物神经及内分泌紊乱,导致药物吸收减少。
3. 分布药物在体内的分布主要依赖于药物本身的理化性质,以及血浆的蛋白结合率。
肾功能不全时药物的蛋白结合率发生改变,主要体现在酸性药物的蛋白结合率下降。
且体内pH 的变化、低蛋白血症也会影响药物的分布。
肾功能不全如何应用抗菌药?因此我们在给肾功能不全的患者用药时,尤其是应用主要经肾脏排泄或有肾毒性的药物时,往往需要调整剂量以减少毒副作用。
下面我们总结了一些需要调整剂量的抗菌药物:表1:肾功能受损的成人患者抗菌药物剂量调整根据上表,我们可以总结出以下几种药物用法:1. 维持原量或减量使用大环内酯类、多西环素、某些青霉素类(例如氨苄西林、哌拉西林)和头孢菌素类中的头孢曲松、头孢哌酮当属此类。
肾功能不全患者抗菌药物的剂量调整
<10:1~2g q24h >30:2~4g q8~12h 15~30:1g q12h(舒巴坦日剂量不超过2g) <10:1g q12~24h(舒巴坦日剂量不超过1g) >50~90:2g q8h 10~50:2g q12~24h
<10:1g q24h
第 1 页,共 3 页
CRRT*患者给药方式
血液透析
透析后追加0.5~2g 透析后给药
透析后追加1g
分类
头 霉 素 类
碳 氢 霉 烯 类
大 环 内 酯 类
氨 基 糖 苷 类
喹 诺 酮 类
糖 肽 类 林可霉素
四环素类
药品名称
头孢西丁
亚胺培南西司他丁
美罗培南 红霉素 罗红霉素 克拉霉素 阿奇霉素 庆大霉素 阿米卡星
异帕米星
左氧氟沙星 莫西沙星 万古霉素 克林霉素 多西环素
透析后按Ccr<10 加2.25g
0.75~1.5g q8~12h 无需调整剂量 2g q12~24h
按Ccr<10给药,透析后给 药
按Ccr<10给药,透析后追 加0.25~0.5g
2g q12~24h
2g q8h
透析后追加1g
1~2g q12h 2g q12~24h
按Ccr<30给药,透析后给 药
0.5g qd
无需调整剂量
无需调整剂量
>50:正常剂量 1~1.7mg/kg q8h或5mg/kg qd 10~50:正常剂量30~70% q12h
首次剂量:3mg/kg 维持剂量:2mg/kg
透析后2/3常规量
<10:正常剂量20~30% q24~48h
7.5mg/kg q12h 日剂量<1.5g
头孢克洛 头孢曲松
po:0.25~0.5g tid 1~2g q24h
常见抗生素的用药剂量与给药途径

常见抗生素的用药剂量与给药途径抗生素是一类用于治疗感染性疾病的药物,广泛应用于临床实践中。
正确的抗生素剂量和给药途径的选择对于治疗效果和患者健康至关重要。
本文将详细介绍几种常见抗生素的用药剂量和给药途径,以帮助读者更好地了解和应用这些药物。
一、头孢菌素类头孢菌素类抗生素是广谱抗生素,常用于治疗多种感染性疾病。
头孢菌素类抗生素的剂量和给药途径根据具体药物种类和感染病原体的敏感性进行选择。
1.头孢曲松头孢曲松是一种第三代头孢菌素,常用于治疗呼吸道感染、尿路感染等疾病。
成人用药剂量通常为每次1-2g,每日2-3次分次口服。
儿童用药剂量则根据体重进行计算,通常为每日25-50mg/kg分次口服。
2.头孢呋辛头孢呋辛是一种第四代头孢菌素,适用于严重感染的治疗。
成人用药剂量为每次1-2g,每日2-4次分次静脉注射。
儿童用药剂量按照体重计算,通常为每日30-60mg/kg分次静脉注射。
二、青霉素类青霉素类抗生素是最早应用于临床的抗生素之一,具有广泛的抗菌活性。
青霉素类抗生素的剂量和给药途径需要根据感染类型和病原体敏感性进行选择。
1.青霉素G青霉素G常用于治疗链球菌感染、梅毒等疾病。
成人用药剂量为每次1-2百万单位,每日2-4次分次静脉注射。
儿童用药剂量为每千克体重1-2万单位,每日3-4次分次静脉注射。
2.苯唑西林苯唑西林适用于治疗呼吸道、泌尿道和皮肤软组织感染。
成人用药剂量为每次1-2g,每日3-4次分次静脉注射。
儿童用药剂量按照体重计算,通常为每日25-50mg/kg分次静脉注射。
三、氨基糖苷类氨基糖苷类抗生素广谱抗菌活性强,常用于治疗重症感染和耐药菌感染。
氨基糖苷类抗生素的剂量和给药途径需要根据患者的肾功能和药物排泄特性进行调整。
1.庆大霉素庆大霉素是一种常用的氨基糖苷类抗生素,用于治疗严重感染。
成人用药剂量为每次2-3mg/kg,每日2-3次肌肉注射。
儿童用药剂量通常为每日6-7.5mg/kg分次静脉注射。
肝肾功能不全的患者抗菌药物的应用
肝功能减退时抗感染药物应用
需要考虑肝功能减退时对该类药物体内代谢过程的影响程度 肝功能减退时,该类药物及其代谢产物产生不良反应的可能 性
肾功能减退感染患者抗感染药物的应用
抗感染药物
肾功能减退时的应用
红霉素、阿奇霉素、克林霉素、多西环素、米 诺环素、氨苄西林、氨苄西林/舒巴坦、阿莫西 林、阿莫西林/克拉维酸钾、哌拉西林、哌拉西
林/他唑巴坦、美洛西林、苯唑西林、氯霉素、 可应用,按原治疗
利福平、异烟肼、乙胺嘧啶、头孢曲松、头孢
噻肟、头孢哌酮、头孢哌酮舒巴坦、莫西沙星、 量或略减量
1.肝病时不需要调整剂量:主要经肾排泄,氨基糖苷类。 2.严重肝病时,尤其是肝、肾功能均减退时,减量使用:药物经肝、
肾双途径清除,血药浓度升高,但药物本身毒性不大,部分头孢类。
肝功能减退时抗感染药物应用
3.肝病时可使用,需谨慎,必要时减量:主要由肝清除的药,清 除减少,但并无明显不良反应发生。红霉素等大环内酯类(不 含酯化物)、克林霉素、林可霉素。
肾功能减退时抗感染药物应用
3根据患者肾功能减退程度,以及抗感染药物在体内排出途径 及肾毒性调整给药剂量及方法。
主要由肝胆系统排泄或由肝代谢,或经肾和肝胆系统同时排出的抗感染药物,肾 功能减退者,维持原剂量或剂量略减, 主要经肾排泄,药物本身并无肾毒性或仅有轻微的肾毒性的抗感染药物,肾功能 减退者可应用,但剂量需要适当调整。 肾毒性抗感染药物避免用于肾功能减退者,如确有指征使用该类药物时,需进行 药物浓度监测,据以调整给药方案,达到个体化给药;也可按肾功能减退程度(以 内生肌酐清除率为准)减量给药,疗程中需严密监测患者肾功能。
常见注射用抗菌药物用法用量明细表
注射用头孢尼西钠
1.0g
支
肾功正常患者,轻中度感染:成人每日1.0g,每24小时一次;严重感染:可每日2g,每24小时一次,静脉滴注。手术预防感染:手术前1小时单剂量给药1g,术中和术后没有必要再用。必要时如关节成形手术或开胸手术可重复给药2天;剖腹产手术中,应在脐带结扎后才给予本品。
注射用抗菌药物用法用量明细表
分类
药品名称
药品规格
单位
正常成人用法用量
静脉滴注稀释液
滴注时间
青霉素类
注射用青霉素钠(PN)
80万单位
支
成人静脉滴注:一日200万~2000万单位,分2~4次给药。
一次用量用适量0.9%氯化钠注射液稀释,溶媒不宜超过200ml
应新鲜配制,输注时间不宜超过1小时,给药浓度不能超过每分钟50单位,以免发生中枢神经系统毒性反应。
一次常用量溶100ml0.9%氯化钠注射液或5%葡萄糖注射液
–––––––
注射用五水头孢唑林钠
0.5
支
成人常用量:一次0.5~1g(1~2支),一日2~4次静脉给予;严重感染可增至一日6g(12支),分2~4次静脉给予。 预防外科手术感染用药:术前0.5~1小时静脉给药1g,手术时间超过6小时者术中加用0.5~1g,术后每6~8小时0.5~1g,至术后24小时止。
–––––––
滴速不超过10ml/min
其他抗菌药物
注射用盐酸万古霉素
500mg
支
肾功能正常的病人:成人:每日常用剂量为2g,可分为每6小时0.5g或每12小时1g,每次静滴在60分钟以上。可根据年龄、体重、症状适量增减。老年人每12小时500mg或每24小时1g,每次静滴在60分钟以上。
主要经肾排泄的药物宜减量或延长给药时间
•主要经肾排泄的药物宜减量或延长给药时间。
•对肾有毒的药物,如两性霉素B、万古霉素及氨基甙类等,宜避免使用。
•对肾功能无损害或损害不大的药物在一般情况下,可按常规给药,但要求肝功能必须正常。
•肾功能轻、中和重度减退的给药量分别为正常剂量的2/3~1/2,1/2~1/5和1/5~1/10。
某些药物虽然主要由肝脏清除,但肝功能减退时,并无明显毒性反应发生,这些药物仍可应用,必要时减量,如红霉素、林可霉素。
•某些药物主要经肝清除,肝功能减退时,有明显毒性反应发生,应避免使用这类药物,如氯霉素、利福平、异烟肼、磺胺类、两性霉素B、四环素类。
•药物经肝、肾双途径排泄,同时有肾功能损害时,需减量应用,如哌拉西林、头孢曲松。
•药物主要由肾排泄,肝功能减退时不需调整剂量。
如氨基糖甙类、青霉素、万古霉素。
耐药菌种类:产超广谱β-内酰胺酶细菌(Extended spectrum beta lactamases ESBLs) 耐甲氧西林葡萄球菌(methecillin resistance staphylococcus,MRS)。
耐青霉素肺炎链球菌(penicillin resistant streptococcus pneumonia PRSP)耐万古霉素肠球菌(vancomycin resistant enteroccoccus,VRE)产Ⅰ型β-内酰胺酶(AmpC 酶)的革兰阴性杆菌铜绿假单胞菌不动杆菌属嗜麦芽窄食单胞菌•合理:绝对适应证;细菌对药物敏感;剂量、给药方法正确、无配伍禁忌,疗程3~7天;预防用药为术前<2h,术后<3天•基本合理:相对适应证;细菌对药物敏感或中度敏感;剂量、给药方法正确,无配伍禁忌,疗程2~10天;预防用药为手术当天术后7天。
•不合理:无适应证;细菌对药物不敏感;剂量、给药方法不妥,有不合理配伍;疗程<1天或>10天;预防用药为术前>1天或术后>8天。
特殊病理生理条件下抗菌药物使用原则与剂量调整
特殊病理生理条件下抗菌药物使用原则与剂量调整
何礼贤复旦大学附属中山医院
一肾功能衰退情况下的用药
(首先区分这些药物是由肝胆系统排泄还是由泌尿系统排泄)
1、主要有肝胆系统排泄,或经肾脏和肝胆系统所谓“双通道”排出者,维持原剂量或略减;
2、主要经肾排泄者,按照肾功能减退程度(以内生肌酐清除率为准)调整给药方案;
3、肾毒性药物避免使用;如果另无选择、确实需要时,需要监测血药浓度,个体化给药,疗程中需严密监测患者肾功能;
4、接受肾脏替代治疗患者应根据腹膜透析、血液透析和血液滤过对药物的清除情况进行调整;
肾功能减退患者抗菌药物的应用(图表)
二、急性肾损伤(AKI)抗菌药物使用
1、不建议AMG治疗感染,除非无其他更合适的、低肾毒性替代药物(2A);
2、肾功能正常且稳定的患者,使用AMG时建议每天单次给药(2B);
3、每天多次给药》24小时,推荐监测AMG血药浓度(1A);
4、每天单次给药》48小时,建议监测AMG血药浓度(2C);
5、建议有条件的患者表面或局部使用氨基糖苷类药(如呼吸道气雾剂,缓释颗粒),不建议静脉使用;
6、建议使用两性霉素脂质体,而非普通两性霉素(2A);
7、在同等疗效的前提下,推荐唑类抗真菌药和/(或)棘白菌素类药而非普通两性霉素B(1)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
·
抗感染药物药动学特点肝病时应用肾病时应用
青霉素类
哌拉西林肝、肾清除严重肝病时减量慎用严重肾病时减量慎用美洛西林肾清除严重肝病时减量慎用严重肾病时减量慎用阿莫西林严重肾病时减量慎用
青霉素 G肾清除原治疗量使用
头孢菌素类
头孢唑啉肾清除原治疗量使用减量慎用
头孢他啶肾清除原治疗量使用减量慎用
头孢噻肟肾清除减量慎用
头孢哌酮肝、肾清除严重肝病时减量慎用原治疗量使用
头孢曲松肝、肾清除严重肝病时减量慎用原治疗量使用
氨基糖苷类
庆大霉素肾清除原治疗量使用避免使用
阿米卡星肾清除原治疗量使用避免使用
妥布霉素肾清除原治疗量使用避免使用
四环素类
替加环素肝、肾清除严重肝病时减量慎用原治疗量使用
四环素肝、肾清除具有肝毒性,避免使用禁用
大环内酯类
罗红霉素肝清除减量慎用
阿奇霉素肝清除减量慎用原治疗量使用
林可酰胺类
克林霉素肝、肾清除减量慎用原治疗量使用
林可霉素肝、肾清除减量慎用原治疗量使用
糖肽类
万古霉素肾清除原治疗量使用避免使用
-
·
抗感染药物药动学特点肝病时应用肾病时应用
恶唑烷酮类
利奈唑胺肾清除原治疗量使用原治疗量使用
喹诺酮类
左氧氟沙星主要肾清除原治疗量使用减量慎用
诺氟沙星肝、肾清除原治疗量使用
环丙沙星肝、肾清除严重肝病时减量慎用严重肾病时减量慎用
莫西沙星肝、肾清除严重肝病时减量慎用原治疗量使用
咪唑衍生物
甲硝唑肝、肾清除严重肝病时减量慎用严重肾病时减量慎用替硝唑肾清除减量慎用原治疗量使用
-。
