阻塞性睡眠呼吸暂停低通气综合征相关科普知识锦囊(上篇)
睡眠呼吸暂停低通气综合征的健康宣教

睡眠呼吸暂停低通气综合征的健康宣教睡眠呼吸暂停低通气综合征 (Sleep Apnea Hypopnea Syndrome, SAHS) 是一种常见的睡眠障碍,主要特征是在睡眠过程中反复出现呼吸暂停或者呼吸通气不畅,严重影响患者的睡眠质量和生活质量。
下面是有关睡眠呼吸暂停低通气综合征的健康宣教:一、什么是睡眠呼吸暂停低通气综合征?二、睡眠呼吸暂停低通气综合征的危害是什么?1.影响睡眠质量:患者反复出现呼吸暂停或者呼吸通气不畅,夜间睡眠质量明显下降,白天易出现嗜睡、疲劳等症状。
2.心血管系统的危害:睡眠呼吸暂停低通气综合征与高血压、心脏病等心血管疾病密切相关,严重病例可能导致心脏病发作甚至猝死。
3.精神情绪问题:睡眠质量下降,容易导致情绪不稳定、抑郁等心理问题。
4.增加事故风险:患有睡眠呼吸暂停低通气综合征的人在白天易出现嗜睡,严重影响工作和驾驶安全。
三、如何预防和治疗睡眠呼吸暂停低通气综合征?1.调整生活方式:保持良好的生活习惯,避免熬夜、过度劳累、饮酒等不良习惯,建立规律健康的生活作息。
2.保持适宜体重:注意控制体重,减轻肥胖对呼吸系统的压力。
3.规范用药:避免滥用安眠药或其他镇静剂,以免干扰呼吸系统的正常功能。
4.睡眠环境改善:保持安静、舒适的睡眠环境,避免噪音、光线等干扰睡眠。
5.正确认识疾病:了解睡眠呼吸暂停低通气综合征的危害和治疗方法,及时就医,接受专业的诊疗。
6.使用呼吸机治疗:对于确诊的睡眠呼吸暂停低通气综合征患者,医生可能会建议使用持续气道正压通气(Continuous Positive Airway Pressure, CPAP)等呼吸机治疗方法,帮助保持通气畅通。
四、如何改善睡眠质量?1.保持规律的作息时间,每天尽量在相同的时间上床睡觉,起床时间也要保持一致。
2.睡前放松:在睡前进行放松活动,如泡澡、听轻音乐、阅读等,帮助放松身心。
3.避免刺激物:睡前避免摄入咖啡因或含刺激性药物,如可可豆、可乐等。
小儿阻塞性睡眠呼吸暂停的科普知识课件

什么是小儿阻塞性睡眠呼吸暂停?
病因
主要原因包括扁桃体或腺样体肥大、肥胖、过敏 及其他结构性问题。
这些因素可能导致气道狭窄,从而引起呼吸暂停 。
什么是小儿阻塞性睡眠呼吸暂停?
发病机制
在睡眠时,肌肉放松使得上气道的结构容易塌陷 ,导致呼吸中断。
小儿阻塞性睡眠呼吸暂停
演讲人:
目录
1. 什么是小儿阻塞性睡眠呼吸暂停? 2. 谁会受到影响? 3. 何时就医? 4. 如何治疗? 5. 如何预防?
什么是小儿阻塞性睡眠呼吸暂 停?
什么是小儿阻塞性睡眠呼吸暂停?
定义
小儿阻塞性睡眠呼吸暂停是一种在睡眠中由于上 气道部分或完全阻塞,导致呼吸暂停的情况。
这些措施有助于降低呼吸道问题的风险。
如何预防?
定期体检
定期带孩子进行体检,及时发现潜在的健康问题 。
早发现早治疗可以有效预防疾病加重。
谢谢观看
谁会受到影响? 症状
常见症状包括打鼾、呼吸暂停、夜间出汗、 白天嗜睡和注意力不集中。
这些症状可能影响孩子的学习和社交能力。
何时就医?
何时就医?
就医时机
如果孩子有明显的打鼾、呼吸暂停或其它相关症 状,建议及时就医。
早期诊断和治疗可以改善孩子的生活质量。
何时就医?
检查方法
医生可能会进行体检、睡眠监测或其他影像学检 查。
这些检查有助于确定病因和评估严重程度。
何时就医?
专业建议
建议家长与专科医生沟通,获取个性化的诊疗方 案。
医生会根据孩子的具体情况提供合适的治疗建议 。
如何治疗?
如何治疗? 生活方式变
鼓励孩子保持健康体重,避免过度肥胖。
第五章阻塞性呼吸睡眠暂停综合征

第五章老年睡眠呼吸暂停综合征上海交通大学医学院附属仁济医院老年病科卫功建阻塞性睡眠呼吸暂停低通气综合征(Obstructive Sleep Apnea Syndrome» OSAHS)是具有潜在危险的常见病症,并日益受到广泛重视。
其临床特点为多发、多脏器损害、容易识別和治疗有效。
除导致或加重呼吸衰竭外,还是脑血管意外、心肌梗塞、高血压等病的危险因素。
尽早合理的诊治,可明显提高患者生活质量,预防各种并发症的发生,提高患者的存活率。
第一节概述一、流行病学二、定义睡眠呼吸暂停综合征呼吸暂停;低通气睡眠呼吸暂停-低通气(通气不足)指数(apnea-hypopnea index. AHI)阻塞性呼吸暂停打軒(睡眠中部分受阻的呼吸)阻塞性睡眠呼吸暂停综合征睡眠呼吸暂停的危险因素包括肥胖、颈囤增加、颅而部畸形、甲状腺机能减退和肢端肥大症等。
第二节病因一、中枢性睡眠呼吸暂停病理性中枢性睡眠呼吸暂停可见于多种疾患:1.神经系统病变2.自主神经的功能异常3.肌肉病变4.脑脊髓的异常5.某些肥胖者、充血性心力衰竭、凍阻塞等。
二、阻塞性睡眠呼吸暂停睡眠时上气道狭窄、软组织松驰、舌根的后垃、松驰等,在吸气时胸腔负压的作用下, 软腭、舌坠入咽腔紧贴咽后壁,造成上气道阻塞,是引起阻塞性睡眠呼吸暂停的主要原因。
下列情况可发生阻塞性呼吸暂停:1.肥胖:2.鼻部疾患;3.腺样体增殖、淋巴瘤、咽壁肥厚、扁桃腺肥大:4.内分泌疾病;5.颈部肿瘤的压迫、头和颈部烧伤、Hunter's综介征、Hurler's综合征:6.咽部的异常如会厌的水肿及声带麻痹、喉功能不全等:7.颅底发育异常、下颌僵硬、先天性或获得性小颌、咽肌张力减退等。
第三节发病机理一、中枢性睡眠呼吸暂停中枢性睡眠呼吸暂停的发生机制不是很淸楚,下列因素均可能参与发病:1、由醒觉转入睡眠时,呼吸中枢对各种不同的呼吸刺激(如对髙碳酸血症、低氧血症、肺的刺激、胸壁和上气道的机械受体和呼吸运动的阻力负荷等)的反应性减低,尤以在快速眼动睡眠期明显。
小儿阻塞性睡眠呼吸暂停的科普知识

小儿阻塞性睡眠呼吸暂停的治疗方法 医疗干预
如使用呼吸机或进行手术(如扁桃体切除)。
具体治疗方案需根据医生的评估来决定。
小儿阻塞性睡眠呼吸暂停的治疗方法 长期随访
治疗后需定期随访,监测效果和调整方案。
良好的随访可以确保孩子的健康状况持续改善。
谢谢观看
何时就医?
个体化治疗
医生会根据具体情况制定治疗方案,包括生活方 式改变或手术治疗。
及时的干预可以显著改善孩子的生活质量。
如何预防小儿阻塞性睡眠呼吸 暂停?
如何预防小儿阻塞性睡眠呼吸暂停? 保持健康体重
鼓励孩子参与体育活动,保持健康饮食。
控制体重可以减少上气道的压力,降低发生 风险。
如何预防小儿阻塞性睡眠呼吸暂停? 定期检查
如腺样体或扁桃体肥大、过敏性鼻炎等。
这些问题都可能导致气道狭窄,增加呼吸暂 停的风险。
何时就医?
何时就医?
症状监测
如果孩子有明显的打鼾或呼吸暂停,尤其是伴随 白天困倦,应及时就医。
注意观察孩子的睡眠模式和白天的精神状态。
何时就医?
ቤተ መጻሕፍቲ ባይዱ
专业评估
医生可能会建议进行睡眠监测,以评估呼吸情况 。
这种监测可以帮助确定是否存在睡眠呼吸暂停。
小儿阻塞性睡眠呼吸暂停科普知 识
演讲人:
目录
1. 什么是小儿阻塞性睡眠呼吸暂停? 2. 谁容易得小儿阻塞性睡眠呼吸暂停? 3. 何时就医? 4. 如何预防小儿阻塞性睡眠呼吸暂停? 5. 小儿阻塞性睡眠呼吸暂停的治疗方法
什么是小儿阻塞性睡眠呼吸暂 停?
什么是小儿阻塞性睡眠呼吸暂停?
定义
小儿阻塞性睡眠呼吸暂停是一种睡眠过程中由于 上气道阻塞而导致的呼吸暂停现象。
小儿阻塞性睡眠呼吸暂停的科普知识PPT课件

演讲人:
目录
1. 什么是小儿阻塞性睡眠呼吸暂停? 2. 小儿阻塞性睡眠呼吸暂停的症状 3. 小儿阻塞性睡眠呼吸暂停的诊断 4. 小儿阻塞性睡眠呼吸暂停的治疗 5. 小儿阻塞性睡眠呼吸暂停的预防
ቤተ መጻሕፍቲ ባይዱ
什么是小儿阻塞性睡眠呼吸暂 停?
什么是小儿阻塞性睡眠呼吸暂停?
定义
小儿阻塞性睡眠呼吸暂停是一种在睡眠中因上气 道阻塞而导致的呼吸暂停现象。
随着年龄的增长,一些儿童的症状可能会改善, 但并不是所有病例。
小儿阻塞性睡眠呼吸暂停的症 状
小儿阻塞性睡眠呼吸暂停的症状
夜间症状
儿童在睡眠中可能出现呼吸暂停、打鼾、夜 惊等现象。
父母可以通过观察孩子的睡眠情况来判断是 否存在这些症状。
小儿阻塞性睡眠呼吸暂停的症状
白天表现
孩子可能在白天表现出疲倦、注意力不集中 、行为异常等。
手术治疗
对于严重病例,手术切除肥大扁桃体或腺样 体可能是必要的。
手术后需要定期进行随访,确保上气道通畅 。
小儿阻塞性睡眠呼吸暂停的预 防
小儿阻塞性睡眠呼吸暂停的预防
定期体检
定期带孩子进行健康检查,及早发现可能的健康 问题。
尤其是在儿童生长期,关注生长发育情况非常重 要。
小儿阻塞性睡眠呼吸暂停的预防 健康饮食
保持均衡的饮食,避免过量摄入高热量食物。
良好的饮食习惯有助于维持孩子的健康体重。
小儿阻塞性睡眠呼吸暂停的预防
提高意识
家长应了解小儿阻塞性睡眠呼吸暂停的相关知识 ,及时关注孩子的睡眠状况。
通过教育提高意识,可以帮助更早识别和干预此 类问题。
谢谢观看
详细的症状描述对诊断至关重要。
OSAHS阻塞性睡眠呼吸暂停低通气综合症麻醉医学知识讲解讲义

★呼吸道管理
OSA 患者矫正术后,因麻醉药的残留作用、 口腔内的分泌物、创面渗出、出血和水肿, 导致拔管后发生气道阻塞的危险性很高, 应注意在拔管前必须吸尽咽喉部的分泌物 和残留血,且确保手术野无活动性出血。 拔管时应准备好合适的口咽或鼻咽通气道, 并做好面罩通气的准备。
循环管理
气管内插管和咽喉部手术过程中,须保证 足够的麻醉深度,必要时给予药物控制血 压和心率。将收缩压控制在不高于 140mmHg,心率不超过100 次/min 的水平。
重要脏器功能评估
应注意对OSA 患者心血管系统(合并高血 压、心律失常及冠心病等)、呼吸系统 (肺功能检查、屏气试验等)及肾脏等其 他脏器功能认真进行评估,同时进行相应 的治疗,使受损器官达到最佳功能状态 。
术前用药
O药后有发生 呼吸暂停、上呼吸道阻塞、过度镇静 等危险,故术前应慎用。
发病机制
OSAHS的病理生理学特征为睡眠高阻 力性呼吸,高阻力的形成归结为上气道 解剖学狭窄和咽部肌肉功能异常。
解剖学的狭窄包括先天的异常和后天继 发的改变。
咽部肌肉功能异常包括肌肉本身和中枢 神经系统的病理性影响。
发病机制
睡眠时胸腔负压增加和咽部扩张肌 收缩活动减弱或消失,使上气道解 剖狭窄进一步加重,直至完全闭合。
悬雍垂腭咽成形术(UPPP)是目前手术治 疗最常选术式,适于口咽部狭窄的患者。 其近期疗效可达80%。
OSA 患者行颚咽成形手术(UPPP) 应首选经鼻腔气管插管。
悬雍垂腭咽成形术UPPP
★呼吸道管理
遇经鼻气管插管困难时,应尽早使用纤维 光导喉镜或气管镜引导。为减轻患者的紧 张和恐惧心理,常辅用适当的镇静剂,但 用量一定要控制,提倡咪达唑仑0.5~1mg 分次给药,保持清醒镇静水平,同时可辅 助适量芬太尼1μg/kg。
阻塞性睡眠呼吸暂停低通气综合征-经典
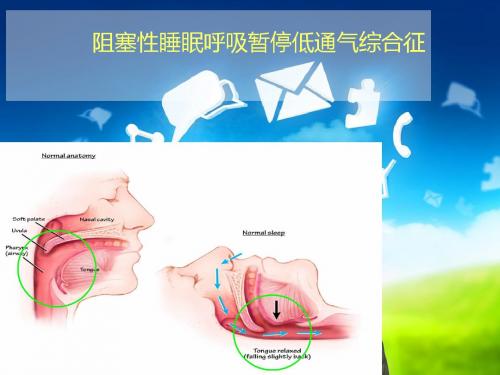
阻塞性睡眠呼吸暂停低通气综合征
(obsmctive sleep apnea-hypopnea syndrome,OSAHS)
睡眠时上气道塌陷阻塞引起的呼吸暂停和通 气不足、伴有打鼾、睡眠结构紊乱,频繁发 生血氧饱和度下降、白天嗜睡等症状
睡眠呼吸障碍
• 睡眠呼吸障碍--睡眠呼吸暂停综合征 睡眠过程中有呼吸暂停即指在睡眠时的某一段 时间内口鼻没有气流,并由此引起血氧下降。 此综合征对人的健康产生严重的危害。自80年 代以来,越来越得到医学界的认同。 • 鼾症 病人咽腔结构较狭窄,呼吸气流通过此结构时, 将引起振动,并产生鼾声,但无呼吸暂停。
附表1 Epworth嗜睡量表
在以下情况有无打盹、瞌睡的可 能性 坐着阅读时 看电视时 在公共场所坐着不动时(如在剧 场或开会) 长时间坐车时中间不休息(超过1 小时) 坐着与人谈话时 饭后休息时(未饮酒时) 开车等红绿灯时 从不(0) 很 少 有 时 (2 ) 经常(3) (1)
下午静卧休息时
PSG :确诊和了解病情严重程度需进 行多导睡眠监测(PSG)。 可作眼动图、脑电图、肌电图,可检 测呼吸暂停次数、SaO2、ECG,可 区分呼吸暂停是中枢性还是阻塞性。
呼吸暂停是指睡眠过程中口鼻气流停止
>10s.
低通气(通气不足)是指睡眠过程中呼吸气流强度较基础 水平降低50%以上,并伴血氧饱和度(Sa02)下降> 3%或 伴有觉醒. 睡眠呼吸暂停低通气(通气不足)指数(apnea-hypopnea index,AHI〉是指平均每小时睡眠中呼吸暂停和低通气 (通气不足)的次数。
病理生理
呼吸暂停 呼吸肌加强收缩 白天疲劳 儿茶酚胺 血压升高
呼酸肺动脉高压 肺心病 右心衰 红细胞生成素 增加 RBC 血脂升高 血液粘 稠度上 升
睡眠呼吸暂停综合征的科普知识PPT课件

如何预防和管理?
如何预防和管理? 生活方式调整
保持健康体重,戒烟限酒,增加锻炼。
这些方法可有效减少呼吸暂停的发生。
如何预防和管理? 睡姿调整
避免仰卧睡觉,侧卧有助于缓解症状。
可尝试使用பைடு நூலகம்殊枕头或靠垫帮助维持侧卧姿 势。
如何预防和管理? 持续治疗
新技术和新疗法的出现将改善患者的治疗体验。
总结与展望
个人责任
每个人都应关注自己的睡眠健康,主动寻求专业 帮助。
良好的睡眠习惯和生活方式是预防的关键。
谢谢观看
谁会受到影响?
谁会受到影响? 风险群体
任何人都有可能患上睡眠呼吸暂停,尤其是 中年男性、肥胖者及有家族史者。
女性在绝经后也会显著增加患病风险。
谁会受到影响? 相关疾病
常与高血压、糖尿病、心脏病等慢性疾病相 关。
这些疾病可能加重呼吸暂停的严重程度。
谁会受到影响? 生活方式
吸烟、饮酒和缺乏锻炼等不健康生活习惯也 是重要风险因素。
睡眠呼吸暂停综合征科普知识
演讲人:
目录
1. 什么是睡眠呼吸暂停综合征? 2. 谁会受到影响? 3. 何时就医? 4. 如何预防和管理? 5. 总结与展望
什么是睡眠呼吸暂停综合征?
什么是睡眠呼吸暂停综合征?
定义
睡眠呼吸暂停综合征(Obstructive Sleep Apnea, OSA)是一种常见的睡眠障碍,表现为夜间多次 呼吸暂停或呼吸不畅。
遵循医生的治疗方案,定期进行复查。
定期随访可及时调整治疗方案,确保最佳效 果。
总结与展望
总结与展望
社会认知
提高公众对睡眠呼吸暂停的认识,有助于早期发 现和治疗。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
阻塞性睡眠呼吸暂停低通气综合征相关科普知识锦囊(上篇)
感谢作者授权发布
原创作者:彭易坤
贵州省人民医院耳鼻咽喉头颈外科副主任医师
阻塞性睡眠呼吸暂停低通气综合征也即鼾症,俗称打呼噜,是由于上呼吸道狭窄、塌陷、阻塞引起的呼吸暂停和通气不足,伴有打鼾、睡眠结构紊乱,频繁发生血氧饱和度下降、白天嗜睡等症状,上气道各个部位的狭窄均可导致鼾症的发生,许多鼾症患者可有鼻、鼻咽、口咽和下咽腔等上气道多个平面的狭窄和阻塞。
随着人们生活水平的提高,其发病率也逐年的上升,国内文献统计,鼾症的发病率约为4%-10%,中老年人群发病率高达50%左右。
鼾症是一种对人体有严重潜在危害的疾病,近20年来人们对其认识逐渐深入,认识到其对心血管疾病造成不同程度、不同方面的危害,重者可猝死,并往往合并有代谢综合征,主要临床表现为肥胖、胰岛素抵抗或2型糖尿病、脂代谢异常、高血压、冠心病和高尿酸血症,在心脑血管疾病发病机制方面占有很重要的位置。
正因为鼾症发病人群较多,加上人们对其诊断和治疗的知识缺乏,故本人从几下几个方面做个简单的科普知识问答,希望对大家有用。
一、呼吸机能治愈阻塞性睡眠呼吸暂停低通气综合征(鼾症)吗?
呼吸机不能治愈阻塞性睡眠呼吸暂停低通气综合征。
呼吸机治疗就像近视眼戴眼镜,它只是一个辅助治疗器,睡眠过程中持续佩戴后持续的气道内正压可撑开上气道软组织塌陷区域,保持上气道开放,睡眠时不再打呼噜、憋气,不再出现呼吸暂停等现象,但需要终身佩戴,而不是戴一段时间就能治愈了。
不过,一些长期打呼噜的患者,咽腔会有水肿,可能睡眠呼吸暂停现象比较严重,戴呼吸机一段时间后,偶尔不戴,症状会比治疗前减轻。
还有一部分患者,戴呼吸机之后白天精神状态变好了,更愿意多锻炼、饮食调节、注意减肥,可能戴上一段时间后,体重减轻到正常甚至偏低了,最后达到完全治愈的现象也有。
二、阻塞性睡眠呼吸暂停低通气综合征(鼾症)符合哪些条件才能做手术?
1、张开嘴就能看到扁桃体肥大的患者,以及纤维鼻咽喉镜检查发现气道横截面有明显解剖学狭窄的患者或是有明显的鼻腔结构异常或明显的鼻中隔偏曲、鼻窦炎鼻息肉患者。
2、是否能做手术要监测呼吸暂停的轻重:包括最低血氧饱和度、呼吸暂停的时间、频度,然后进行综合评估。
总的来说,越轻的病人越适合手术。
因为外科手术对气道的改变是有限度的,如果患者的呼吸暂停已经严重到手术不能够完全消除,比如只能消除侧卧位的呼吸暂停、不能消除仰卧位的呼吸暂停;只能消除浅睡眠的呼吸暂停,不能消除深睡眠肌肉更放松时的呼吸暂停,这类病人就只能获得部分疗效。
3、不会造成手术并发症。
外科手术要考虑解剖结构能否承担人体必须的功能,考虑骨结构能不能再愈合等问题。
4、患者要有手术治疗的愿望,但又能接受手术达不到自己所预期的治疗效果。
病人对主观症状改变的要求也很重要。
每个人对呼吸暂停的耐受程度不一样,有的人哪怕整晚只有一次呼吸暂停,也会被憋醒。
如果患者要求所有呼吸暂停必须完全消除,需要评估手术能否做到。
气道的可改变程度和病情的严重程度要结合在一起考虑。
三、血氧饱和度低也能手术吗?还是手术前是否需要戴呼吸机才能再手术?
因为血氧饱和度低的患者最好不要急于手术治疗,因为这样的患者一般呼吸暂停的时间比较长。
如果血氧饱和度到很低的时候才能把这个患者憋醒,说明他的中枢调节比较差。
手术不能治疗中枢的问题,
虽然术后气道通了,但中枢不能指挥膈肌和肋间肌运动,患者还是不能喘气。
既影响手术效果,又会给手术带来风险。
这样的患者做手术,需要先戴一段时间的呼吸机,一般三个月到半年,最好是半年。
当然在临床工作中也遇到最低血氧饱和度低至20%的患者,在没有戴呼吸机治疗的情况下也给与了手术治疗,并手术后效果非常好,对于这种做法手术风险是非常高的,关键还得患者能接受才行。
四、什么样的阻塞性睡眠呼吸暂停低通气综合征(鼾症)病人用呼吸机效果好呢?
大部分睡眠呼吸暂停患者,如果在正规医院做过诊断和呼吸机压力测试,按照医生的处方佩戴呼吸机,90%以上使用效果都很好。
但是也有一些患者最初的呼吸机压力滴定调整得不好,需要反复重新做人工滴定,再佩戴呼吸机。
此外,戴呼吸机的病人也要检查一下气道。
有的病人呼吸暂停很重,但他本身气道很宽,只是在晚上睡觉的时候塌陷成完全密闭的腔;有的病人气道很窄,睡觉时也会塌陷到密闭。
对这两种病人进行监测,会发现呼吸暂停的严重程度是一样的,但谁更适合戴呼吸机?显然是气道宽的病人。
气道宽的病人,塌陷的组织是松的,呼吸机的气压可以让这些组织位移;气道窄的病人,组织位移的空间很小,只能把血管充血后的肿胀程度挤小一点,这可能对头部的静脉回流还有些干扰,所以这样的病人不适合戴呼吸机,更适合做手术,把窄气道加宽。
气道阻塞严重但组织容易位移的病人,最适合戴呼吸机。
五、阻塞性睡眠呼吸暂停低通气综合征(鼾症)手术前需要做哪些检查和准备?
第一个是多导睡眠监测检查,也就是PSG检查。
第二个是鼻窦三维CT检查、上气道CT或MRI检查,评估整个上气道的结构,包括软组织和骨性结构的情况,帮助选择手术方式。
上气道CT可以扫描鼻腔、咽腔、软腭等部位,然后对扫描结果进行三维重建,观察重建的气道哪里狭窄,手术就针对哪里:是不是鼻腔平面,是软腭还是舌头,要不要动下颌,硬腭的骨性结构窄不窄,扁桃体要不要切除等。
这个检查住院时才做。
第三个是纤维鼻咽喉镜检查,通过一根镜子看鼻腔、鼻咽部及咽喉腔的横截面积。
第四个有条件可以做个鼻功能检查,了解鼻腔阻力情况,这个检查住院时才做。
还有一个常做的检查是食管测压,主要评估气流阻塞在哪个平面上,是上气道阻塞还是下气道阻塞,是鼻咽平面阻塞还是软腭平面阻塞,帮助选择手术方式。
另外有些患者还可能需要做肺功能检查等,因此每一位患者的检查和治疗方法可能是不一样的,即所谓的个性化治疗问题。
听力大讲堂~耳鼻咽喉科专业网络培训平台
大讲堂微信号
audiology_ENTs
听力学与耳鼻咽喉头颈外科。
