临床常见急诊症状及鉴别诊断(一)
几种常见皮疹的鉴别诊断
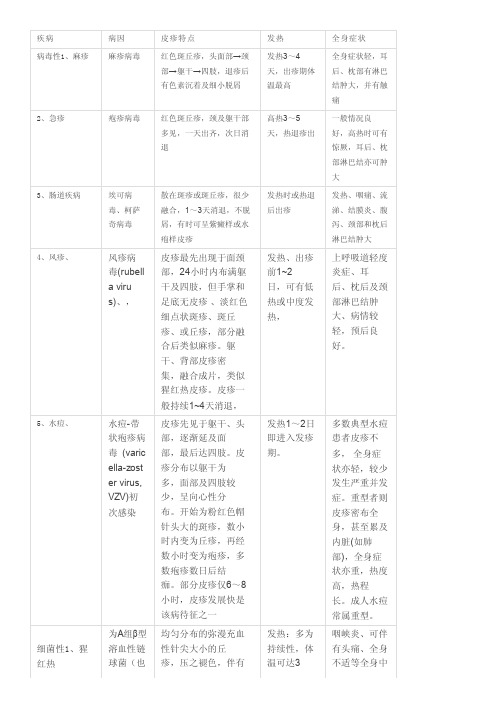
疾病病因皮疹特点发热全身症状病毒性1、麻疹麻疹病毒红色斑丘疹,头面部→颈部→躯干→四肢,退疹后有色素沉着及细小脱屑发热3~4天,出疹期体温最高全身症状轻,耳后、枕部有淋巴结肿大,并有触痛2、急疹疱疹病毒红色斑丘疹,颈及躯干部多见,一天出齐,次日消退高热3~5天,热退疹出一般情况良好,高热时可有惊厥,耳后、枕部淋巴结亦可肿大3、肠道疾病埃可病毒、柯萨奇病毒散在斑疹或斑丘疹,很少融合,1~3天消退,不脱屑,有时可呈紫癜样或水疱样皮疹发热时或热退后出疹发热、咽痛、流涕、结膜炎、腹泻、颈部和枕后淋巴结肿大4、风疹、风疹病毒(rubella virus)、,皮疹最先出现于面颈部,24小时内布满躯干及四肢,但手掌和足底无皮疹、淡红色细点状斑疹、斑丘疹、或丘疹,部分融合后类似麻疹。
躯干、背部皮疹密集,融合成片,类似猩红热皮疹。
皮疹一般持续1~4天消退,发热、出疹前1~2日,可有低热或中度发热,上呼吸道轻度炎症、耳后、枕后及颈部淋巴结肿大、病情较轻,预后良好。
5、水痘、水痘-带状疱疹病毒 (varicella-zoster virus,VZV)初次感染皮疹先见于躯干、头部,逐渐延及面部,最后达四肢。
皮疹分布以躯干为多,面部及四肢较少,呈向心性分布。
开始为粉红色帽针头大的斑疹,数小时内变为丘疹,再经数小时变为疱疹,多数疱疹数日后结痂。
部分皮疹仅6~8小时,皮疹发展快是该病待征之一发热1~2日即进入发疹期。
多数典型水痘患者皮疹不多,全身症状亦轻,较少发生严重并发症。
重型者则皮疹密布全身,甚至累及内脏(如肺部),全身症状亦重,热度高,热程长。
成人水痘常属重型。
细菌性1、猩红热为A组β型溶血性链球菌(也均匀分布的弥漫充血性针尖大小的丘疹,压之褪色,伴有发热:多为持续性,体温可达3咽峡炎、可伴有头痛、全身不适等全身中称为化脓链球菌)痒感。
皮疹一般于48小时达高峰,然后按出疹先后开始消退,2~3天内退尽。
9℃左右,毒症状;2、败血症金葡菌及各种细菌皮肤及黏膜可出现淤点、淤斑或其他皮疹。
中医儿科学 传染病 几种疹病的鉴别诊断表

附)一
二幼儿急疹治疗原则-----解表清热(病位在肺卫)
邪郁肌表-----银翘散(解表清热)
毒透肌肤---银翘散去豆豉加生地丹皮大青叶倍玄参方(清热生津)
三风疹治疗原则-----疏风清热(病位在肺卫)
邪犯肺卫证----银翘散(疏风解表清热)
邪入气营-----透疹凉解汤(清气凉营解毒)
四猩红热治疗原则---清热解毒凉血利咽。
(痧毒蕴于肺卫薰灼咽喉内伤血络外泄肌肤病机)邪侵肺卫---解肌透痧汤。
(辛凉宣透清热利咽)
毒炽气营----凉营清气汤。
(清气凉营泻火解毒)
疹后阴伤----沙参麦冬汤。
(养阴生津清热润喉)
(增补)五水痘清热解毒利湿原则。
邪伤肺卫----银翘散(疏风清热利湿解毒);
邪炽气营----清胃解毒汤(清气凉营解毒化湿)。
(重点记忆)病机是邪郁肺脾,于内湿相搏,外泄肌表。
幼儿急疹有哪些症状?

幼儿急疹有哪些症状?*导读:本文向您详细介绍幼儿急疹症状,尤其是幼儿急疹的早期症状,幼儿急疹有什么表现?得了幼儿急疹会怎样?以及幼儿急疹有哪些并发病症,幼儿急疹还会引起哪些疾病等方面内容。
……*幼儿急疹常见症状:典型症状:高热、惊厥、斑疹、玫瑰疹、斑丘疹*一、症状感染发病多在2岁以内,尤以1岁以内最多,四季均可发,一生感染2次以上者微乎其微。
潜伏期一般为5~15天。
临床特点是突然起病,病初即有高热,体温达39~40,持续3~5天而骤降,热退后疹出。
1、发热期常突起高热,持续3~5天。
高热时期可伴随惊厥、烦躁、咳嗽、呕吐、以及腹泻,有的患儿在高热时可出现抽风。
除此感冒症状不明显,精神和食欲尚佳,但会有咽部和扁桃体轻度充血和头颈部浅表淋巴结轻度肿大。
表现为高热与轻微的症状及体征不相称。
2、出疹期病程第3~5天体温骤然退至正常,同时或稍后出现皮疹。
皮疹散在,为玫瑰红色斑疹或斑丘疹,压之褪色,很少融合。
首现于躯干,然后迅速波及颈、上肢、脸和下肢。
皮疹持续24~48h很快消退,无色素沉着,也不脱皮。
在发热期诊断比较困难,不过从患儿全身症状轻微与高热表现不一致,周围血象中的细胞总数减少,应考虑之。
一旦高热骤退,同时出现皮疹,诊断就不难建立。
在出现症状3天内,可从外周血淋巴细胞和唾液中分离HHV-6,或用核酸杂交技术检测病毒基因进行病原诊断。
可以根据以下特点进行诊断:1、烧退疹出或疹出热退。
2、皮疹多不规则,为小型玫瑰斑点,也可融合一片,压之消退。
先见于颈部及躯干,很快遍及全身,腰部及臀部较多。
3、皮疹在1-2天内消退,不留色素斑。
4、该病在出疹前可有呼吸道或消化道症状,如咽炎、腹泻,同时颈部周围淋巴结普遍增大,这对幼儿急疹的诊断很有意义。
*以上是对于幼儿急疹的症状方面内容的相关叙述,下面再看下幼儿急疹并发症,幼儿急疹还会引起哪些疾病呢?*幼儿急疹常见并发症:*温馨提示:以上就是对于幼儿急疹症状,幼儿急疹并发症方面内容的介绍,更多疾病相关资料请关注疾病库,或者在站内搜索“幼儿急疹”可以了解更多,希望可以帮助到您!。
幼儿急疹的诊断和鉴别诊断

幼儿急疹的诊断和鉴别诊断作者:刘芙蓉来源:《家庭医学》2022年第02期幼儿急疹又称婴儿玫瑰疹,是常见的急性出疹性传染病。
幼儿急疹是由人类疱疹病毒6型(HHV-6)或7型(HHV-7)感染引起的.6-18月龄是发病的高峰年龄段。
发病以春、秋季节为多。
成人可携带人类疱疹病毒6型、7型,通过唾液将病毒传播给宝宝。
1.发病急,突然出现高烧,体温可达39-40摄氏度甚至更高。
部分宝宝可能是人生中第一次发热,发热持续时间一般在3-5天不等。
此后,宝宝的体温骤降或逐渐降至正常。
少部分宝宝可能高热时发生惊厥。
2.宝宝的年龄,绝大多数为3岁以下的婴幼儿,3月龄以下的少见。
3.从精神状态的情况看,即便有高烧,多数宝宝精神状态良好,少部分宝宝会出现烦躁、食欲下降、轻微腹泻、轻微咳嗽等,检查常有颈部淋巴结肿大。
4.从皮疹来看,发热3-5天热退同时或稍后出现皮疹,为躯干部红色的皮疹(直径2-5毫米),随后扩散到颈面部和肢体,按压褪色,皮疹持续1-2天后消退,皮疹消退后没有色素沉着或脱眉。
幼儿急疹的诊断一般是回顾性的臨床诊断,需要做哪些检查进一步确诊呢?1.血常规。
幼儿急疹患儿血常规的特点是白细胞总数正常或者降低,淋巴细胞计数和比例相对增多。
血常规检查简单方便,可以协助幼儿急疹的诊断。
2.血生化。
反复高热时可以检查电解质、肝肾功能、心肌酶、血糖,部分可能发生肝功能及心肌酶轻微损害。
3.病毒抗原检测。
检测外周血、唾液或病变组织中病毒抗原,可早期快速帮助诊断。
4.病毒抗体检测。
采用免疫荧光方法测定人类疱疹病毒6型和7型的IgM和IgG抗体,是最常用和最简便的方法。
IgM抗体阳性,高滴度IgG以及恢复期IgG抗体4倍升高,说明感染存在。
当从脑脊液内测到IgM抗体或IgG抗体时,提示中枢神经系统感染的存在。
IgM抗体一般产生于感染后5天,持续存在2-3周;IgG抗体于感染后7天产生,4周后达高峰,可持续较长时间。
5.病毒核酸检测。
宝宝急疹的症状和治疗方法

宝宝急疹的症状和治疗方法宝宝急疹是一种常见的婴幼儿疾病,通常在出生后的头几个月内出现。
宝宝急疹一般不会对宝宝的健康造成严重影响,但对于父母来说,看到宝宝身上出现红疹还是会令人担心的。
下面我们来了解一下宝宝急疹的症状和治疗方法。
宝宝急疹的症状主要包括:1. 皮疹,宝宝急疹通常从颈部开始,然后蔓延到躯干、四肢和脸部。
皮疹呈现为红色斑块或颗粒状丘疹,有时会伴有轻微的水疱。
2. 发热,宝宝急疹出现时,宝宝可能会伴有轻微的发热,但一般不会超过38.5摄氏度。
3. 精神状态,宝宝急疹出现时,宝宝可能会比平时更烦躁,睡眠质量可能会下降。
宝宝急疹的治疗方法主要包括:1. 保持清洁,保持宝宝皮肤的清洁,使用温水洗澡,避免使用刺激性的肥皂或洗涤剂。
2. 保持皮肤湿润,使用温和的婴儿润肤露或植物油来保持宝宝的皮肤湿润,有助于减轻宝宝瘙痒感。
3. 穿着透气衣物,选择柔软、透气的棉质衣物,避免使用化纤或粗糙的衣物,有助于减轻宝宝的不适感。
4. 控制室内温度,保持室内适宜的温度和湿度,避免过热或过冷的环境。
5. 注意饮食,宝宝急疹期间,注意避免食用刺激性食物,如辛辣食物、海鲜等,以免加重宝宝的症状。
6. 就医咨询,如果宝宝急疹症状严重,伴有高热、呼吸急促等情况,建议及时就医咨询,以获得专业的诊断和治疗建议。
总之,宝宝急疹是一种常见的婴幼儿疾病,大多数情况下不会对宝宝的健康造成严重影响。
在日常生活中,家长们可以通过保持宝宝皮肤清洁、湿润,穿着透气衣物,控制室内温度等方法来帮助宝宝缓解症状。
如果宝宝出现严重症状,建议及时就医咨询,以获得专业的诊断和治疗建议。
希望本文对您有所帮助,祝宝宝健康成长!。
幼儿急疹的诊断、鉴别诊断、治疗护理与思考

和软腭可见大 量疱疹 。 手足 口病 : 2~8岁 多见 , 除发 热 外 , 手( 腕关 节 以下 ) , 足( 踝 关 节 以下 ) , 口 周, 肛周有特有皮疹 。 小儿肺炎 : 5岁 以 下多 见 , 呼吸 系统 症状如 咳嗽 、 气促 、 呼吸困难 明显 , 查血 白 细胞升高 , 拍 胸片肺有炎性改变 。 治疗与护理 幼儿急疹为 自限性疾病 , 无特殊治疗
冲洗 吸去 积 血 , 显露 术 野 , 进 一步 认 出准
随着微创 手术 的迅 速发 展 , L C作为 腹 腔镜 外科 的标 志性手 术 已经为世 人所
2 胡 晓东 . 腹腔镜胆囊切除术后 三角入路 2 8 0
例 临床 分析 [ J ] . 医 学信 息 , 2 0 1 1 , 2 4 ( 5 ) :
目上钛夹 或 电凝 , 胆 囊 床损 伤出 血 , 多为 渗血 , 如 电凝不能控制可用 明胶 海绵压住 出血部位 , 如术 中处理 困难应及 时 中转开
腹。
术器械 的发展 , 经验 的积累 , 技术 的提高 ,
L C的应 用 会 越 来 越 广 泛 。 参 考 文 献
1 自凤桐. 腹腔镜胆囊 切除术 3 6 例 分析 [ J ]
擦浴 、 温水 擦浴 ; 外 用药 如 : J J , J L 解热 栓 、 退热贴 : 必要 时 适 当用 含 有 “ 布洛芬” 或 “ 扑热息 痛” 成分的婴儿 退热药 ( 如: 泰诺 林、 臣功再欣 等) 。 中药治疗 : 早期 宜用 疏 风解 毒药 , 出 疹期宜用清热凉血药 。
出疹 特点 : 3~ 5天 疹出热退 ( 或 者是
关键词 幼儿急疹
治疗护理
思考
幼儿急疹是 人疱 疹病 毒 6型感 染 引 起的 出疹性疾 病 ; 常见 于 6~ 1 0个月 婴幼
常见出疹性疾病的诊断与鉴别诊断

常见出疹性疾病的诊断与鉴别诊断概述; 特异性皮疹常常是某种感染病的特征之一,近年来由于疫苗预防接种的普及,传统发疹性感染病明显减少,很少引起流行,临床上见到的发疹性感染病多是散发病例,且皮疹常常不典型,对论断带来一定的难度。
临床引起皮疹的疾病颇多。
常见于传染性疾病,如麻疹、猩红热、水痘、伤寒及流行性脑脊髓膜炎等。
亦可见于风疹、幼儿急疹、药疹等。
各种疾病的皮疹都具有一定的特点,这些特点对正确诊断和治疗均有重要意义。
但是,皮疹在每个患者身上因个体差异而表现又不尽相同,所以临床医师应该掌握发疹性疾病的时间、季节、规律和特点,才能作出正确的诊治。
现就围绕常见的各种感染病皮疹的形态特点、演变规律、形成机制、诊断思路、鉴别诊断、确诊方法进行进一步的学习。
一、皮疹的定义及感染病常见皮疹的种类、形态特点皮疹(rash)是由病原体或其毒素直接或间接造成皮肤、粘膜的损害,使得毛细血管扩张,通透性增加,导致渗出或出血所致。
见于体表的叫外疹(exanthem),见于体内如口腔粘膜的叫内疹(enanthem)。
常见皮疹包括斑疹、丘疹、斑丘疹、玫瑰疹、淤点、淤斑、荨麻疹疱疹、红斑疹等。
—些感染性疾病在发病过程中常出现不同形态的皮疹,并具有一定的规律性。
因此,对皮疹的形态、大小、数目、分布及出疹顺序、演变、持续时间及退疹情况等全面的认识和了解,有助于疾病的诊断和鉴别诊断。
1.斑疹; 表现为局限性的皮肤发红,压之退色,不隆起也不凹陷,可视见而不可触之,直径多在lcm以内。
常可演变为丘疹.病理改变在表皮或皮乳头层,见于斑疹伤寒等.2.五疹;为局限性高出皮面的坚实隆起,大多有皮肤炎症引起,也可由于代谢异常或皮肤变性所致,可见于水痘与天花早期。
病理改变在表皮或真皮上层,粟粒大小,形状多呈圆锥形,也有扁平或多角形。
顶端有小水疱者称疱丘疹,顶端有小脓疱者称脓丘疹。
3.斑丘疹; 为斑疹向丘疹发展的移行状态,为小片状红色充血疹,中间稍隆起,压之可退色,常相互融合,可见于麻疹等。
10 种儿童发热伴皮疹疾病鉴别要点

10 种儿童发热伴皮疹疾病鉴别要点儿童发热时常常伴有皮疹,病因多为感染或过敏性因素,但皮疹表现形式多样,给临床诊治造成困难。
本文介绍一些常见儿童发热容易伴发皮疹的疾病其皮疹的主要特点,希望有助于鉴别常见感染性疾病1.幼儿急疹(1)皮疹特点皮疹呈淡红色斑疹或斑丘疹,直径1~3mm,周围有浅色红晕,压之褪色,多呈散在性,亦可融合,不痒。
皮疹1~2日内完全消失,不脱屑,无色素沉着。
(2)鉴别要点皮疹大多数出现于发热3~4日,体温骤退后,少数在热退时出现皮疹,是本病的主要特征;皮疹由颈部和躯干开始,1天内迅速散布全身,以躯干及腰臀部较多,面部及四肢远端皮疹较少;部分患儿可伴有颈部淋巴结肿大,尤以枕后及耳后淋巴结较为明显,热退后可持续数周才逐渐消退。
2.手足口病(1)皮疹特点典型为红色小疱疹,周围可有炎性红润,疱壁较硬,内有少许液体,可破溃,除口腔外其余部位疱疹少有痛痒感。
疱疹数目不等,数个至数十个。
近年来不典型皮疹逐渐增多,可表现为大疱样皮疹,可伴有明显瘙痒,皮疹大,壁薄,易破溃。
消退后无色素沉着。
(2)鉴别要点皮疹早期出现,多分布与手心、足心及口腔黏膜,躯干及臀部、肛周亦可出现,离心性分布,皮疹分布特点具有诊断意义;部分不典型病例为大疱性皮疹,伴有明显痛痒感,薄壁疱疹,较密集,可有破溃,与典型病例不符,需要结合季节及病毒检测。
3.麻疹(1)皮疹特点皮疹形态多为红色斑丘疹,疹间皮肤正常,可融合成片。
疹退后可留下棕褐色色素沉着及糠麸样脱屑,1~2周后消失。
(2)鉴别要点前驱期为发热至出疹(3~4天),起病急,以发热、卡他症状、咳嗽、声音嘶哑等为主要症状,起病后2~3约90%患者口腔出现麻疹黏膜斑(Koplikspots);患儿出疹时多于发热3~4天开始,持续3~5天;皮疹出现具有明显顺序性,耳后-额面部-颈部-躯干-四肢-手掌和足底;出疹期全身中毒症状加重,体温升高,咳嗽加剧,全身淋巴结、肝、脾可轻度肿大,肺部可闻及少量干、湿啰音,亦可出现各种并发症;4.风疹(1)皮疹特点皮疹形态为淡红色的斑丘疹,疹间皮肤无充血、手掌和足底常无皮疹,皮疹消退较快,不留色素。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
临床常见急诊症状及鉴别诊断(一)头痛呼吸困难胸痛心悸在类似症状发生时,必须充分考虑个体的差异性——如,当不同的患者发生呼吸困难时,儿童要考虑呼吸道异物、支气管哮喘和先天性心脏病;老年人考虑慢性阻塞性肺病、心力衰竭和肿瘤等;孕妇要考虑羊水栓塞。
头痛头痛是指额、顶、颞及枕部的疼痛,即眉弓以上至枕下部为止范围内的疼痛。
一、诊断(一)、病史询问要点1.发病年龄:典型偏头痛一般发生在青春期;丛集性头痛多发生在30~50岁;动脉粥样硬化性脑血管性头痛和高血压性头痛,往往年龄偏大。
2.起病缓急:起病急骤,头痛剧烈常见于蛛网膜下腔出血、脑膜炎、三叉神经痛、急性闭角性青光眼、中暑、颅脑外伤、脑出血等。
慢性反复性头痛,考虑血管性头痛、肌紧张性头痛、丛集性头痛及高血压所致头痛。
慢性进展性头痛是颅内肿瘤、结核性脑膜炎的特征;长期慢性头痛,多见于神经衰弱、鼻窦炎、屈光不正和脑外伤后遗症。
3.头痛部位:额部疼痛多见于鼻窦炎、颅内高压、幕上占位病变、热性疾病;顶部疼痛考虑神经衰弱;枕部疼痛考虑幕下病变,枕大神经痛;一侧颞部搏动性头痛见于偏头痛;眼眶上部疼痛考虑闭角性青光眼;颈部疼痛见于脑膜炎,蛛网膜下腔出血。
全头疼痛见于全身性或颅内感染性疾病。
4.头痛性质:搏动性头痛见于血管性头痛、偏头痛、高热等;钝痛多见于肿瘤、发热等;胀痛见于颅内压增高、血管性头痛;压迫痛是肌收缩性头痛特征;电击样头痛,多见于三叉神经痛、舌咽神经痛等;疼痛性质不定,变化较多,考虑神经衰弱。
5.头痛发生时间:晨起时疼痛加重见于鼻窦炎、颅内压增高等;午后疼痛加重,见于鼻窦炎、颅内高压等;夜间发生疼痛见于丛集性头痛、肌收缩性头痛;阅读时加重见于屈光不正,月经期间发病见于偏头痛。
6.加重、减轻或诱发头痛因素:咳嗽、打喷嚏、摇头、排便使头痛加重,见于颅内压增高、偏头痛等;吞咽、讲话时疼痛考虑舌咽神经痛;精神紧张、劳累后发生,多见于神经衰弱、肌收缩性头痛、高血压等;颈部运动时疼痛加剧,考虑颈肌急性炎症;直立时可缓解者见于丛集性头痛,麦角胺可缓解者见于偏头痛。
7.有无头部外伤史:急性头部外伤可见于急性头痛,可伴有神经系统异常体征,如脑挫裂伤、硬膜下血肿等,亦可出现慢性头痛而无肯定的体征。
8.是否有伴随症状:伴喷射性呕吐,多见于颅内高压;伴高热,多见于各种严重感染、中暑;伴眩晕,多见于内耳及小脑病变,椎-基底动脉供血不足。
伴惊厥见于高热、癫痫。
伴精神症状者考虑脑炎。
伴神志障碍者,多见于高热、颅内出血、脑炎、脑膜炎等。
(二)体格检查除全面体格检查外,应注意:1. 头部检查:注意有无颅骨内陷,头皮血肿及局部压痛。
头面部各鼻窦投射区是否有压痛及颞部是否有压痛,从而判断有无脑外伤、鼻窦炎及颞动脉炎。
2. 眼部检查:注意视力、眼压是否正常,有无角膜炎、结膜炎,观察眼底视乳头情况,眼球是否突出,有无压痛,以判断有无眼源性头痛。
3. 面部检查:是否充血,面部充血见于酒精中毒、高热、脑卒中、CO2潴留;唇色绯红,见于CO中毒。
4. 神经系统体征:是否有神经系统阳性体征;视力突然下降,考虑视神经炎所致的头痛,有局限性神经系统体征或脑神经麻痹,提示颅内病变。
脑膜刺激征阳性者,提示蛛网膜下腔出血或脑膜炎等。
一侧动眼神经麻痹、眼睑下垂,可能为动脉瘤。
逐渐出现一侧肢体无力者,考虑颅内肿瘤。
突发精神症状伴肢体抽搐,要考虑脑炎的可能。
意识障碍者多见于高热、颅内出血、脑炎、脑膜炎等。
5. 血压是否升高,血压升高者考虑高血压病或颅内压增高等。
(三)、辅助检查1. 血、尿、粪便常规;肝、肾功能;血清电解质、血糖、血气分析等。
2. 头颅X线检查:包括头颅平片、鼻窦片、颈椎片、脑血管造影、气脑造影。
3. 头颅CT、MRI。
4. 脑核素检查、脑电图。
5. 必要时作脑脊液、血、尿、呕吐物、毒物检测。
二、鉴别诊断头痛要区别是原发性头痛和继发性头痛。
继发性头痛是指有明确病因,且往往伴有神经系统定位体征的一组头痛,主要包括:颅内占位性病变,脑血管病,颅内感染,颅脑外伤及眼、耳鼻科疾病。
而无明确病因及神经系统阳性体征者,称为原发性头痛,主要包括偏头痛、紧张性头痛、精神性头痛等。
呼吸困难呼吸困难(dyspnea)是指患者感到空气不足或呼吸急促,并出现呼吸用力,呼吸肌与辅助呼吸肌参与呼吸运动,通气增加,呼吸频率、节律与深度都发生变化。
一、诊断(一)、病史询问要点1. 年龄与性别:儿童要考虑呼吸道异物、支气管哮喘和先天性心脏病;老年人考虑慢性阻塞性肺病、心力衰竭和肿瘤等;孕妇要考虑羊水栓塞。
2. 发病缓急,以往有无类似发作,与季节、体力活动有无关系。
呼吸困难发生较急的有肺水肿、肺不张、呼吸系统急性感染、迅速增长的大量胸腔积液;突然发生严重呼吸困难者有呼吸道异物、高压性自发性气胸、大块肺梗死以及成人呼吸窘迫综合征等。
劳动后呼吸困难常是心力衰竭的早期症状,严重时表现为端坐呼吸。
3. 诱发因素:劳动或活动后出现呼吸困难常是心衰的早期表现;剧烈咳嗽后出现伴胸痛,应警惕气胸;长期卧床、手术后、持续性心房纤颤者突然出现胸痛伴气急、呼吸困难要注意肺栓塞或肺梗死;精神刺激后要考虑癔症;吸入有害、有毒气体及过多、过快输血或输液要考虑急性肺水肿。
4. 伴随症状:有无咽痛、咳嗽、咯血、咳痰、胸痛、发热等。
伴发热咳嗽考虑为支气管肺脏疾病;咳铁锈色痰为肺炎;大量粉红色泡沫痰考虑肺水肿;伴有胸痛考虑肺炎、气胸、胸膜炎、急性心肌梗死;伴有咯血考虑肺梗死、肺脓肿、肺癌等;伴神经系统症状应注意脑部疾病。
5. 既往相关病史。
如支气管哮喘、慢性支气管炎、肺气肿、肺结核等常以呼吸困难为主要临床表现;各种心血管疾病如风湿性心脏病、高血压性心脏病、冠心病、心肌炎、心肌病、心包积液等也可引起呼吸困难;糖尿病或尿毒症引起的代谢性酸中毒是呼吸困难的重要原因;严重感染、创伤、胃内容物误吸、急性坏死性胰腺炎等患者出现呼吸困难,要警惕急性呼吸窘迫综合征(ARDS)。
颅脑疾病如脑炎、脑血管病、脑肿瘤、脑外伤等均可出现呼吸困难。
6. 工作环境有无粉尘,有无接触化学毒物等。
(二)、体格检查1. 患者体位、神态及精神状态。
端坐呼吸见于左心衰、重症支气管哮喘;患侧卧位,常见于胸腔积液;惊恐躁动,见于肺水肿;扪胸,痛苦表情见于急性心肌梗死。
重度一氧化碳或氰化物中毒、重度酸中毒或肺性脑病常出现不同程度的意识障碍。
2. 颈静脉有无怒张,胸廓外形及扩张情况,注意有无胸廓畸形、不对称或胸壁压痛。
咽喉部有无脓肿、水肿或肿瘤等。
3. 皮肤黏膜有无皮下气肿和贫血貌。
4. 呼出气体有无特殊的气味。
如呼出气为烂苹果味要考虑糖尿病酮症酸中毒。
5. 呼吸频率、节律及深度变化,有无三凹征。
呼吸深大,见于糖尿病或尿毒症酸中毒;呼吸表浅,见于肺气肿、呼吸肌麻痹或镇静剂过量;潮式呼吸见于脑动脉硬化或颅内压增高。
6. 有无肺部及胸膜病变的体征。
有无胸腹矛盾运动或两侧呼吸运动不对称,有无叩诊浊音或鼓音,有无干湿罗音,有无异常呼吸音。
7. 有无心脏病及心力衰竭的体征。
注意有无心界扩大、心音异常和病理性杂音等。
8. 有无大量腹水、有无脱水征。
9. 有无发绀、杵状指及下肢水肿。
(三)、辅助检查一般常规检查应作血常规、尿常规、电解质、血气分析和胸部X线。
其他应根据病情选作的检查包括:1. 疑糖尿病酮症酸中毒查血糖、尿酮体及二氧化碳结合力。
2. 疑尿毒症查血尿素氮、肌酐。
3. 疑心肌梗死查心肌酶谱、心电图。
4. 纤维支气管镜检查可直接观察支气管、肺段及亚肺段的支气管病变。
5. 其他检查还包括超声心动图、肺血管造影及肺放射性核素扫描。
二、鉴别诊断(一)、根据呼吸频率、节律和深度的鉴别每分钟呼吸超过24次为呼吸频率加快,见于呼吸系统疾病、心血管疾病、贫血、发热等;每分钟呼吸频率在10次以下为呼吸频率减慢,是呼吸中枢受抑制的表现,见于麻醉、颅内压增高、尿毒症、肝昏迷等。
深大呼吸见于糖尿病酮症酸中毒;呼吸变浅见于肺气肿、呼吸肌麻痹及镇静剂过量等。
常见节律是潮式呼吸或Cheyne-Stokes呼吸,见于颅内压增高、心衰、脑动脉硬化、糖尿病昏迷和尿毒症等。
(二)、吸气性、呼气性、混合性、中枢性及精神性呼吸困难的鉴别吸气性呼吸困难,病变在上呼吸道,为各种原因引起梗阻所致,可见三凹征。
常见于喉头水肿、异物、白喉、喉癌等;呼气性呼吸困难,病变部位在小支气管,因水肿、痉挛、狭窄所致,常见于肺气肿及支气管哮喘;混合性是指吸气呼气均感困难,常见于大面积肺炎、大量胸水、腹水、胸膜炎、肋骨骨折等。
中枢性呼吸困难为呼吸节律的改变;精神性呼吸困难表现为浅而快的呼吸,因过多的二氧化碳排出,发生呼吸性碱中毒,血Ca2+降低而出现手足抽搐。
胸痛胸痛是临床常见症状,主要由胸部疾病引起,少数由其他部位病变所致。
因痛阈个体差异大,故胸痛的程度与原发性疾病的病情轻重程度并不完全一致。
一、诊断(一)、病史详细询问病史并注意:1. 发病年龄:青少年发病,多见于流行性胸痛、心肌炎。
青壮年发病,多见于胸膜炎、肺炎、自发性气胸、心肌炎等。
中老年发病,多见于冠心病、肺癌、主动脉夹层、胸膜间皮瘤等。
2. 疼痛发生部位:心前区疼痛,多见于心绞痛、急性心肌梗死、心包炎、心肌炎、夹层主动脉瘤;胸骨后疼痛,多见于心绞痛、急性心肌梗死、心包炎、心肌炎、食管疾病、纵隔疾病等;一侧胸痛,多见于肺炎、胸膜炎、肺癌、气胸、膈下脓肿;后背痛,见于脊柱疾病、夹层动脉瘤、胆囊炎;放射痛,多见于心绞痛、急性心肌梗死、夹层动脉瘤。
3. 疼痛性质:持续性痛,多见于炎症性疾病,如肺炎、胸膜炎、心包炎、心肌炎、组织缺血坏死,如急性心肌梗死、肺梗死;阵发性发作性疼痛,多见于心绞痛、肋间神经痛;刀割样、针刺样剧痛,多见于肋间神经痛、夹层动脉瘤、肋骨骨折及胸部皮肤、肌肉损伤和食管破裂;胀痛,多见于胸膜炎、胸腔积液、心包炎、心包积液、气胸;闷痛,见于心肌炎、心包炎、心绞痛、肺癌;酸痛,见于肌痛或骨痛;压榨样疼痛,见于心绞痛、心肌梗死。
4. 发病缓急:骤然起病,多见于夹层动脉瘤、气胸、胸外伤等;突然起病,多见于急性心肌梗死、急性肺梗死、食管破裂;慢性起病,多见于肺炎、胸膜炎、心肌炎、心包炎、肺癌。
5. 发病诱因及缓解因素:与劳累、饮食、情绪活动有关,多见于心绞痛、急性心肌梗死;与咳嗽、深呼吸有关,多见于胸膜疾病、胸部肌肉及肋骨疾病;吞咽诱发多见于食管及纵隔疾病;运动后减轻,多见于心脏神经症;休息和含服硝酸甘油减轻者,见于心绞痛;转动身体疼痛加剧者,见于脊神经后根疾病所致。
6. 伴随症状:伴发热,多见于炎症病变或组织坏死性病变,如肺炎、胸膜炎、心包炎、心肌梗死等;伴咳嗽,多见于胸膜及肺部疾病;伴咯血,多见于肺炎、肺癌、肺梗死;伴吞咽困难,多见于食管、纵隔疾病;伴反酸、烧心,见于反流性食管炎;伴低血压或休克,见于急性心肌梗死、急性肺梗死、急性心包填塞、主动脉夹层、张力性气胸、自发性食管破裂。
