最新ckd患者治疗的关键:血压和蛋白尿的控制汇总
慢性肾病2024年疾病控制指南(全文)

慢性肾病2024年疾病控制指南(全文)1. 引言慢性肾病(CKD)是一种全球性的公共卫生问题,影响着全球数十亿人。
随着疾病的发展,患者可能会出现肾功能减退、高血压、贫血、矿物质和骨代谢紊乱等症状。
为了提高全球慢性肾病患者的治疗水平,降低疾病负担,本指南提供了一套全面的疾病控制策略。
2. 诊断与评估2.1 尿液检查尿液检查是诊断慢性肾病的关键环节,可以评估肾小球滤过功能、肾小管功能以及尿路感染等情况。
应定期进行尿液检查,包括尿蛋白、尿糖、尿沉渣等指标的检测。
2.2 血液检查血液检查有助于评估患者的肾功能、电解质平衡、矿物质和骨代谢状况。
主要包括血肌酐、血尿素氮、血红蛋白、电解质(如钠、钾、钙、磷等)、甲状旁腺激素等指标的检测。
2.3 影像学检查影像学检查有助于了解患者的肾脏形态、结构及功能。
主要包括超声波检查、计算机断层扫描(CT)、磁共振成像(MRI)等。
2.4 肾活检对于疑似病因不明的慢性肾病,肾活检是必要的诊断手段。
通过病理学检查,可以明确肾脏病变的类型、程度和病因。
3. 治疗策略3.1 药物治疗根据患者的病情,医生可能会开具以下药物:(1)降压药物:如ACEI(ACE抑制剂)、ARB(肾上腺素受体拮抗剂)等,以降低血压和保护肾脏功能。
(2)贫血治疗药物:如促红细胞生成素(EPO)类似物等,以提高血红蛋白水平。
(3)矿物质和骨代谢调节药物:如钙剂、维生素D及其衍生物等,以纠正矿物质和骨代谢紊乱。
(4)血脂调节药物:如他汀类药物等,以降低血脂水平。
(5)其他药物:如抗生素、利尿剂等,以治疗并发症和改善症状。
3.2 非药物治疗(1)饮食调整:低蛋白、低盐、低钾、高热量、高钙、高维生素D的饮食。
(2)生活方式改变:戒烟、限酒、适当运动、控制体重等。
(3)心理支持:对患者进行心理疏导,帮助其树立战胜疾病的信心。
4. 并发症管理4.1 高血压管理高血压是慢性肾病的主要并发症之一,应积极控制血压。
采取药物治疗和非药物治疗相结合的方法,使血压控制在理想范围内。
CKD各指南推荐监测指标
2012KDIGO CKD评估与管理临 床实践指南 2007KDOQI糖尿病和慢性肾脏 病临床诊疗指南 KDOQI
鼓励患者参加有关病情严重程度及盐、磷、钾和蛋白摄入量方面的 2012KDIGO CKD评估与管 教育,接受专家的饮食建议。 理临床实践指南 男性<130g/L,女性<120g/L <115g/L <120g/L 男性<135g/L,女性<120g/L 有贫血正在 至少每年一次 至少每年两次 有临床症状时 至少每年1次 至少每年2次 至少每3个月一次 有临床症状时 至少每3个月一次 至少每月一次 不建议>115g/L,目标水平不建议升高至130g/L 维持在110-120g/L之间,不建议>130g/L 未明确 当TSAT<30%并且铁蛋白≤500mg/ml时建议尝试静脉铁剂 TSAT>20%
感染风险
AKI风险
CKD转诊与诊疗模式
转诊与诊 疗模式
CKD转诊与诊疗模式 进展性CKD 替代治疗的时机
AKI或GFR突然下降;GFR<30ml/min/1.73m2 G4-G5;持续大量蛋 CKD。1年内肾功能衰竭风险达到或超过10-20%的进展性CKD患者 细胞管型,RBC>20Hp且不能用其他原因解释;需要4种及以上药 性或多发性肾结石;遗传性肾病。 疾病所需要的诊疗计划不能实施;患者所需评估措施无法实施 GFR<30ml/min/m2转诊肾脏科。 进展性CKD推荐在多学科医疗中心接受治疗
贫血管理
铁目标值
辅助剂: 辅助剂
血钙、血磷、PTH和碱性磷 酸酶
GFR<45ml/min/1.73m2的CKD患者 GFR<45ml/min/1.73m2的CKD患者 GFR<45ml/min/1.73m2的CKD患者 GFR<45ml/min/1.73m2的CKD患者 CKD未透析患者 GFR<30ml/min/1.73m2的CKD患者 CKD患者
ckd肾功能不全的治疗方法

ckd肾功能不全的治疗方法CKD即慢性肾脏病(Chronic kidney disease)英文缩写。
那ckd肾功能不全的治疗方法是什么?下面是店铺为你整理的ckd肾功能不全的治疗方法,希望对您有用。
ckd肾功能不全的治疗方法为了明确CKD不同阶段的防治目标,提出三级预防概念很有必要。
所谓一级预防,又称初级预防,是指对已有的肾脏疾患或可能引起肾损害的疾患(如糖尿病、高血压病等)进行及时有效的治疗,防治慢性肾衰竭(CRF)的发生。
二级预防,是指对已有轻、中度CRF的病人及时进行治疗,延缓、停止或逆转慢性肾衰竭的进展,防治尿毒症的发生。
第三级预防,是指针对尿毒症病人及早采取治疗措施,防止尿毒症的某些严重并发症的发生,提高病人生存率和生活质量。
慢性肾功能不全进展的最终结果是终末期肾衰竭(ESRF),患者将不得不依赖肾替代治疗维持生命。
尽管目前透析治疗有了长足的进步,但ESRF患者的死亡率仍然较高,生存质量较低。
因此,对CKD患者的治疗包括延缓慢性肾功能不全进展的治疗和针对各种合并症的治疗。
1.延缓慢性肾功能不全发生和进展(1)原发病治疗对引起CKD的原发病治疗。
(2)延缓慢性肾功能不全延缓慢性肾功能不全的进展,包括以下措施:1)控制血压积极控制血压可以降低蛋白尿,可以减轻肾小球高滤过、减缓慢性肾衰竭病变进展。
降压药物的选择原则依CKD的分期不同而异,当CCr>30ml/min时,可首选血管紧张素转化酶抑制剂(ACEI)或血管紧张素Ⅱ受体1拮抗剂(ARB),必要时联合使用其他降压药物。
当患者的Ccr降至30ml/min以下时,应用ACEI和ARB可能引起肾小球内低灌注压而使肾小球滤过率过低,故对非透析的CKD患者应慎用。
2)饮食低蛋白饮食可降低肾小球内高灌注、高血压及高滤过,减少蛋白尿,从而减慢CRF患者肾小球硬化及间质纤维化的进展。
当GFR低于25ml/(min.l.73rm²)时,蛋白质入量应限制在0.6g/(kg.d)。
CKD 1-2期患者的饮食建议

CKD 1-2期患者的饮食建议
CKD 1-2期非糖尿病患者
蛋白质及热量
避免高蛋白饮食(≥每天1.3 g/kg体重)。
非持续性大量蛋白尿的患者,推荐蛋白入量每天0.8 g/kg体重(但不要低于每天0.6 g/kg体重)。
对大量蛋白尿的患者,建议蛋白入量每天0.7 g/kg体重,同时加用酮酸治疗。
热量摄入方面以维持健康体重为宜。
液体及无机盐
建议早期CKD 患者食盐摄入每天不要超过6g。
持续性高钾血症患者建议限制饮食钾摄入量。
为了减少净酸产量,可以适量多吃蔬果。
CKD 1-2期糖尿病患者
蛋白质及热量
避免高蛋白摄入(≥每天1.3g/kg体重),建议蛋白质摄入量为每天0.8g/kg 体重。
推荐热量摄入为每天30~35kcal/kg,对于肥胖的患者建议减少热量摄入至每天1500kcal;老年患者可考虑减少至每天30 kcal/kg。
钠
每天盐摄入量不要超过6g,但也不推荐少于3g。
CKD患者的高血压管理

CKD患者的高血压管理CKD患者的高血压管理一.引言高血压是慢性肾脏病(CKD)患者中常见的并发症之一,对于CKD患者的健康状况和疾病预后有着重要影响。
本文档旨在提供一套完整的CKD患者高血压管理方案,帮助医务人员和患者更好地管理和控制高血压。
二.CKD患者高血压的定义和诊断1. 高血压的定义:血压≥140/90 mmHg。
2. CKD患者高血压的诊断:在排除其他可引起高血压的病因后,CKD患者血压超过正常参考范围(<120/80 mmHg)。
三.CKD患者高血压管理的目标1. 控制血压至目标范围内(<130/80 mmHg)。
2. 防止或延缓肾脏病进展。
3. 减少心血管事件的发生。
四.CKD患者高血压管理的策略1. 生活方式干预a. 减少钠盐摄入:建议CKD患者每日钠盐摄入量不超过2g。
b. 体重控制:建议CKD患者维持正常体重,避免超重和肥胖。
c. 饮食调整:建议CKD患者采用低脂、低胆固醇、高纤维的饮食,增加水果和蔬菜摄入。
d. 限制饮酒:建议CKD患者限制饮酒量,男性每日不超过两个饮酒单位,女性每日不超过一个饮酒单位。
e. 戒烟:建议CKD患者戒烟,避免被动吸烟。
2. 药物治疗a. ACE抑制剂/ARBs:常作为首选药物治疗方案,可减轻肾脏负担,阻断肾素-血管紧张素-醛固酮系统。
b. 钙通道阻滞剂:可降低血压,减少心脏负荷。
c. 利尿剂:适用于伴有液体潴留的CKD患者。
d. β受体阻滞剂:适用于合并房颤或心绞痛的CKD患者。
e. 酶抑制剂:可作为辅助药物治疗。
五.附件本文档涉及附件如下:1. CKD患者高血压管理日记表2. 高血压相关饮食指南六.法律名词及注释1. CKD:慢性肾脏病(Chronic Kidney Disease)。
2. mmHg:毫米汞柱压力单位(Millimeters of Mercury)。
3. ACE抑制剂:血管紧张素转换酶抑制剂(Angiotensin-Converting Enzyme Inhibitors)。
速览!中国慢性肾脏病患者高血压管理指南(2023年版)最新发布

速览!中国慢性肾脏病患者高血压管理指南(2023年版)最新发布中国慢性肾脏病(CKD)高血压人群具有病因复杂、发病率高、知晓率和控制率低等特点,因此如何规范合理诊治CKD患者高血压并改善其预后显得尤为重要。
近日,中华医学会肾脏病学分会专家组发布了《中国慢性肾脏病患者高血压管理指南(2023年版)》,全文涵盖68条推荐意见,本文撷取部分内容,以供大家学习参考。
一、高血压的定义、分类分层及测量方法1、高血压的定义及诊断标准•在未使用降压药物的情况下,非同日3次测量诊室血压,收缩压(SBP)≥ 140 mmHg和(或)舒张压(DBP)≥ 90 mmHg。
(1A级)•单次诊室血压≥ 180/110 mmHg并具有靶器官损伤或心血管疾病(CVD)的证据。
(2C级)•家庭血压监测(HBPM)平均SBP ≥ 135 mmHg 和(或)DBP ≥ 85 mmHg。
(1B级)2、血压的测量•推荐成人血压测量采用标准化诊室血压测量。
(1B级)•推荐进行重复多次的诊室血压测量,明确高血压诊断。
(1C级)•建议采用诊室外血压测量,包括ABPM 和HBPM,作为标准化诊室血压测量的补充。
(2B级)•推荐诊室外血压测量用于识别白大衣高血压和隐蔽性高血压。
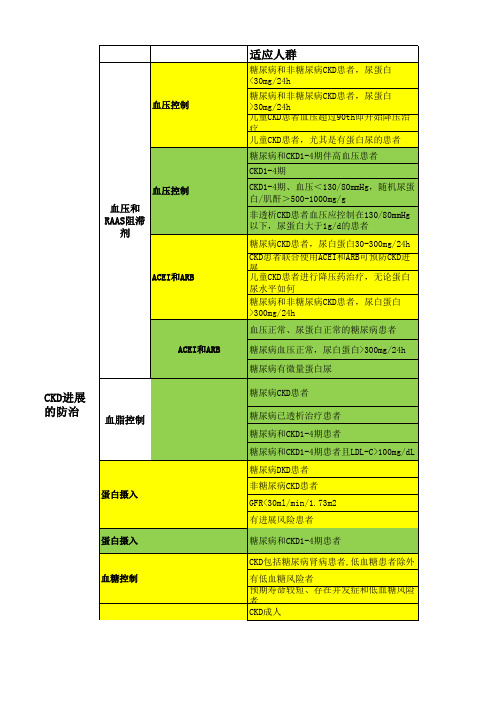
(1A级)二、CKD 合并高血压降压治疗的时机和控制目标1、降压治疗的时机•CKD患者SBP ≥ 140 mmHg 和(或)DBP ≥90 mmHg,推荐在生活方式干预的同时启动降压药物治疗。
(1A级)•尿白蛋白排泄< 30 mg/24 h 的CKD 患者持续SBP ≥ 140 mmHg和(或)DBP ≥ 90 mmHg,推荐降压治疗。
(1B级)•尿白蛋白排泄≥ 30 mg/24 h 的CKD 患者持续SBP ≥ 130 mmHg 和(或)DBP ≥ 80 mmHg 需降压治疗。
(2C级)2、血压的总体控制目标•推荐CKD 患者高血压的降压总体目标为<140/90 mmHg。
CKD患者的血压管理
指南对血压控制目标值的建议
- K/DOQI
• K/DOQI 2005 guidelines on cardiovascular disease in dialysis patients - 透析前血压 <140/90mmHg - 透析后血压<130/80mmHg respectively (C)
• K/DOQI 2006 update of hemodialysis adequacy guidelines - 没有推荐血液透析患者血压控制目标值
随访时间(月)
Klahr S, et. Al, N Engl J Med 1994;330:887-84
血压降低可使CKD患者心血管事件发生风险降低
收缩压每降低5mmHg心血管事件发生风险降低
对 数 转 换 风 险 比
不同收缩压降低值 mmHg
共纳入26个研究的152290例参与者,其中30295为慢性肾病患者,meta-回归分析结果显示, eGFR≥60和eGFR<60的收缩压每降低5mmHg心血管事件发生风险分别降低12.1%和14.2% 心血管事件包括:卒中、心肌梗死、心力衰竭、心血管死亡
James PA,et al.JAMA. 2013 Dec 18.
透析高血压患者的降压目标值
- 2011K/DOQI
2011KDOQI透析充分性指南推荐: 透析前:<140/90mmHg 透析后: <130/80mmHg
证据等级:C
Perit Dial Int. 2011 Mar-Apr;31(2):218-39.
Zheng Y, et al.Chin Med J (Engl). 2013 Jun;126(12):2276-80.
我国透析患者的高血压控制率同样不理想
最新从最新指南更新看CKD合并高血压
7
Journal of Hypertension 2009, 27:2121–2158
Mancia G, et al. Eur Heart J. 2013;34(28):2159-219.
2013年JNC8推荐CKD降压目标值为 <140/90mmHG
• 年龄≥18岁的CKD患者,起始 药物治疗时SBP ≥ 140mmHg 和DBP ≥ 90mmHg的降压目 标为SBP<140mmHg和DBP
17
治疗方案及效果
• 目前治疗方案:
✓ 非洛地平缓释片 5mg qd+缬沙坦80mg/氨氯地平5mg bid 降压, ✓ 苯溴马隆50mg qd+SB 1.0g tid 降尿酸, ✓ 辛伐他汀20mg qn 降血脂;
• 治疗效果:
✓ 2013年11月20号复查血压140/75mmHg,下肢浮肿减轻,腰酸改善, ✓ 尿蛋白+-,尿红细胞3-5个/HP,尿白细胞0-2个/HP, ✓ 血肌酐95umol/L,尿素氮5.9mmol/L, 尿酸390umol/L
European Heart Journal doi:10.1093/eurheartj/eht151
5
目录
CKD合并高血压指南更新要点
✓ CKD是重要的心血管危险因素 ✓ CKD的降压目标值调整
CKD合并高血压临床病例探讨
CKD合并高血压治疗之临床实践
6
2013年ESH指南对肾脏疾病降压目标值回升
68.2
高血压控制 高血压未控制
高血压未控制
23
与其他类别的降压药相比, CCB类显著降低亚洲人群24小时动态血压
22
CKD合并高血压患者高血压控制率仅31.8%
最新糖尿病合并慢性肾脏病的临床管理(完整版)
糖尿病合并慢性肾脏病的临床管理(完整版)糖尿病合并慢性肾脏病(CKD)在我国患病率高,严重危害患者健康。
为提高临床糖尿病合并CKD综合管理水平,中华医学会内分泌学分会、中国内分泌代谢病专科联盟组织专家结合我国特点,讨论并编写《中国糖尿病合并慢性肾脏病临床管理共识(2024版)》。
现重点内容如下:糖尿病合并CKD的筛查、诊断与分期➤推荐首选尿白蛋白/肌酐比值(UACR)作为尿白蛋白排泄的筛查手段,但需要注意尿白蛋白排泄受多种生理或病理因素影响,因此应在3~6个月内重复检测3 次、至少2 次异常才可认定为尿白蛋白排泄增加。
➤所有2型糖尿病和病程≥5年的1型糖尿病患者,应至少每年评估1次UACR和估算的肾小球滤过率(eGFR)。
➤当糖尿病患者出现eGFR持续<60 mL·min-1·(1.73m2)-1和(或)UACR≥30 mg/g时,即可考虑糖尿病合并CKD的临床诊断,可不常规行肾活检病理检查。
➤推荐使用GA分期法进行CKD分期、风险分级以及个体化治疗和随访方案的制定。
基于eGFR 和UACR 的GA 分期糖尿病合并CKD的风险评估➤应对确诊糖尿病合并CKD的患者及时进行肾心不良预后风险以及死亡风险的综合评估。
➤作为糖尿病合并CKD疾病预后的重要评估指标,UACR相较eGFR灵敏度更高。
糖尿病合并CKD临床综合管理生活管理➤糖尿病合并CKD时易出现营养不良,应对所有糖尿病合并CKD患者进行营养评估,制定个体化营养方案。
➤推荐为糖尿病合并CKD患者制定个体化营养方案,每日总能量摄入30~35kcal/kg。
➤推荐非透析患者G1~G2期蛋白质摄入量0.8 g·kg-1·d-1,G3~G5期0.6~0.8g·kg-1·d-1;透析患者1.0~1.2 g·kg-1·d-1。
➤推荐每日钠摄入量1.2~2.0g(食盐3.0~5.0g),存在高钾血症风险者严格限制饮食钾摄入。
2024慢性肾脏病患者高血压的管理专家共识建议
2024慢性肾脏病患者高血压的管理专家共识建议高血压是慢性肾脏病(CKD)进展的危险因素,心血管疾病是导致CKD患者死亡的首位病因。
《非透析和透析慢性肾脏病患者高血压管理的中国专家共识》针对CKD患者的血压管理提出较为详细的循证推荐,内容包括CKD 患者的血压测量、非透析、透析患者以及肾移植患者的血压管理等。
01、CKD患者血压测量建议1:采用标准化诊室血压测量获取的血压值指导高血压的诊断或治疗(1B)建议2:建议对新发现的诊室高血压、诊室血压正常高值、合并靶器官损害或高心血管疾病风险、血压波动较大、或怀疑体位性低血压、餐后低血压、继发性高血压等患者采用24h动态血压监测来协助高血压管理2B)建议3:在降压治疗期间,建议患者进行家庭血压监测以长期评估血压控制情况(2B)建议4:推荐使用动态血压监测或家庭血压监测进行血液透析患者的血压评估(IC)建议5:推荐使用动态血压监测、标准化诊室血压测量进行腹膜透析患者的血压评估,如动态血压监测不可及,可使用家庭血压监测进行血压评估(1C)02、非透析CKD患者的血压管理建议6:非透析CKD合并心血管风险高危患者,如可耐受,建议将标准化诊室收缩压<120mmHg作为血压控制目标(2B)建议7推荐CKD合并高血压患者食盐摄入<5g/或钠摄入<2g/dJIB)建议8:鼓励CKD合并高血压患者进行适当体育锻炼,在身体可耐受的情况下,推荐进行每次30~60min,起始2次/周,逐渐增至3~5次/周的中等强度体育锻炼,并减少静态生活方式(1B)建议9:推荐CKD合并高血压患者体重指数控制在20-24kg∕m2,并鼓励患者戒烟和限制酒精摄入(IB)建议10:对CKD伴有高血压、蛋白尿、合并/不合并糖尿病患者推荐起始使用RAASi[血管紧张素转换酶抑制剂(ACEi)或血管紧张素受体拮抗剂(ARB)]治疗,RAASi应滴定至最大可耐受剂量,优选ACEi,不耐受的情况下可选择ARB(IA)建议11:推荐合并心力衰竭的CKD高血压患者,使用血管紧张素受体脑啡肽酶抑制剂(ARNi)控制血压(1A)建议12:联合用药时,RAASi(ACEi或ARB)联合CCB是CKD患者降压治疗的优化方案,应避免ACEi x ARB和直接肾素抑制剂(DR1)的联合使用(IA)建议13:联合用药治疗CKD患者的高血压时,建议使用单片复方制剂(SPC)以增加血压控制达标率与药物治疗依从性(IA)建议14:推荐CKD高血压患者有交感神经亢进等,可优先使用B受体阻滞剂或WB受体阻滞剂(2003血液透析患者的血压管理建议15建议血液透析患者透析前血压年龄<60岁者<140/9OmmHg,年龄260岁者<160/9OmmHg,透析后血压<130/8OmmHg,24h动态监测平均血压<130/80mmHg,家庭测量血压<135/85mmHg,需遵循血压目标值的个体化原则,并注意避免血压过低(2C)建议16:血液透析患者进行血压管理时,建议透析后达到干体重(2B)建议17:透析患者将食盐摄入量降至每日<5g,有残余肾功能的患者,可使用髓拌利尿剂以减轻容量负荷同时控制透析间期体重增长<5%2B)建议18:合并高血压的血液透析患者的透析方案,首先解决容量超负荷,包括缓慢探索目标体重、增加治疗时间和/或频率、改善血液透析期间血管稳定性等(2B)建议19:对合并高血压的血液透析患者,常用降压药物均可使用,有残余肾功能的患者可使用伴利尿剂(2B)建议20:对需要联合治疗的高血压透析患者,优先选择ACEi/ARB联合CCB 或β受体阻滞剂等治疗方案,合并心力衰竭的患者亦可应用ARNi,为改善达标率、患者依从性和治疗持久性,可考虑单片复方制剂(2C)建议21位结合透析对降压药物的清除特点及透析患者的个体情况决定药物的选择和方案(2C)04腹膜透析患者的血压管理建议22:腹膜透析患者血压目标值为<140/9OmmHg,65岁以上者可<150/90mmHg(2C)建议23:腹膜透析患者合并高血压时,应首先评估患者的容量状态(2B)建议24:建议食盐摄入量<5g/d;对有残余肾功能的腹膜透析患者,可使用伴利尿剂,增加尿量和尿钠排泄(2B)建议25调整存在容量超负荷和血压控制不佳的腹膜透析患者的透析方案,以增加腹膜超滤量和尿量,达到正常血容量,同时注意降低患者葡萄糖负荷,不损害残余肾功能。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
临床降尿蛋白策略
• 降压( systolic blood pressure to between 110 and 130 mm Hg ,avoid systolic pressures of <110 mm Hg)
• RASI为中心 • 限盐<5 g/day • 限蛋白to 0.8 g/kg body weight
• 定位
– 序贯 – 时机
• 联合使用 • 临床举例4
– (1)F35 – (2)M62
代谢性疾病
• 糖尿病肾病
– 定位--临床蛋白尿早期
• 高血压肾损害
– 继发FSGS
– 临床举例5
• M45 “FSGS”
小结
• 雷公藤的最大特性 • 雷公藤使用最重要的要点
–1 –2 –3
小结
• 尿蛋白的双重含义 • 尿蛋白达标的重要性和要避免的问题 • 使尿蛋白达标的方法
• 5年后,Bp130/80; 4联降压药 • 停用速尿
2020/8/14
临床举例
• M33 CRF肾移植术后 • 24小时尿蛋白4.5g ALB37g/L,Cr124
慢性肾小球肾炎
• CGN的特色和雷公藤契合 • 使用方法
– 序贯治疗 – CRI的救命稻草 – 间断使用避免生殖毒性
பைடு நூலகம்
膜性肾病
Inker LA, et al. Am J Kidney Dis. 2014 Jul;,64(1):74-85.
13
引起蛋白尿病因的不同
• 进展(——)
– 各种活动性的肾炎和肾 病
– 糖尿病肾小球病 – 恶性高血压
• 稳定(—)
– 静止期的肾炎和肾病
• 免疫活动安静的各种肾 炎
• 部分缓解的FSGS • 硬化性肾炎 • 膜性肾病(非NS)
进展
缓解
Regression 逆转
蛋白尿
1g/24h
GFR
下降
肾组织改变 恶化
<1g/24h 稳定 稳定
<0.3g/24h 上升 改善
➢ 6个月内最大程度降低蛋白尿 ➢ 理想目标是使尿蛋白减至<0.3g/天
Ruggenenti, et al. Lamcet, 2002; 347: 1601-1608
2020/8/14
举例三
• M56 伴尿蛋白+++的高血压患者,肾功能Cr175 ,BP155/100mmHg
• 降压治疗治疗方案:
A:CCB+ACEI/ARB
B:CCB+利尿剂+倍他乐克
C: CCB+ACEI/ARB+利尿剂
D:ACEI+ARB
2020/8/14
蛋白尿达标的定义
肾功能
Progression Remission
如何优化RAS阻断?
• 限盐和RASI • 利尿和RASI联合 • RASI剂量加倍 • 联合用药ACEI和ARB
举例五
• M40 • 恶高 Bp 200/120 Cr230 24小时尿蛋白1g • 包括RASI在内的5联降压药治疗
– Bp 140/90 , Cr159 ,24小时尿蛋白0.15
2020/8/14
临床降尿蛋白策略
• 使用利尿剂(loop diuretics required when estimated glomerular filtration rate <30 ml/min)
• 加非双氢吡啶类CCB(Add nondihydropyridine calcium channel blocker as a third agent after renin-angiotensin blocker and diuretic when blood pressure is not at goal)
– 各种代谢因素引起的肾 损害
2020/8/14
尿蛋白达标
• 临床要避免的错误
– 只用RASI,不问病因和原发病活动度 – 只免疫抑制治疗,不问活动性和慢性 – 治疗不分阶段 – 血压没控制好就急于降尿蛋白
2020/8/14
举例一
• F30 • 血尿,蛋白尿3年, • 2010年 血压正常
– 尿Rt 尿蛋白++,潜血+++;24小时蛋白尿1.2g; cr70;ACEI和黄葵,保肾康,金水宝
举例四
• F22 tw 80kg • 右肾发育不全伴高血压 • Cr 90 • 24小时尿蛋白8g Alb 37 • RASI+CCB+ɑß-受体阻滞剂---RASI+利尿剂----
RASI双倍剂量----ACEI+ARB; 24小时尿蛋白 0.2g • 复发:RASI+CCB; 24小时尿蛋白6g
此课件下载可自行编辑修改,仅供参考! 感谢您的支持,我们努力做得更好!谢谢
下一步
• 无视,认为已经很充分 • 中药治疗 • 交给肾脏专科医生
– 继续在RASI上下工夫
• 1,2,3,4
– 选择RASI以为的其他途径
原发性疾 病损伤肾 小球
2020/8/14
对降蛋白尿的手段进一步分析,发现药物的使用对 临床结局有显著改善,而非强化降压
A :RASI vs 安慰剂
B: RASI vs CCB C:强化降压 D:低蛋白饮食 E:免疫抑制剂
2020/8/14
临床降尿蛋白策略
• 滴定剂量的RASI • ACEI+ARB • 加醛固酮拮抗剂(Add an aldosterone
antagonist to either ACE inhibitor or angiotensin receptor blocker but not both)
2020/8/14
ckd患者治疗的关键:血压和蛋 白尿的控制
2020/8/14
2020/8/14
尿蛋白的质和量
2020/8/14
有关尿蛋白的理解
• 蛋白尿的两重含义
– 二次打击理论 – 肾小球和肾小管间质
• 病因分类
– 免疫源性 – 代谢和血流动力源性
2020/8/14
2020/8/14
• 糖尿病&高血压患者 • 血压,血脂,血糖控制满意 • 但尿RT:Pr++;24小时尿蛋白1-2g • 已使用双倍剂量的RASI • 下一步的态度:?
• 2013年 血压升高
– 尿Rt 尿蛋白++,潜血 – 24小时蛋白尿1.5g;cr130
2020/8/14
举例二
• M45 • 血尿,蛋白尿5年,血压正常,cr110
– 尿Rt 尿蛋白++,潜血+++--------尿蛋白++,潜血+
• 24小时蛋白尿1.2g • 外院黄葵,保肾康,金水宝 • 我院激素60mg/日
