血氧饱和度监测技术完整版
血氧饱和度监测技术完整版

血氧饱和度监测技术 HEN system office room 【HEN16H-HENS2AHENS8Q8-HENH1688】
血氧饱和度监测技术
(一)目的
监测患者机体组织缺氧状况。
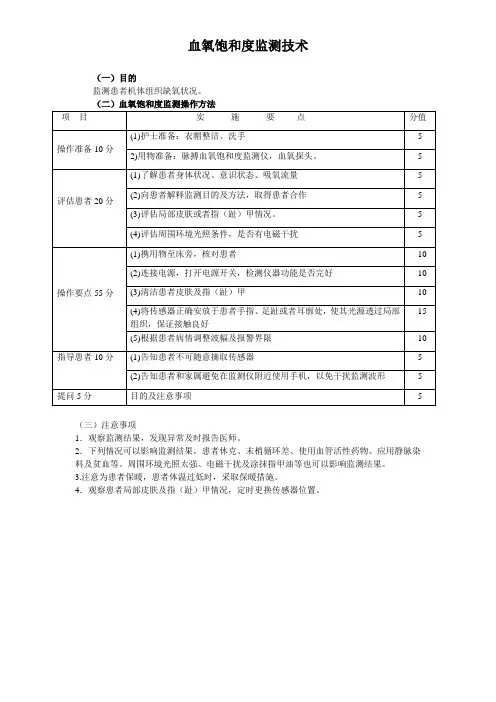
(二)血氧饱和度监测操作方法
1.操作准备
(1)护士准备:衣帽整洁、洗手
(2)用物准备:脉搏血氧饱和度监测仪,血氧探头。
2.评估患者
(1)了解患者身体状况、意识状态、吸氧流量
(2)向患者解释监测目的及方法,取得患者合作
(3)评估局部皮肤或者指(趾)甲情况。
(4)评估周围环境光照条件,是否有电磁干扰
3.操作要点
(1)携用物至床旁,核对患者
(2)连接电源,打开电源开关,检测仪器功能是否完好
(3)清洁患者皮肤及指(趾)甲
(4)将传感器正确安放于患者手指、足趾或者耳廓处,使其光源透过局部组织,保证接触良好
(5)根据患者病情调整波幅及报警界限
4.指导患者
(1)告知患者不可随意摘取传感器
(2)告知患者和家属避免在监测仪附近使用手机,以免干扰监测波形
(三)注意事项
1.观察监测结果,发现异常及时报告医师。
2.下列情况可以影响监测结果,患者休克、末梢循环差、使用血管活性药物、应用静脉染
料及贫血等。
周围环境光照太强、电磁干扰及涂抹指甲油等也可以影响监测结果。
3.注意为患者保暖,患者体温过低时,采取保暖措施。
4.观察患者局部皮肤及指(趾)甲情况,定时更换传感器位置。
血氧饱和度监测技术及心肺复苏术培训PPT

抗心律失常药物
严重心律失常是导致心脏骤停甚至猝死的主要原因之一,药物治疗是 控制心律失常的重要手段。2010年国际心肺复苏指南建议:对高度阻 滞应迅速准备经皮起搏。在等待起搏时给予阿托品0.5mg,IV。阿托品 的剂量可重复直至总量达3mg。如阿托品无效,就开始起搏。在等待 起搏器或起搏无效时,可以考虑输注肾上腺素(2-10μg/min)或多巴 胺,(2-10μg/kg.min)。胺碘酮可在室颤和无脉性室速对CPR、除 颤、血管升压药无反应时应用。首次剂量300mg静脉/骨内注射,可追 加一剂150mg。 利多卡因可考虑作为胺碘酮的替代药物(未定级)。 首次剂量为1-1.5mg/kg,如果室颤和无脉性室速持续存在,间隔510min重复给予0.5-0.75mg/kg静推,总剂量3mg/kg。 镁剂静推可 有效终止尖端扭转型室速,1-2g硫酸镁,用5%GS 10ml稀释5-20min 内静脉推入。
检测指套套 入病人手指、 足趾或耳廓 处,保证接 触良好
注意保暖, 定时更换传 感器位置
放置传感器
观察
安置病员 整理床单位
设置并调节 各种参数, 观察仪器是 否正常,监 测波形清晰, 无干扰
记录
02
心肺复苏术
定义:心肺复苏术(cardio pulmonary resuscitation)简称CPR,指当呼吸终止及心跳停顿时,合并使用人工呼吸 及心外按摩来进行急救的一种技术。认识心脏与了解呼吸作用与血液循环对人体功能的重要性是必要的。心脏分 为左右心房及左右心室,由右心房吸入上下腔静脉自全身运回含二氧化碳之血液,经右心室压出由肺动脉送至肺 泡经由透析作用,换得含氧之血液再经由肺静脉送入左心房再进入左心室压出经大动脉输送至全身以维持。心搏 骤停一旦发生,如得不到即刻及时地抢救复苏,4~6min后会造成患者脑和其他人体重要器官组织的不可逆的损害, 因此心搏骤停后的心肺复苏(cardiopulmonary resuscitation,CPR)必须在现场立即进行。
血氧饱和度监测操作流程

血氧饱和度监测操作流程
血氧饱和度监测是一种测量血液中氧气含量的方法,通常用于监测患者的呼吸和循环功能。
以下是血氧饱和度监测的操作流程:
1. 洗手:在开始监测之前,需要先洗手,确保手部清洁。
2. 准备设备:打开血氧饱和度监测仪,确保电池充足或连接电源。
3. 设定参数:根据患者的具体情况,设置合适的监测参数,如测量间隔时间、报警阈值等。
4. 夹手指:将患者的食指或中指放入监测仪的夹子中,确保指甲放在发红光的那一面。
5. 开始监测:按下开始按钮,启动监测。
此时,监测仪会显示患者的脉搏和血氧饱和度。
6. 观察数据:在监测过程中,需要时刻观察监测仪上的数据,包括血氧饱和度、脉搏等。
7. 记录数据:将监测到的数据记录在记录本或电子设备上,以便后续分析。
8. 停止监测:当监测结束时,按下停止按钮,结束监测。
9. 清洁设备:在结束监测后,需要将血氧饱和度监测仪清洁干净,为下一次使用做好准备。
注意事项:
1. 在测量之前要保证手是温暖的,如果是偏凉的则需要将手捂热后再进行测量,否则会导致测量结果偏低或不显示。
2. 测量时指甲不要涂指甲油或者美甲,且指甲必须放在发红光的那一面。
3. 读取数据时需要等待30秒左右,直到显示稳定的数字。
4. 如果血氧饱和度低于94%,则可能存在供氧不足的情况,可能会出现恶心呕吐、头晕、心绞痛等症状。
此时需要及时咨询医生。
如果血氧持续低于92%,应立刻前往医院急症。
5. 测量时手应放在心脏水平以下,并保持放松状态。
6. 在测量之前患者应在室内休息,安静呼吸几分钟,不要说话。
血氧饱和度监测技术研究

血氧饱和度监测技术研究一、前言随着人类对健康的要求越来越高,如何快速、准确地监测人的生理指标成为重要的问题。
血氧饱和度作为人体健康的重要指标之一,一直是医学领域关注的焦点。
随着互联网医疗技术的发展,血氧饱和度检测技术也得到了快速发展。
本文将围绕血氧饱和度监测技术展开研究,并探讨其在医疗领域中的应用。
二、血氧饱和度的定义血氧饱和度指的是血液中氧与血红蛋白结合的比例,即血红蛋白氧合作用的程度。
正常情况下,人体血氧饱和度应该在95%以上。
一旦血氧饱和度下降到90%以下,则人体开始出现缺氧状态,严重时会导致死亡。
三、血氧饱和度检测技术的分类1. 贴片式血氧饱和度监测技术贴片式血氧饱和度监测技术是目前应用最广泛的检测技术之一。
该技术基于光电技术,通过贴在手指末端等部位的感光器件,可以快速、无创地测量出患者的血氧饱和度。
该技术的优点是测量速度快、准确性高、方便使用、无创伤等,适用于各类人群,特别是佩戴呼吸机的重症患者,可实时监控患者血氧饱和度情况,避免危险情况的发生。
2. 插管式血氧饱和度监测技术插管式血氧饱和度监测技术是专门针对呼吸机患者设计的一种检测技术,主要是通过插入到患者气管中的插管来进行血氧饱和度的监测。
插管式血氧饱和度检测技术优点是可以确保患者在呼吸机辅助下的阻力最小,减少气流阻力,降低患者呼吸道的负担。
3. 脉搏血氧饱和度监测技术脉搏血氧饱和度监测技术是一种非侵入式血氧饱和度检测技术,它通过夹在指尖等部位的感应器观察患者动脉脉搏的反射光信号变化,从而计算出血氧饱和度。
该技术的优点是测量速度快、准确度高、方便携带等,适用于各种快速检测场合。
四、血氧饱和度检测技术在医疗中的应用血氧饱和度检测技术在医疗领域中的应用如下:1. 重症监护病房:医生可以通过血氧饱和度检测技术实时监测患者的血氧含量、心率等指标,及时发现并治疗患者生命体征的异常波动。
2. 术中麻醉:检测患者在手术中的血氧饱和度情况,为麻醉中出现的异常波动提供依据。
心电监护血氧饱和度监测操作方法

心电监护血氧饱和度监测操作方法心电监护和血氧饱和度监测是临床中常用的监测手段,对于患者的心脏状况和氧合状态起到了关键作用。
下面将详细介绍心电监护和血氧饱和度监测的操作方法。
一、心电监护操作方法:1.准备工作:a.检查设备:确保心电监护仪处于正常工作状态,电极粘贴是否完好。
b.准备电极:电极是连接患者和监护仪的重要部分,应确保电极面干燥、清洁和粘性良好。
2.选择适当位置:a.根据患者病情选择合适的导联方式:常用的导联方式有三导联、五导联和十导联等。
b.定位导联电极:将导联电极粘贴在胸部、腹部和四肢等位置上,确保导联电极连接稳定。
3.连接电极和心电监护仪:a.连接导联线:将导联线的插头与心电监护仪相连接。
b.连接电极:将电极接插头插入导联线上相应的插孔中,确保连接牢固。
4.开始心电监护:a.打开心电监护仪的电源。
b.设置监护模式:如选择常规导联、ST段监护、动态心电图等。
c.校正基线:在监护仪上操作调整基线位置,使心电图显示正常。
d.确认监护仪的正常输出:观察仪器上的信号,确保心电图波形显示正常。
5.监测心电图:a.持续观察心电图:注意观察心电图的波形和节律变化,及时发现异常情况。
b.记录心电图:根据需要,使用心电图仪或打印机记录心电图,保存以备查。
6.结束操作:a.关闭监护仪的电源。
b.拆除电极:轻轻揭下导联电极,避免伤害患者皮肤。
c.处理电极:清洁导联电极,放回原处妥善保存。
二、血氧饱和度监测操作方法:1.准备工作:a.检查设备:确保血氧饱和度监测仪处于正常工作状态。
b.准备探头:确保探头清洁无损坏。
2.安装血氧饱和度监测仪:a.将监测仪合理放置:根据患者情况,选择探头合适的位置进行安装。
b.连接探头:将探头的插头插入监测仪上的插孔,确保连接牢固。
3.开始监测:a.打开监测仪的电源。
b.放置探头:将探头适当介入患者体表,一般常选择放置在指尖、耳垂或额头的位置上。
c.适应时间:监测仪通电后,等待一段时间,使其适应患者体表的状态。
血氧饱和度监测技术
血氧饱和度监测技术
(一)目的
监测患者机体组织缺氧状况。
(三)注意事项
1.观察监测结果,发现异常及时报告医师。
2.下列情况可以影响监测结果,患者休克、末梢循环差、使用血管活性药物、应用静脉染料及贫血等。
周围环境光照太强、电磁干扰及涂抹指甲油等也可以影响监测结果。
3.注意为患者保暖,患者体温过低时,采取保暖措施。
4.观察患者局部皮肤及指(趾)甲情况,定时更换传感器位置。
血氧饱和度监测操作方法及评分标准
注:评分等级为I级表示动作熟练、规范、无缺项,与病人沟通自然,语言通俗易懂;Ⅱ级表示动作熟练、规范、有1~2处缺项,与病人沟通不够自然;Ⅲ级表示动作欠熟练、规范、有1—2处缺项,与病人沟通较少;Ⅳ表示动作欠熟练、有4处以上缺项,与病人没有沟通。
血氧饱和度测量方法和原理
血氧饱和度测量方法和原理动脉血氧饱和度测量需要通过动脉穿刺,将采集到的动脉血样本送往实验室进行血氧饱和度的测量。
这种方法准确度高,但操作步骤繁琐,且具有创伤性。
脉搏血氧饱和度测量是通过使用血氧饱和度测量仪器,将传感器放置在人体皮肤上,通过光学传感原理进行测量的方法。
主要有脉搏氧饱和度测量和组织氧饱和度测量。
脉搏氧饱和度测量是最常见的血氧饱和度测量方法,也是非侵入性的,使用红外光和红光发射器发射出的光经皮肤照射到血液中的细小血管,通过传感器接收经过组织传播的反射光,测算光吸收值,通过分析红光和红外光的吸收率差值来计算出血液中的氧气饱和度。
组织氧饱和度测量是一种新兴的血氧饱和度测量方法,它是通过使用近红外光进行测量,分析光在皮肤组织中的散射、吸收、传导等过程来获得组织中的氧气饱和度信息。
这种方法无需穿刺,使用方便,对患者更加友好。
无论是脉搏氧饱和度测量还是组织氧饱和度测量,其测量原理都是基于光学传感原理。
红光和红外光在人体组织中的散射和吸收特性是血氧饱和度测量的基础。
在血液中,氧气与血红蛋白结合形成氧合血红蛋白,而血红蛋白本身也与红光和红外光有一定的吸收关系。
当氧气饱和度增加时,血液中的氧合血红蛋白浓度增加,导致红光吸收增加,而红外光吸收减少。
通过测量红光和红外光的吸收率差值,可以准确计算出血氧饱和度。
需要注意的是,血氧饱和度测量仪器的准确性与使用者的操作水平以及测量环境等因素有一定的关联。
在使用过程中应保持仪器的正常工作状态,采用正确的使用方法,并将仪器放置在测量对象的适当位置。
同时,建议根据医生的建议选择合适的血氧饱和度测量方法,以获得准确的测量结果。
脉搏血氧饱和度监测
脉搏血氧饱和度监测
【适应证】
1.具有氧合功能障碍的患者。
2.具有潜在氧合功能障碍的重症患者。
3.在诊疗过程中(如支气管镜检查、吸痰等)需连续监测血氧变化者。
【操作方法】
1.检测部位。
通常安置于手指或脚趾的甲床。
2.一般应用指套或指夹方法,将传感器的光源对准甲床。
3.应注意识别脉搏波形:如正常信号,低灌注波形,噪声与运动伪像。
4.正常脉搏信号是有一尖的波形,其下降支有一明显的切迹;此时记录数值能反
映动脉血氧合变化,即SpO
290%,相当PaO
2
60mmHg;SpO
2
95%,相当PaO
2
70mmHg。
【注意事项】
1.下列因素可能影响SpO
2
判读的准确性。
(1)运动伪像。
(2)存在异常血红蛋白(主要是碳氧血红蛋白和高铁血红蛋白)。
(3)血管内的有色物质(如甲基蓝)。
(4)测量电极暴露于外来光及手术电灼之中可干扰测定。
(5)组织低灌注及低温状态。
(6)皮肤色素沉着。
(7)指甲有指甲膏或别的覆盖物。
(8)血氧饱和度低于90%时,SpO
2
准确度下降。
(9)受氧解离曲线的影响,在高血氧饱和度水平时,SpO
2
对血氧分压的变化相对不敏感。
2.若SpO
2
探头重复使用,探头应该在每次使用后根据厂商建议进行清洁、消毒。
如何正确监测和处理血氧饱和度
如何正确监测和处理血氧饱和度监测和处理血氧饱和度的正确方法血氧饱和度是指血液中的氧气与血红蛋白结合的程度,通常以百分比来表示。
正确监测和处理血氧饱和度对我们的健康至关重要。
本文将介绍一些正确的方法来监测和处理血氧饱和度。
1. 监测血氧饱和度的仪器为了准确监测血氧饱和度,我们可以使用脉搏氧饱和度仪(pulse oximeter)。
脉搏氧饱和度仪是一种非侵入式的仪器,通过夹在手指上或戴在耳垂上测量血氧饱和度。
这种仪器广泛应用于医疗机构和家庭使用,能够提供准确可靠的血氧饱和度数据。
2. 如何正确使用脉搏氧饱和度仪在使用脉搏氧饱和度仪之前,我们应该确保手指或耳垂干燥和清洁。
将脉搏氧饱和度仪的传感器正确夹在手指或戴在耳垂上,并按下开关以启动仪器。
在测量过程中,保持手指或耳垂的位置稳定,并等待数秒钟以获取准确的血氧饱和度读数。
读数稳定后,记录下来以供日后参考。
3. 正常血氧饱和度范围正常血氧饱和度范围是95%至100%。
如果血氧饱和度低于95%,可能存在氧气供应不足的问题。
这可能是由呼吸系统问题、心血管问题或其他健康问题引起的。
如果出现低血氧情况,及时咨询医生以获得进一步的检查和治疗。
4. 处理低血氧饱和度的建议如果监测结果显示血氧饱和度低于正常范围,我们可以采取一些措施来处理低血氧饱和度问题:- 增加室内空气流通:打开窗户,保持室内空气清新,并避免有害气体的积聚。
- 规律运动:适度的有氧运动可以提高血氧饱和度并增强呼吸系统功能。
- 改善睡眠环境:保持良好的睡眠环境,如避免睡眠呼吸暂停症的发生。
- 戒烟限酒:长期吸烟和酗酒会对呼吸系统和心血管系统造成损害,导致低血氧饱和度。
- 寻求医疗帮助:如果低血氧问题持续存在或伴随其他不适症状,建议尽早就医咨询。
5. 注意事项在监测和处理血氧饱和度时,还需要注意以下事项:- 定期更换脉搏氧饱和度仪的电池,以确保仪器正常工作。
- 不要长时间持续使用脉搏氧饱和度仪,以免对皮肤造成不适或损害。
有创血氧饱和度监测技术操作规程及评分标准
有创血氧饱和度监测技术操作规程及评分标准一、引言有创血氧饱和度监测技术是一项重要的医学技术,它可以监测患者血氧饱和度的变化情况,帮助医务人员及时了解患者的健康状况并作出相应的处理。
本文档旨在规范有创血氧饱和度监测技术的操作流程,并提供评分标准,以确保操作的准确性和可靠性。
二、操作规程2.1 设备准备- 确保使用的有创血氧饱和度监测设备功能正常,并经过校准。
- 准备适当的有创血氧饱和度监测传感器,确保传感器表面干净,无损伤。
- 保证现场环境整洁、明亮,且温度适宜。
2.2 患者准备- 在操作有创血氧饱和度监测之前,必须确认患者的身份并向其解释操作过程。
- 帮助患者调整至舒适位置,将监测传感器正确安装在患者身体上。
2.3 操作流程1. 打开有创血氧饱和度监测设备,确保设备正常运行。
2. 将监测传感器与设备连接,确保连接牢固。
3. 在监测设备上设置血氧饱和度监测参数,并将参数调整到适宜范围。
4. 将监测传感器正确安装在患者身体上,确保传感器与患者的皮肤完全贴合。
5. 确认设备与传感器的连接是否稳固,避免连接松脱。
6. 开始监测患者的血氧饱和度变化,并记录相关数据。
7. 在监测过程中,随时观察设备指标变化,确保监测数据的准确性。
8. 定期检查传感器的状态,如发现损坏或脱落,及时更换或调整。
9. 在监测结束后,将设备和传感器进行清洁和消毒。
三、评分标准为了确保有创血氧饱和度监测技术的准确性和可靠性,我们制定了以下评分标准:1. 操作流程准确性:操作流程是否按照规程进行,是否准确无误。
2. 设备使用规范性:设备的使用是否符合相应的标准和要求。
3. 监测数据准确性:监测记录的数据是否与患者的实际情况相符。
4. 传感器状态检查:传感器的状态是否良好,是否出现损坏或脱落现象。
5. 清洁和消毒操作:设备和传感器的清洁和消毒操作是否符合相应的规范和要求。
根据以上评分标准进行评估,评分结果应作为操作准确性和操作人员专业能力的重要参考。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
血氧饱和度监测技术 HEN system office room 【HEN16H-HENS2AHENS8Q8-HENH1688】
血氧饱和度监测技术
(一)目的
监测患者机体组织缺氧状况。
(二)血氧饱和度监测操作方法
1.操作准备
(1)护士准备:衣帽整洁、洗手
(2)用物准备:脉搏血氧饱和度监测仪,血氧探头。
2.评估患者
(1)了解患者身体状况、意识状态、吸氧流量
(2)向患者解释监测目的及方法,取得患者合作
(3)评估局部皮肤或者指(趾)甲情况。
(4)评估周围环境光照条件,是否有电磁干扰
3.操作要点
(1)携用物至床旁,核对患者
(2)连接电源,打开电源开关,检测仪器功能是否完好
(3)清洁患者皮肤及指(趾)甲
(4)将传感器正确安放于患者手指、足趾或者耳廓处,使其光源透过局部组织,保证接触良好
(5)根据患者病情调整波幅及报警界限
4.指导患者
(1)告知患者不可随意摘取传感器
(2)告知患者和家属避免在监测仪附近使用手机,以免干扰监测波形
(三)注意事项
1.观察监测结果,发现异常及时报告医师。
2.下列情况可以影响监测结果,患者休克、末梢循环差、使用血管活性药物、应用静脉染
料及贫血等。
周围环境光照太强、电磁干扰及涂抹指甲油等也可以影响监测结果。
3.注意为患者保暖,患者体温过低时,采取保暖措施。
4.观察患者局部皮肤及指(趾)甲情况,定时更换传感器位置。
