女性生殖系统
女性生殖系统

阴道黏膜受性激素影响有周期性变化。幼女及绝经后妇女的阴道黏膜上皮甚薄,皱襞少,伸展性小,易创伤、 易出血。阴道壁因富有静脉丛,故局部受损伤后出血量多或形成血肿。
女性生殖系统
目录
01 外生殖器
03 阴道微生态环境
02 内生殖器 04 邻近器官
基本信息
女性生殖系统包括内、外生殖器官及其相关组织。女性内生殖器,包括阴道、子宫、输卵管及卵巢。女性外 生殖器指生殖器官的外露部分,又称外阴。包括阴阜、大阴唇、小阴唇、阴蒂、阴道前庭。
外生殖器
外生殖器
1.外阴的范围 女性外生殖器是指生殖器官外露的部分又称外阴,系指耻骨联合至会阴和两股内侧之间的组织。 2.外阴的组成 (1)阴阜位于耻骨联合前面,皮下有丰富的脂肪组织。青春期开始,其上的皮肤开始生长卷曲的阴毛,是 第二性征之一。 (2)大阴唇为外阴两侧一对隆起的皮肤皱襞。其前接阴阜,后达会阴。大阴唇皮下富含脂肪组织和静脉丛 等,局部受伤后易形成血肿 (3)小阴唇位于大阴唇内侧。为一对纵形皮肤皱襞,表面湿润,酷似黏膜,色褐、无毛,富含神经末梢, 故极敏感。 (4)阴蒂位于小阴唇前端。为海绵体组织,阴蒂头富含神经末梢,极为敏感。 (5)阴道前庭为两小阴唇之间的菱形区域。前庭的前方有尿道口,后方有阴道口。①尿道口:位于阴蒂与 阴道口之间,为一不规则的椭圆形小孔。尿道口后壁两旁有一对腺体,称尿道旁腺,常为细菌潜伏之处。②前庭 大腺:又称巴氏腺。位于大阴唇后部,是阴道口两侧的腺体。
在正常阴道菌群中,乳杆菌占优势。乳杆菌为革兰阳性大杆菌,微需氧,但在厌氧环境下生长更好,最适生 长温度为35℃~38℃。健康妇女阴道内可分离出20多种乳杆菌。阴道内正常存在的乳杆菌对维持阴道正常菌群起 着关键的作用。阴道鳞状上皮细胞内的糖原经乳杆菌的作用,分解成乳酸,使阴道局部形成弱酸性环境 (pH≤4.5,多在3.8~4.4),可以抑制其他寄生菌的过度生长。因此,正常情况下女性的外阴护理清洗外阴即 刻,不应进行阴道内清洗,以防破坏阴道微生态环境。一旦破坏阴道酸碱平衡,可能诱发阴道炎或阴道病。
女性生殖系统

女性生殖系统包括内、外生殖器官及其相关组织。
女性内生殖器,包括阴道、子宫、输卵管及卵巢。
阴道是经血排出和胎儿自母体娩出的通道,又是性交器官。
女性外生殖器指生殖器官的外露部分,又称外阴。
包括阴阜、大阴唇、小阴唇、阴蒂、前庭、前庭大腺、前庭球、尿道口,阴道口和处女膜。
目录概述结构生殖器感染生殖器畸形检查女性生殖器护理概述结构生殖器感染生殖器畸形检查女性生殖器护理概述女性生殖器不只有阴道而已,包括女性内生殖器和女性外生殖器,阴道只是女性生殖器的一部分。
女性外生殖器指生殖器官的外露部分,又称外阴。
包括阴阜、大阴唇、小阴唇、阴蒂、前庭、前庭大腺、前庭球、尿道口,阴道口和处女膜。
女性内生殖器包括阴道、子宫、输卵管、卵巢等。
子宫是孕育胎儿的场所,受精卵在这里着床,逐渐生长发育成成熟的胎儿,足月后,子宫收缩,娩出胎儿。
女性从青春期到更年期期间,如果没有受孕,子宫内膜会在卵巢激素的作用下发生周期性变化及剥脱,产生月经。
输卵管具有输送精子和卵子的功能,并且还是精子和卵子相遇受精的地方。
受精后,孕卵经输卵管的输送进入子宫腔着床。
卵巢是女性的性腺器官,内有许多卵泡,能产生并排出卵子,分泌性激素,维持女性特有的生理功能及第二性征。
至绝经后,卵巢逐渐萎缩。
外生殖器官阴蒂为什么说它是退化的呢?原因就在于它在胚胎学上是与男性阴茎相同的同源器官,在人体解剖学上也有头部、体部、包皮,甚至可以随性兴奋而充血勃起,只是它较之男性的阴茎就太小了,更没有那么显赫,也不具备直接的生殖与排尿功能,所以说它是退化了。
从外观上看它是一个很小的结节组织,很像阴茎,位于两侧小阴唇的顶端,在阴道口和尿道口的前上方。
说它敏锐,是因为它富有感觉神经末梢,感觉特别敏锐,是女性最敏感的性器官,能象阴茎一样充血勃起,对触摸尤其敏感,可以唤起较其他部位更为直接、迅速、强烈的性兴奋、性快感和性高潮,与G点相比较,它在人群中的性兴奋唤起和体验更多、更为人们所熟识。
夫妻间的恩爱相沫,无论是前奏、持续、高潮、消退或性兴奋再唤起,阴蒂都起着至关重要的作用。
女性生殖系统解剖

3.会阴浅横肌:从两侧坐骨结节内侧面中线向中心腱汇合。
(二)中层:即泌尿生殖膈。
由上、下两层坚韧的筋膜及其间的一对会阴深横肌及 尿道括约肌组成。覆盖于由耻骨弓、两侧坐骨结节形 成的骨盆出口前部三角形平面上的泌尿生殖隔上,又 称三角韧带,其中有尿道与阴道穿过。
1、会阴深横肌: 自坐骨结节的内侧面 伸展至中心腱处。 2、尿道括约肌: 控制排尿。
(三)骨盆的类型
1、女型:入口呈横椭圆形,入口横径较前后径稍长,耻 骨弓较宽,两侧坐骨棘间径≥10cm。 最常见,占52%-58.9%。 2、扁平型:入口呈扁椭圆形,入口横径大于前后径,耻 骨弓宽,骶骨失去正常弯度,骨盆浅。 较常见,占23.2%-29%。 3、类人猿型:入口呈长椭圆形,入口前后径大于横径。 坐骨切迹较宽,耻骨弓较窄,骶骨向后倾斜,故骨盆前 部较窄而后部较宽,骨盆较其他类型深。占14.2%-18%。 4、男型:入口略呈三角形,两侧壁内聚,坐骨棘突出, 耻骨弓较窄,坐骨切迹窄呈高弓形,骨盆腔呈漏斗形。 较少见,占1%-3.7%。
肪组织丰富。青春期该部开始生长呈倒三角形分布 的阴毛。
2、大阴唇:为两股内侧一对纵长隆起的皮肤皱
襞。起自阴阜,止于会阴。外伤后容易形成血肿!
3、小阴唇:位于大阴唇内侧的一对薄皮肤皱襞。
4、阴蒂:位于两小阴唇顶端下方,具有勃起性。
5、阴道前庭:为一菱形区域。
前为阴蒂,后为阴唇系带,两侧为小阴唇。阴 道口与阴唇系带间有一舟状窝。 此区域内结构有: (1)前庭球(球海绵体) (2)前庭大腺(巴多林腺):分泌粘液 若此腺口闭塞,可形成囊肿或脓肿! (3) 尿道外口 (4) 阴道口及处女膜
(2)阔韧带:
位置:位于子宫两侧呈翼状的双层腹膜皱襞,由覆盖子宫前 后壁的腹膜自子宫侧缘向两侧延伸达盆壁而成。 分前后叶,其上缘游离,内2/3包裹输卵管,外1/3部移行 为骨盆漏斗韧带(卵巢悬韧带)——内含卵巢动静脉。
(1)女性生殖系统解剖

(1)女性生殖系统解剖六、骨盆底(pelvic floor)作用封闭骨盆出口;盆腔脏器赖以承载并保持正常位置。
若骨盆底结构和功能发生异常,可影响盆腔脏器位置与功能,甚至引起分娩障碍;而分娩处理不当,亦可损伤骨盆底。
范围前方耻骨联合下缘后方尾骨尖两侧为耻骨降支、坐骨升支及坐骨结节会阴(perineum,广义)封闭骨盆出口的所有软组织。
会阴体(perineal body)狭义会阴:阴道口与肛门间的软组织。
厚3~4cm,由外向内逐渐变窄呈梭状,表面为皮肤及皮下脂肪,内层为中心腱。
两侧坐骨结节前缘的连线将骨盆底分为前、后两部:前部尿生殖三角,又称尿生殖区,有尿道和阴道通过后部肛门三角,又称肛区,有肛管通过。
组成由多层肌肉和筋膜所组成, 3层组织:(一)外层浅层筋膜与肌肉。
在外生殖器、会阴皮肤及皮下组织的下面有一层会阴浅筋膜,其深面由3对肌肉及一括约肌组成浅肌肉层。
1.球海绵体肌(阴道缩肌):位于阴道两侧,覆盖前庭球及前庭大腺,向后与肛门外括约肌互相交叉而混合2.坐骨海绵体肌从坐骨结节内侧沿坐骨升支内侧与耻骨降支向上最终集合于阴蒂海绵体(阴蒂脚处)。
3.会阴浅横肌自两侧坐骨结节内侧面中线会合于中心健。
4.肛门外括约肌为围绕肛门的环形肌束,前端会合于中心健。
(二)中层泌尿生殖隔由上、下两层坚韧筋膜及一层薄肌肉组成覆盖于由耻骨弓与坐骨结节所形成的骨盆出口前部三角形平面上,又称三角韧带。
其上有尿道与阴道穿过。
在两层筋膜间有一对由两侧坐骨结节至中心健的会阴深横肌及位于尿道周围的尿道括约肌。
(三)内层即盆隔(pelvic diaphragm)为骨盆底最里面最坚韧层由肛提肌及其内、外面在一层筋膜所组成,亦为尿道、阴道及直肠贯通。
肛提肌(levator ani muscle)是位于骨盆底的成对扁肌,向下向内合成漏斗形。
每侧提肌由前内向后外由3部分组成①耻尾肌:为肛提肌主要部分,位于最内侧肌纤维从耻骨降支内面沿阴道、直肠向后,终止于尾骨其中有小部分肌纤维止于阴道和直肠周围经产妇的此层组织易受损伤而导致膀优、直肠膨出;②髂尾肌:为居中部分从腱弓(即闭孔内肌表面筋膜的增厚部分)后部开始,向中间及后走行,与耻尾肌会合,再经肛门两侧至尾骨③坐尾肌:为靠外后方的肌束,两侧坐骨棘至尾骨与骶骨。
女性生殖系统

(3)子宫主韧带:从子宫颈两侧缘到盆壁 又称子宫旁组织
作用:防止子宫颈向下脱垂
(4)骶子宫韧带:从宫颈后面上外侧,绕直肠止于2、3骶椎 前 直肠子宫襞 作用: 维持子宫的 前屈位。
4、子宫壁的微细结构
三层: 子宫内膜 基底层:具有增生和修复功能层的能力。 功能层:青春期后每28天出现周期性剥脱
增生期 分泌期 月经期
未产妇
经产妇
子宫底
子宫内膜 肌层 浆膜 子宫颈管 子宫口
3、子宫的固定装置 子宫的韧带: (l)子宫阔韧带:位于子宫两侧
子宫系膜 输卵管系膜 卵巢系膜 作用:限制子宫向两侧移动
(2)子宫圆韧带 起于子宫体前上外侧,子宫角的下方,进入并浅 出腹股沟管,分散纤维束止于阴阜和大阴唇皮下
作用:维持子宫的前倾位
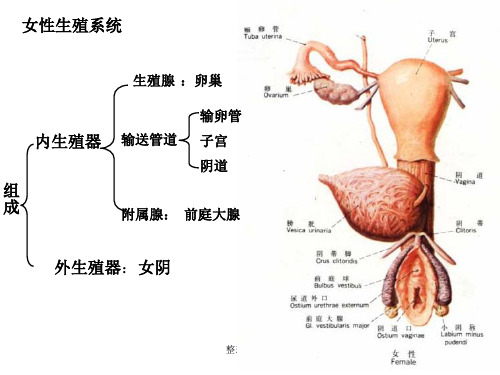
内生殖器
生殖腺:卵巢 生殖管道:输卵管、子宫、阴道 附属腺:前庭大腺
外生殖器:女阴
功能:产生生殖细胞,繁殖后代,分泌性激素形成并保持第二性征。
内脏学
第二节
女性生殖器
女性内生 殖器:卵巢、输卵管、子宫、阴道 女性外生 殖器: 女外阴
附:乳房
附:会阴
女性生殖器 女性内生殖器:生殖腺(卵巢)、输送管道(输卵管、 子宫和阴道)以及附属腺(前庭大腺) 外生殖器:女阴
子宫肌层:平滑肌组成 子宫外膜:腹膜的脏层
—上皮
—固有层
图 20 子 宫 ( 左 模 式 图 右 光 镜 图
子 宫 腺
肌层
肌 层 )
—浆膜
5、月经周期
• 子宫内膜功能层发生周期性变化,
剥脱、出血、修复和增生, 每28天左
右发生一次, 称。
• 月经期: 第1~4天 • 增生期: 第5 ~ 14天 • 分泌期: 第15 ~ 28天
人体解剖之女性生殖系统ppt课件
生殖腺 :卵巢
内生殖器 组 成
输送管道
输卵管 子宫 阴道
附属腺: 前庭大腺
外生殖器:女阴
整理版课件
1
一、卵巢 成对,实质性器 官。
1.位置 在盆腔 内,位于髂内、 外动脉起始部之 间的夹角处(卵巢 窝)。
2. 形态 呈扁卵 圆形。卵巢的形 态同睾丸。
整理版课件
2
外侧面 内侧面 上端(输卵管端) 下端(子宫端) 前缘(卵巢系膜缘)
1.小阴唇 小阴唇位于大阴唇的内侧,为一对较薄的皮肤皱劈,表面光滑无毛。
2.阴道前庭 阴道前庭是位于两侧小阴唇之间的裂隙,前部有尿道外口,后部有
阴道口。
整理版课件
16
女乳房
1.位置:胸前部,在胸大肌的表面,上起第2、3肋,下至第6、7肋,成年未 妊娠妇女的乳头平对第4肋间隙或第5肋。 2.形态:成年未哺乳女子的乳房呈半球形,紧张而富有弹性。中央有乳头, 其表面有输乳管的开口。乳头周围有一颜色较深的环行区域,称为乳晕。
骶子宫韧带
4 骶子宫韧带
直
向后上牵引子宫颈,
肠
与子宫圆韧带协同,
子
维持子宫的前屈。
宫
襞
其表面盖以腹膜形 成直肠子宫襞。
子宫主韧带
整理版课件
13
四 阴道
前后略扁的肌性管道,连接子宫和
外生殖器,阴道的前方邻接膀胱和尿道 ,后方邻接直肠。
是导入精液、排出月经和娩出胎儿 的通路。
阴道的下端开口于阴道前庭,称阴 道口。在处女,阴道口周缘有处女膜。
整理版课件
17
3.结构:由皮肤、乳腺和脂肪组织构成。15~20个乳腺叶以乳 头为中心呈放射状排列。每个乳腺叶又分为若干个乳腺小叶 ,
女性生殖系统
一、骨盆 • (二)骨盆的分界 • 骨盆以耻骨联合上缘、髂耻缘及骶岬上缘的连线 为界分为假骨盆和真骨盆两部分。假骨盆与产道 无直接关系,但其某些径线的长短可作为了解真 骨盆大小的参考。真骨盆是胎儿娩出的骨产道。 真骨盆有上下两口,两口之间为骨盆腔。骨盆腔 前壁是耻骨联合和耻骨支,后壁是骶骨和尾骨, 两侧是坐骨、坐骨棘和骶棘韧带。坐骨棘处于真 骨盆中部,可自直肠或阴道摸到,是分娩过程中 衡量胎先露部下降程度的重要标志,其连线的长 短是衡量中骨盆大小的重要径线。骨盆腔中轴为 骨盆轴,分娩时胎儿沿此轴娩出。
二、卵巢功能及其周期性变化
(一)卵巢的功能
1.产生卵子并排卵 2.合成并分泌性激素。
(二)卵巢的周期性变化
1.卵泡的发育及成熟 (1)始基卵泡 (2)窦前卵泡 (3)窦状卵泡 (4)排卵前卵泡 其结构自外向内依 次为:①卵泡外膜②卵泡内膜③颗 粒细胞④卵泡腔⑤卵丘⑥放射冠⑦ 透明带
(二)卵巢的周期性变化
7、孕激素与雌激素的协同和拮抗作用
协同作用 孕激素在雌激素作用基础上进一步促进 生殖器和乳房发育,为妊娠准备条件。 生殖器和乳房发育,为妊娠准备条件。
拮抗作用 子宫收缩、宫颈粘液、阴道上皮、水钠 子宫收缩、宫颈粘液、阴道上皮、 代谢
• 8、雄激素 、雄激素(testosterone)的生理作用 的生理作用 • 来源:肾上腺皮质、卵巢 • 功能:雌激素拮抗物 • 机体代谢功能影响 • 9、甾体激素的作用机制 、
四、血管、淋巴及神经
• (二)盆腔淋巴 • 分为内生殖器淋巴和 外生殖器淋巴 • (三)盆腔神经 • 外生殖器的神经主要 由阴部神经支配,其 源于第Ⅱ、Ⅲ、Ⅳ骶 神经分支;内生殖器 的神经主要由交感神 经与副交感神经支配。
五、骨盆底与会阴 • (一)骨盆底 • 为封闭骨盆出口、盆 腔脏器赖以承载并保 持正常位置的重要结 构。 • (二)会阴
女性生殖系统解剖与生理
女性生殖系统解剖与生理女性生殖系统是一个复杂的系统,由多个器官组成,包括子宫、卵巢、输卵管和阴道等。
这些器官通过一系列复杂的生理过程共同协作,维持着女性的生殖健康。
子宫子宫是女性最重要的生殖器官,位于盆腔中,与卵巢、阴道等其他器官相连通。
子宫主要分为三部分:宫颈、宫体和宫底。
宫颈是子宫的下部,通向阴道,其环状隆起叫做宫颈环;宫体是子宫的中部,是胚胎着床的地方;宫底是子宫的上部,与输卵管相连通,是卵子和精子受精的地方。
在女性的生命周期中,子宫是一个非常重要的器官,它在月经周期、怀孕和生产中都发挥着重要的作用。
卵巢卵巢是女性生殖系统中最重要的产生卵子的器官。
它们位于盆腔内,一个在左侧,一个在右侧。
卵巢含有卵泡,该卵泡正在发育的卵子是下一个月排卵的可能来源。
卵巢主要分为两类细胞:卵细胞和支持细胞。
卵细胞是卵子的产生者,而支持细胞则发育成了卵泡中所包含的卵细胞外层组织。
这个组织在释放卵子后,会转化成黄体,继续产生雌激素和孕激素以支持怀孕。
输卵管输卵管是两根长约10厘米的管道,分别与卵巢相连,通向子宫。
每个月,一个成熟的卵子从卵巢释放,通过输卵管进入子宫,同时遇到来自精子的相遇,以便卵子和精子在输卵管中受精。
输卵管是女性生殖系统中极为重要的组成部分,因为受精是在输卵管中完成的,输卵管的畅通与否直接影响着女性是否能够怀孕。
阴道阴道是女性生殖系统中的通道,通向身体的外部。
它相当于一个弹性的管道,由肌肉支撑。
在性交中,它的下段会收缩,以便使阴茎或其他硬物更容易进入。
在生产过程中,它需要像一个通道一样扩大,以便让胎儿通过。
女性的健康与卫生需要更加重视,定期检查和维护非常必要。
生殖器官的感染和疾病非常常见,包括阴道炎、宫颈炎、卵巢炎、子宫内膜癌等,都会对女性的健康产生危害和影响。
因此女性应该及时关注自身的生殖健康状况,定期进行检查或治疗。
同时,要保持良好的卫生习惯和生活方式,以保持身体健康和心情愉悦。
女性生殖系统
过程:从卵巢排出,进入输卵管
卵巢 卵细胞
卵巢排卵实物图
次级卵母细胞结局: • 受精——受精卵 • 未受精——死亡
黄体
(三)黄体(corpus luteum)
定义: 排卵后,残存在卵巢内的卵泡颗粒层细胞和膜 细胞塌陷,在LH作用下,发育为富含血管的 内分泌细胞团,称黄体。
肌层 —浆膜
↑
( 左
模 式 图
右
光 镜
子
像宫
子
宫
腺
★
肌 层 )
1、子宫内膜 endometrium
结构上分两层:
(1)上皮:单柱上皮
分泌细胞 纤毛细胞
(2)固有层:C.T,含:
a.子宫腺 b.基质细胞 c.螺旋动脉
功能上也分两层:
(1)功能层:浅表4/5 受激素调节 可周期性脱落 出血
(2)基底层:深部1/5 不受激素调节 不脱落 能再生修复
透明带和卵泡细胞
透明带电镜图
初级卵泡
3、次级卵泡( secondary follicle ):
FSH作用下,由初 级卵泡发育形成。 ①卵母细胞:体积 进一步增大。 ②卵泡细胞间出现
小腔隙→卵泡腔。
③卵 丘: 颗粒层:卵泡腔
周围的卵泡细胞。
④卵泡膜更明显, 内层:细胞多,称
膜细胞,与粒 层细胞协同分 泌:雌激素 (estrogen)。 外层:纤维多,有
2.分泌期secretory phase(15-28天)
黄体形成 雌 孕激素作用 内膜增至最厚
腺体更多 腔更大,糖原分 泌,螺旋A高度螺旋化
基质C-- 前蜕膜细胞
3.月经期menstrual phase(1-4天)
女性生殖系统及生理
*
子宫后位:不易受孕
子宫前位:易流产
*
(四)子宫的固定装置
子宫的韧带: l.子宫阔韧带:位于子宫两侧 子宫系膜 输卵管系膜 卵巢系膜 作用:限制子宫向两侧倾倒
*
6、前庭球。系一对海绵体组织,又称球海绵体,有勃起性。位于阴道口前庭两侧深部,前与阴蒂静脉相联,后接前庭大腺。由白膜包绕的静脉丛构成的海绵样结构,呈蹄铁形。由于表面有球海绵体肌覆盖,该肌收缩时压迫前庭球而使阴道口缩小。前庭球可以感受心理和局部的刺激及来自阴蒂刺激产生的连锁反应,于是就充血隆起。受伤后易出血。 7、前庭大腺。又称巴氏腺。位于阴道下端,两侧大阴唇后部,也被球海绵体肌所覆盖。是一边一个如小蚕豆大的园形或卵园形腺体。它的腺管很狭窄,约为1.5~2厘米,开口于小阴唇下端的内侧与处女膜中下1/3交界的沟内,腺管的表皮大部分为鳞状上皮,仅在管的最里端由一层柱状细胞组成。性兴奋时分泌黄白色粘液,起滑润阴道口作用,正常检查时不能摸到此腺体。相当于男性尿道球腺。 8、尿道口。尿道外口(external urethral orifice)介于耻骨联合下缘及阴道口之间,在阴蒂的下方,为一不规则之椭圆小孔,小便由此流出。其后壁有一对腺体,称为尿道旁腺,开口于尿道后壁,常为细菌潜伏之处。由于尿道口短且直,又位于阴蒂和阴道口之间,因而在性交时,往往容易把细菌带入尿道,引起感染。尿道口的下方是阴道口。 9、阴道口。阴道口在尿道口的正下方。是阴道的入口。这入口处的薄膜就是处女膜。 10、处女膜。处女膜位于阴道口与阴道前庭的分界处,是环绕阴道口的中间有孔、不完全封闭的一层薄膜状组织。中间有一孔或多孔,称为处女膜孔。一孔多数呈环形、椭圆形、半月形或不规则状裂口。多孔呈筛状。处女膜经血由此小孔流出。其大小、形状、厚度因人而异。大多数处女的处女膜是单孔的。处女膜多在初次性交时撕裂,疼痛和出血。处女膜破后,粘膜呈许多小圆球状物,成为处女膜痕,经分娩仅留残迹。有些妇女出生时就没有处女膜,或者处女膜在剧烈运动时撕裂。古时候处女膜完整与否是判断是否为处女或贞洁的标志,事实上处女膜不能说明什么。
