神经解剖&临床脑血管解剖及病损临床表现
神经内科学

第二章神经系统的解剖、生理及病损的定位诊断1、延髓上段的背外侧区病变可出现延髓背外侧综合征Wallenberg syndrome主要表现为①眩晕、恶心、呕吐及眼震;②病灶侧软腭、咽喉肌瘫痪;③病灶侧共济失调;④Horner综合征;⑤交叉性感觉障碍,即同侧面部痛、温觉缺失,对侧偏身痛、温觉减退或丧失;2、脑桥腹外侧部损害:可出现脑桥腹外侧综合征Millard-Gubler syndrome主要表现为:①病灶侧眼球不能外展;②对侧中枢性偏瘫锥体束损害;③对侧偏身感觉障碍内侧丘系和脊髓丘脑束损害,多见于小脑下前动脉阻塞;3、脑桥腹内侧部损害:可出现脑桥腹内侧综合征,又称为福维尔综合征Foville syndrome4、双侧脑桥基底部病变可出现闭锁综合征locked-in syndrome5、一侧中脑大脑脚脚底损害可出现大脑脚综合征Weber syndrome6、Horner征:眼裂缩小、眼球轻微内陷、瞳孔缩小或伴同侧面部少汗或无汗7、脊髓半切综合征Brown-Sequard syndrome:主要特点是病变节段以下同侧上运动神经元瘫痪、深感觉障碍、精细触觉障碍及血管舒缩功能障碍,对侧痛温觉障碍;8、颈内动脉主要分支有:①眼动脉②后交通动脉③脉络膜前动脉④大脑前动脉⑤大脑中动脉9、大脑动脉环Willis环由两侧大脑前动脉起始段、两侧颈内动脉末端、两侧大脑后动脉借前、后交通动脉连通形成,使颈内动脉系与椎——基地动脉系相交通10、视神经损害:产生同侧视力下降或全盲视交叉损害:视交叉外侧部病变引起同侧眼鼻侧视野缺损;视交叉正中部病变,可出现双眼颞侧偏盲视束损害:一侧视束损害出现双眼对侧视野同向性偏盲视辐射损害:视辐射下部受损,出现两眼对侧视野的同向上象限盲;视辐射上部受损,出现两眼对侧视野的同向下象限盲;枕叶视中枢损害:一侧枕叶视中枢完全损害,可引起对侧偏盲,但偏盲侧对光反射存在,有黄斑回避现象;11、视乳头水肿是颅内压增高的主要客观体征之一12、动眼神经支配上睑提肌、上直肌、内斜肌、下斜肌、下直肌上上内下下第三章神经系统疾病的常见症状15、小脑共济失调感觉性共济失调16、痉挛性偏瘫步态、痉挛性截瘫步态、慌张步态、摇摆步态、跨阈步态常见于腓总神经损伤、感觉性共济失调步态第四章神经系统疾病的病史采集和体格检查17、肌力的六级记录法0级完全瘫痪,肌肉无收缩1级肌肉可收缩,但不能产生动作2级肢体能在床面上移动,但不能抵抗自身重力,即不能抬起3级肢体能抵抗重力离开床面,但不能抵抗阻力4级肢体能做抗阻力动作,但不完全5级正常肌力第五章神经系统疾病的辅助检查18、脑脊液的生化检查:蛋白质0.15~0.45g/L,糖2.5~4.4mmol/L45~60mg/dl,氯化物120~130mmol/L第七章头痛19、偏头痛migraine是临床常见的原发性头痛,其特征是发作性、多为偏侧、中重度、搏动样头痛,一般持续4~72小时,可伴有恶心、呕吐,光、声刺激或日常活动均可加重头痛,安静环境、休息可缓解头痛;20、偏头痛发作期的治疗的特异性药物:麦角类制剂和曲普坦类药物;21、紧张型头痛tension-type headache,TTH以往称紧张性头痛tension headache或肌收缩性头疼muscle contraction headache,是双侧枕部或全头部紧缩性或压迫性头疼;约占头疼患者的40%,是临床最常见的慢性头痛;第八章脑血管疾病22、短暂性脑缺血发作transient ischemic attack,TIA是由于局部脑或视网膜缺血引起的短暂性神经功能缺损,临床症状一般不超过1小时,最长不超过24小时,且无责任病灶的证据;23、TIA药物治疗:阿司匹林和氯吡格雷24、不同脑血管闭塞的临床特点1颈内动脉闭塞的表现:症状性闭塞可出现单眼一过性黑矇,偶见永久性失明视网膜动脉缺血或Horner征颈上交感神经节后纤维受损2大脑中动脉闭塞的表现:1主干闭塞:导致三偏症状,即病灶对侧偏瘫包括中枢性面舌瘫和肢体瘫痪、偏身感觉障碍及偏盲;2皮质支闭塞:①上部分支闭塞导致病灶对侧面部、上下肢瘫痪和感觉缺失,但下肢瘫痪较上肢轻25、闭锁综合征locked-in syndrome脑桥腹外侧综合征Millard-Gubler syndrome脑桥幅内侧综合征福维尔综合症Foville syndrome延髓背外侧综合征Wallenberg syndrome26、脑血栓神经影像学:发病后应尽快进行CT检查27、脑梗死与脑出血的鉴别要点性脑栓塞最常见的原因;心房颤动时左心房收缩压降低,血流缓慢淤滞,易导致附壁血栓,栓子脱落引起脑栓塞;29、腔隙性梗死是指大脑半球或脑干深部的小穿通动脉,在长期高血压等危险因素基础上,血管壁发生病变,最终管腔闭塞,导致供血动脉脑组织发生缺血性坏死其梗死灶直径<1.5~2.0cm,从而出现相应神经功能缺损的一类临床综合症;30、常见的腔隙综合征5种:纯运动性轻偏瘫,纯感觉性卒中,共济失调性轻偏瘫,构音障碍——手笨拙综合征,感觉运动性卒中;31、脑出血ICH最常见病因是高血压合并细小动脉硬化,绝大多数高血压性ICH发生在基底核的壳核及内囊区;长期高血压易导致豆纹动脉和旁正中动脉等深穿支动脉破裂出血,故又称出血动脉;32、CT显示不同部位高密度出血灶33、脑出血患者一般无需进行腰椎穿刺检查,以免诱发脑疝形成;34、脑出血的手术指征:1基底核区中等量以上出血壳核出血>=30ml,丘脑出血>=15ml2小脑出血>=10ml或直径>=3cm,或合并明显脑积水;3重症脑室出血脑室铸型4合并脑血管畸形、动脉瘤等血管病变35、蛛网膜下腔出血SAH病因:1颅内动脉瘤:是最常见的病因约占50%~80%2血管畸形3其他36、SAH一般症状主要包括:1头痛:患者常将头痛描述为“一生中经历的最严重的头痛”2脑膜刺激征:颈强、Kerning征和Brudzinski征3眼部症状4精神症状5其他症状37、SAH常见并发症1再出血2脑血管痉挛3急性或亚急性脑积水4其他38、临床疑诊SAH首选头颅CT平扫检查;DSA仍是临床明确有无动脉瘤的诊断金标准;均匀血性CSF是SAH的特征性表现;39、脑血管疾病可干预的危险因素:高血压、吸烟、糖尿病、心房颤动及其他;第九章神经系统变性疾病40、运动神经元病motor neuron disease,MND是一系列以上、下运动神经元改变为突出表现的慢性进行性神经系统变性疾病;临床表现为上、下运动神经元损害的不同组合,特征表现为肌无力和萎缩、延髓麻痹及锥体束征;41、阿尔兹海默病AD是发生于老年和老年前期、以进行性认知功能障碍和行为损害为特征的中枢神经系统退行性病变;临床上表现为记忆障碍、失语、失用、失认、视空间能力损害、抽象思维和计算力损害、人格和行为改变等;42、AD的组织病理学上的典型改变为神经炎性斑、神经原纤维缠结、神经元缺失和胶质增生;43、AD的药物治疗:改善认知功能:①胆碱能制剂:多奈哌齐②NMDA受体拮抗剂:美金刚;第十章中枢神经系统感染性疾病44、单纯疱疹病毒性脑炎HSE临床诊断:①口唇或生殖道疱疹史,或本次发病有皮肤、黏膜疱疹;②起病急,病情重,有发热、咳嗽等上呼吸道感染的前驱症状;③明显精神行为异常、抽搐、意识障碍及早期出现的局灶性神经系统损害体征;④脑脊液红、白细胞数增多,糖和氯化物增多;⑤脑电图以颞、额区损害为主的脑弥漫性异常;⑥头颅CT或MRI发现颞叶局灶性出血性脑软化灶;⑦特异性抗病毒药物治疗有效支持诊断;疱疹、前驱症状、神精、脑脊液、脑电图、CT、MRI45、化脓性脑膜炎脑脊液检查:压力常升高;外观混浊或呈脓性;细胞数明显升高,以中性粒细胞为主;蛋白质升高;糖含量下降,通常低于2.2mmol/L;氯化物降低;46、结核性脑膜炎脑脊液压力增高可达400mmH2O或以上,外观无色透明或微黄,静置后可有薄膜形成;淋巴细胞数显著增多,常为50~500x106/L;蛋白质增高,通常为1~2g/L,糖及氯化物下降,典型脑脊液改变可高度提示诊断;47、抗结核治疗:异烟肼INH、利福平RFP、吡嗪酰胺PZA或乙胺丁醇EMR、链霉素SM48、新型隐球菌脑膜炎脑脊液检查:压力常增高,以淋巴细胞为主,蛋白质含量增高,糖含量降低;脑脊液离心沉淀后涂片做墨汁染色,检出隐球菌可确定诊断;抗真菌治疗:两性霉素B,氟康唑;第十一章中枢神经系统脱髓鞘疾病49、多发性硬化multiple sclerosis,MS是一种免疫介导的中枢神经系统慢性炎性脱髓鞘性疾病;本病最常累及的部位为脑室周围、近皮质、视神经、脊髓、脑干和小脑;主要临床特点为病灶的空间多发性和时间多发性;50、Poser1983年诊断标准:临床确诊MS:病程中两次发作和两个分离病灶临床证据;51、MS急性发作期治疗:大剂量甲泼尼龙冲击治疗是MS急性发作期的首选治疗方案;疾病调节治疗:β-干扰素第十二章运动障碍性疾病52、帕金森病Parkinson disease,PD,又名震颤麻痹paralysis agitans,是一种常见于中老年的神经系统变性疾病,临床上以静止性震颤、运动迟缓、肌强直和姿态平衡障碍为主要特征;53、PD临床表现:运动症状:静止性震颤、肌强直、运动迟缓和姿势障碍;54、中国帕金森病的诊断标准必备标准1、运动减少:启动随意运动的速度缓慢;2、至少存在下列1项特征①肌肉僵直;②静止性震颤4~6Hz;③姿势不稳55、PD治疗药物:1抗胆碱能药;2金刚烷胺;3复方左旋多巴;4DR激动剂;5MAO-B 抑制剂;6儿茶酚—氧位—甲基转移酶COMT抑制剂;56、肝豆状核变性hepatolenticular degeneration,HLD又称威尔逊病Wilson disease,WD,是一种遗传性铜代谢障碍所致的肝硬化和以基底核为主的脑部变性疾病;临床特征为进行性加重的锥体外系症状、精神症状、肝硬化、肾功能损害及角膜色素环K-F环第十三章癫痫57、癫痫epilepsy是多种原因导致的脑部神经元高度同步化异常放电所致的临床综合征,临床表现具有发作性、短暂性、重复性和刻板性的特点;临床上每次发作或每种发作的过程称为痫性发作seizure;根据病因学的不同,癫痫可分为三大类:症状性癫痫、特发性癫痫和隐源性癫痫;58、癫痫发作的分类1.部分发作1单纯部分发作1部分运动性发作2部分感觉性发作3自主神经性发作4精神性发作2复杂部分性发作2.全面性发作1全面强直—阵挛发作2强直性发作3阵挛性发作4失神发作5肌阵挛发作6失张力发作59、Jackson发作:异常运动从局部开始,沿大脑皮质运动区移动,临床表现抽搐自手指—腕部—前臂—肘—肩—口角—面部逐渐发展,称为Jackson发作;严重部分运动发作患者发作后可留下短暂性半小时至36小时内消除肢体瘫痪,称为Todd麻痹;60、脑电图EEG是诊断癫痫最重要的辅助检查方法;61、目前癫痫治疗仍以药物治疗为主,药物治疗应达到三个目的:控制发作或最大限度地减少发作次数;长期治疗无明显不良反应;使患者保持或恢复其原有的生理、心理和社会功能状态;62、癫痫的药物治疗的一般原则:1确定是否用药:半年内发作两次以上者2正确选择药物3药物的用法4严密观察不良反应5尽可能单药治疗6合理的联合治疗7增减药物、停药及换药原则63、停药:应遵循缓慢和逐渐减量的原则,一般来说,全面强直—阵挛性发作、强直性发作、阵挛性发作完全控制4~5年后,失神发作停止半年后可考虑停药,但停药前应有缓慢减量的过程,一般不少于1~1.5年无发作者方可停药;64、癫痫持续状态status epilepticus,SE或称癫痫状态,如果患者出现全面强直性阵挛性发作持续5分钟以上即有可能发生神经元损伤,对于GTCS患者若发作持续时间超过5分钟就该考虑癫痫持续状态的诊断,并须用AEDs紧急处理;65、癫痫持续状态的治疗目的为:保持稳定的生命体征和进行心肺功能支持;终止呈持续状态的癫痫发作,减少癫痫发作对脑部神经元的损害;寻找并尽可能根除病因及诱因;处理并发症;第十四章脊髓疾病66、脊髓损害的临床表现,主要为运动障碍、感觉障碍、括约肌功能障碍及其他自主神经功能障碍,前两者对脊髓病变水平定位很有帮助;67、脊髓半侧损伤可引起脊髓半切综合征Brown-Sequard syndrome,表现为受损平面以下同侧上运动神经元性瘫痪、深感觉障碍及对侧痛温觉障碍;68、严重横贯性损伤急性期呈现脊髓休克spinal shock,表现为周围性瘫痪,一般持续2~4周后,反射活动逐渐恢复,转变为中枢性瘫痪;判定脊髓横贯性损害平面主要依据感觉障碍平面、反射改变及节段性症状;69、急性脊髓炎acute myelitis是指各种感染后引起自身免疫反应所致的急性横贯性脊髓炎性病变,又称急性横贯性脊髓炎,是临床上最常见的一种脊髓炎,以病损平面以下肢体瘫痪、传导束性感觉障碍和尿便障碍为特征;70、急性脊髓炎临床表现早期为脊髓休克期,出现肢体瘫痪、肌张力减低、腱反射消失、病理反射阴性;71、脊髓亚急性联合变性SCD是由于维生素B12的摄入、吸收、结合、转运或代谢障碍导致体内含量不足而引起的中枢和周围神经系统变性的疾病;病变主要累及脊髓后索、侧索及周围神经等,临床表现为双下肢深感觉缺失、感觉性共济失调、痉挛性瘫痪及周围性神经病变等,常伴有贫血的临床征象巨幼第十五章周围神经疾病72、三叉神经痛首选治疗药物:卡马西平特发性面神经麻痹临床表现:73、7473、患侧闭眼时眼球向外上方转动,露出白色巩膜,称为贝尔征Bell sign74、膝状神经节受累时,除有周围性面瘫,舌前2/3味觉消失及听觉过敏外,患者还可有乳突部疼痛,耳廓、外耳道感觉减退和外耳道、鼓膜疱疹,称为Ramsay-Hunt综合征;75、吉兰—巴雷综合征是一种自身免疫介导的周围神经病,主要损害多数脊神经根和周围神经,也常累及脑神经;临床特点为急性起病,症状多在2周左右达到高峰,表现为多发神经根及周围神经损害,常有脑脊液蛋白—细胞分离现象,多呈单时相自限性病程,静脉注射免疫球蛋白和血浆交换治疗有效;76、吉兰—巴雷综合征诊断标准:1常有前驱感染史,呈急性起病;进行性加重,多在2周左右达到高峰;2对称性肢体和脑神经支配肌肉无力,重症者可有呼吸肌无力,四肢腱反射减弱或消失;3可伴轻度感觉异常和自主神经功能障碍;4脑脊液出现蛋白—细胞分离现象5电生理检查提示远端运动神经传导潜伏期延长、传导速度减慢、F波异常、传导阻滞、异常波形离散等;6病程有自限性77、吉兰—巴雷综合征免疫治疗:1血浆交换2免疫球蛋白静脉注射3糖皮质激素第十七章神经—肌肉接头和肌肉疾病78、重症肌无力myasthenia gravis,MG是一种神经—肌肉接头传递功能障碍的获得性自身免疫性疾病;主要由于神经—肌肉接头突触后膜上AChR受损引起;临床主要表现为部分或全身骨骼肌无力和极易疲劳,活动后症状加重,经休息和胆碱酯酶抑制剂治疗后症状减轻;晨轻暮重,病态疲劳79、MG诊断:新斯的明实验:新斯的明0.5~1mg肌内注射,20分钟后肌无力症状明显减轻者为阳性;80、MG药物治疗:溴吡斯的明81、MG危象分为三类:1肌无力危象2胆碱能危象3反拗危象82、周围性瘫痪periodic paralysis是一组以反复发作的骨骼肌弛缓性瘫痪为特征的肌病,与钾代谢异常有关;肌无力可持续数小时或数周,发作间歇期完全正常;83、低钾型周期性瘫痪hypokalemic periodic paralysis为常染色体显性遗传或散发的疾病,我国以散发多见;临床表现为发作性肌无力、血清钾降低、补钾后能迅速缓解;为周期性瘫痪中最常见的类型;84、进行性肌营养不良症临床表现:1.假肥大型1Duchenne型肌营养不良症DMD2Becker型肌营养不良症BMD2.面肩肱型肌营养不良症3.肢带型肌营养不良症4.眼咽型肌营养不良症5.Emery—Dreifuss型肌营养不良症EDMD6.其他类型。
脑血管病解剖PPT课件

基底动脉
主要负责脑干、小脑和大脑半 球底部血液供应。
脑部血管的特点
01
02
03
血管壁较薄
脑部血管的管壁相对较薄, 容易受到损伤。
血管分支多
脑部血管分支较多,血流 阻力较大。
血流速度快
为了保证大脑的正常功能, 脑部血管的血流速度较快。
脑部血管的功能
输送氧气和营养物质
调节体温
脑部血管负责向大脑输送氧气和营养 物质,维持大脑的正常功能。
管狭窄、阻塞、出血等。
血液检查
检测血液中相关指标,如血脂 、血糖、凝血功能等,评估患 者全身状况及脑血管疾病风险 。
脑电图和脑血流图
通过脑电图和脑血流图检查, 了解脑部电生理和血流动力学 变化,辅助诊断脑血管疾病。
临床症状观察
观察患者的临床症状,如头痛 、眩晕、肢体麻木等,结合其
他检查结果进行综合判断。
手术治疗
颈动脉内膜剥脱术
通过手术剥离颈动脉内的 粥样硬化斑块,改善脑供 血。
血管搭桥手术
通过将其他部位的血管移 植到脑部,以改善脑供血。
介入治疗
通过导管等设备将支架或 球囊等器械放置在血管狭 窄处,扩张血管,改善脑 供血。
其他治疗方式
康复治疗
针对脑血管疾病后遗症,进行康 复训练,提高患者的生活质量。
谢谢观看
脑血栓
总结词
脑血栓是由于脑血管内形成血栓,导致血管腔闭塞或狭窄,引起脑组织缺血、 缺氧甚至坏死。
详细描述
脑血栓通常是由于动脉粥样硬化斑块破裂或动脉炎等原因引起的。血栓形成后, 会堵塞血管,导致脑部供血不足或中断,出现相应的神经功能缺损症状,如偏 瘫、失语等。
脑栓塞
总结词
脑栓塞是由于各种原因引起的脑血管栓塞,导致脑组织缺血、缺氧甚至坏死。
脑血管解剖新版本

精品课件
大脑前动脉的功能分布
精品课件
精品课件
精品课件
MCA供应区的主要特点
• 广泛的皮质和皮质下供应区 • 与ACA和PCA之间有广泛的吻合 • 髓质动脉有自己的供血区,彼此之间并不吻合 • 其与豆纹动脉及脉络膜前动脉的分支之间也没有
相互吻合 • 有自身的边缘带,位于皮层支和深穿支之间即放
出血性脑梗死
胼胝体出血破入 脑室系统和蛛网 膜下腔——前交 通动脉瘤
壳核出血(内囊外侧型)
血肿破入脑室系统
丘脑出血-继发性脑室出血
桥脑出血 丘脑-中脑交界区出血
小脑出血伴两侧内囊膝部及桥脑陈旧性病灶
谢谢!
脑的动脉
脑动脉组织学特点
• 脑动脉的主干和分支均位于脑的腹侧面,然后再 绕到背侧面
• 脑动脉分为皮层支、中央支,二者间吻合甚少, 皮层支间吻合丰富,中央支间较前者差
• 脑动脉为肌型动脉,血管周围没有支持组织 • 脑动脉内膜有丰富的内弹力膜,中、外膜薄,没
有外弹力膜脑动脉几乎无搏动 • 脑实质内外动脉均有神经纤维分布
血管结构
外膜
纤维结缔 组织
内膜
内皮细胞
Image property of Abbott Vascular
脑动脉体系
• 颈内动脉系统 • 椎基底动脉系统
精品课件
颈内动脉解剖
颈总动脉造影
精品课件
正常颈内动脉DSA表现 (右侧)
精品课件
ACA
• ICA在前床突水平分叉形成大脑前,其位于内侧, 是较小的一支
精品课件
正常椎动脉DSA表现 (右侧)
精品课件
精品课件
小脑动脉分布区
椎基底动脉分布区
PCA
神经病学—脑血管病课件

加强公众健康教育,提高对脑血管病危险因素的认识,实现早期预防 和控制。
个体化治疗
随着基因组学和精准医学的发展,个体化治疗将成为脑血管病治疗的 重要方向。
新型疗法研究
继续探索新的药物治疗和手术治疗方法,提高脑血管病的治愈率和生 存率。
心理治疗
针对脑血管病患者可能出 现的焦虑、抑郁等心理问 题,进行心理疏导和支持 。
生活方式调整
如戒烟、限酒、合理饮食 、适量运动等,有助于降 低脑血管病风险。
CHAPTER 05
脑血管病的预防与康复
预防措施
01
02
03
04
控制危险因素
积极控制高血压、糖尿病 、高血脂等脑血管病危险 因素,定期进行体检,及 早发现并治疗。
医生会询问患者的病史,了解症状出 现的时间、进展和伴随症状。
体格检查
医生会进行详细的体格检查,以确定 是否存在局灶性神经系统症状。
影像学检查
通过头颅CT或MRI等影像学检查, 可以明确病变部位和程度。
实验室检查
根据病情需要,可能需要进行血液检 查,以排除其他可能导致类似症状的 疾病。
CHAPTER 04
恢复肌肉力量、协调性和平衡感。
言语治疗
针对失语症患者进行言语训练,提高其语 言表达能力。
作业治疗
通过日常生活活动训练,提高患者的自理 能力和生活质量,如穿衣、进食、洗漱等 。
心理治疗
针对患者的心理问题,如焦虑、抑郁等, 进行心理疏导和支持,帮助患者树立信心 ,积极面对康复过程。
CHAPTER 06
跨学科合作
加强神经内外科、康复医学、心血管科等相关学科的合作,共同推进 脑血管病的研究和治疗。
神经病学总结

Chapter1.2.3 神经病学概论1.神经系统的解剖以及病损的定位诊断(1)内囊以及丘脑内囊损害引起三偏——偏瘫、偏盲、偏身感觉障碍丘脑—对侧感觉缺失,深感觉和精细感觉障碍重于浅感觉,伴感觉异常和自发性疼痛(2)脑干1)延髓延髓背外侧综合症(wallenberg syndrome):交叉性感觉障碍,同侧面部浅感觉丧失,对侧偏身痛,浅感觉丧失;同侧软腭、咽喉肌瘫痪,表现为吞咽困难、构音困难、咽反射消失等2)脑桥脑桥腹外侧综合征(Millard-Gulber syndrome):同侧展神经、面神经麻痹,对侧中枢性偏瘫,对侧偏身感觉障碍。
脑桥腹内侧综合征(Foville syndrome):两眼向病灶对侧凝视,同侧展神经、面神经麻痹,对侧中枢性偏瘫闭锁综合征:又称去传出状态,是双侧脑桥基底部病变,典型临床症状为意识清醒,咽部、四肢不能活动,仅以眼部的某些动作与外界交流(2)中脑大脑脑脚综合症(weber syndrome):动眼神经交叉瘫,病侧动眼神经麻痹,对侧中枢性面舌瘫和上下肢瘫(3)脊髓1)不完全性脊髓损害•脊髓前角损害:节段性下运动神经元瘫痪,表现为下运动神经元瘫痪如肌肉萎缩、腱反射消失,无感觉障碍和病理反射。
•后角损害:同侧痛温觉缺失、触觉保留的分离性感觉障碍,常见于脊髓空洞症。
•侧角损害:C8~L2是脊髓交感神经中枢,受损出现血管舒缩功能障碍、泌汗障碍和营养障碍等,C8~T1病变时出现Horner综合征;S2~4侧角为副交感中枢,损害时产生膀胱直肠功能障碍和性功能障碍。
•前联合型:见于脊髓中央部病变(肿瘤、脊髓空洞症),双侧对称性节段性分离性感觉障碍(对称性、节段性、浅感觉障碍,而深感觉保留)•前索损害:对侧病变水平以下粗触觉障碍,刺激性病变出现病灶对侧水平以下弥散性疼痛•后索损害:振动觉、位置觉障碍,感觉性共济失调、精细触觉障碍。
•侧索损害:对侧肢体病变水平以下上运动神经元瘫痪和痛温觉障碍•脊髓束性损害:以选择性侵犯脊髓个别传导束为特点•脊髓半切综合征(Brown-Sequard Syndrome):表现为病变对侧浅感觉丧失,同侧深感觉丧失和上运动神经元瘫痪。
脑神经解剖

SDU. LIZHENHUA
.
3
二、脑神经的纤维成份
⑴一般躯体运动纤维 支配起源于体节的横纹肌,与眼球(第Ⅲ、Ⅳ、Ⅵ对脑神 经)和舌(第Ⅻ对脑神经)的运动有关。
⑵特殊内脏运动纤维 支配源自鳃弓的肌肉,包括与咀嚼(第Ⅴ对脑神经),面 部表情(第Ⅶ对脑神经),与吞咽(第Ⅸ、Ⅹ对脑神经)、发声(第Ⅹ对脑 神经)和转颈相关的肌肉(第Ⅺ对脑神经)。
⑶一般内脏运动纤维 为副交感节前纤维,随第Ⅲ、Ⅶ、Ⅸ、Ⅹ对脑神经终止于 相应的副交感神经节,节后纤维分布于平滑肌、心肌和腺体。
⑷内脏感觉纤维 分为一般和特殊内脏感觉纤维。一般内脏感觉纤维通过第Ⅸ、 Ⅹ对脑神经传递来自消化道、心脏、血管和肺的感觉;特殊的内脏感觉纤维 与味觉相关,传递存在于第Ⅶ、Ⅸ、Ⅹ对脑神经中的味觉刺激。
脑神经 Cranial Nerves
SDU. LIZHENHUA
.
1
第一节 概 述
12对脑神经通常根据其穿脑部 位的顺序以罗马数字命名、
嗅球及视神经不是真正的脑神 经,而是纤维束,而第Ⅺ对脑 神经(脊副神经)部分起源于 脊髓颈段的上半部分。剩余的9 对脑神经与脑干相连
SDU. LIZHENHUA
.
17
三、动眼神经 oculomotor nerve
于大脑脚的内侧份出 脑
经大脑后动脉与小脑 上动脉之间前行
穿海绵窦的外侧壁, 分为上、下两支
经眶上裂出颅进入眶 腔
SDU. LIZHENHUA
.
18
三、动眼神经 oculomotor nerve
SDU. LIZHENHUA
.
19
十二对脑神经解剖(精析)
Ⅶ面神经
F成分 躯体运动
内脏运动 内脏感觉
起始C 面N核
出颅部位
内耳门 茎乳孔
上泌涎核 内耳门
膝N节 内耳门
分布 损伤表现
表情肌
面瘫、角 膜反射消 失
泪腺
舌下腺 分泌障碍
下颌下腺
舌前2/3 味蕾
味觉障碍
Ⅷ 前庭蜗N 躯体感觉
前庭N—— 传导平衡觉 包括 蜗 N —— 传导听觉
中枢突
前庭N
前庭N节 周围突 位觉感受器
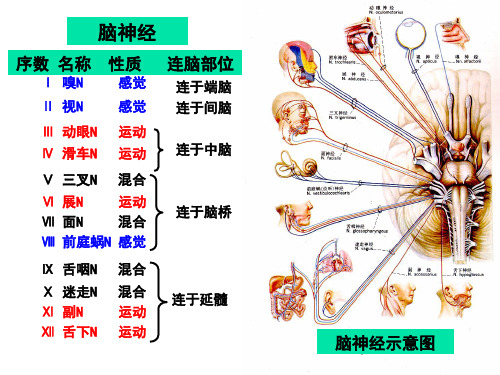
脑神经
序数 名称 性质
Ⅰ 嗅N
感觉
Ⅱ 视N
感觉
Ⅲ 动眼N 运动 Ⅳ 滑车N 运动
连脑部位
连于端脑 连于间脑
连于中脑
Ⅴ 三叉N 混合
Ⅵ 展N
运动
Ⅶ 面N
混合
Ⅷ 前庭蜗N 感觉
连于脑桥
Ⅸ 舌咽N Ⅹ 迷走N Ⅺ 副N Ⅻ 舌下N
混合 混合 运动 运动
连于延髓
脑神经示意图
脑神经名称顺序
1嗅2视3动眼 4滑5三叉6展 7面8庭9舌咽 10迷11副神经 12舌下要记清
Ⅹ迷走神经 行程
延髓橄榄后沟出脑
颈V孔出颅
行程
颈内V与颈内、总A间后下行 胸廓上口入胸腔
肺根后方下行
食管裂孔入腹腔。
左迷走N—在胸腔内走在主A前—左肺 丛——食管前方(食管前丛)—迷走N前干
右迷走N—越过右锁骨下A前方—右肺 丛—食管后方(食管后丛)—迷走N后干
Ⅹ迷走神经主要分支
1.颈部的分支 (1)喉上N
前庭蜗N
(双极N元)
蜗 N 中枢突 蜗 N 节 周围突 听觉感受器
内耳道
内耳门
延髓脑桥沟 前庭N核
脑神经病损的临床表现及定位诊断ppt课件

角膜反射通路
角膜→三叉神经眼支→三叉神经半月神经节→三叉神 经感觉主核→面神经核→面神经→眼轮匝肌
29
a. 各种三叉神经纤 维的中枢性联络 及其核团
b. 三叉神经运动根
中脑滑车神经核→下丘下方(出脑)→绕大脑脚至腹 侧→海绵窦 →眶上裂(出颅)→上斜肌
12
VI 外展神经(abducent nerve)
颅内走行
脑桥外展神经核→桥延沟内侧(出脑)→海绵窦 →眶 上裂(出颅)→外直肌
颅底行走路线长
13
眼肌运动神经的走行(侧面观)
14
15
眼肌麻痹
周围性眼肌麻痹
正常瞳孔直径3-4mm 瞳孔缩小:直径< 2mm
霍纳综合征(Horner syndrome) 脑桥出血、镇静安眠药中毒…… 瞳孔散大:直径> 5mm 动眼神经麻痹、视神经病变、阿托品中毒……
25
瞳孔改变
瞳孔光反射异常
传导径路: 光线→视网膜→视神经
→视交叉→视束→中脑 顶盖前区→两侧E-W核 →动眼神经→睫状神经 节→节后纤维→瞳孔括 约肌
27
V 三叉神经(trigeminal nerve)
混合性神经
感觉神经纤维:
眼神经
眶上裂
上颌神经
圆孔
下颌神经 卵圆孔
三叉神经半月节
三叉神经中脑核 (深感觉)
三叉神经感觉主核 (触觉)(脑桥)
三叉神经脊束核 (痛温觉)
(延髓、上颈髓)
28
V 三叉神经(trigeminal nerve)
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
神经解剖&临床脑血管解剖及病损临床表现医学界神经病学频道授权转载作者:郭艳娇一、脑干血供及其常见综合征图1 脑干供血区域表面观(腹侧)(图源程忻教授PPT)注:黄色PCA供应颞叶底部、枕叶及大部分中脑、丘脑;深紫色基底动脉旁中央支供应脑桥中间;浅紫色基底动脉周围支供应脑桥两边;绿色SCA供应小脑上半部分及脑桥被盖上部;蓝色AICA 供应小脑下面前部、绒球、桥臂及脑桥被盖下部;青色PICA供应小脑下面后部及延髓背外侧;红色椎动脉旁中央支及脊髓前动脉供应延髓中间;淡红色椎动脉侧支供应延髓两侧。
(一)中脑图2 中脑血供(图源程忻教授PPT)图3 中脑——上丘平面的核团(紫色)及传导束(粉色)(图源安红伟教授PPT)1、Weber综合征(动眼神经交叉瘫综合征/大脑脚综合征)损害部位:大脑腹侧大脑脚(动眼神经和锥体束)。
损害血管:PCA脚间支或者PchA。
临床表现:动眼神经交叉瘫,即a.同侧动眼神经麻痹:上睑下垂,眼球斜向外下方(滑车神经支配的上斜肌使眼球向外下方运动),眼球向上、向下、内收障碍,瞳孔散大,光反射消失,复视;b.对侧中枢性面舌瘫、肢瘫。
若双侧大脑脚梗死,MRI可见“米老鼠耳朵征”,系双侧皮质脑干束/皮质核束受损:双侧面瘫、舌、咽及构音、吞咽运动均有障碍,不能说话(完全性假性球麻痹)及双侧皮质脊髓束受损:四肢瘫、双侧病理征。
图4 大脑脚综合征(Weber)(图源安红伟教授PPT)2、Benedit综合征(动眼神经和锥体外系交叉综合征、红核综合征)损害血管:基底动脉脚间支或大脑后动脉阻塞或两者均阻塞。
核心特征:同侧动眼神经麻痹+对侧不自主运动。
临床表现:同侧动眼神经瘫痪伴瞳孔散大(中脑内的动眼神经根纤维中断),对侧触觉、振动觉、位置觉及辨别觉减退(内侧丘系损害),运动过度(震颤、舞蹈样动作、手足徐动症,由于红核损害引起),强直(黑质受损)。
图5 Benedit综合征(图源安红伟教授PPT)3、Claude综合征(动眼神经和红核交叉综合征、红核下部综合征)病变部位:中脑被盖部的红核、动眼神经及小脑结合臂/小脑上脚。
受累血管:PCA深穿支。
核心特征为动眼神经+小脑上脚(可以捎带点红核)。
最主要的临床表现为同侧的动眼神经麻痹+对侧共济失调。
有的书上还带了点震颤。
下图为Claude综合征病灶模式图,病灶主要在红核下一个层面,累及小脑上脚,红核并非主要受累对象。
图6 图源ANDs(1为红核,2为小脑上脚,二者不在同一层面,2为主要受累部位,染为深色)图7 Claude综合征(图源ANDs)4、Parinaud综合征(四叠体综合征、中脑顶盖综合征)病变部位:病灶位于中脑顶盖部。
临床表现:特征为两眼垂直运动不能、两侧瞳孔散大或不等大、光反应消失,调节反射存在。
双眼垂直运动障碍,有以下三种情况:1.双眼上视瘫痪;2.双眼向上向下均瘫痪;3.双眼下视瘫痪。
常见病因:颅内肿瘤,如松果体肿瘤、胼胝体肿瘤、中脑肿瘤,以及血管病变损害皮质顶盖束等引起。
图8 Parinaud综合征(图源安红伟教授PPT)(二)脑桥图9 脑桥血供(图源程忻教授PPT)图10 脑桥常见综合征(图源程忻教授PPT)1、Foville综合征(福维尔综合征、脑桥基底内侧综合征、桥脑下部被盖综合征)病变部位:脑桥基底内侧(图10绿色部分)。
受累血管:脑桥旁正中动脉。
累及:锥体束、内侧丘系、侧视中枢/内侧纵束、展神经、面神经。
临床表现:对侧中枢性偏瘫、对侧偏身深感觉障碍、眼球不能外展(双眼向病灶侧凝视麻痹,看向病灶对侧)、同侧周围性面瘫(下运动神经元瘫)。
图11 脑桥横切面-经面丘(下部层面)(图源神经病学医学网)2、Millard-Gubler综合征(脑桥基底外侧综合征)病变部位:脑桥基底外侧(图10黄色部分)。
受累血管:基底动脉短旋支,也可起源于AICA。
累及:锥体束、展神经、面神经、内侧丘系、脊髓丘脑束。
临床表现:对侧中枢性偏瘫、病灶侧眼球不能外展、同侧周围性面瘫(下运动神经元瘫)、对侧偏身深浅感觉障碍。
图12 Millard-Gubler综合征(图源ANDs)3、Raymond-Cestan综合征(脑桥被盖综合征)病变部位:脑桥上部三叉神经切面之被盖部(图10蓝色部分)。
受累血管:基底动脉长旋支,也起源于小脑上动脉。
累及:前庭神经核、展神经核+内侧纵束、面神经核、小脑中脚、小脑下脚、三叉神经脊束核+脊髓丘脑束、内侧丘系。
临床表现:双眼向病灶侧凝视麻痹(看向病灶对侧)、同侧周围性面瘫、同侧小脑性共济失调、交叉性(痛温)感觉障碍、对侧偏身深感觉障碍。
图13 脑桥横切面(图源神经病学医学网)4、闭锁综合征(tucked-in syndrome),又称去传出状态病变部位:双侧脑桥基底部病变。
受累血管:主要见于基底动脉脑桥分支双侧闭塞。
临床表现:①患者大脑半球和脑干被盖部网状激活系统无损害,因此意识清醒,语言理解无障碍;②由于动眼神经与滑车神经功能保留,故能以眼球上下运动示意;③但双侧皮质脊髓束和支配三叉神经以下的皮质脑干束受损,患者出现双侧中枢性瘫痪,眼球水平运动障碍(VI),双侧面瘫(VII),不能讲话,舌、咽、构音及吞咽运动均障碍(IX、X、XI),不能转颈耸肩(XI);四肢全瘫,可有双侧病理反射,常被误认为昏迷。
脑电图正常或有轻度慢波有助于和真性意识障碍区别。
(三)延髓延髓上部层面:前内侧是椎动脉旁正中支,背外侧是PICA(小脑后下动脉)。
延髓下部层面:前内侧是脊髓前动脉,外侧是椎动脉,背侧是脊髓后动脉。
图14 图源吴晓安教授PPT1、延髓外侧梗死(LMI,Wallenberg)图15 图源神经病学医学网临床表现:a.导致眩晕、呕吐、眼球震颤(前庭神经核);b.同侧小脑性共济失调(绳状体或脊髓小脑束);c.交叉性感觉障碍(三叉神经脊髓束及脊髓丘脑束);d.同侧Horner征(网状结构交感神经下行纤维)——瞳孔缩小、眼裂变小/上睑下垂、眼球内陷、同侧面部无汗;e.饮水呛咳、吞咽困难和声音嘶哑(疑核)。
Wallenberg(真性球麻痹:疑核受损)分3型:单纯延髓型、延髓小脑型、单纯小脑型。
事实上,仅10%由PICA引起,75%由一侧椎动脉闭塞引起,余下由基底动脉闭塞引起。
2、延髓内侧梗死(MMI,Dejerine)分4型:a.经典的三联征:同侧舌肌无力、对侧偏瘫、对侧偏身深感觉障碍(内侧丘系);b.单纯轻偏瘫;c.感觉运动性卒中:无舌瘫,只有二联征;d.双侧延髓内侧梗死(BMMI),影像上见心形梗死,表现为四肢瘫,双侧深感觉障碍,吞咽、构音困难。
3、Jackson综合征(舌下神经交叉瘫综合征、延髓前侧综合征或橄榄前部综合征)病变部位:延髓上部前方近中缝处。
受累血管:可由脊髓前动脉闭塞引起。
累及:舌下神经、锥体束。
临床表现:同侧周围性舌下神经麻痹;对侧偏瘫(锥体束征);还可见第Ⅹ、Ⅺ对脑神经麻痹,但无内侧丘系损害所致的深感觉障碍。
图16 延髓上部(图源吴晓安教授PPT)二、小脑血供及梗死临床表现(一)小脑血供图17 小脑的血供(图源安红伟教授PPT)a.小脑上动脉:内侧支:小脑蚓部上部、前髓帆等;外侧支:小脑半球上面;还供应脑桥被盖上部。
b.小脑前下动脉内侧支和外侧支:供应小脑下面前部、绒球。
大多数情况下,它还发出内听动脉,供应内耳(又聋又晕,迷路卒中)。
还供应小脑中脚/桥臂和脑桥被盖下半部分。
c.小脑后下动脉内侧支和外侧支:小脑下面后部(小脑蚓部和小脑半球下部)和延髓背外侧。
图18 图源邓才洪教授PPT图19 小脑血供(图源安红伟教授PPT)注:蓝色PICA:小脑后下动脉;紫色AICA:小脑前下动脉;灰色SCA:小脑上动脉在上图中小脑中脚层面小脑中脚部分血供由小脑前下动脉供血,其余为小脑后下动脉供血;脑桥上半部分层面,主要为小脑上动脉供血,小部分由小脑后下动脉供血,边缘部分由小脑前下动脉供血,脑桥上半部分以上的小脑层面由小脑上动脉供血;延髓层面基本由小脑后下动脉供血。
(二)梗死的影像学图片图20 图源唐伟教授PPT图21 图源唐伟教授PPT图22 图源唐伟教授PPT图23 SCA供血区:小脑蚓部及脑桥上半部分被盖部梗死(图源唐伟教授PPT)(三)梗死临床表现1、小脑后下动脉(PICA)或椎动脉闭塞综合征:见Wallenberg 综合征2、小脑前下动脉(AICA)供血区梗死(1)AICA为外周和中枢前庭结构供血,包括内耳、侧脑桥、小脑中脚等部位。
因此,AICA梗死通常会导致外周和中枢前庭病变。
(2)AICA供血区梗死的患者主要表现为头晕/眩晕、眼球震颤、听力下降、肢体和面部感觉丧失、共济失调和辨距不良的各种症状的组合。
行走困难(小脑共济失调)、构音困难(言语断续)、眩晕和面部无力是小脑前下动脉病变/桥臂梗死的常见临床表现。
(3)虽然AICA比PICA梗死要少见,但AICA梗死可导致突发性眩晕和同侧感音神经性耳聋,这是由于迷路动脉供应的前庭蜗神经和内耳缺血造成的。
3、小脑上动脉(SCA)梗死供血区梗死(1)SCA梗死发生率高于AICA梗死,约70%为栓塞性(多为心源性,少数为动脉源性,为主动脉、锁骨下动脉和基底动脉的粥样硬化斑块脱落),30%为血栓形成所致。
(2)临床表现SCA闭塞可发生脑桥被盖综合征、中脑被盖综合征和小脑综合征,但通常认为,SCA闭塞时多出现小脑皮质梗死,较少引起脑干受累。
(3)内侧纵束(由前庭神经核发出,连接两侧眼球,管水平运动及眼震)受累出现眼震。
(4)中脑被盖综合征:a.同侧肢体小脑性共济失调、协调不良和肌张力减低;b.可出现病侧上肢静止性震颤和舞蹈样运动(红核);c.短旋动脉供血大脑脚底,与起自大脑后动脉近端和脉络膜前动脉供血大脑脚底的分支有丰富的吻合,通常不出现梗死。
(5)小脑综合征:a.同侧肢体小脑性共济失调,小脑性语言;b.少数患者可有眼球震颤、眩晕等。
至此,颅脑解剖基础的前两部分内容均介绍完了,相信大家对此已经有了更深入的了解,但是真正想要融入到临床当中去,还要活学活用。
下一期,我们将介绍最后一部分的内容,也是最有意思的一期——小血管,大问题,重要的穿支动脉,不见不散哦!特别声明:为了方便大家理解和记忆,笔者将既往阅读所收集的各位专家老师的资料作为素材,不存在抄袭等行为。
本文来源:医学界神经病学频道本文作者:郭艳娇本文审核:李土明副主任医师责任编辑:陆离先生。
