兔实验性蛛网膜下腔出血后脑血管超微结构的病理特征与动态变化
实验性鼠蛛网膜下腔出血后CSF中PICP、PⅢNP的动态变化及意义

实验性鼠蛛网膜下腔出血后CSF中PICP、PⅢNP的动态变化及意义【摘要】目的:通过检测大鼠蛛网膜下腔出血(SAH)后脑脊液中(CSF)Ⅰ型前胶原羧基端肽(PICP)、Ⅲ型前胶原氨基端肽(PⅢNP)浓度的动态变化,研究其反映蛛网膜下腔纤维化的意义。
方法:采取在枕大池两次注血法建立大鼠SAH模型;在第三天、第六天、第十天、第十四天、第二十一天取脑脊液检测转化生长因子-β1(TGF-β1)和PICP、PⅢNP浓度。
结果:(1)实验组脑脊液的TGF-β1较对照组明显升高(P0.05)(见表1)。
2.2 脑脊液中PICP、PⅢNP的浓度及变化:实验组脑脊液中的PICP在第六天开始升高,到第二十一天达到高峰,PⅢNP在第三天开始升高,在第十四天达到高峰显著升高并持续到第二十一天;PICP在第六天较对照组显著升高(P0.05)(见表2、3)。
3 讨论蛛网膜下腔出血后交通性脑积水的形成机制较复杂,其中软脑膜与蛛网膜之间的蛛网膜下腔粘连、增厚,蛛网膜颗粒的纤维化,导致脑脊液的循环、吸收障碍,在慢性脑积水的形成过程中起重要作用。
TGF-β家族是一组调节细胞生长和分化的蛋白质家族,分为3种亚型:TGF -β1、TGF-β2和TGF-β3,具有多种生物学效应。
在组织受损后,TGF-β1可以上调嗜酸性粒细胞促肺纤维化及皮肤胶原蛋白沉积的作用[3];TGF-β1可以促进成纤维细胞增生、分泌及胶原纤维增多,促进组织创伤的修复,提高纤维化作用和组织的重建。
当SAH发生后,TGF-β1的分泌增加。
我们实验显示:实验组TGF-β1的分泌增加并呈双时相。
第三天明显增高,在第六天稍下降,第十天再次明显升高,并持续数日,随后缓慢下降,在二十一天仍高于其他两组。
空白组和对照组的各时间点无明显变化,两组间差异也无显著性,实验结果与既往报道一致[4]。
第一时相发生是由于SAH后外周血血小板进入脑脊液,血小板脱颗粒释放大量TGF-β1,此期TGF-β1的升高可能与损伤脑组织的修复有关;第二时相发生是由于TGF-β1自身激活以自分泌的方式释放和各种刺激(血性、炎性、损伤)激活血管内皮细胞、巨噬细胞、星形胶质细胞、室管膜细胞等释放TGF-β1,并持续高表达,第二时相发生的TGF-β1持续高表达,可能与纤维化有关。
兔SAH后脑组织超微结构病理变化的实验研究

实验 动物 :t 长 耳大 白兔 4 E本 5只 , 雌雄不 拘 , 健 康成兔 , 重在 2 1— . g之 间 , 相 同 的条 件 及 体 . 29k 在 环境 中 ( 料 和温度 均相 同 ) 养 一 周后 进 行 实 验 。 饲 饲
收 稿 日期 :0 6 1 -1 2 0 .0 1
S H) 最 重要 的病 理 变 化 之一 就是 延 迟性 神 经 液购 自 4 西安交通 大学 医学院器材科 , %乌拉坦溶液 、, 1 2 5 0 0 M枸橼酸 盐缓 冲液 , P S 冲液以及修复液均 由西安交通 即 B缓 大学 医学 院组织 胚 胎 与解 剖 实 验 室 提 供 ; P S配 用 B 制 的 25 戊二 醛 固定 液 (自制 ) 利 多 卡 因注 射 液 .% ;
文献 标识 码 : A 文章 编 号 :0 02 4X( 0 8 0 -0 50 10 -7 2 0 ) 1 8 -4 0
中图分 类号 : 7 3 3 R 4 .5
蛛 网 膜 下 腔 出 血 ( u aa h o e o h e sb rc n i h m r a , d g
所 有 实验 用兔 均 购 自西安 交 通 大学 实 验 动 物 中心 。
形成 , 内质 网扩 张 , 尔基体 扩 张 。神 经 胶 质 细 胞肿 胀 , 鞘 可见 松 解 或 溶 解 , 经微 丝减 少或 消 高 髓 神
失 : 可见胶 质 细胞 吞 噬 的凋 亡 小体 。 电镜 下病 理 结构 的动 态 变化 与光 镜 的动 态变 化在 时相 上 是 。 偶
一
致 的。 结论
探 讨 蛛 网膜 下腔 出血 (uaah o e orae A 后 脑 组 织 超微 结构 的特 征 与动 sbrcni hm r g ,S H) d h
蛛网膜下腔出血脑血管痉挛血液流变学变化

蛛网膜下腔出血脑血管痉挛血液流变学变化蛛网膜下腔出血是一种常见的脑血管急性疾病,是由于脑血管破裂导致脑室系统和脑脊液腔内的血液聚集所致。
而脑血管痉挛则是脑血管急性疾病的一种严重并发症,它会导致脑血流受限,加重脑缺血和继发性脑损伤。
在蛛网膜下腔出血患者中,血液流变学的变化对于脑血管痉挛的发生与发展起着重要作用。
本文将就蛛网膜下腔出血患者脑血管痉挛发生的血液流变学变化进行探讨。
1. 血黏度增加蛛网膜下腔出血后,血液中红细胞释放大量的血红蛋白,血浆中红细胞膜破裂,导致红细胞聚集和形变增加,这些因素都会导致血液黏稠度增加。
血黏度增加使得血液流动性降低,容易导致微循环障碍和脑血管痉挛的发生。
2. 血小板活化在蛛网膜下腔出血的过程中,受到血管损伤信号刺激的血小板会发生形态学和生物化学改变,增加黏附和聚集性,加速血栓素合成,释放促血小板聚集因子,血小板在体内表现出异常活化状态。
这种血小板的异常活化会导致血栓形成,加重脑血管痉挛的程度。
3. 微循环改变蛛网膜下腔出血后,血管内皮细胞受损,细胞角质层破裂,加上血浆中纤维蛋白原水平升高,皆会导致微血管通透性增加,微循环损伤。
脑缺血引起的酸中毒、血液中钙离子浓度升高等因素也会加重微循环损伤。
微循环的改变会加重脑损伤,促进脑血管痉挛的发生。
4. 血管扩张物质释放增加蛛网膜下腔出血后,由于缺血和缺氧的影响,脑组织会释放大量的缺血性神经递质和炎症性介质,如内皮素、缓激肽、5-羟色胺、溶酶体酶等。
这些物质会导致血管舒缩功能紊乱,血管收缩素、去甲肾上腺素等血管收缩介质分泌增加,血管舒张介质释放减少,导致脑血管痉挛的发生。
血管痉挛是蛛网膜下腔出血患者常见的并发症,也是导致脑损伤的重要因素之一。
在脑血管痉挛的发生过程中,血液流变学的变化发挥着重要的作用。
针对脑血管痉挛的治疗和预防,除了关注病变的解剖和病理生理学变化外,还需密切关注血液的流变学变化,早期干预,控制病情发展。
希望本文的探讨对临床医生的研究和治疗有所帮助。
蛛网膜下腔出血脑血管痉挛血液流变学变化

蛛网膜下腔出血脑血管痉挛血液流变学变化蛛网膜下腔出血(subarachnoid hemorrhage,SAH)是指动脉或静脉破裂,血液流入脑室和蛛网膜下腔的一种疾病。
SAH常常是由于脑动脉瘤破裂引起的,同时也可以由于脑外伤、动静脉畸形、血液系统疾病等引起。
SAH的临床表现主要包括剧烈头痛、意识障碍、呕吐、颈项强直等。
脑血管痉挛是指在蛛网膜下腔出血后,周围脑血管因为血液和血红蛋白的刺激而发生强烈的痉挛,导致脑血流减少的一种病理现象。
脑血管痉挛是SAH患者常见的并发症,严重者可导致脑组织缺血、坏死,增加病死率和致残率。
血液流变学是研究血液流动特性的学科,通过测量血液黏度、红细胞变形能力、血小板聚集性等参数,可以评估血流状态的变化。
在SAH和脑血管痉挛的过程中,血液流变学参数会发生一系列的变化。
首先是血液黏度的变化。
SAH时,血液中的血红蛋白和红细胞释放出来,形成游离的血红蛋白和血小板聚集,使得血液黏度增加。
由于脱水和低血容量,血液黏度还会进一步增加。
这些变化会导致脑血流减少,加重脑缺血。
其次是红细胞变形能力的改变。
SAH时,红细胞受到血液黏度和外力的影响,变形能力降低,使得红细胞在微血管内的通过变得困难。
红细胞堆积在微血管中,进一步影响了脑血流灌注。
血小板在SAH和脑血管痉挛过程中也发挥着重要的作用。
SAH时,血管壁受到刺激,会释放出促使血小板聚集的物质,导致血小板聚集和激活增加。
聚集在一起的血小板可以堵塞微血管,阻碍脑血流的正常通畅。
炎症反应还可以在SAH和脑血管痉挛的发生过程中发挥作用。
由于脑血管破裂引起的SAH会导致炎症反应的发生,促使细胞因子和炎症介质的释放,进一步加重脑血管痉挛。
蛛网膜下腔出血和脑血管痉挛会引起血液流变学参数的变化,包括血液黏度的增加、红细胞变形能力的降低、血小板聚集性的增加和炎症反应的发生。
这些变化会导致脑血流减少、脑组织缺血和坏死,进一步影响患者的预后。
在治疗SAH和脑血管痉挛的过程中,需要密切关注血液流变学的变化,采取相应的干预措施,以改善脑血流,减少脑损伤。
临床蛛网膜下腔出血病理、病因、发病机制、诱因、临床表现、影像学表现、鉴别诊断及治疗要点
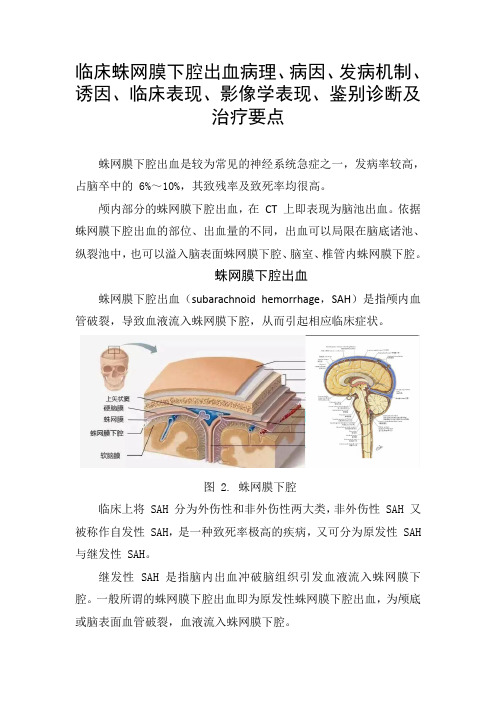
临床蛛网膜下腔出血病理、病因、发病机制、诱因、临床表现、影像学表现、鉴别诊断及治疗要点蛛网膜下腔出血是较为常见的神经系统急症之一,发病率较高,占脑卒中的 6%~10%,其致残率及致死率均很高。
颅内部分的蛛网膜下腔出血,在CT 上即表现为脑池出血。
依据蛛网膜下腔出血的部位、出血量的不同,出血可以局限在脑底诸池、纵裂池中,也可以溢入脑表面蛛网膜下腔、脑室、椎管内蛛网膜下腔。
蛛网膜下腔出血蛛网膜下腔出血(subarachnoid hemorrhage,SAH)是指颅内血管破裂,导致血液流入蛛网膜下腔,从而引起相应临床症状。
图 2. 蛛网膜下腔临床上将 SAH 分为外伤性和非外伤性两大类,非外伤性 SAH 又被称作自发性 SAH,是一种致死率极高的疾病,又可分为原发性 SAH 与继发性 SAH。
继发性 SAH 是指脑内出血冲破脑组织引发血液流入蛛网膜下腔。
一般所谓的蛛网膜下腔出血即为原发性蛛网膜下腔出血,为颅底或脑表面血管破裂,血液流入蛛网膜下腔。
图 3. 蛛网膜下腔出血诊断流程蛛网膜下腔出血的病因(非外伤性)1)颅内动脉瘤是引发蛛网膜下腔出血的最常见病因,约占50%~85% ,其中约 75% 为先天性粟粒样动脉瘤,引发动脉瘤破裂的危险因素有高血压病,酗酒,吸烟史,动脉瘤体积较大等。
2)其次是脑血管畸形,主要是脑动静脉畸形(AVM),常见于青年人,脑动静脉畸形占 SAH 病因的 8% 左右,大部分见于小脑幕上,常分布于大脑半球中动脉分布区。
3)其他病因有烟雾病,占 1% 左右。
临床上少见病因有血管炎、动脉夹层、颅内静脉血栓、血液系统疾病、凝血障碍性疾病、抗凝治疗并发症、颅内肿瘤等。
此外还有约 10% 的患者发病原因尚未得到明确证实。
发病机制及诱因动脉瘤是由于动脉管壁内弹力层和肌层的先天发育异常或者后天受损所导致,有一定的家族聚集性和遗传倾向。
后天因素表现为:随年龄增长,由于高血压病和动脉粥样硬化的发病及进展,动脉壁弹性减弱,管壁薄弱处在血流冲击及其他因素影响下向外突出形成囊状动脉瘤,大部分动脉瘤位于颅内 Willis 环分支处。
蛛网膜下腔出血脑血管痉挛血液流变学变化

蛛网膜下腔出血脑血管痉挛血液流变学变化蛛网膜下腔出血是指出现在脑组织和硬脑膜之间的蛛网膜下腔内的出血现象。
脑血管痉挛是指脑部血管发生短暂性的收缩和痉挛,导致血液流动受限的一种病理生理过程。
脑血管痉挛和蛛网膜下腔出血都是严重的脑血管疾病,对于血液流变学变化的研究可以为临床治疗提供重要依据。
一、血液粘度增高:蛛网膜下腔出血和脑血管痉挛会导致血液中红细胞数增加,红细胞变形能力减弱,导致血液粘度明显增高。
增高的血液粘度会加重血流阻力,影响血液的流动性,使血流更加黏稠,加重脑缺血缺氧的程度。
二、血流速度减慢:脑血管痉挛和蛛网膜下腔出血会使血管管腔狭窄,血管阻力增加,血管内的血流速度明显减慢。
血流速度减慢不仅会导致局部脑组织的供血减少,还容易导致血栓的形成,诱发脑梗死的发生。
三、微循环障碍:脑血管痉挛和蛛网膜下腔出血会使脑部微循环发生障碍,导致微血管血流受阻,影响局部脑组织的灌注。
微循环障碍会导致脑组织缺血、缺氧,加重脑损伤的程度。
四、血管弹性下降:蛛网膜下腔出血和脑血管痉挛会对脑血管壁造成损害,导致血管壁的弹性明显下降。
血管壁弹性下降会使血管的收缩和舒张功能受到影响,加重血管痉挛的程度,增加血管破裂的风险。
五、血液流变学检测的重要性:针对蛛网膜下腔出血和脑血管痉挛患者的血液流变学变化,临床上可以通过一系列的血液流变学检测来评估患者的病情和预后。
血液流变学检测可以帮助医生了解患者的血液粘度、血流速度、微循环情况等,为制定科学合理的治疗方案提供重要依据。
血液流变学变化是蛛网膜下腔出血和脑血管痉挛的重要病理生理特点,了解其变化规律对于临床诊断和治疗具有重要意义。
未来,我们可以通过进一步的研究,深入探讨蛛网膜下腔出血脑血管痉挛的血液流变学变化机制,寻找更有效的治疗策略,提高患者的治疗效果和生存质量。
蛛网膜下腔出血脑血管痉挛血液流变学变化

蛛网膜下腔出血脑血管痉挛血液流变学变化
蛛网膜下腔出血脑血管痉挛是一种严重的脑血管疾病,常常会导致严重的后果。
血液流变学变化在蛛网膜下腔出血脑血管痉挛的发生和发展中起着重要作用。
本文将介绍蛛网膜下腔出血脑血管痉挛的病理生理过程,阐述血液流变学变化在该病过程中的作用,以期提高对该疾病的认识和理解。
蛛网膜下腔出血是指血液自颅内最硬脑膜与蛛网膜之间的蛛网膜下腔内溢出,引起严重病变。
蛛网膜下腔出血后常合并血管痉挛,尤以颅内大动脉,尤其是大动脉环及其主要分支的痉挛。
蛛网膜下腔出血后血管痉挛在脑血管外科领域一直备受关注,其病理生理机制至今尚不十分清楚。
在脑血管痉挛的病理生理机制中,血液流变学变化起着关键作用。
血液流变学是研究血液性质、血液流动规律及其影响因素的学科,其变化会直接影响蛛网膜下腔出血脑血管痉挛的发生和发展。
血液流变学变化影响了蛛网膜下腔出血脑血管痉挛的发生。
研究表明,血液黏度增高是蛛网膜下腔出血后血管痉挛的重要原因之一。
在脑出血后,由于红细胞、白细胞和血小板聚集在一起,血液黏度增大;红细胞变形受限,导致血流阻力增大,血液流速下降,继而导致血管痉挛的发生。
纤维蛋白原、纤维蛋白聚集素等凝血因子的增加也会导致血液黏度增大,进一步促进血管痉挛的发生。
蛛网膜下腔出血脑血管痉挛的发生和发展与血液流变学变化密切相关。
在脑出血后及早纠正血液流变学的异常,有助于预防和治疗脑血管痉挛,减轻患者的痛苦,促进患者康复。
希望本文能够提高对蛛网膜下腔出血脑血管痉挛的认识,为临床医生提供一定的参考价值,更好地指导临床实践,提高治疗效果,改善患者生活质量。
ERK12、PCNA在兔蛛网膜下腔出血后脑血管痉挛动脉壁中动态表达的实验探究

实验结果
1、选择性脑血管数字减影(DSA)组检测兔基底动脉直径的痉挛情 况
与对照组相比,SAH后7天基底动脉直径显著缩小(P<o.05),有统计学意义。
2、SAH
14天组每只兔每天的饮食、活动及神经功能评分情况
各只兔在SAH后3天临床症状加重,7天时达到顶峰,而后逐渐好转,14天
2
时恢复正常。
3、病理形态学观察结果
14
天组(8只):在一次枕大池注血后第14天处死取材。其中每组里3只兔用来做 光、电镜形态学观察,每组剩下的5只兔用Western蛋白印迹法检测T-ERKl/2、 P—ERKl/2和PCNA的表达情况。⑤DSA组(8只):分别于一次枕大池注血前(Day 1)和一次注血后第7天(Day 7)行选择性脑血管数字减影检查。 (2)动物模型建立 选择体重2.5—3.0kg,兔龄6-9个月健康大耳白兔,用10%水合氯醛腹腔麻醉 0.5ml/kg),检验兔呼吸及心率,将兔固定于操作台上,枕项部剃毛,常规消毒, 于枕部中线作一直切口,长2.5cm,用5号头皮针穿刺枕大池,按照0.5ml/kg放 出脑脊液后,,-O"Op从兔耳中央动脉按照lml/kg抽取动脉血注入枕大池中,一般 lmin左右,防止注射过慢血液凝固,立即将兔头低位30。,持续15rain。第一次
中国医科大学 硕士学位论文 ERK1/2、PCNA在兔蛛网膜下腔出血后脑血管痉挛动脉壁中动态 表达的实验研究 姓名:陈建军 申请学位级别:硕士 专业:外科学 指导教师:陈铎 20090401
・中文论著摘要・
ERKl/2、PCNA在兔蛛网膜下腔出血后脑血管痉挛动 脉壁中动态表达的实验研究
目 的
探讨兔枕大池二次注血法建立SAH后CVS的模型、ERKl/2和PCNA在兔SAH 后脑血管壁的动态表达及血管壁细胞病理性增殖过程
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
兔实验性蛛网膜下腔出血后脑血管超微结构的病理特征与动态变化【摘要】目的探讨蛛网膜下腔出血(SAH)后脑血管的超微结构特征与动态变化,以及这种改变在迟发性脑血管痉挛(CVS)中的作用机制。
方法对日本大耳白家兔采用枕大池二次注血法制做SAH模型。
动物随机分为SAH组、盐水对照组、穿刺对照组和正常组,于注血后1h、第3天、第5天、第7天、第10天灌注固定,留取基底动脉标本,在光镜和电镜下动态观察基底动脉的病理和超微结构的改变。
结果光镜下SAH模型组的主要表现是血管壁增厚,管腔狭窄,内皮细胞变性、肿胀,染色质不均,空泡形成;内弹力膜迂曲皱褶或断裂。
电镜下超微结构的主要表现是基底动脉内皮细胞间紧密连接消失,胞膜部分或完全脱落,胞质内线粒体肿胀、嵴紊乱、溶解呈空泡,致密颗粒增多,细胞核内染色质边集、浓缩,异染色质增多;平滑肌细胞变形、核扭曲、染色质不均匀,肌丝排列疏松紊乱,出现断裂或溶解,胞浆内可见大量空泡形成,线粒体增多、肿胀、嵴紊乱或溶解;血管外膜神经纤维肿胀、结构模糊。
光镜下基底动脉的结构变化趋势与电镜下基底动脉的结构变化趋势相类似,均在SAH后1h时可发现结构的微小改变,从第3天开始明显的结构改变,在第5天至第7天结构变化最明显。
结论 SAH后脑血管的超微结构会发生损害,并在病程发展中呈明显的动态改变;血管内皮细胞的损害是导致迟发性CVS的重要因素之一。
【关键词】蛛网膜下腔出血;病理改变;超微结构;迟发性脑血管痉挛The ultrastructural pathological characteristics and dynamic changes of brain vessel after subarachnoid hemorrhage in experimental rabbits ABSTRACT: Objective To discuss the ultrastructural pathological characteristics and dynamic changes of brain vessel after subarachnoid hemorrhage (SAH), and the mechanism of these changes in delayed cerebralvasospasm. Methods SAH model was made by infusing blood twice into the cistern magna of Japanese rabbits. The animals were divided randomly into SAH group, saline group, puncture group and blank group, at 1h, 3d, 5d, 7d and 10d after the first infusion the animals were perfused and basilar artery was harvested. Ultrastructural changes were observed under light microscope and electron microscope. Results Under the light microscope, the vessel wall became thick, the vessel cavity became narrow, the endothelia cells became swollen, vacuoles could be found in the chromatin, inner elastic membrane became reductus and broke. Under the electron microscope, the close connection between the endothelial cells disappeared, the membrane of the cells fell off, and the mitochondria became swollen, vacuoles could be seen, the chromatin becameconcentrated, heterochromatin could be seen, smooth muscle became deformed, chromatin became uneven, myofilament had derangement and fragmentation and dissolved, vacuolus could be seen in the kytoplasm, mitochondrion became swollen. The structural change of basilar artery under the light microscope got similar to that under the electron microscope; slight change was observed right after 1h of SAH, significant change was observed at 3d, and most obvious change was observed between 5d and 7d. Conclusion Ultrastructural changes were observed in the basilar artery after SAH, and significant dynamic changes were observed in the progress. The damage of endothelia cells may be the important factors which cause delayed cerebral vasospasm.KEY WORDS: subarachnoid hemorrhage; pathological change; ultrastructure;delayed cerebral vasospasm蛛网膜下腔出血(subarachnoid hemorrhage, SAH)后最重要的病理变化之一就是迟发性脑血管痉挛(cerebral vasospasm, CVS)。
它是导致延迟性缺血性神经功能障碍最主要的致病因素之一。
但是,由于缺乏明确的病因学资料,在临床上诊断和治疗迟发性CVS均比较棘手。
虽然国内外许多学者针对其发病机制进行了大量的临床和基础研究,但对迟发性CVS的病理过程及病理机制仍然缺乏深入的认识。
本实验采用枕大池二次注血法建立兔SAH后CVS模型,动态观察了迟发性CVS后基底动脉超微结构的变化规律。
旨在进一步探讨SAH后迟发性CVS的发生机制。
1 材料与方法材料实验动物为日本大耳白家兔,45只,雌雄不拘,健康状况良好,体重(±)kg,在相同的条件及环境中(饲料和温度均相同)饲养一周后进行实验。
所有实验用兔均购自西安交通大学医学院实验动物中心。
实验试剂及药品:40g/L多聚甲醛灌注液购自西安交通大学医学院器材科;250g/L 乌拉坦溶液、/L枸橼酸盐缓冲液,即PBS缓冲液以及修复液均由西安交通大学医学院组织胚胎与解剖实验室提供;自制PBS配制的/L戊二醛固定液;利多卡因注射液及手术器械由西安交通大学医学院第一附属医院神经外科提供。
实验分组动物随机分组:SAH模型组20只,盐水对照组15只,穿刺对照组5只,空白对照组5只。
SAH模型组根据建立模型后的不同时间段分为5个亚组,分别是:建模后的1h、3d、5d、7d、10d组。
每个亚组4只动物。
盐水对照组亦根据建模后不同时间段分为5个亚组,分别是:建模后的1h、3d、5d、7d、10d。
每个亚组3只动物。
穿刺对照组和空白对照组分别取5只做脑血管超微结构研究。
动物模型的建立白兔于枕部剃毛,消毒后于枕部中线作一直切口,长约,锐性分离直达寰枕筋膜,充分显露寰枕部,用18G 套管针与躯体成角约30°穿刺枕大池,方向指向右眼外眦,当穿破环枕筋膜时有突破感,停止进针,退出针芯,此时可见清亮脑脊液流出。
取兔耳中央动脉的非抗凝血/kg,以/s的速度缓慢注入枕大池内。
退出套管针,局部压迫后,缝合切口,取侧卧头低30度位放置30min,使血液聚集在脑基底池。
首次注血后48h,由兔耳中央动脉取血1mL/kg,按上述方法,再次注入枕大池内。
标本采取所有大耳白家兔饲养到对应时间后,用250g/L乌拉坦以3mL/kg麻醉,打开胸腔,剥开心包膜,暴露心脏,将下腔静脉和腹主动脉然后用动脉夹夹闭,剪开右心耳放出血液,再剪开左心室将灌注头插入主动脉然后用动脉夹固定,先输入9g/L生理盐水将血管内的血冲洗干净,再注入40g/L的多聚甲醛固定液2000mL灌流固定。
在处理电镜组织标本的时候,用相同方法将生理盐水灌注干净后,再用/L的戊二醛固定液1000mL灌注固定后,将基底动脉固定于电镜固定液中,待制作电镜标本。
透射电镜标本:将基底动脉标本用电镜固定液固定,采用常规电镜标本制作方法,经清洗、脱水、浸透、包埋和修块后作超薄切片,在透射电镜下观察。
扫描电镜标本:将基底动脉血管于固定前在显微镜下纵向剖开,同法将基底动脉标本用电镜固定液固定,按常规扫描电镜样品制作方法制备后在扫描电镜下观察。
2 结果SAH的大体观察实验动物在造模后的不同时间经多聚甲醛灌注取脑,其中SAH 模型组在1h可见广泛的SAH,全脑未见明显的凝血块,3d、5d、7d可见枕大池、基底池附近及基底动脉周围明显的凝血块,随时间的推移,凝血块的范围、大小和颜色呈现减退,至第10天,枕大池、基底池及基底动脉周围凝血块已经基本消失,但仍可见少量SAH。
基底动脉血管内皮的HE染色的光镜结构变化穿刺对照组、盐水对照组的血管结构与正常组一样,血管壁无增厚,内皮细胞结构完整,内弹力膜清晰可见,结构完整;中膜主要是平滑肌细胞及其周围的细胞外基质;外膜主要由成纤维细胞和疏松的结缔组织构成。
SAH模型组可见血管壁增厚,管腔狭窄,内皮细胞变性、肿胀,染色质不均,空泡形成;内弹力膜迂曲皱褶或断裂,厚薄不均;中膜增厚,平滑肌细胞排列紊乱;外膜可见淋巴细胞或单核细胞浸润。
透射电镜下的基底动脉超微结构的变化电镜下正常血管壁超微结构可见内皮细胞间紧密连接,呈纺锤形,其内含有少量的吞饮小泡,线粒体结构正常。
