内分泌医学史-甲状腺疾病的前世今生
内分泌代谢性疾病(甲状腺疾病)

甲状腺疾病1:什么是甲状腺?甲状腺是人体最大的一个内分泌腺,位于颈前下方软组织内。
由左、右叶及峡部组成,呈蝴蝶状,紧附着于第2~4气管软骨环前下方,有时可达胸骨上窝或胸骨后。
成年人正常甲状腺重约15g~25g。
2:甲状腺有哪些功能?甲状腺腺体由大小不等的滤泡组成,靠近滤泡细胞顶部,为甲状腺激素的合成部位。
碘是合成甲状腺激素的必需元素,甲状腺通过聚碘、碘化酪氨酸偶联作用,形成甲状腺激素,包括t4和t3贮存于胶质腔中,在甲状腺内t4约为t3的20倍。
甲状腺激素释放入血后,约75%与血浆甲状腺结合球蛋白结合,其余15%及10%分别与甲状腺结合前蛋白和白蛋白结合。
在外周组织,主要是肝脏、肾脏,部分t4脱碘生成t3。
游离的甲状腺激素(主要是t3)进入靶组织细胞内与t3受体结合而发挥生理效应。
3:下丘脑-垂体-甲状腺轴如何调节甲状腺功能?在正常情况下,甲状腺激素的合成与释放受下丘脑-垂体-甲状腺轴的调节。
下丘脑神经细胞合成和分泌促甲状腺激素释放激素(trh),通过垂体门脉系统到垂体前叶,促进促甲状腺激素(tsh)的合成和分泌。
当血中甲状腺激素降低时,其负反馈作用减弱,下丘脑分泌的trh和垂体分泌的tsh增加,从而刺激甲状腺激素合成与分泌增加,使血中t4、t3恢复正常。
与此相反,当血中甲状腺激素增高时,其负反馈抑制作用加强,trh及tsh分泌减少,从而使甲状腺激素合成与分泌减少。
通过这种反馈调节,使甲状腺功能保持正常。
在下丘脑、垂体、甲状腺疾病状态下,甲状腺激素的合成和分泌发生障碍,可导致不同疾病的发生。
4:甲状腺具备自身调节功能吗?在没有促甲状腺激素(tsh)作用的情况下,甲状腺尚有重要的自身调节的作用,主要使甲状腺有充分的碘储备,能充分利用碘。
缺碘时,甲状腺摄取碘的能力增强,甲状腺激素合成加速,t4向t3转换增多。
碘过量时甲状腺细胞内过氧化氢形成受阻,甲状腺过氧化物酶(tpo)活性降低,甲状腺激素合成释放受抑制。
内科学内分泌系统和代谢疾病整理(甲状腺功能亢进)

甲状腺功能亢进甲亢(hyperthyroidism)系由多种病因导致甲状腺激素(TH)分泌过多引起的临床综合征。
以Graves病(GD)最多见。
Graves病又称毒性弥漫性甲状腺肿或Basedow病,是一种伴甲状腺激素(TH)分泌增多的器官特异性自身免疫病。
临床表现除甲状腺肿大和高代谢症候群外,尚有突眼以及胫前粘液性水肿或指端粗厚等。
(一)病因和发病机制1.GD为自身免疫性甲状腺疾病的一种特殊类型,与其他自身的免疫性甲状腺病,如慢性淋巴细胞性甲状腺炎、特发性粘液性水肿等有较密切联系。
2.GD有一定的家族倾向,并与一定的HLA类型有关,一般认为,本病以遗传易感为背景,在感染、精神创伤等因素作用下,诱发体内的免疫功能紊乱。
甲状腺自身组织抗原或抗原成分主要有TSH、TSH受体、甲状腺球蛋白(TG)、甲状腺过氧化物酶(TPO)等3.GD的发病与甲状腺兴奋性自身抗体的关系十分密切。
TSH和TSH受体抗体(TRAb)均可与TSH受体结合。
TRAb可分为两类,即甲状腺兴奋性抗体TSAb和TSH阻断(结合)性抗体TBAb。
TSAb与TSH受体结合后,产生与TSH一样的生物学效应,T3、T4合成和分泌增加导致GD。
除TSAb外,其他自身抗体也在GD的发病和病情演变中起着一定作用,不同浓度的TSAb和其他自身抗体(尤其是TBAb)及其相互作用导致GD的多种病理生理变化。
4.也有人认为TSAB是一种由独特型抗独特型免疫网络系统产生的针对TSH自身抗体独特型的具有与TSH相同效应的自身抗体。
5.GD浸润性突眼主要与细胞免疫有关。
血循环中针对甲状腺滤泡上皮细胞抗原的T细胞识别球后成纤维细胞或眼外肌细胞上的抗原,浸润眶部。
TRAb或其他自身抗体亦可作用于成纤维细胞或肌细胞,最后导致结缔组织容量增加,眼外肌功能障碍等一系列GD 眼病表现。
老年和小儿患者表现常不典型。
(二)临床表现(重要考点,考生要透彻理解,多有临床分析题出现)女性多见,男女之比为1∶4~1∶6,各年龄组均可发病,以20~40岁为多。
13内分泌系统疾病
2.阻抑甲状腺素合成的物质
药物 散发性甲状腺肿的原因 硫氰化钾或高氯酸钾 , 阻断滤泡上皮对 碘的吸收 ; 硫脲嘧啶等 , 抑制甲状腺素 的合成和释放 卷心菜、甘蓝、芹菜含有氰酸盐和高氯 酸盐 萝卜、大豆、菜油等含有硫脲类物质均 可转变为致甲状腺肿因子 影响肠道对碘的吸收,滤泡上皮细胞膜 钙离子增多可抑制甲状腺素的分泌
肿瘤细胞可分泌去甲肾上腺素和肾上腺素,病人主要表现血压明 显升高、头痛、出汗、脉搏加快、基础代谢上升、血糖升高等症 状。
第三节 胰岛疾病
糖尿病
糖尿病是由于胰岛素缺乏或/和胰岛素的生物效应降低而发 生的一种全身性疾病,主要表现是糖代谢紊乱引起持续性血糖 升高和糖尿、多饮、多尿、多食和疲乏。 一、病因与发病机制 (一)原发性糖尿病 1.胰岛素依赖型糖尿病
变。
M 异型滤泡结构,细胞大,核膜厚。
分化差者,异型明显。条索状,
实性巢状
分化好者,须找到包膜和/或脉管浸润
细胞嗜酸性变——嗜酸性细胞腺癌
细胞浆透亮——透明细胞腺癌 易血道转移至肺、骨,预后差
3.未分化癌
多见于老年人,生长快,高度恶性
G 瘤体较大,常累及双侧及周围组织,
界不清,质硬,切面灰白,常出血、 坏死
第二节 肾上腺疾病
一、肾上腺皮质增生症 由于垂体或异位的促肾上腺皮质激素细胞腺瘤分泌过多 的促肾上腺皮质激素而引起的肾上腺皮质增生肥大。
(一)结节性增生
(二)弥漫性增生 临床表现 Cushing 综合症
二、肾上腺皮质肿瘤
(一)肾上腺皮质腺瘤 多见于青年
G:单发,有完整包膜,表面光滑,压迫周围组织。切面黄
•
临床病理联系
心悸(心律快)
手指震颤
眼球突出
【疾病诊疗】甲状腺甲减、甲亢与桥本氏的故事

【疾病诊疗】甲状腺甲减、甲亢与桥本氏的故事作为一个现代人(尤其是女性),如果:体重总是难以下降,经常没有活力,头脑懵乎,注意力难以集中,难入睡、易早醒,关节和肌肉经常疼痛,或者容易脱发……那么还可以考虑一种可能性——甲状腺失调。
虽然到医院检查甲状腺,很可能“一切正常”(尤其是男性或40岁以下的女性)……甲状腺甲状腺是位于脖子下部(锁骨头正上方)的一个蝴蝶状器官,其主要功能是分泌甲状腺素(主要是T4和T3,也有极少量的T1和T2),以调控全身的能量代谢(控制体温),还有其他激素的分泌和神经系统的生长(因此也与身体的压力反应、性功能、情绪等有关)。
结构上看,甲状腺由许多“滤泡”构成,里面充满由甲状腺上皮细胞分泌的Tg(甲状腺球蛋白)——其中有许多酪氨酸,这是合成甲状腺素的基本氨基酸。
甲状腺从血液中摄入碘离子后,TPO(甲状腺过氧化物酶)会将其转化为碘原子(需要铁的配合)(同时产生过氧化氢,一种活性氧族);碘原子与Tg中的酪氨酸结合(碘化),形成T1(一碘酪氨酸)或T2(二碘酪氨酸),然后:T1+T2=T3(三碘甲状腺素);T2+T2=T4(四碘甲状腺素);其中T3是主要的活性甲状腺素,而T4主要是储存在各种器官里,在需要时再被(肝脏、肾脏、骨骼肌、脑和甲状腺)转化为T3(这种转化由“脱碘酶”完成,需要铁、锌、硒的配合)——体内80%的T3都是这样转化来的,而不是由甲状腺直接分泌得来(这样能够更平稳控制整体代谢,并对局部出现的紧急代谢需求做出及时反应)。
我们身体内的每个细胞都有T3受体,以此来接收T3进入(需要维生素A和皮质醇的辅助),从而调整各自的代谢率——甲状腺失调会导致全身器官失调。
T4还会转化为rT3(反T3),这种结构与T3类似的东西也会与细胞上的T3受体结合,但作用是抑制细胞对T3的接收——这也是身体微调局部代谢的机制之一。
甲减与甲亢甲状腺的问题大概可以分为甲减与甲亢:甲减,简单来说就是甲状腺素水平低,这时人的体温往往低,容易抑郁、疲劳,皮肤干燥;甲亢则相反,这时体温可能较高,容易心悸、焦虑——但两种情况下都可能会疲劳、月经不调、脱发……一般认为,甲减是由于身体缺少合成甲状腺素的原材料(主要是缺碘),此时甲状腺素水平低,下丘脑会让垂体分泌更多的TSH(促甲状腺激素),刺激甲状腺分泌更多的甲状腺素——长期以往,逐渐导致甲状腺肿大。
内分泌系统疾病总论

内分泌系统的组成
• 下丘脑-垂体-靶腺-周围组织 下丘脑-垂体-肾上腺轴 下丘脑-垂体-甲状腺轴 下丘脑-垂体-性腺轴 • 植物神经-靶腺-周围组织
• 内分泌腺-周围组织
• 非内分泌组织中的激素分泌细胞
激素的种类
肽类及蛋白类激素 PTH/Insulin 氨基酸类激素 T3和T4 类固醇激素(核心为环戊烷多氢菲) 糖皮质激素 / 盐皮质激素 / 性激素 / VitD/维甲酸 脂肪酸衍生物 Prostaglandin(前列腺素) 胺类激素 儿茶酚胺类(E、NE及Dopamine)
八、胰岛激素
• 1、胰岛素:促进葡萄 糖利用,促进脂肪、蛋 白质合成,抑制脂肪、 糖原及蛋白质的分解 • 2、胰升血糖素:与胰 岛素的作用相反
九、胃肠激素
• 主要种类:胃泌素、胰酶 泌素、胰液泌素、肠高血 糖素、蛙皮素、舒血管肠 肽、肠抑胃肽、胃动素等 • 胃泌素:刺激胃、胰、小 肠消化酶以及水电解质分 泌,抑制小肠吸收葡萄糖 和水、电解质
物质代谢
• 合成代谢:营养素进入体内为其所用的耗能 过程 • 分解代谢:将体内大分子营养素分解成小分 子物质的降解过程,伴有能量的生成与释放
两个过程中的某一或多个环节发生异 常,即可引起代谢性疾病
内分泌系统疾病的种类
功能减退: • 内分泌腺体破坏---炎症、肿瘤、外伤等 • 激素合成缺陷 • 内分泌腺以外疾病 功能亢进: • 内分泌腺肿瘤 • 异位内分泌综合征 • 激素代谢异常 • 医源性 激素抵抗
内分泌疾病诊断原则(二)
2、病理诊断 影像学检查:X-ray、CT、MRI等 放射性核素检查:甲状腺、肾上腺等 超声检查 细胞学检查 静脉导管检查
内分泌疾病诊断原则(三)
3、病因诊断
中医甲状腺知识点总结大全

中医甲状腺知识点总结大全一、甲状腺的中医理论1. 《黄帝内经》中关于甲状腺疾病的论述《素问·生气通天论》中提到“精气生化,胸腋之间,毛维华,别出颈项,散布四肢”可见甲状腺的功能是对全身的生长发育和代谢进行调节。
2. 《伤寒论》中对甲状腺疾病的诊断与治疗《伤寒论》中对甲状腺疾病的临床表现、诊断和治疗有详细阐述,其中包括甲状腺肿大、甲状腺功能亢进等,提出了许多独特的治疗方法。
3. 中医对甲状腺疾病的病因病机认识中医认为甲状腺疾病的发生与内脏功能失调、情志不畅、饮食不节等因素有关,导致气血失调、痰湿内生,从而形成甲状腺结节、功能亢进等疾病。
4. 中医治疗甲状腺疾病的原则和方法中医治疗甲状腺疾病的原则是调理气血、清热化痰、祛风利湿、调和气机,常用的治疗方法包括针灸、中药疗法、推拿、气功等。
二、甲状腺疾病的中医诊断1. 中医对甲状腺疾病的望诊甲状腺的肿大、结节、血管杂音等可在颈部进行观察,从而初步判断甲状腺是否发生病变。
2. 中医对甲状腺疾病的闻诊中医医师可通过患者的语音、气息、嗓音等进行闻诊,判断甲状腺功能亢进、甲状腺肿大等病变。
3. 中医对甲状腺疾病的问诊中医医师需详细询问患者的发病过程、症状表现、情志变化等,以便进行综合分析和诊断。
三、中医治疗甲状腺疾病的常用方法1. 中药疗法(1)舒肝解郁、疏肝理气:舒肝解郁、疏肝理气的中药有川芎、丹参、薄荷、柴胡、茯苓等,可以缓解情志不畅引起的甲状腺功能失调。
(2)清热化痰、祛湿利水:清热化痰、祛湿利水的中药有黄芩、半夏、泽泻、蒲公英等,可以治疗甲状腺结节、甲状腺功能亢进等病变。
2. 针灸疗法针灸可以通过刺激穴位、调整气血、平衡阴阳,从而改善甲状腺的功能,治疗甲状腺功能亢进、甲状腺肿大等疾病。
3. 推拿按摩推拿按摩可以通过按摩颈项和腋窝等部位,促进血液循环,舒解肌肉、神经,调理甲状腺功能。
4. 气功疗法气功疗法可以通过调理呼吸、气血、身心,达到治疗甲状腺疾病的目的。
甲状腺疾病的古籍及现代研究

M a r c h 2 0 1 4 , V o 1 . 1 2 , N o . 8
甲状腺疾病 的古籍及现 代研 安松林 高 翔
( 北京 中医药大学东直 门医院外科 ,北京 1 0 0 7 0 0 )
1 . 2研 究结果
全》 、明・ 李时珍 《 本草纲 目》、明・ 陈实功 《 外科正宗》 、明・ 楼英 《 医 学纲 目》、明・ 张介宾 Ⅸ 景岳全书》 、明・ 徐春 甫 《 古今 医统大全》、明・ 汪机 外禾斗理例》 、清・ 沈金鳌 《 杂病 源流犀烛》 、清・ 汪昂 Ⅸ 医方集 解》 、清・ 叶天士 Ⅸ 临证 指南医案》 、清・ 祁坤 《 外科大成》 、清・ 王肯 堂 《 证 治准绳 》、清・ 顾 世澄 《 疡 医大全》 、清・ 吴谦 Ⅸ 医宗金鉴 》、 清・ 龚廷 贤 《 寿世保元 、清 ・ 林佩 琴 《 类证治裁 》、清代・ 祁宏源 《 外 科心法要诀》 。其 中明代以前时期古籍共2 6 部 ,明清时期古籍共2 0 部。 1 . 2 . 1 甲状腺疾病相 关病名研 究 甲状腺 疾病 古人 多 以 “ 瘿 病 ”概之 ,早 在 《 吕氏春秋 》 即有记 载 ,所谓 “ 轻 水所 ,多秃 与瘿人” 。甲状腺 疾病相关病种 比较复杂 , 包括 “ 瘿囊 ” 、 “ 瘿 气 ”、 “ 瘿痈 ”、 “ 瘿痛 ” 、 “ 瘿瘤 ” 、 “ 石 瘿 ” 等多 种 ,其 内容 分 散 于众 多 医书 中 。汉 ・ 许慎 《 说 文解 字 》 : “ 瘿 ,颈瘤 也 。”秦 ・ 吕不 韦 《 吕 氏春 秋 》 : “ 轻水 所 ,多 秃 与瘿 人。” 《 素 问・ 气厥 论 》 云 : “ 大肠 移 热 于 胃 ,善食 而瘦 ,谓之 食
隋・ 巢元方 《 诸病源候论・ 瘿候》: “ 瘿者,由忧恚气结所生,亦日
执业医师最新最全考点解析系列内分泌部分第三节——甲状腺疾病
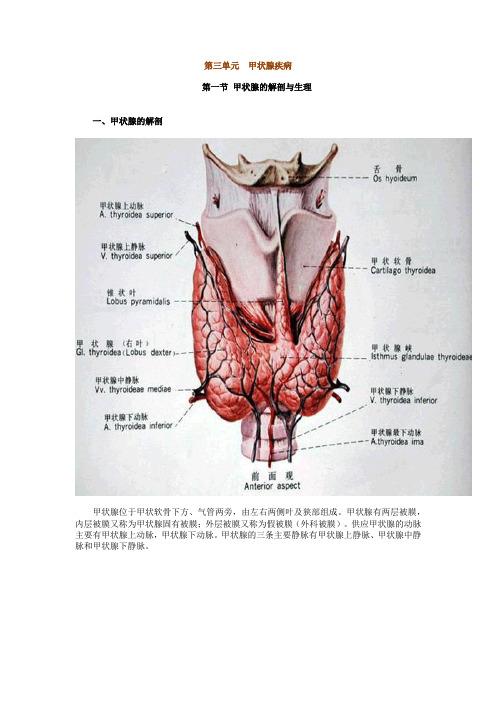
第三单元甲状腺疾病第一节甲状腺的解剖与生理一、甲状腺的解剖甲状腺位于甲状软骨下方、气管两旁,由左右两侧叶及狭部组成。
甲状腺有两层被膜,内层被膜又称为甲状腺固有被膜;外层被膜又称为假被膜(外科被膜)。
供应甲状腺的动脉主要有甲状腺上动脉,甲状腺下动脉。
甲状腺的三条主要静脉有甲状腺上静脉、甲状腺中静脉和甲状腺下静脉。
甲状腺与喉上神经和喉返神经关系密切。
喉返神经多在甲状腺下动脉的分支间穿过,支配声带运动。
喉上神经与甲状腺上动脉贴近、同行,支配环甲肌,使声带紧张。
二、甲状腺生理甲状腺有合成、贮存和分泌甲状腺素的功能。
甲状腺素是含碘酪氨酸的有机结合碘,分四碘甲状腺原氨酸(T4)和三碘甲状腺原氨酸(T3)两种。
90%为T4,10%为T3。
T3活性较强且迅速。
甲状腺素的主要作用:①增加全身组织细胞的氧消耗及热量产生;②促进蛋白质、碳水化合物和脂肪的分解;③促进人体的生长发育及组织分化。
甲状腺滤泡旁细胞(C细胞)可分泌降钙素,参与血钙浓度调节。
下丘脑-垂体-甲状腺轴三、甲状旁腺解剖与生理甲状旁腺紧密附于甲状腺左右二叶背面,数目不定,一般为4枚。
(变异较大,2-8枚不等)血液供应80%来源于甲状腺下动脉。
甲状旁腺分泌甲状旁腺素(PTH),主要作用是调节体内钙的代谢,维持体内钙、磷平衡。
PTH有促进破骨细胞的作用,使骨钙溶解释放入血,使血钙增加;抑制肾小管重吸收磷,使尿磷增加,血磷减少。
高血钙抑制PTH分泌,低血钙促进PTH分泌。
第二节甲状腺功能亢进症甲状腺功能亢进症:多种因素引起甲状腺功能增高,合成及分泌甲状腺激素过多,出现高代谢症候群,常伴有甲状腺肿大。
亚临床甲亢:无临床症状、体征,血T3、T4正常,仅TSH降低。
甲状腺毒症:循环甲状腺激素过多所致的临床综合征。
甲状腺毒症(一)甲状腺功能亢进症1.甲状腺性:毒性弥漫性甲状腺肿(Graves病)、毒性多结节性甲状腺肿、毒性甲状腺腺瘤、碘甲亢、甲状腺癌(滤泡性腺癌)、新生儿甲亢、TSH受体基因突变所致甲亢等。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
内分泌医学史-甲状腺疾病的前世今生一、祖国医学的记载对甲状腺的认识最早源于甲状腺肿,祖国医学中,关于甲状腺疾病有不少记载。
•公元前7世纪,在《山海经》中就有了关于“瘿”(即甲状腺肿)的记载;•《神农本草经》是秦汉以前数百年用药经验的朴素总结,其中也有海藻”主瘿瘤气”的记载。
•公元300年前后,晋代葛洪的《肘后方》首先谈及海藻及昆布治疗瘿病。
在隋唐时期,随着内科病因病机理论的发展,在疾病的防治方面,已经知道对地方性甲状腺肿应用脏器疗法。
•唐代孙思邈的《千金要方》中,分别论述过瘿瘤等病的针灸取穴治疗,书中记载了许多特效方药,如海藻、昆布羊靥等治疗瘿瘤。
•明代《普济方》收集的方剂中也包括了治疗瘿瘤者。
•清代也有不少医家对瘿瘤的诊治进行过探索。
二、西方医学19世纪19世纪以前的记载•5世纪末,艾修斯(Aetius)著有Tetra-bihlion16卷,书中已经记述了甲状腺肿等症状。
•有关甲状腺肿的记载在12~14世纪。
•1543年,意大利学者维萨利斯(Vesalius)第一次描述了甲状腺的解剖学特征;•1654年,Wharton见此腺体形似盾甲而将其命名为甲状腺(thyroid,or long shield);但对其生理功能的认识尚处于朦胧阶段,多数认为该腺体没有功能。
19世纪对甲状腺的认识逐渐走上科学的道路对甲状腺的科学认识始于19世纪。
作为甲状腺的病因观察,环境因素,尤其是食物、饮水和其他应激物的研究,更是那时候观察和研究的热点。
•1812年,Gay-Lussac从海草灰中分离出一种物质,命名为碘,并证实其能使甲状腺肿消退。
•英国的Prout于1816年勇敢地在自己身上试验了碘的毒性,并且应用它成功地治疗了甲状腺肿。
•1820年,Coindet在法国同样进行了关于碘酊的系统研究,证实了其治疗效果。
•1833年,Broussingault描述了碘盐能预防和治疗甲状腺肿。
•1896年,Bauman进行细心观察,并介绍碘与各种甲状腺功能异常的关系,对如何正确使用碘提供了理论依据。
在19世纪中期,对于甲状腺的性质和甲状腺肿已经有不少研究。
•1836年,英国的形态学家King用手术切除的方法发现,切除甲状腺后的动物会出现人类黏液水肿的某些症状,由此提出了甲状腺是有功能的器官,其功能可能是分泌某种物质;并详细地描述了甲状腺滤泡,并对其血运和淋巴进行了观察。
•同年,Cruveilhier明确了甲状腺是无管腺,他和Virchow指出,它包含有囊泡(vesicles)。
•在1870年,很多英国人开始注意甲状腺功能减退的性质,Fagge提出甲状腺的功能丧失是引发散发性和先天性克汀病的原因,willialn Gull及William Ord澄清并明确了黏液性水肿病人甲状腺的临床和病理作用。
•1886年,Horsley提出过度活动的“高分泌的甲状腺”是甲状腺功能亢进症的基础。
直到19世纪末,甲状腺和甲状旁腺被区分,自此,甲状腺的生理研究走上科学的道路。
•1891年,Gley用精细的手术和严密的观察把甲状腺和甲状旁腺区分开•1892年Fox和Mackenzie发现粗制的动物甲状腺经口服后,可见有奇迹般的治疗效果。
•紧接着在1893年Muller指出,羊的甲状腺浸剂经过处理后进行皮下注射,可以治愈黏液性水肿病人。
•1895年,Maganus Lery发现,毒性甲状腺肿的病人在安静状态下的氧耗量比正常人显著增高,而黏液性水肿病人的氧耗量则降低,并发现服用甲状腺粉者其氧耗量增加,因而他提出了甲状腺分泌物可加速营养物质氧化的观点。
至此,人类才开始真正揭示甲状腺功能的本质。
19世纪突眼的早期描述•1802年,Flajani曾多次描述了伴有突眼的甲状腺功能亢进症,对这种现象在1835年爱尔兰人Robert J Graves和德国人KarI A取得进一步的认识。
•而Von Basedow在1840年提出了包括甲状腺肿、突眼和心悸的“Merse burg三联症”,并且采用含碘丰富的矿泉水对其进行治疗。
•在以后的几十年中,MoebiuS,Stellwag和Von Graefe等相继对甲状腺功能亢进的眼征做过详细的描述。
时至今日,医生们检查内分泌眼病时,仍采用以这些临床医学先辈们的名字命名的描述方法。
19世纪甲状腺手术的探索和进步有关甲状腺手术的记载,已有很长时间。
•直到19世纪中期,包括简单的甲状腺结节的切除、动脉结扎等手术,已有100多例的记载,而当时的病死率高达40%。
•早在1842年,格鲁吉亚的Long最早在手术中采用了硫乙醚(sulfuric ether)进行麻醉。
•1846年,Morton在美国麻省总医院提出了乙醚的效应,在当时,虽然有些问题还未能完全得以解决,但它确实改变了手术的过程,减少了病人的痛苦。
•20年以后,在1867年,Lister先后在Lancet杂志上发表了5篇抗脓毒系统(antiseptic system)的学术论文,几个月之后,甲状腺手术后发生的脓毒病合并症随之减少。
在欧洲,所有规模较大的手术室均安置了石炭酸气瘴装置,这种做法一直沿用了20年。
•直到1883年,Neuber改用手术人员戴帽并着长上衣,推荐“无菌概念”。
’•1877年以前,维也纳的Billroth进行了很多甲状腺切除手术,手术死亡率下降至8%,成为施行此种手术的世界范围的领路人,在当时,特别强调手术时一定要弄清和分离好喉返神经,切记不可使其受到损伤。
他们也证明了手术与甲状旁腺的关系。
Koeher以保存组织和避免损伤作为手术操作时的要求,使得当时甲状腺外科达到崭新的高度,•在1889年,甲状腺手术的死亡率降至2.4%,到了19世纪末,已降至0.18%。
•19世纪末,Billroth的学生Von Mikulicz采用的双侧甲状腺部分切除技术,已被明确确定是防止发生甲状腺功能低减、神经麻痹和抽搐的治疗方法。
•就在这一时期,美国的Halsted在欧洲吸取了Billroth和Kocher 的学术教诲,与他的学生如Cushing和Bartlett及同事Welch和Osler 开展的工作,达到了本领域的顶峰。
20世纪甲状腺学领域在20世纪的发展速度是惊人的,可以从几个方面来概括。
病理和生理方面19世纪后期,对甲状腺激素已有很多研究,包括对甲状腺球蛋白的提取。
1911年Oswald采用生物化学方法分离二碘酪氨酸。
4年后,美国生物化学家Kendall从3t新鲜甲状腺中提取出0.23 g结晶物质,含碘量65%,结晶物质被称为甲状腺素“thyroxin”。
不久后,证明其具有甲状腺的功能。
1926年,英国生物化学家Harrington观察到它包含有4个碘原子,在Kendall工作的基础上获得0.027μg的甲状腺素,并阐明其化学结构是酪氨酸衍生物。
1927年,英国化学家Barger化学合成了该种激素,并推测其在机体内的合成具有二碘酪氨酸的氧化偶联的相似步骤。
滤泡细胞分泌到胶状质,随后的吸收和进入血中的概念,是1910年由Carlson和WoelfeI最初提出的,胶状物的贮存和释放的认识,由Uhlenhuth给以进一步的补充和完善,他发现甲状腺实质细胞具有特异行为,和其他腺体细胞相比,在细胞浆内所贮存的产物不同。
反Severinghaus指出,在任何时候,不同滤泡的甲状腺活性有不同的时期特点。
1932年,Nonidez发现了甲状腺的滤泡旁细胞,认为这是源于甲状腺以外,并怀疑它们可分泌其他类型的激素,这在以后得到了证实。
此外,他还描述了复杂的甲状腺的神经解剖,在此之前,Hopkins于1909年曾做过甲状腺血管方面研究。
Wilson在1929年弄清了甲状腺的淋巴网络。
1895年德国的化学家Bauman第一个发现在甲状腺内存在含碘的有机化合物。
1910年,Marine指出,在溪水中的鳟鱼发生的甲状腺肿是由于缺碘所致,这再度增强了人们对碘用于防治甲状腺肿的兴趣。
1916—1920年,在他著名的Akron实验里,提到了富碘膳食可降低学龄儿童中的甲状腺肿。
Mc—Clendon论及了在第一次世界大战时,被征入伍者当中关于甲状腺肿和饮水中碘含量之间的关系。
在1923年,卫生行政官员Goler也提及此事,当时,他在纽约的Rush水库加入7.5 kg的碘盐,当地的甲状腺肿的发生率也随之下降。
在19世纪,早已主张用碘来治疗毒性甲状腺肿。
1920年前,不少临床研究结果支持这种治疗作用。
1928年在美国的波士顿,Means 的资料显示,碘是直接作用于甲状腺的,而不是由于对抗甲状腺激素。
1935年,Boothby和Rynearson指出,碘剂治疗可调整突眼性甲状腺肿患者的代谢率。
而Plummer在1923年明确了碘在治疗毒性甲状腺肿的重要性,以及它对毒性甲状腺肿病人术前准备的价值。
不只是用碘来控制甲亢的症状,甲状腺危象的发生率也明显下降,腺体的增生和血管形成也有改善。
由于应用了碘,对大多数技术精湛的外科医生来说,进行甲状腺切除手术变得更加安全。
由于在人的血清中,建立蛋白结合激素碘定量分析方法比较困难,碘的其他途径的研究在开始是缓慢的。
在1930年,很多研究与蛋白质结合的碘的测定方法当中,认为采用沉淀和丁醇提取法更为准确。
而在以后,很多人致力于最理想方法的探索。
而只有在若干年以后,采用放射性同位素方法来研究疾病病理生理和诊断治疗,才是研究碘与甲状腺病的历史新篇章到来的时候。
治疗学的进步在治疗学的进步方面,20世纪的前10年中,认为较有价值的药物共有10种,其中包括碘剂。
20世纪以来,由于原子物理学的发展,核技术和医学的结合,产生了原子核医学,用于研究基础医学的病理生理、生物化学和同位素诊断及治疗1934年,Fermi介绍用回旋加速器(cy—clotron)产生的放射性同位素(radioisotopes)碘。
有两个研究组,美国哈佛的Hertz和与其一起工作的麻省理工学院的Robert和Evans及加州伯克利的Hamilton、Soley和Lawrence齐头并进,提供了新同位素的基础资料和应用知识。
这些都是存在时间短暂的核素(nuclein),是在物理实验室手工操作进行研究的。
1937年,日本的仁科等建造了世界上第二台回旋加速器,为医学提供了大量的人工放射性同位素,为同位素碘用于临床创造了条件。
数年以后,核医学逐渐萌发,直到第二次世界大战以后,1946年原子反应堆的建立问世,开始提供廉价的131I,并明确了放射性131I具有γ和β射线,其半衰期为8天。
在1940-1950年,Hertz、Hamilton、Soley和Chapman等,在甲状腺毒症的诊断和治疗中,积累了丰富的使用放射性碘治疗病人的临床经验。
在对原发和转移的甲状腺癌的治疗中,Seidlin、Marinelli、RawSon和Beierwaltes等证明其也是有用的。
