2021年各年龄期儿童生命体征正常值-
第一节 儿科病史采集和体格检查

第一节儿科病史采集和体格检查儿科的病史采集、记录和体格检查在内容、程序、方法以及分析判断等方面具有自身的特点,故在要求上有别于成人。
熟练掌握与此有关的方法和技巧,是开展儿科临床诊疗工作的基础。
医学的进步以及整体诊疗水平的提高,对医生运用系统医学知识、临床基本技能及正确的临床系统思维提出了更高的要求,仔细全面地采集病史、规范进行体格检查和正规书写病历对培养临床综合能力和确立疾病的诊断十分重要。
临床实验室的发展和医疗诊断设备的更新为疾病的诊断提供了更多、更精确的手段,但准确的病史资料的采集和体格检查永远是正确诊断疾病的重要的基础。
病历记录则是最重要的医疗证据。
一、病史采集和记录病史采集要准确。
其要点是认真听,重点问,关键是从家长提供的信息中发现对病情诊断有用的线索。
在病史询问过程中态度要和蔼亲切,语言要通俗易懂,要注重与家长的沟通,要关心家长与孩子,以取得家长和孩子的信任。
同时要尊重家长和孩子的隐私并为其保密。
切不可先人为主,尤其不能用暗示的言语或语气来诱导家长主观期望的回答,这样会给诊断造成困难。
病史采集内容包括:1.一般内容正确记录患儿的姓名、性别、年龄(采用实际年龄:新生儿记录天数、婴儿记录月数、一岁以上记录几岁几个月)、种族、父母或抚养人的姓名、职业、年龄、文化程度、家庭住址及/或其它联系方式(如电话)、病史叙述者与病儿的关系以及病史的可靠程度。
2.主诉用病史提供者的语言概括主要症状或体征及其时间。
例如:“间歇腹痛3天”、“持续发烧5天”。
3.现病史为病历的主要部分。
详细描述此次患病的情况,包括主要症状、病情发展和诊治经过。
要特别注意以下几点:①要仔细询问主要症状,要注意症状的特征,如咳嗽的询问应包括:持续性还是间断性、剧烈还是轻咳、单声或连续性、阵发性咳嗽、有无鸡呜样吼声、有无痰及其性状、咳嗽在一日中何时较重,有无任何伴随症状等;②有鉴别意义的有关症状包括阴性症状,也要询问并记录在病史中;③病后小儿的一般情况,如精神状态、吃奶或食欲情况、大小便、睡眠等以及其他系统的症状;④已经做过的检查和结果;⑤已经进行治疗的病人要询问用药的情况,如药物名称、剂量、方法、时间、治疗的效果及有无不良反应等。
儿童体格生长及评价技术规范

儿童体格生长及评价一、体格生长的常用指标1、身长(length) 身长为头部、脊柱与下肢骨骼长度的总和。
新生儿出生时仅50厘米。
0~6个月的婴儿每月平均增长2.5厘米,7~12个月的婴儿每月平均增长1.5厘米,生后第2年身长共增长10厘米左右,以后儿童身高(height)每年增长值波动在5~7.5厘米左右。
接近青春期儿童身高每年增长达8厘米左右,女童较男童略早开始2年。
身高估算公式:2~10岁儿童身高(厘米)= 年龄 X 7 + 702、体重(weight) 新生儿出生体重平均3公斤, 6个月内婴儿体重每月平均增长600克~700克,6~12个月体重每月平均增长250克~300克,之后儿童体重每年增长约2公斤。
接近青春期儿童体重每年增长可达6公斤左右。
体重估算公式:小于6月婴儿体重 = 出生体重(公斤) + 月龄 x 0.77~12月婴儿体重 = 6(公斤) + 月龄 x 0.251~10岁儿童体重(公斤)= 年龄 X 2 + 7(或8)3、头围(head circumference) 新生儿出生时头围34厘米,1岁内增长迅速,上半年8厘米,下半年4厘米,1岁时达46厘米。
1岁后增长速度减慢,2岁时48厘米。
若有头小畸形,提示脑发育不良;若头围过大,则要怀疑脑积水。
4、胸围(chest circumference) 胸廓与肺的发育可以用胸围测量。
胸围在第一年发育最快,1~1岁半超过头围,第二年增长速度明显减慢,平均增长3厘米,以后每年平均增加约1厘米。
5、上臂围(arm circumference) 测量上臂围可以筛选营养不良儿童。
1~5岁儿童上臂围多在12.5~13.5厘米间,>13.5厘米示营养良好,<12.5厘米为营养不良。
6、坐高(sitting height) 坐高指由头顶至坐骨结节的长度,坐高可显示躯干的生长。
儿童1岁后身高增加主要是下肢增长,坐高占身高的比例随年龄而降低。
各年龄期儿童生命体征正常值

各年龄期儿童生命体征正常值文件管理序列号:[K8UY-K9IO69-O6M243-OL889-F88688]各年龄期儿童生命体征正常参考值血压及尿量的正常值(mmHg)mmHg=kPa×7.5儿科药物剂量计算1、按体重计算每日(次)剂量=病儿体重(kg)×每日(次)每千克体重所需要药量。
2、按体表面积计算小儿体表面积计算公式为:<30kg小儿的体表面积(m2)=体重(kg)×0.035+0.1;>30kg小儿的体表面积(m2)=(体重kg-30) ×0.02+1.05洋地黄类药物的临床应用小儿心肺复苏ABCDEFGH1、通畅呼吸道(airway,A)2、人工呼吸(breathing,B)3、人工循环(circulation,C)4、药物治疗(drug,D)肾上腺素的使用:首剂仍采用标准剂量,即1:10000肾上腺素,静脉给药,每次0.1ml/kg(0.01mg/kg),气管内给药为0.1mg/kg (1:1000也为0.1ml/kg),3~5分钟后若无效给大剂量肾上腺素,任何通道给药均为0.1~0.2mg/kg(1:1000稀释)。
2~3次后若无效,可持续静点肾上腺素,速度为20ug/kg.min,直到心跳恢复,然后减量至0.1~1ug/kg.min,此法对维持心压有利。
注意肾上腺素引起复苏后的高血压和快速心律失常,使用后需严密监护;肾上腺素不能加于碱性液内;酸中毒及低氧血症可使作用减弱。
阿托品的使用:用于迷走神经张力过高引起的心动过缓、Ⅱ度房室传导阻滞等有一定的作用。
剂量每次0.01~0.1mg/kg,静脉注射,5分钟1次,最大剂量每次1mg,Ⅲ度房室传导阻滞可加大剂量。
利多卡因的使用:用于缺血缺氧,严重酸中毒和心肌本身病变所致室颤、频发室性早搏及室性心动速。
用药首次剂量均为1mg/kg,加5%GS10ml稀释后静推,气管内用药要加蒸馏水稀释至3~5ml。
儿科护理学-第一章绪论

29
特点: 体重、身高迅速增长(第二个高峰) 第二性征出现 易出现心理、行为、精神方面的问
题
30
青春期的护理
保健重点 1.充足的营养 2.日常活动: 卫生习惯、睡眠、健康生活方式 3.常见健康问题: 痤疮、月经病、酗酒、吸毒、滥
48
第四节 儿科护士的角色与素质要求
儿科护士的素质要求
(一)思想道德素质 (二)科学文化素质 (三)专业质 (四)身体心理素质
49
第四节
(一)思想道德素质
1. 热爱儿童, 热爱护理事业, 有高度的责任感和同情心, 具 有奉献精神。
2. 具有诚实的品格、较高的慎独修养、高尚的道德情操。 以理解、友善、平等的心态, 为儿童及其家庭提供帮助。
• 同一临床表现在不同年龄阶段所患疾病不同
小儿惊厥
新生儿多考虑与产伤、窒息、颅内出血等有关
6个月以内的小婴儿考虑婴儿手足搐搦症 或中枢神经系统感染
6个月-3岁的小儿则以高热惊厥、中枢神 经系统感染可能性大
3岁以上年长儿的无热惊厥则以癫痫为多
4.护理特点
•哭闹是饥饿还是不适?
•
护理评估难度大如
•安静是入睡还是反应低下? •发绀是缺氧还是寒冷刺激?
是一门研究小儿的护理学科。 服务对象是从胎儿时期直至青春期。 研究内容: 生长发育规律、儿童保健、疾病防 治、护理。
3
第一节 儿科护理学的任务和范围
儿科护理学的任务
提供“以小儿家庭为中心”的全方位整体护理 1.促进健康小儿的体格、智能、心理、行为各方面的正常发展 2.开展预防保健工作, 增强小儿体质, 降低发病率、死亡率 3.为患儿提供护理 4.开展小儿教育工作 5.开展儿科护理科研工作
儿童常用检验参考值
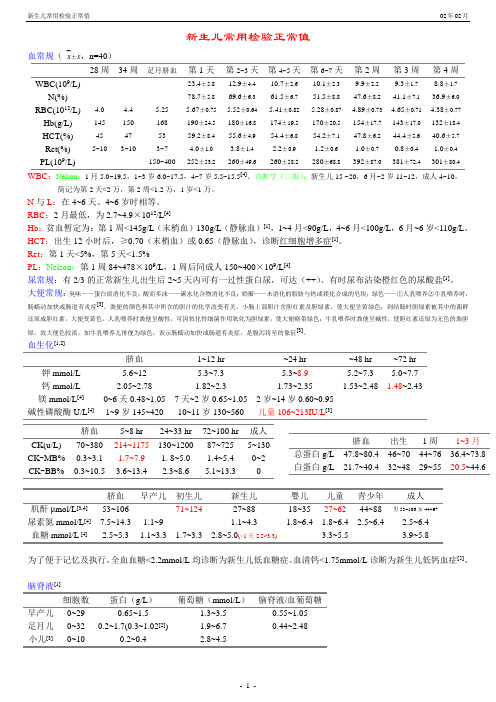
- 1 -新生儿常用检验正常值血常规( x ±s ,n=40)WBC :Nelson :1月5.0~19.5,1~3岁6.0~17.5,4~7岁5.5~15.5[4]。
诊断学(二版):新生儿15 ~20,6月~2岁11~12,成人4~10。
简记为第2天<2万,第2周<1.2万,1岁<1万。
N 与L :在4~6天、4~6岁时相等。
RBC :2月最低,为2.7~4.9×1012/L [4]Hb :贫血暂定为:第1周<145g/L (末梢血)130g/L (静脉血)[1],1~4月<90g/L ,4~6月<100g/L ,6月~6岁<110g/L 。
HCT :出生12小时后,≥0.70(末梢血)或0.65(静脉血),诊断红细胞增多症[1]。
Ret :第1天<5%,第5天<1.5%PL :Nelson :第1周84~478×109/L ,1周后同成人150~400×109/L [4]尿常规:有2/3的正常新生儿出生后2~5天内可有一过性蛋白尿,可达(++)。
有时尿布沾染橙红色的尿酸盐[1]。
大便常规:臭味——蛋白质消化不良;酸而多沫——碳水化合物消化不良;奶瓣——未消化的脂肪与钙或镁化合成的皂块;绿色——①人乳喂养②牛乳喂养时,肠蠕动加快或肠道有炎症[3]。
粪便的颜色和其中所含的胆汁的化学改变有关。
小肠上部胆汁含胆红素及胆绿素,使大便呈黄绿色;到结肠时胆绿素被其中的菌群还原成胆红素,大便变黄色。
人乳喂养时粪便呈酸性,可因氧化性细菌作用氧化为胆绿素,使大便略带绿色;牛乳喂养时粪便呈碱性,使胆红素还原为无色的粪胆原,故大便色较淡。
如牛乳喂养儿排便为绿色,表示肠蠕动加快或肠道有炎症,是腹泻将至的象征[3]。
血生化[1,2]为了便于记忆及执行,全血血糖<2.2mmol/L 均诊断为新生儿低血糖症。
血清钙<1.75mmol/L 诊断为新生儿低钙血症[5]。
儿科病史采集体格检查和病历书写

儿科病史采集、体格检查和病历书写毕节地区医院申贵琴2009.8.20一、病史采集和记录1、一般内容姓名、性别、年龄、种族、父母或抚养人的姓名、职业、年龄(采用实际年龄:新生儿记录天数、婴儿记录月数、一岁以上记录几岁几个月)、文化程度、家庭住址及/或其它联系方式(如电话)、病史叙述者与病儿的关系以及病史的可靠程度。
2、主诉用病史提供者的语言概括主要症状或体征及其时间。
例如:“间歇性腹痛3天”、“持续发热5天”。
3、现病史包括主要症状、病情发展和诊治经过。
要特别注意以下几点:(1)要仔细询问主要症状,要注意症状的特征,有无任何伴随症状等;(2)有鉴别意义的有关症状包括阴性症状,也要询问并记录在病史中;(3)病后小儿的一般情况,如精神状态、吃奶或食欲情况、大小便、睡眠等以及其他系统的症状;(4)已经做过的检查和结果;(5)已经进行治疗的病人要询问用药情况,如药物名称、剂量、方法、时间、治疗的效果及有无不良反应等。
4、个人史包括出生史、喂养史、发育史。
详细了解小儿的个人史,常可明确此次疾病的病因,并及早检出发育迟缓小儿,从而加以防治。
根据不同的年龄和不同的疾病在询问时各有侧重详略。
(1)出生史:母孕期的情况;第几胎第几产,出生体重;分娩时是否足月、早产或过期产;生产方式,出生时有无窒息或产伤,Apgar评分情况等。
(2)喂养史:母乳喂养还是人工喂养或部份母乳喂养,以何种乳品为主,配制方法,喂哺次数及量,断奶时间,添加其它食物的时间、品种及数量,进食及大小便情况。
年长儿还应注意了解有无挑食、偏食及吃零食的习惯。
了解喂养情况对患有营养性或消化系统疾病的儿童尤为重要。
(3)生长发育史:包括体格生长和神经心理发育两方面。
常用的生长发育指标有:体重和身高以及增长情况,前囟闭合及乳牙萌出的时间等;发育过程中何时能抬头、会笑、独坐、走路;何时会叫爸爸、妈妈等。
5、既往史包括以往疾病史和预防接种史。
(1)既往患病史:需详细询问既往患过的疾病、患病时间和治疗结果;应着重了解传染病史,如过去曾患过麻疹而此次有发热、皮疹的患儿,在综合分析时应多考虑其他发热出疹性疾病;认真了解有无药物或食物过敏史,并详细记录,以供治疗时参考。
儿科学 三基

四、儿科学1、试述小儿年龄分期儿童的生长发育是一个连续渐进的动态过程。
根据此期不同年龄阶段按儿童解剖、生理和心理的不同特点,可划分为以下若干期:⑴胎儿期:指从受精卵形成到胎儿出生为止,在母体子宫内孕育约280天。
胎儿的周龄即为胎龄。
⑵新生儿期:指自胎儿娩出脐带结扎时起至生后满28天内的时期。
国内将胎龄满28周至出生后28天定义为围生期。
⑶婴儿期:指出生后至满1周岁内的时期。
⑷幼儿期:指1周岁至满3周岁内的时期。
⑸学龄前期:指3周岁至6~7岁入小学前的时期。
⑹学龄期:指从入小学6~7岁起至青春期前的时期。
⑺青春期:青春期年龄范围一般从10岁~20岁,女孩的青春期开始年龄和结束年龄都比男孩早两年左右。
青春期的进入和结束年龄存在较大的个体差异,约可相差2~4岁。
2、试述小儿生长发育的规律和影响因素小儿生长发育的规律:⑴生长发育是一连续的、有阶段性的过程,生长发育在整个儿童时期不断进行,但各年龄阶段生长发育有一定的特点,不同年龄阶段生长速度不同。
⑵各系统器官生长发育不平衡,如神经系统发育较早,脑在生后2年发育较快;淋巴系统在儿童期迅速生长,于青春期前达高峰,以后逐渐下降;生殖系统发育较晚。
其它系统如心、肝、肾、肌肉的发育基本与体格生长相平行。
⑶生长发育遵循一定规律,由上到下、由近到远、由粗到细、由低级到高级、由简单到复杂规律。
⑷生长发育的个体差异,儿童生长发育虽按一定总规律发展,但在一定范围内受遗传、环境的影响,存在着相当大的个体差异。
影响生长发育的因素:⑴遗传因素:小儿的身高等特征及某些遗传性疾病均受父母遗传的影响;种族、家族的遗传信息影响小儿皮肤、头发的颜色、面形特征、身材高矮、性成熟的迟早、对营养素的需要量、对传染病的易感性等。
性别也影响儿童生长发育。
⑵环境因素:主要包括以下4个方面:①营养:儿童的生长发育,包括宫内胎儿生长发育,需充足的营养素供给;②疾病;③母亲情况;④生活环境。
遗传潜力决定了生长发育水平,同时,这种潜力从受精卵开始就受到一系列环境因素的作用和调节,表现出个人的生长发育模式。
2021国际心肺复苏(CPR)与心血管急救(ECC)指南

2021国际心肺复苏(CPR)与心血管急救(ECC)指南2021年国际心肺复苏(CPR)与心血管急救(ECC)指南已发布,取代了2000年的指南。
本指南最重要的变化是简化了心肺复苏程序,并增加了每分钟胸外按压的次数,减少了胸外按压的间歇。
新建议包括删除非专业急救者开始胸外按压之前的生命体征评估,改为先进行2次人工呼吸后立即开始胸外按压。
人工呼吸的程序也被简化,所有人工呼吸均应持续吹气1秒以上,并保证胸廓有明显抬高。
对非专业急救者在无胸外按压时的人工呼吸训练也被删除。
建议对所有年龄的患者实施单人急救时,单次按压/通气比例为30:2.儿科基本生命支持指南将“儿科患者”定义修改为青春期前患者,但是由非专业急救人员应用的儿童心肺复苏指南没有变化。
强调胸外按压的重要性,急救者应被授以“用力按压、快速按压”,保证胸廓充分回弹和胸外按压间歇最短化。
建议紧急医疗服务(EMS)人员对无目击者的心脏停跳患者除颤前,可考虑先行约5组心肺复苏,特别是在事发地点由呼叫到EMS抵达反应时间超过4到5分钟时。
在无脉性心脏停跳患者治疗期间,推荐两次心跳检查之间给予约5组心肺复苏。
急救者不应在电击后立即检查心跳或脉搏,而是应该重新进行心肺复苏,先行胸外按压,而心跳检查应在5组心肺复苏后进行。
9.急救措施包括高级气道开放、给药和重新评价患者时,应尽可能缩短胸外按压间隔。
对于无脉性心脏骤停患者,推荐限制对脉搏的检查。
10.在心室颤动/无脉性室性心动过速治疗时,推荐在电击1次后立即进行心肺复苏,因为首次电击成功率较高。
如果首次电击失败,胸外按压可以改善氧供和养分运送到至心肌,从而提高后续电击的成功率。
11.新生儿复苏时通气的重要性应得到强调,而高浓度氧气的使用不再是重点。
12.符合国立神经病及中风研究所(NINDS)入选标准的急性缺血性卒中患者,应该静脉应用纤溶剂(tPA),但应由经验丰富的小组在定义清楚的协议书和卒中监护的机制保证下进行。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
各年龄期儿童生命体征正常参考值
欧阳光明(2021.03.07)
血压及尿量的正常值(mmHg)mmHg=kPa×7.5
儿科药物剂量计算
1、按体重计算
每日(次)剂量=病儿体重(kg)×每日(次)每千克体重所需要药量。
2、按体表面积计算
小儿体表面积计算公式为:<30kg小儿的体表面积(m2)=体重(kg)×0.035+0.1;
>30kg小儿的体表面积(m2)=(体重kg-30) ×0.02+1.05
洋地黄类药物的临床应用
小儿心肺复苏ABCDEFGH
1、通畅呼吸道(airway,A)
2、人工呼吸(breathing,B)
3、人工循环(circulation,C)
4、药物治疗(drug,D)
肾上腺素的使用:首剂仍采用标准剂量,即1:10000肾上腺素,静脉给药,每次0.1ml/kg(0.01mg/kg),气管内给药为0.1mg/kg(1:1000也为0.1ml/kg),3~5分钟后若无效给大剂量肾上腺素,任何通道给药均为0.1~0.2mg/kg(1:1000稀释)。
2~3次后若无效,可持续静点肾上腺素,速度为20ug/kg.min,直到心跳恢复,然后减量至0.1~1ug/kg.min,此法对维持心压有利。
注意肾上腺素引起复苏后的高血压和快速心律失常,使用后需严密监护;肾上腺素不能加于碱性液内;酸中毒及低氧血症可使作用减弱。
阿托品的使用:用于迷走神经张力过高引起的心动过缓、Ⅱ度房室传导阻滞等有一定的作用。
剂量每次0.01~0.1mg/kg,静脉注射,5分钟1次,最大剂量每次1mg,Ⅲ度房室传导阻滞可加大剂量。
利多卡因的使用:用于缺血缺氧,严重酸中毒和心肌本身病变所致室颤、频发室性早搏及室性心动速。
用药首次剂量均为1mg/kg,加5%GS10ml稀释后静推,气管内用药要加蒸馏水稀释至3~5ml。
因半衰期短,必要时5~10分钟后可重复使用,总量不超过5mg/kg。
也可于首次给药后,以20~50ug/kg.min的速度持续静脉维持。
甘露醇的使用:复苏后常规使用,用量每次0.5~1g/kg。
第一日4~6小时用药1次,此后酌情给予。
低血糖的处理:新生儿给10%GS2.5 ml/kg静推,儿童25%GS 1ml/kg静推。
5、心电图(EKG,E)
6、除颤(defibrilillation,F)
7、作好记录(good record,G)
8、低温(hypothermia,H):保持正常体温或实行亚低温(34℃~36℃),重视头部局部降温,可戴冰帽将头置于冰槽中使头温降至32℃左右,重症患儿降温要持续3~5天。
