【2017 ATA】妊娠期及产后甲状腺疾病的诊断和管理指南 翻译
2011年ATA妊娠和产后甲状腺疾病诊疗指南(中英文对照版)

Guidelines of the American Thyroid Associationfor the Diagnosis and Management of Thyroid DiseaseDuring Pregnancy and Postpartum美国甲状腺协会妊娠期和产后甲状腺疾病的诊断和治疗指南The American Thyroid Association Taskforce on Thyroid Disease During Pregnancyand Postpartum美国甲状腺协会妊娠期和产后甲状腺疾病特别工作组Translated by Wang Xinjun Binzhou people’s hospital,Binzhou Medical College王新军译滨州医学院附属滨州市人民医院INTRODUCTION前言Pregnancy has a profound impact on the thyroid glandand thyroid function. The gland increases 10% in size during pregnancy in iodine-replete countries and by 20%–40% in areas of iodine deficiency. Production of thyroxine(T4) and triiodothyronine (T3) increases by 50%, along with a 50% increase in the daily iodine requirement. These physiological changes may result in hypothyroidism in the later stages of pregnancy in iodine-deficient women who were euthyroid in the first trimester.妊娠对甲状腺和甲状腺功能具有明显影响。
甲状腺疾病指南解读与规范化诊治-196-2019年华医网继续教育答案

2019年华医网继续教育答案-196-甲状腺疾病指南解
读与规范化诊治
备注:红色选项或后方标记“[正确答案]”为正确选项
(一)《2017年ATA妊娠期和产后甲状腺疾病诊治指南》解读
1、TPO抗体阴性、TSH正常(TSH在妊娠期特异参考范围内)的妊娠期妇女()使用左旋甲状腺素
A、推荐
B、不推荐[正确答案]
C、强烈推荐
D、可以
E、不确定
2、建议甲减妇女确诊妊娠,TSH水平应每4周检测一次,妊娠近30周时()
A、至少检测1次[正确答案]
B、至少检测2次
C、至少检测3次
D、至少检测4次
E、至少检测5次
答案详见:
3、2017ATA指南建议TSH>妊娠期参考值上限,且TPOAb+()
A、不推荐治疗
B、考虑L-T4治疗
C、推荐L-T4治疗[正确答案]
D、不可以L-T4治疗
E、以上都不是
4、一般hCG每增高10,000IU/L,TSH降低()
A、0.1mIU/L[正确答案]
B、0.01mIU/L
C、20-30%
D、0.4mIU/L
E、以上都不是。
妊娠期甲状腺功能减退症的处理

妊娠期亚临床甲减的处理 一般情况下,我们可以按下述三种分 类来处理妊娠期亚临床甲减的患者。 当妊娠期常规检查出现如下情况时, 建议使用LT4治疗: 1.TSH大于妊娠期特异性参考范围的 TPOAb阳性患者; 2.TSH>10mU/L的TPOAb阴性患者。
甲减对妊娠的危害 由于各种原因导致甲状腺功能不能 满足不同时期妊娠期的要求,并达到一定 程度时,就会出现妊娠期甲状腺功能减 退。妊娠期临床甲减主要有如下危害:早 产风险升高、低体重儿、流产和智商下 降。而妊娠期亚临床甲减(甲减的早期阶 段)则是导致患者流产、早产、高血压等 情况出现的主要因素之一。 妊娠期临床甲状腺功能减退的治疗 需要通过评估促甲状腺激素(TSH)的 水平来监测治疗效果。在孕26周内,建 议每4周监测1次孕妇甲状腺功能;孕26 周后,至少监测1次甲状腺功能。 美国《指南》推荐:与非妊娠 人群相比,妊娠期TSH参考范围上限 和下限水平均会出现下降,下限一般 下降0.1~0.2mU/L,上限一般下降 0.5~1.0mU/L。 尽管几乎所有人群在妊娠期都会出 现TSH下降,但是不同种族的人群的下 降程度却不尽相同。2012年我国中华医 学会制定的《妊娠和产后甲状腺疾病诊
若遇到以下情况,需要考虑使用LT4 治疗:
1.TSH>2.5mU/L,但小于妊娠期特 异参考值上限的TPOAb阳性患者;
2.TPOAb阴性,TSH大于妊娠期特异 参考值上限,但<10mU/L的患者。
但须注意,TPOAb阴性、TSH正常的 患者(TSH在妊娠期特异参考范围以内或 <4.0mU/L),则不建议使用LT4治疗。
甲状腺功能减退是不孕症的原因之 一,因此,美国《指南》建议:所有不孕 的女性均应筛查血清TSH、血清游离甲状 腺素(FT4)以及抗甲状腺过氧化物酶抗体 (TPOAb)的水平。
两种参考值用于诊断妊娠期妇女甲状腺功能的差异
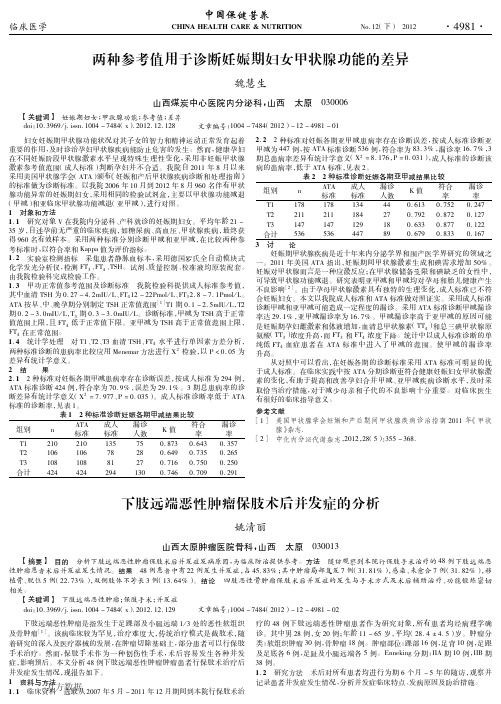
两种参考值用于诊断妊娠期妇女甲状腺功能的差异魏慧生山西煤炭中心医院内分泌科,山西 太原 030006【关键词】 妊娠期妇女;甲状腺功能;参考值;差异doi :10.3969/j.issn.1004-7484(x ).2012.12.128 文章编号:1004-7484(2012)-12-4981-01 妇女妊娠期甲状腺功能状况对其子女的智力和精神运动正常发育起着重要的作用,及时诊治孕妇甲状腺疾病能防止危害的发生。
然而,健康孕妇在不同妊娠阶段甲状腺激素水平呈现特殊生理性变化,采用非妊娠甲状腺激素参考值范围(成人标准)判断孕妇并不合适。
我院B 2011年8月以来采用美国甲状腺学会(ATA )颁布《妊娠和产后甲状腺疾病诊断和处理指南》的标准做为诊断标准。
以我院2006年10月到2012年8月960名伴有甲状腺功能异常的妊娠期妇女,采用相同的检验试剂盒,主要以甲状腺功能减退(甲减)和亚临床甲状腺功能减退(亚甲减),进行对照。
1 对象和方法1.1 研究对象V 在我院内分泌科、产科就诊的妊娠期妇女。
平均年龄21-35岁,B述孕前无严重的临床疾病,如糖尿病、高血压、甲状腺疾病,最终获得960名有效样本。
采用两种标准分别诊断甲减和亚甲减,在比较两种参考标准时,以符合率和Kappa 值为评价指标。
1.2 实验室检测指标 采集患者静脉血标本,采用德国罗氏全B 动模块式化学发光分析仪,检测FT 3、FT 4、TSH 。
试剂、质量控制、校准液均原装配套。
由我院检验科完成检验工作。
1.3 甲功正常值参考范围及诊断标准 我院检验科提供成人标准参考值,其中血清TSH 为0.27-4.2mIU /L 、FT 412-22Pmol /L 、FT 32.8-7.1Pmol /L 。
ATA 按早、中、晚孕期分别制定TSH 正常值范围[1]T1期0.1-2.5mIU /L ,T2期0.2-3.0mIU /L ,T 3期0.3-3.0mIU /L 。
妊娠和产后甲状腺疾病诊治指南(1)

妊娠和产后甲状腺疾病诊治指南(1)一、妊娠期甲状腺相关指标参考值问题1:妊娠期甲状腺相关激素和甲状腺自身抗体有哪些变化?⑴在雌激素的刺激下,肝脏甲状腺素结合球蛋白(TBG)产生增加,清除减少。
TBG从妊娠6~8周开始增加,妊娠第20周达到顶峰,一直持续到分娩。
一般较基础值增加2-3倍。
TBG增加必然带来TT4浓度增加,所以TT4这一指标在妊娠期不能反映循环甲状腺激素的确切水平;⑵妊娠初期胎盘分泌绒毛膜促性腺激素(hCG)增加,通常在8~10周达到高峰,浓度为30,000~100,000 IU/L。
hCG因其α亚单位与TSH相似,具有刺激甲状腺作用。
增多的甲状腺激素部分抑制TSH分泌,使血清TSH水平降低20%~30% [5],使TSH水平下限较非妊娠妇女平均降低0.4mIU/L,20%孕妇可以降至0.1mIU/L以下[6]。
一般hCG每增高10,000IU/L,TSH降低0.1mIU/L。
血清hCG水平增加,TSH水平降低发生在妊娠8~14周,妊娠10~12周是下降的最低点。
⑶妊娠T1期血清FT4水平较非妊娠时升高10~1 5%。
⑷因为母体对胎儿的免疫妥协作用,甲状腺自身抗体在妊娠后滴度逐渐下降,妊娠20~30周下降至最低滴度,降低幅度为50%左右。
分娩后,甲状腺抗体滴度回升,产后6个月恢复到妊娠前水平。
问题2:什么是妊娠期特异的血清甲状腺指标参考值?上述妊娠期甲状腺激素代谢改变势必带来血清甲状腺指标参考值的变化,所以需要建立妊娠期特异的血清甲状腺指标参考范围(简称妊娠期参考值)。
妊娠期参考值分为两类,一类是本医院或者地区建立的妊娠期参考值,另一类是指南推荐的参考值。
例如,2011年ATA指南首次提出妊娠三期特异的TSH参考值,即T1期0.1~2.5 mIU/L;T2期 0.2~ 3.0 mIU/L;T3期 0.3~3.0 mIU/L。
影响正常人群TSH测定值的因素包括所在地区的碘营养状态和测定试剂。
《妊娠和产后甲状腺疾病诊治指南》(第2版) 解读

甲状腺功能是检查项目之一
指导生育时机选择
减少流产、早产
胎儿宫内发育迟缓、死胎死产
子代内分泌及神经系统发育不全、智力低下
14项免费优生检查项目:包括血常规、尿常规、阴道分泌物检查,血型、血糖、肝功能(谷丙 转氨酶)、乙型肝炎血清学五项检测,肾功能(肌酐)、甲状腺功能(促甲状腺激素)、风疹 病毒、巨细胞病毒、弓形体、梅毒螺旋体等检查,以及妇科超声常规检查。
CACDNS:中国成人慢性病和营养监测
Yang L et al. Thyroid. 2020 Mar;30(3):443-450.
2019年,《妊娠和产后甲状腺疾病诊治指南》(第2版) 正式发布
中华医学会内分泌学分会 中华医学会围产医学分会
单忠艳 教授
刘兴会 教授
中华内分泌代谢杂志 2019;35(8):636-65.
3
亚临床甲减(n=404) 正常TSH(n=15689)
2.5
RR 1.8,
2
95% CI 1.1-2.9
1.5
1
0.5
0
胎盘早剥
早产(≤34周)
• Casey回顾性研究报告,未经治疗的亚临床甲减妊娠妇女的 不良妊娠结局风险升高2-3倍。
3. Leung AS, et al. Obstet Gynecol. 1993 Mar;81(3):349-53. 4. Allan WC, et al. J Med Screen. 2000;7(3):127-30.
1. 妊娠和产后甲状腺疾病诊治指南(第2版). 中华内分泌代谢杂志.2019;35(8):636-65.; 2. Dosiou C, et al. J Clin Endocrinol Metab. 2012 May;97(5):1536-46.
【指南与共识】妊娠和产后甲状腺疾病诊治指南(第2版)(一)
【指南与共识】妊娠和产后甲状腺疾病诊治指南(第2版)(⼀)⽂章来源:中华内分泌代谢杂志,2019,35(8):636-665作者:《妊娠和产后甲状腺疾病诊治指南》(第2版)编撰委员会中华医学会内分泌学分会中华医学会围产医学分会摘要《妊娠和产后甲状腺疾病诊治指南》(第2版)是2012年指南的更新。
指南新增1个章节,提出78个问题,给出66个推荐。
修定了妊娠期甲状腺功能减退促甲状腺激素诊断切点值、妊娠期甲状腺功能减退和甲状腺功能亢进药物治疗等,制定了妊娠前促甲状腺激素筛查后处理流程图,旨在为临床医师对相关问题做出临床决策提供参考。
⽬录本指南中常见英⽂缩略词及释义《妊娠和产后甲状腺疾病诊治指南》(第2版)编撰委员会再版前⾔⼀、妊娠期甲状腺功能相关指标参考范围⼆、妊娠期临床甲状腺功能减退症三、妊娠期亚临床甲状腺功能减退症四、妊娠期单纯低甲状腺素⾎症五、妊娠期甲状腺⾃⾝抗体阳性六、产后甲状腺炎七、妊娠期甲状腺毒症⼋、妊娠期碘营养九、妊娠期甲状腺结节和甲状腺癌⼗、先天性甲状腺功能减退症⼗⼀、妊娠期和妊娠前甲状腺疾病筛查⼗⼆、不孕与辅助⽣殖和甲状腺疾病本指南全部推荐条款《妊娠和产后甲状腺疾病诊治指南》(第2版)编撰委员会主编单忠艳 滕卫平 刘兴会 杨慧霞主审宁光 边旭明 母义明 段涛 赵家军 罗⼩平 刘超 范建霞内分泌学专家(按姓⽒笔画排序)王卫庆 王桂侠 叶⼭东 包⽟倩 毕宇芳 曲伸 吕雪梅 吕朝晖 朱梅 朱筠向光⼤全会标 刘礼斌 刘建英 闫朝丽 江霞 汤旭磊 严励 苏青苏恒 杜建玲李强李⽟秀 李成江 李艳波 杨涛 杨静 杨刚毅 连⼩兰 肖海鹏 何兰杰 ⾕卫汪耀张巧 张波 张⼒辉 张俊清 陈丽 陈兵陈璐璐 周翔海 赵志刚钟历勇 施秉银洪天配 姚斌 姚勇利 秦映芬 秦贵军 ⾼鑫 常向云 彭永德 焦凯 童南伟谢忠建围产医学专家(按姓⽒笔画排序)丁国芳 丁依玲 马⽟燕 王⼦莲 王谢桐 孙伟杰 古航 卢彦平 母得志 朱启英 朱宝⽣朱建幸 刘俊涛 刘彩霞 孙敬霞 阴怀清 朴梅花 芦莉 李占魁 李笑天 李雪兰 何玲邹丽 应豪 ⾟虹 张卫社 陈叙 陈倩 陈敦⾦ 陈运彬 陈超其⽊格 封志纯钟梅 范玲 林建华 周祎 郑九⽣郑军 赵扬⽟ 赵先兰胡娅莉 姜毅 贺晶徐先明 ⾼劲松 崔世红 董旭东 蔺莉 漆洪波 滕红 颜建英 薛⾟东流⾏病学专家(按姓⽒笔画排序)杨英 彭左旗秘书(按姓⽒笔画排序)李静 张⼒再版前⾔2012年中华医学会内分泌学分会和中华医学会围产医学分会联合编撰了我国⾸部《妊娠和产后甲状腺疾病诊治指南》[1]。
2011年ATA妊娠和产后甲状腺疾病诊疗指南(中英文对照版)
Guidelines of the American Thyroid Associationfor the Diagnosis and Management of Thyroid DiseaseDuring Pregnancy and Postpartum美国甲状腺协会妊娠期和产后甲状腺疾病的诊断和治疗指南The American Thyroid Association Taskforce on Thyroid Disease During Pregnancyand Postpartum美国甲状腺协会妊娠期和产后甲状腺疾病特别工作组Translated by Wang Xinjun Binzhou people’s hospital,Binzhou Medical College王新军译滨州医学院附属滨州市人民医院INTRODUCTION前言Pregnancy has a profound impact on the thyroid glandand thyroid function. The gland increases 10% in size during pregnancy in iodine-replete countries and by 20%–40% in areas of iodine deficiency. Production of thyroxine(T4) and triiodothyronine (T3) increases by 50%, along with a 50% increase in the daily iodine requirement. These physiological changes may result in hypothyroidism in the later stages of pregnancy in iodine-deficient women who were euthyroid in the first trimester.妊娠对甲状腺和甲状腺功能具有明显影响。
妊娠及产后甲状腺疾病诊治指南解读讲课文档
TBG对妊娠期TH水平的影响
TBG在排卵后第20天开始升高,20-24周达高峰,
维持到产后数周 TBG水平是非妊娠时的1.5-2倍 血清TT4和TT3增加 血清TT4水平是非妊娠时的1.5-2倍
Mandel SJ, Thyroid.2005,15:44-53.
第4页,共96页。
妊娠期临床甲减发生率高于非妊娠对照组
美国妊娠期临床甲减的患病率是0.3%-0.5%,国内报告的患病率是1.0%
流行病学调查研究。共纳入4800例妊娠处于前20周妇女进行研究
Shan ZY, et al. Eur J Clin Invest, 2009; 39: 37-42
第30页,共96页。
妊娠期临床甲减 增加妊娠不良结局的发生风险
试剂: DPC
Abbott
Roche
Bayer
第23页,共96页。
中外妊娠期参考值对比
美国ATA
TSH(mIU/L)
T1
T2
0.1-2.5
0.2-3.0
T3 0.3-3.0
中国
DPC Roche Abbot Bayer
0.13-3.93 0.05-5.17 0.03-3.6 0.03-4.51
0.26-3.50 0.39-5.22 0.27-3.8 0.05-4.50
2.5th:第2.5个百分位点
97.5th:第97.5个百分位点
第21页,共96页。
ATA指南推荐的参考值
ATA指南(2011)
妊娠三期特异的TSH参考值: 孕早期:0.1-2.5mIU/L 孕中期:0.2-3.0mIU/L 孕晚期:0.3-3.0mIU/L
第22页,共96页。
国内孕早期TSH参考值上限高于ATA
妊娠早、中期妇女甲状腺疾病新指南筛查结果分析
妊娠早、中期妇女甲状腺疾病新指南筛查结果分析马小玲【期刊名称】《现代妇产科进展》【年(卷),期】2013(22)12【摘要】目的:探讨早、中孕妇女检测血清TSH、FT4、TPOAb对甲状腺疾病的筛查意义,并比较中国《妊娠和产后甲状腺疾病诊治指南》标准(简称中国指南)与美国甲状腺学会(ATA)《妊娠和产后甲状腺疾病诊断和处理:美国甲状腺学会指南》标准(简称ATA标准)。
方法:选取2012年7月1日至9月31日在昆山妇幼保健所初次围产检查的妇女共649例,其中早孕期(1-12周,T1期)221例、中孕期(13-27周,T2期)428例,常规检测血清促甲状腺激素(TSH)、游离甲状腺素T4(FT4)、甲状腺过氧化物酶抗体(TPOAb),分别参考中国指南和ATA标准分析检测结果。
结果:(1)中国指南和ATA标准相同诊断:T1期85.53%,T2期80.85%;649例孕妇中临床甲状腺功能减退或亚临床甲状腺功能减退12例(1.85%),甲状腺功能亢进2例(0.31%),妊娠甲亢综合征19例(2.92%),TPOAb阳性37例(5.70%),单纯低甲状腺激素12例(1.85%)。
(2)中国指南和ATA标准争议诊断:参照中国指南,诊断增加甲状腺功能亢进1例(0.15%),妊娠甲亢综合征16例(2.47%);参照ATA标准,诊断增加甲状腺功能减退或亚临床甲状腺功能减退97例(14.94%),其中TPOAb阳性11例。
结论:孕期甲状腺疾病筛查是必要的。
ATA标准与中国指南标准比较,对甲状腺功能亢进的筛查无显著差异,但对甲状腺功能减退筛查的阳性率更高,差异显著。
【总页数】3页(P996-998)【关键词】甲状腺疾病;促甲状腺激素;游离甲状腺素T4;抗甲状腺过氧化物酶抗体;指南【作者】马小玲【作者单位】昆山市妇幼保健所妇女保健科【正文语种】中文【中图分类】R711.3【相关文献】1.妊娠早中期整合筛查与中期产前筛查的临床价值比较 [J], 袁群芽2.孕早中期筛查甲状腺功能筛查对妊娠结局及胎儿影响 [J], 李新平;叶永梅;张杨;陈娟;宋军俊;宋双生3.妊娠早中期整合筛查与中期产前筛查的临床价值对比分析 [J], 杜娟;朱彦葳4.泉州地区妊娠中期妇女血清学筛查胎儿染色体异常及拷贝数变异分析 [J], 许伟雄;张黎仙;林志华;江矞颖;庄建龙5.妊娠妇女自身免疫性甲状腺疾病筛查、监测和干预研究 [J], 赵永胜;赵丛雯;申群喜;曾云;黄铁军;邱洁;高素清因版权原因,仅展示原文概要,查看原文内容请购买。
