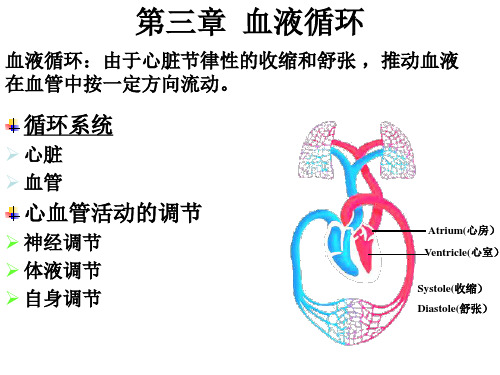
最新03第三章 血液循环
最新第三章血液循环障碍(2)教学讲义ppt课件

第一节 局部充血
➢充血:机体局部组织/器官的血管内血液含量多于 正常,称为局部充血(local hyperemia).它是局部小 动脉毛细血管或小静脉扩张.充盈血液的结果.
➢据发生机理不同。
动脉性充血(arterial hyperemia) 静脉性充血(venous hyperemia)
(二)病理变化
V.管受压:血管外肿物.绷带过紧.
局部淤血 肠扭转时相应的局部系膜及肠管
V.管腔阻塞:静脉管炎.静脉内血栓时
心功能不全 左心机能不全→肺淤血
全身性淤血 心力衰竭 右心心力衰竭→肝淤血
肺循环障碍
(二) 病理变化
➢ 眼观:局部肿胀、血中氧下降,还原血红蛋白增多 5%以上,故郁血部位呈暗红色或紫红色,在可视粘膜 或皮肤则呈紫蓝色此症状称为紫绀/发绀(cyanosis)
第三章血液循环障碍(2)
第三章 局部血液循环障碍
全身性——是由于心脏血管系统的疾病或血液本
身状态的改变所造成的波及全身血循障碍
局部性——是指机体的个别器官或局部组织发生
循环障碍的现象。各器官的血循障碍
本章主要论述局部血循障碍。 血液循环得以正常进行的条件:
1. 血循中枢功能正常 2. 心血管系统结构功能正常 3. 血液的正常状态
➢眼观:肝体积增大,重量上升,呈暗紫红色,被膜紧张, 边缘纯圆,切面外翻、流出大量暗红色血液。 ➢镜检:见肝小叶中央部位的窦状隙及中央静脉扩张,其 中充满红细胞。
淤血时间较长,即慢性肝淤血时,肝小叶中央静脉周围 的肝细胞索(即Ⅲ带区域)对损伤的抵搞力最差,氧及营养 缺乏最严重,因此,此区肝细胞易于发生萎缩/坏死消失, 故此区为大量红细胞所充盈,切面外观此处呈暗红色。而 Ⅰ带供血优先、营养较Ⅲ带好,此区肝细胞仅发生脂肪 变性,而眼观切面该处呈黄色。
第三章血液循环

第三章局部血液循环障碍一、教材重点提示及目的要求[教材重点提示]一、充血和淤血(一)充血1.概念因动脉血流入增多引起器官和组织的细动脉和毛细血管内血液含量增多,称充血。
因发生在动脉,故又称动脉性充血。
2.常见的充血类型(1)生理性充血在生理情况下,为适应器官和组织生理需要和代谢增强需要而发生的充血。
(2)病理性充血 1)炎症性充血由于致炎因子的刺激,导致轴突反射和炎症介质的作用,引起局部组织的细动脉扩张充血。
2)减压后充血当机体局部器官和组织长期受压后,血管张力降低,一旦压力突然解除,受压组织内的细动脉发生反射性扩张,形成局部充血。
(4)侧支性充血指缺血组织周围吻合支动脉开放引起充血。
3.病理变化及后果肉眼:充血的器官和组织内血液含量增多,体积轻度增大。
局部组织色泽鲜红。
血流加快,物质代谢增强,局部组织温度升高,功能活动增强。
镜下:小动脉毛细血管扩张,充满红细胞。
动脉性充血为暂时性血管反应,一旦原因去除后,即可恢复正常,对机体影响不大。
在少数情况下可引起血管破裂出血,如脑动脉硬化。
(二)淤血1.概念因静脉血液回流受阻而引起局部器官和组织的细静脉和毛细血管内的血液淤积,称淤血。
因其发生在静脉,故又称静脉性充血。
2.原因(1)静脉受压因各种原因压迫静脉,使静脉血管腔狭窄或闭塞,静脉血液回流受阻,导致相应器官或组织发生淤血。
(2)静脉管腔阻塞静脉内血栓形成或栓塞时可阻塞静脉,引起淤血。
(3)心力衰竭左心衰竭引起肺淤血。
右心衰竭引起肝、脾、胃肠道等体循环淤血。
3.病理变化和后果肉眼:淤血的器官或组织呈暗红色或紫蓝色,发生在皮肤、粘膜时常呈紫蓝色,故称为紫绀。
体积增大,重量增加,切面湿润多血。
淤血处温度降低。
镜下:淤血区小静脉和毛细血管扩张,充满血液,还可伴水肿。
淤血的后果取决于淤血的范围、淤血的部位、淤血的程度、淤血发生的速度以及侧支循环建立的状况。
淤血严重时常会出现以下后果:①淤血性水肿及出血。
②实质细胞萎缩、变性、坏死。
复习总结:生理学第三章血液循环

【考纲要求】 1.⼼脏的泵⾎功能:①⼼动周期的概念;⼼脏泵⾎的过程和机制;②⼼脏泵⾎功能的评价:每搏输出量、每分输出量、射⾎分数、⼼指数、⼼脏作功量;③⼼脏泵⾎功能的调节:每搏输出量的调节和⼼率对⼼泵功能的影响。
2.⼼肌的⽣物电现象和电⽣理特性:①⼯作细胞和⾃律细胞的跨膜电位及其形成机制;②⼼肌的兴奋性、⾃动节律性和传导性;③正常⼼电图的波形及⽣理意义。
3.⾎管⽣理:①动脉⾎压的形成、正常值和影响因素;②中⼼静脉压、静脉回⼼⾎量及其影响因素;③微循环的组成及作⽤;④组织液的⽣成及其影响因素。
4.⼼⾎管活动的调节:①神经调节:⼼交感神经、⼼迷⾛神经、交感缩⾎管神经纤维;②⼼⾎管反射:颈动脉窦和主动脉⼸压⼒感受性反射;③体液调节:肾素-⾎管紧张素系统、肾上腺素和去甲肾上腺素。
5.器官循环:冠脉循环的⾎流特点和⾎流量的调节。
【考点纵览】 1.⼼脏每舒缩⼀次所构成的机械活动周期,称为⼼动周期,持续的时间与⼼率有关。
⼼率增快,⼼动周期持续时间缩短,收缩期和舒张期均缩短,但舒张期的缩短更明显。
2.⼼脏泵⾎的过程分三期:等容收缩期、快速射⾎期、减慢射⾎期。
等容收缩期室内压⾼于房内压,但低于动脉压,房室瓣和动脉瓣都处于关闭状态,⼼室的容积不变,压⼒增⾼。
快速射⾎期⼼室内的压⼒⾼于动脉压,动脉瓣开放,⾎液快速由⼼室流向动脉,⼼室容积缩⼩,此期房室瓣仍处于关闭状态,⼼室内压⼒达峰值。
减慢射⾎期⼼室内的压⼒略低于动脉压,由于惯性⾎液继续流⼊动脉,但速度减慢,瓣膜的开闭同快速射⾎期。
3.⼼室的充盈过程分四期:等容舒张期、快速充盈期、减慢充盈期、房缩充盈期。
等容舒张期⼼室内压⼒低于动脉压,但⾼于房内压,房室瓣和动脉瓣⼜都处于关闭状态,⼼室内的容积不变,压⼒降低。
快速充盈期⼼室内的压⼒低于房内压,房室瓣开放,动脉瓣仍处于关闭状态,⾎液快速由⼼房流⼈⼼室,⼼室容积增⼤。
减慢充盈期房室压⼒差减⼩,⾎流速度变慢,瓣膜的开闭同快速充盈期。
生理学 第三、四章 血液 血液循环 名词解释

生理学第三章血液1.血细胞比容(hematocrit):血细胞在血中所占的容积百分比称为血细胞比容,正常成年男性为40%~50%,成年女性为37%~48%2.红细胞沉降率( erythrocyte sedimentation rate. ESR)将新采集的含有抗凝血的血沉管垂直静置,观察第一小时末红细胞下沉的距离。
正常值男性为0-15mmh,女性为0-20mm/h。
3.红细胞渗透脆性( rythrocyte osmotic fragility):红细胞在低渗盐溶液中发生膨胀破裂的特性。
脆性越大,抵抗力越小;脆性越小,抵抗力越大。
4.生理性止血( hemostasis):正常情况下,小血管损伤后引起的出血在几分钟内就会自行停止的现象。
5.血液凝固( blood coagulation):血液由流动的液体状态变成不能流动的凝胶状态的过程,其实质就是血浆中可溶性的纤维蛋白原转变成不可溶性的纤维蛋白的过程。
6.血浆pasm抗凝血超速离心后上层的淡黄色液体,即全血去除血细胞后的液体部分。
7.血清( serum):血液发生凝固以后12小时,因血凝块中的血小板激活,使血凝块回缩,释出淡黄色的液体,称为血清。
8.红细胞凝集( erythrocyte agglutination):若将血型不相容的两个人的血液混合,其中的红细胞即凝集成簇的现象。
9.凝集原(agglutinogen):镶嵌在红细胞膜上的一些特异性抗原,因其可以引起红细胞凝集,故称之为凝集原。
10.凝集素 (agglutinin)能与红细胞膜上的凝集原起反应的特异性抗体110型( (blood group):指红细胞膜上特异抗原的类型。
第四章血液循环1.正常起搏点( normal pacemaker):正常情况下,窦房结的自律性最高,它产生的节律性兴奋是主导整个心脏兴奋和收缩的正常部位,故称为正常起搏点。
2.期前收缩( premature systole):正常心脏按窦房结的节律而兴奋,如果在心室有效不应期之后(相对不应期或超常期内)受到人为刺激或窦房结以外的病理性刺激时,则可在下一次窦房结正常冲动传来之前产生一次正常节律以外的兴奋和收缩,分别称为期前兴奋和期前收缩。
第三章局部血液循环障碍详解

静脉性充血
结局: • 淤血性水肿 • 淤血性出血 • 实质细胞萎缩、变性或坏死 • 淤血性硬化,间质细胞增生 • 侧支循环形成
常见器官的淤血 ——慢性肺淤血
• 原因 多为左心衰竭 • 病变:
早期肺泡腔内可见大量水肿液,肺泡壁上的 毛细血管和小静脉扩张。
晚期肺泡腔内可见出血,并有巨噬细胞吞噬 红细胞在胞浆内形成含铁血黄素即心衰细胞 (heart failure cells)
血流 缓慢
1 血小板进入边流 2 凝血因子局部堆积、 活化 3 产生离心力,损伤内皮 细胞
1 血小板靠边 2 局部已存少量凝血活性 物不被正常血流稀释、 运走 3 流入局部血液的凝血物 在局部滞留 4 促内皮细胞激活,增加 WBC粘附
血栓 形成
血液凝固性增高 血液中血小板和凝血因子增多,或纤溶系统
2.病理性充血: 炎性充血(早期):结膜炎,疖。 减压后充血:扎止血带,放腹水、拔火罐。 侧支性充血:缺血周围吻合支动脉开放充血。
(二)病理变化:
肉眼:大—组织肿胀、体积增大 红—颜色鲜红(RBC↑氧合Hb↑) 热—代谢增强,温度↑
镜下: 细动脉和毛细血管扩张,局部血量↑
结局:病因去除可恢复正常。
二、静脉性充血
• 定义:局部组织或器官由于静脉回流受 阻,使血液淤积于毛细血管和小静脉内 导致的血液含量增多,简称淤血。
• 原因:局部性——静脉受压 静脉腔阻塞
全身性——心力衰竭 左心衰竭,右心衰竭,全心衰竭 • 病理变化: 大体 器官体积增大,重量增加,暗红色, 温度下降,切面湿润多血。 镜下 器官内的小静脉和毛细血管扩张, 充满血液。
表面附着一些中性粒细胞,小梁间形成少量纤 维蛋白网,网眼中含有一些红细胞 • 构成血栓的头部
动物生理学 第3章 血液循环 图文
第二节:心肌特性及生物电变化
一.心脏的结构和心肌细胞的类型
(一)心脏的结构和心肌细胞的类型
1 自律细胞:兴奋性、传导性、自动节律性。特殊分化的心肌细胞。 *细胞中不含或含微量的肌原纤维,无收缩能力。没有外来刺激 的条件下自发的发生节律性兴奋。
二、心脏泵血过程和机制
(一)心室的充盈和射血
1、心房收缩期:心房心室压力低;心房压>心室压; 房室瓣开放;但半月瓣关闭,心室与动脉不通。
2、心室收缩期: (1)等容收缩期:房室瓣和半月瓣均关闭。 (2)快速射血期:半月瓣打开,血液快速进入动 脉。
(3)减慢射血期:压力减小;收缩力减小,射血 减慢。
• 心肌收缩力:通过心肌本身收缩活动的强度和速 度的改变而不依赖前、后负荷的改变来影响每搏 输出量的能力,又称为等长自身调节。
• 影响因素:钙离子、儿茶酚胺/肾上腺素、甲状腺 素、乙酰胆碱等
• 后负荷:心肌在收缩时才遇到的负荷。心 室肌后负荷是指动脉血压,故又称为压力 负荷。
• 当动脉血压增加时,等容收缩期延长,而射血期 短,射血速度减慢,每搏输出量暂时减少。导致 心室内剩余的血量增加,心肌可通过异长自身调 节使博出量恢复正常。
=(射血期心室内压-舒张末期压)*搏出量 =(平均动脉压-平均左房压)*搏出量 分功=搏功*心率
三、心脏泵血功能的评价
(二)影响心输出量的因素
1、心室舒张末容积(前负荷或异长的自身调节) 2、心肌收缩性能的影响:神经与体液的调节(等长
的自身调节)
3、动脉血压(后负荷):血压升高——室内压升 高——等容收缩期延长——阻力
病理学 第三章 局部血液循环障碍

第三章局部血液循环障碍1.淤血是静脉性充血,血液淤积于毛细血管和小静脉内,动脉性充血:大体:色鲜红,体积增大肿胀,温度增高;镜下:细动脉及毛细血管扩张充血淤血在临床上有重要意义,重要而常见的为肺和肝淤血。
静脉性充血(瘀血):重要器官瘀血:(1) 肺淤血:多见于左心衰竭。
长期肺淤血时,肺间质网状纤维胶原化和纤维结缔组织增生,使肺质地变硬,加之大量含铁血黄素沉积。
肺呈棕褐色,故称为肺褐色硬化;镜下肺泡壁毛细血管和小静脉高度扩张淤血,肺泡腔内有水肿液、红细胞,并见巨噬细胞。
有些巨噬细胞吞噬了红细胞并将其分解,胞浆内形成含铁血黄素的心力衰竭细胞。
(2) 肝淤血:多见于右心衰竭。
长期肝淤血时,肝小叶中央静脉淤血坏死.肝细胞缺氧、受压而变性、萎缩或消失。
小叶外围肝细胞脂肪变性呈黄色,在肝切面构成红黄相间的网络图纹,形似槟榔.故有槟榔肝之称。
如肝淤血长时间存在可形成淤血性肝硬化,镜下可见:静脉、毛细血管扩张第三节血栓形成一、概念:活体的心血管内血液成分析出、黏集、凝固成为固体质块的过程称为血栓形成,所形成的固体质块称为血栓。
血栓形成后可溶解或脱落。
脱落后形成血栓栓子,可引起栓塞和梗死。
可机化和再通。
二、形成条件1.心血管内膜损伤2.血流状态的改变(1) 血流缓慢: (2) 涡流形成3.血液凝固性增高静脉比动脉发生血栓多4倍,下肢比上肢多3倍。
管壁之间出现裂隙,这些裂隙与原有的血管腔沟通,并由新生的血管内皮细胞覆盖,形成新的血管腔,这种使已被阻塞的血管重新恢复血流的过程称为再通。
第三节栓塞一、栓塞与栓子的概念循环血液中的异常物质随血流运行堵塞血管腔的现象称为栓塞,形成栓塞的异常物质称为栓子。
二、血栓栓塞对机体的影响血栓栓塞是各种栓塞中最常见的一种,占99%以上。
1.肺动脉栓塞来自体循环静脉系统或右心的血栓栓子常栓塞于肺动脉。
由于肺组织有肺动脉及支气管动脉双重血液供应,故较小血管的栓塞一般不引起严重后果。
如栓子较大,栓塞于肺动脉主干或大分支,或栓子数目多,造成肺动脉分支广泛栓塞,则可导致急性肺、心功能衰竭,甚至发生猝死。
七年级生物下册 第三章 血液循环复习课件

血常规验血(yàn xuè)各项指标及正常值
红细胞 RBC
男:(4.0~5.5)×1012个/L
女:(3.5~5.0)×1012个/L
血红蛋白(xuèhóng dànb男ái):120~160g/L女
HGB
:110~150g/L
白细胞 WBC
(4~10)×109个/L
血小板 PLT
(100~300)×109个/L
过少 贫血
过少
(pínxuè)
贫血
过多 可能有炎症
过少,自然止血困难
血红蛋白:红细胞中含铁的蛋白质, 使血液呈鲜红色, 氧含量高时易与氧结合,氧含量低时易与氧分离
血浆:
血液的组成和功能
淡黄色,半透明,水90%、蛋白质、无机盐0.9%、 葡萄糖0.1%,运输养料和废物,运载血细胞
2021/12/12
血细胞
大。
心率:心脏每分钟跳动的次数。60~100次/分钟
心壁:由心肌(xīnjī)构成
四个心腔
右心房
右心室
1)心室(xīnshì)的壁比心房的壁厚
2)左心室的壁比右心室的厚
左心房
左心室
心脏瓣膜
瓣膜
(bànmó): 血管瓣膜
房室瓣:心房---心室
动脉瓣:心室---动脉 静脉瓣
保证血液按一定的方向流动
心脏内血液流动的方向:
如果不加入抗凝剂血液(xuèyè)会如何?
血浆与血 清有何区 别?
血清(xuèqīng)
2021/12/12
血块(xuè kuài)
凝固现象
第三页,共十五页。
2021/12/12
第四页,共十五页。
1 白细胞
2 血小板 3 红细胞 4 血浆
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
3期(快速复极末期)
慢Ca2+通道失活 +
IK 通道通透性↑
↓ K+再生式外流
↓ 快速复极化 至RP水平
(3期)
33期期
○泵
4期(恢复期)
K+ K+ K+
因膜内[Na+]和[Ca2+]升高,而膜外[K+] 升高→激活离子泵→泵出Na+和Ca2+,
Na+ Ca2+
○泵 泵入K+→恢复正常离子分布。
Na+ Ca2+
自我终止
当去极化电位至-50mV时→If 通道失活,自动去极化终止
快反应细胞、慢反应细胞AP的区别
快反应AP
慢反应AP
①AP波形分5个期: 0、1、2、3、4期
②电位幅度高 ③0期去极速度快 ④0期主要与Na+内流有关 ⑤ RP值大:-90mV ⑥通道阻断剂:河豚毒
或Cs2+
①AP波形分3个期: 0、3、4期
2.动作电位
心 室 肌 的 RP 和 AP
心室肌细胞动作电位的形成机制
1.除极过程
0期: 刺激 ↓
膜去极化 ↓
阈电位 ↓
激活快Na+通道 ↓
Na+内流 ↓
1—2ms很快到达
Na+平衡电位 (0期)
0期
按任意键显示动画2
快Na+通道:-70mV激活,-55mV失活,持
续1-2ms,特异性强(只对Na+通透),阻
(二)自律细胞的跨膜电位 及形成机制 特点:4期自动去极化
3期复极末期膜电位达到最大值 自动产生缓慢的去极化 膜内负电位逐渐减小→ 4期自动去极化→ 阈电位时→
引起一次动作电位。
4期自动去极化是心肌自律细胞能够 自动产生兴奋的原因。
心肌细胞的动作电位变化示意图
1.窦房结细胞的动作电位
窦房结细胞的动作电位分为0、3、4三个期。
小结:快反应自律细胞的电位形成机制 断
3 期 末 K+ 通 道 的递增性失活
K+ 递 减 性 外 流
电 位 复 极 至 -60mV 时 If 通 道 的 递 增 性 激 活
自我启动 Na+ 递 增 性 内 流
自动去极达阈电位
快 Na+ 通 道 开 放
自我发展
Na+ 再 生 式 内 流
去 极 化→产 生 AP 的 0 期
自我发展 自我终止
2.浦肯野细胞的动作电位
1.形成机制: 0、1、2、3、4期:与心室肌细胞基本相似。
性外4期向:K+为电递流增所性引N起a+的为自主动的去内极向化离。子流(If)+递减
2.特点: (1)0期去极化速快,幅度大。 (2)4期自动去极化速度比窦房结细胞的慢,故自律
性低。
注:If通道:复极化的3期-60mV开始激活、-100mV充 分激活,去极化的0期-50mV失活。是超极化激活、具 有时间依从性的非特异性通道 ,不是快Na+通道, ∵TTX不能阻断。
小结:窦房结自律细胞的电位形成机制
3期末Ik通道 复极化至-60mV时 递减性失活 If通道递增性激活
K+递减性外流
Na+递增性内流
自动去极后1/3期 Ca2+通道(T型)开放
Ca2+内流 自我启动
自 动 去 极 达 阈 电 位(-40mV) 慢 Ca2+ 通 道(L型)开 放 Ca2+ 内 流 ↑ 产 生 AP 的 0 期
②电位幅度低 ③0期去极速度慢 ④0期主要与Ca2+内流有关 ⑤RP值小:-70mV ⑥通道阻断剂:异搏定
三、心肌细胞的类型
根据各类心肌细胞AP的O期去极化速度和4期有无
自动去极化,将心肌细胞分为:
①快反应自律细胞:0期去极速度快,4期有自动去 极化。房室束细胞、浦肯野细胞 ②快反应非自律细胞:0期去极速度快,4期无自动 去极化。心室肌细胞、心房肌细胞 ③慢反应自律细胞:O期去极速度慢, 4期有自动去 极化。窦房结细胞、房结区细胞、结希区细胞 ④慢反应非自律细胞:O期去极速度慢,其4期无自动 去极化。结区细胞
0期
零电位
Ca2+
Ca2+
0期:当前次4期自动去极化达到阈电位→激活慢钙通道(IcaL型)→Ca2+内流
3期
K+ Ca2+
3期:慢钙通道(Ica-L型)渐失活 + 激活钾通道(IK)→ Ca2+内
流↓+K+外流
K+
Na+ Ca2+ 4期:K+递减性外流 + Na+递增性内流(If)+ Ca2+内流 (Ica-T型钙通道激活)→缓慢自动去极化
二、心肌的生理特性
(一)兴奋性
影响兴奋性的因素
1.静息电位水平
RP 绝对值↑→距阈电位远→需刺激阈值↑→兴奋性↓ RP 绝对值↓→距阈电位近→需刺激阈值↓→兴奋性↑
2.阈电位水平
阈电位水平上移→RP距阈电位远→需刺激阈值↑→兴奋性↓ 阈电位水平下移→RP距阈电位近→需刺激阈值↓→兴奋性↑
3.Na+通道的性状
断剂河鲀毒素 (TTX)。
2.复极过程 1期(快速复极初期)
快Na+通道失活 +
激活Ito通道
↓ K+一过性外流 膜内电位迅速向负
值转化 ↓
快速复极化 (1期)K+N Nhomakorabea+
Ito通道:Ito (一过性外向电 流 )的离子成分为K+ ,可被K+
通道阻断剂(四乙基胺、4-氨基 吡啶)阻断。
2期(平台期)
03第三章 血液循环
第一节 心肌的生物电现象和生理 特性
一、心肌细胞的生物电现象
心肌细胞的分类
①普通心肌细胞(工作细胞):心房肌和 心室肌,具有收缩性,是心脏泵血功能的 动力。属非自律细胞。
②特殊心肌细胞(特殊传导系统):窦房 结、房室结、房室束和浦肯野纤维,能产 生自动节律性兴奋,属自律细胞。
(一)工作细胞的跨膜电位及形成机制
1.静息电位 在静息状态下,细胞膜对K+ 的通透性较高,K+
顺浓度梯度向膜外扩散所形成的K+ 平衡电位。
形成机制:
静息电位幅度:-90mV
机制:= K+平衡电位
条件:①膜两侧存在浓度差:
[K+]i >[K+]o=28∶1 [Na+]i <[Na+]o=1∶13 ②膜通透性具选择性:K+/Na+=100/1 结果:K+顺浓度梯度由膜内向膜外扩散,达到K+平 衡电位。
O期去极达-40mV时 已激活慢Ca2+通道
+ 激活↓IK通道 Ca2+缓慢内流,与K+外 流处于平衡状态
↓ 电位稳定在零电位水
平达l00~150ms
按任意键显示动画2
K+ K+ Na+ Ca2+
慢 Ca2+ 通 道 : 激 活 与 失 活 比 Na+ 通 道 慢 , 特 异 性 不 高 : Ca2+ (53%)、Na+(27%)、K+(20%) 都 通 透 , 阻 断 剂 : Mn2+ 和 多 种 Ca2+阻断剂(维拉帕米)。
