(仅供参考)重症哮喘发作的诊断和处理
重症哮喘诊断与处理专家共识-

药物治疗
4. 茶碱: 对于重症哮喘患者,茶碱联合ICS治疗可
使哮喘容易控制。对于吸烟伴激素不敏感的哮 喘患者,茶碱联合低剂量ICS可明显提高呼气 峰流速和哮喘控制程度。但该药在重症哮喘中 的地位尚无研究报道。
• 中国哮喘患病和发病危险因素的流行病学调查
(China asthma and risk factors
epidemiologic survey, CARE)结果显示,我
国14岁及以上青少年和成人哮喘患病率为1.
24%,其中重症哮喘占5. 99% 。
6
3
临床表型
7
临床表 哮型喘表型的概念仍缺乏确切定义及一致的标
诊断和评估
3. 明确共存疾病和危险因素: 在评估这些因素之前,首先应当评估患
者的依从性和吸入技术。可通过测定血清皮质 醇和茶碱浓度评估对口服药物的依从性,采用 带有电子计数器或通过蓝牙与手机连接的吸入 装置评估对吸入药物的依从性。对于不依从的 患者,需进行深入的沟通,制定个体化的管理 策略。
除依从性外,与重症哮喘有关的共存疾病 20
26
药物治疗
1. 糖皮质激素:
(3)肌内注射长效激素:文献报道肌内注射长 效激素曲安西龙3 ml可用于激素不敏感性重症 哮喘患者的治疗。但是,其不良反应包括抑制 肾上腺皮质和使患者易于产生依赖性,应避免 滥用。
27
药物治疗
2. β2受体激动剂: 许多重症哮喘患者尽管接受ICS联合短效
β2受体激动剂(SABA)和(或)长效β2受体 激动剂(LABA)治疗,仍存在持续的慢性气流 阻塞。在联合LABA的基础上逐步增加ICS剂量 可能进一步改善哮喘的控制。不联合ICS,仅 单独应用过多β2受体激动剂(SABA、LABA) 则可能导致哮喘恶化。
重症支气管哮喘症状鉴别常规

重症支气管哮喘症状鉴别常规【临床表现】支气管哮喘是由多种细胞(如嗜酸性粒细胞、肥大细胞、T淋巴细胞、嗜中性粒细胞、气道上皮细胞等)和细胞组分参与的气道慢性炎症性疾患。
这种慢性炎症导致气道高反应性的增加,并引起反复发作性的喘息、气急、胸闷或咳嗽等症状,常在夜间和(或)清晨发作、加剧,通常出现广泛多变的可逆性气流受限,多数患者可自行缓解或经治疗缓解。
也有部分患者发作开始就非常严重,或常规治疗后仍不缓解,临床上常称为重症支气管哮喘。
由于支气管严重阻塞,可威胁生命,需要积极救治。
【病因及主要病理生理改变】患者基本致病因素包括遗传因素和接触外源性变应原,如吸人花粉、油烟、尘螨等,摄入牛奶、海鲜等食物以及接触变应原如化妆品、药物等;重症哮喘发作诱因很多,同前基本明确的有以下几种:变应原或其他刺激因素持续存在、运动、呼吸道病毒感染可使哮喘患者气道反应性进一步增高,引起哮喘发作.呼吸道细菌感染并不引起过敏反应,但是由于气道分泌物增多,可以加重气道狭窄,使哮喘发作或加重,其他还有精神心理因素、药物、气候等。
支气管哮喘的发病机制是气道综合性病理生理变化的结果.包括炎症基础和气流阻塞两方而,气道炎症是由多种炎症和结构细胞、细胞因子和炎性介质参与并相互作用形成.累及大、小气道和肺组织.并引起气道高反应性;气流受阻主要是由气道平滑肌功能失调异常收缩、支气管黏膜水肿、黏膜下炎症细胞浸润、腺体分泌亢进引起分泌物堵塞,以及逐渐加重的气道重塑等多种原因引起。
【院前急救】1.吸氧。
2.吸入β2受体激动剂。
3.脱离变应原。
4.去除诱发因素。
【急诊检查】(一)肺功能1.呼气峰流速(PEF),应用峰流速仪测定。
PEF<60%个人最佳值,或PEF变异率(PEFR)>30%诊断为重度支气管哮喘发作。
2.第一秒用力呼气容积(FEV1)和用力肺活量(FVC)。
FEV1<60%个人最佳值,或FEV1变异率>30%诊断为重度支气管哮喘发作。
重度哮喘诊断与处理中国专家共识2024(完整版)

重度哮喘诊断与处理中国专家共识2024(完整版)支气管哮喘(简称哮喘)是一种具有可变性气流受限的慢性气道炎症性疾病,由于在全球范围内广泛推广抗炎治疗和实施有效的管理,疾病预后有了显著的改善。
重度哮喘由于具有明显的异质性和复杂的病理生理特点,表现为临床控制水平差,反复急性发作,严重影响患者生活质量,具有高度的疾病未来风险,同时也动用了额外的医疗资源,造成了严重社会经济负担,是哮喘致残、致死的主要原因。
因此,提高重度哮喘的诊治和管理水平对改善哮喘的整体控制水平和疾病预后以及降低医疗成本都具有重要意义。
中国医药教育协会慢性气道疾病专业委员会和中国哮喘联盟组织国内有关专家进行了认真的讨论,并参考国际上相关指南和共识文件以及近年发表的有关重度哮喘的重要文献,在2010年发表的《难治性哮喘诊断与处理专家共识》和2017年《重症哮喘诊断与处理中国专家共识》的基础上再次修订。
希望能在重度哮喘的定义、诊断、评估以及管理等方面更新认识,特别是结合近些年有关2型炎症的概念,进一步完善了个体化的生物治疗方案,以推动哮喘精准化治疗的开展。
一、定义长期以来,国内外对重度哮喘的定义尚不统一。
曾有许多与重度哮喘有关的术语,如severe asthma、refractory asthma、difficult to control asthma、poorly controlled asthma、drug-resistant asthma、severe treatment-resistant asthma、severe and difficult-to-treat asthma、corticosteroid-insensitivity asthma、corticosteroid-dependent and/or resistant asthma、brittle asthma、irreversible asthma,相应的,国内文献则使用重症哮喘、重度哮喘、难治性哮喘、难控制哮喘、未控制哮喘、药物抵抗哮喘、重度治疗抵抗哮喘、重症难治性哮喘、激素不敏感哮喘、激素依赖和(或)抵抗哮喘、脆性哮喘、不可逆哮喘等名称。
重症哮喘的急救与处理

▪ 重症哮喘(severe asthma):
▪ 是指哮喘急性发作,经常规治疗症状不 能改善或继续恶化,常呈持续性哮喘表 现。或暴发性发作,短时间进入危重状 态、发展为呼吸衰竭,并出现一系列并 发症,危及生命。
柯受良和邓丽君都死于重症哮喘
重症哮喘分为两种情况:
▪ 1、突然发作或加重,治疗不及时,可在短 时间内迅速死亡,以速发性炎症反应为主, 病理改变主要为严重气道痉挛;
▪ 呼吸频率>30次/min、辅助呼吸肌活动及吸 气性三凹征,甚至出现胸腹矛盾运动;
▪ 心率>120次/min、奇脉、颜面发绀等
辅助检查
1.呼吸功能:FEV1↓、FEV1/FVC% ↓、 PEF↓
2.血常规:嗜酸性粒细胞↑,若并发感染, 可有WBC%↑,中性粒细胞比例↑
3.胸部X线:表现为过度充气,重症发作 时可见两肺透亮度增加。
▪ 用药前应询问近期是否使用茶碱并严密观察
▪ 3.糖皮质激素:
▪ 结起合效其慢他,支用气药管后舒4~张6 h剂起同效时,应应用及早用药并 A:最有效的控制哮喘发作的药物、有抗炎 作用、一般规律用药1周以上起效 B:使用原则:早期、足量、短程、静脉用 药或配合雾化吸入。 C:应注意观察用药后有无感染扩散、水钠 潴留、血钾降低、溃疡加重、消化道出血、 结核高发、高血压及血糖升高等不良反应。
急诊护理措施
▪ 1.提供舒适体位:半坐卧位 ▪ 2.评估患者的呼吸及循环功能:心率、
呼吸节律、呼吸音、黏膜、口唇颜色等 ▪ 3.判断缺氧情况,合理氧疗:重症哮喘
患者常伴有不同程度的低氧血症,在急 性发作时,要迅速给予高流量的吸氧 ▪ 4.建立静脉通路,遵医嘱给药
1.胃肠道外给药
▪ 短效β2受体激动剂
应及时报告医生准备机械通气以及抗休克治疗
(完整版)哮喘的诊断治疗指南

(完整版)哮喘的诊断治疗指南1. 介绍哮喘是一种慢性的气道炎症性疾病,其特点是气道高反应性和气流受限。
哮喘的诊断和治疗是保证患者生活质量和预防哮喘发作的关键。
2. 哮喘的诊断- 2.1 客观症状- 慢性持续或反复出现的喘息- 呼吸困难- 胸闷- 咳嗽- 2.2 肺功能检查- 肺活量- 强迫呼气容积一秒(PEF)- 喘息反应试验- 气道阻力测量- 2.3 过敏源检查- IgE特异性抗体测定- 皮肤过敏原联合试验- 壁虱试验3. 哮喘的治疗- 3.1 非药物治疗- 环境控制- 避免过敏源- 健康生活方式- 3.2 药物治疗- 3.2.1 短效β2受体激动剂- 3.2.2 短效抗胆碱能药物- 3.2.3 长效β2受体激动剂- 3.2.4 长效抗胆碱能药物- 3.2.5 可控制吸入性糖皮质激素- 3.2.6 可控制吸入性糖皮质激素以及长效β2受体激动剂的固定剂量复合制剂- 3.2.7 可控制吸入性糖皮质激素以及长效β2受体激动剂的可变剂量复合制剂- 3.2.8 5-脱氧维舒脑- 3.3 急性哮喘发作的治疗- 短效β2受体激动剂雾化吸入- 糖皮质激素静脉或口服给药- 支气管扩张剂- 气管插管和机械通气4. 哮喘的预防- 4.1 常规预防措施- 避免过敏原接触- 规律生活,健康饮食- 注重室内空气质量- 定期锻炼,增强体质- 4.2 抗炎预防治疗- 可控制吸入性糖皮质激素- 抗白细胞介素-5受体拮抗剂以上是哮喘的诊断和治疗指南的完整版内容。
准确的诊断和科学的治疗对于患者的康复和预防发作至关重要。
患者应与医生密切合作,建立个体化的治疗计划,以提高生活质量并减少哮喘发作的风险。
重症哮喘的诊断与鉴别诊断

重症哮喘的诊断与鉴别诊断写在课前的话本节课简要介绍了评估重症哮喘的潜在因素、诊断前的检查、依从性差的原因等,重点介绍了美国重症哮喘的诊断标准、欧洲多中心研究的诊断标准,以及全球哮喘创议诊断标准,同时讲解了哮喘的分级治疗,更以病例分析的方式着重介绍了重症哮喘与变应性支气管肺曲霉菌病(ABPA)、嗜酸粒细胞肠炎(CSS)以及肺内感染的鉴别要点。
一、重症哮喘的诊断(一)评估哮喘未控制的潜在因素重症哮喘的诊断首先应该评估哮喘未控制的潜在因素,如环境因素、治疗不足、依从性差、合并疾病。
(二)准备事项在作出重症哮喘的诊断之前,应进行过敏状态的检查,如变应原皮试、嗜酸粒细胞计数、IgE 测定;评价上气道病变的证据,如确定是否有鼻炎、鼻窦炎;另外,还应评价胃食管反流的可能性,如通过症状、24 h 食道pH 值检测判断是否存在胃食管反流。
(三)促使哮喘发作和/ 或导致症状持续的因素促使哮喘发作和/或导致症状持续的因素包括室内和室外过敏原,室内和室外空气污染,呼吸道感染,运动和过度通气,天气变化,二氧化硫,食物、添加剂、药物,情感极度波动,吸烟(主动和被动),刺激物如室内喷雾剂、涂料气雾。
这些因素都可以导致哮喘发作,或者使哮喘不容易控制。
因此,在做出重症哮喘的诊断之前,应对上述因素进行分析和排除。
(四)病例分析患者,女性,43 岁,既往无明确的哮喘病史,因哮喘严重发作5 天就诊,伴发热。
胸片未见明显异常,CT 可见右中叶有一空洞,左侧也有渗出和小的空洞,且存在多处点状阴影,结状阴影,以及片状阴影。
痰培养发现大量曲霉菌。
诊断:哮喘发作(曲霉菌感染)。
经积极治疗曲霉菌感染后,哮喘得以控制,病情好转。
(五)依从性差的原因依从性差是哮喘目前治疗中存在的一个大问题,其原因主要包括药物因素和非药物因素两方面内容。
1. 药物因素( 1 )使用吸入装置有困难;( 2 )用药方案不方便,如每日4 次,或多种药物一起服用致使患者容易忘记;( 3 )副作用;( 4 )药费较贵;( 5 )厌恶用药;( 6 )离药房距离远。
重症哮喘处理流程
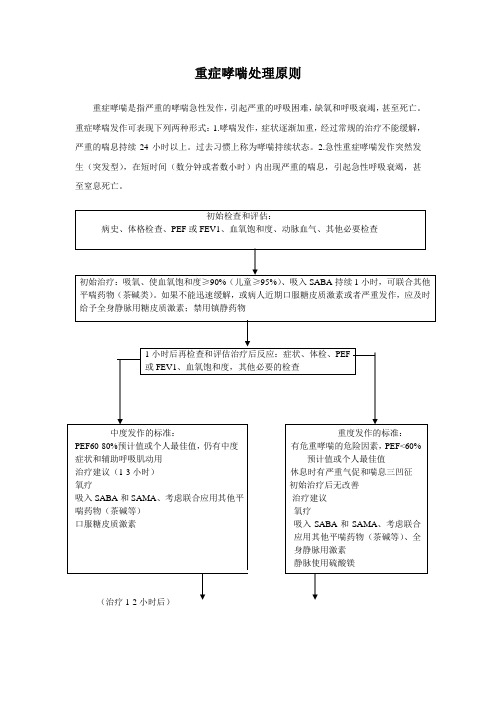
重症哮喘处理原则
重症哮喘是指严重的哮喘急性发作,引起严重的呼吸困难,缺氧和呼吸衰竭,甚至死亡。
重症哮喘发作可表现下列两种形式:1.哮喘发作,症状逐渐加重,经过常规的治疗不能缓解,严重的喘息持续24小时以上。
过去习惯上称为哮喘持续状态。
2.急性重症哮喘发作突然发生(突发型),在短时间(数分钟或者数小时)内出现严重的喘息,引起急性呼吸衰竭,甚至窒息死亡。
显著改善的标准
最后一次吸入药物后作
能维持1小时以上
无呼吸困难
体格检查正常
PEF>70%
呼吸空气血氧饱和度>90%
(儿童95%)
6-12小时后无改善。
2020年重症哮喘诊断与处理中国专家共识

① 有效减少或避免接触变应原
A. 屋尘螨 B. 带毛动物 C. 蟑螂 D. 室外花粉和霉菌 E. 室内霉菌 F. 职业性致敏原
② 减少或避免接触空气中有害剌激因子
A. 氮氧化物 B. 臭氧 C. SO2 D. 酸性气溶胶 E. 甲醛 F. 生物污染物(如内毒素)
③ 戒烟及避免被动吸烟
n应鼓励每一位有戒烟意向的吸烟者接受咨询和必要 的药物治疗
二、流行病学和疾病负担
n重症哮喘的发病率在成人和儿童中均无明确的流行病学资料
p2014年ERS和ATS:重症哮喘占哮喘患者的5%~10%
n中国哮喘患病和发病危险因素的流行病学调查(CARE)结果显示
p我国14岁及以上青少年和成人哮喘患病率为1.24% p重症哮喘占5.99%
二、流行病学和疾病负担
前一年需要2次或以上连续使用全身性激素(每次3d以上)
2、步骤:明确是否属于重症哮喘
C. 严重急性发作: 前一年至少1次住院、进入ICU或需要机械通气
D. 持续性气流受限: 尽管给予充分的支气管舒张剂治疗仍存在持续的气流受限 (FEV1占预计值%<80%,FEV1/FVC<正常值下限)
E. 高剂量ICS或全身性激素(或其他生物制剂)可以维持控制, 但只要减量哮喘就会加重
n气道重塑出现更早也更为严重 n其上皮层及平滑肌层明显增厚 n其外周血中成纤维细胞数量也明显增高 n气流受限持续甚至不可逆 n气道高反应性持续
2、严重气道重塑
3、与遗传因素相关
n存在遗传易感性
pIL-4受体α 的单核苷酸多态性与持续性气道炎症、重症哮喘急性加重 及黏膜下肥大细胞浸润相关
pIL-6受体突变与肺功能降低和哮喘严重程度相关
n重症哮喘患者住院和急诊就医频率明显增加,导致疾病诊治过程中 公共卫生资源消耗巨大
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
尿 粪 呼出气 汗液
排出水量(ml) 正常人 哮
1000 500 500 500
300 100 1300 1000
合计
2500 700
2500 2700
积极使用支气管舒张剂
支气管舒张剂
β2受体激动剂 抗胆碱能药物 茶碱类药物
支气管舒张剂
β2受体激动剂 抗胆碱能药物 茶碱类药物
联合用药肺功能改善的效果更优 -----三项大样本临床研究荟萃分析
资料来源:美国、加拿大和新西兰 1064例哮喘急性发作患者 治疗分组:
单用沙丁胺醇2.5mg 联合沙丁胺醇 2.5mg 和异丙托溴铵 0.5mg
Lanes SF, et al. Chest ,1998
联合用药肺功能改善的效果更优
重症哮喘发作的常见原因
致敏原或其他致喘因素持续存在 呼吸道感染未能控制 严重脱水,痰液粘稠,阻塞气道 对β2受体激动剂“失敏”或气道反应性反跳性增高 情绪过度紧张 激素依赖型哮喘患者突然停用激素或减量速度过快 药物因素 ……
重症哮喘发作时的病理生理
各种诱因
气道炎症
大汗淋漓 常>30次/min
危重
不能讲话 嗜睡或意识模糊
可有
常有
胸腹矛盾运动
响亮、弥漫 100~120 可有,10~25 mmHg
响亮、弥漫
减弱、乃至无
>120
脉率变慢或不规则
常有,>25 mmHg 无,提示呼吸肌疲劳
60%~80%
<60%或<100 L/min
≥60 ≤45 91~95
<60 >45 ≤90
作用机制
β2-激动剂 β2-受体
Gs Gs
Gs 腺苷酸
环化酶
Ï cyclic AMP
AMP
β2受体激动剂的分类
起效时间
作用维持时间
短效
长效
速效
沙丁胺醇 特布他林
福莫特罗
慢效
沙美特罗
吸入疗法的方法
定量气雾剂 定量气雾剂+储雾罐 干粉剂 雾化溶液吸入剂
溶液雾化吸入
沙丁胺醇 2.5mg/0.5ml,每日3-4次 特布他林 5mg/2ml,每日3-4次
I型
缓发持续型 较常见
女性、各年龄组 哮喘长期控制不良
明显 不明显 大剂量激素 ≥数天
II 型
突发急进型 较少见
男性、青年 哮喘症状较轻
不明显 明显
β2激动剂 <24h
需与重症哮喘发作鉴别的疾病
急性心肌缺血/充血性心力衰竭 急性肺水肿 慢性阻塞性肺疾病急性加重期 上气道阻塞(UAO)/气道异物 肺栓塞 张力性气胸 过度通气综合症 哮喘合并肺炎 ……
0 20 40 60 分钟
20 0
20 40 60 分钟
联合用药
单用沙丁胺醇
Lin RY, et al. Annals of Emergency Medicine, 1998; 31:2:209-213
联合异丙托溴铵与沙丁胺醇 治疗成人急性哮喘发作优于单用沙丁胺醇
住院率 %
40 35 30 25 20 15 10 5 0
FEV1改善率%
35
30
25
联合用药 沙丁胺醇 异丙托溴铵
20
15
10
5
0 0 1 2 3 4 5 6 7 8 时间(小时)
联合异丙托溴铵与沙丁胺醇 治疗成人急性哮喘发作优于单用沙丁胺醇
随机双盲对照试验
沙丁胺醇2.5mg+异丙托溴铵0.5mg 沙丁胺醇2.5mg
55例成人哮喘患者(PEFR<200mL/min) 每20min雾化吸入1次,共用3次 观察肺功能、住院率、激素使用
240 190
140
△FEV1t45(ml)
90
40
联合用药更好
0
-10
单用药更好
-60
-110
加拿大 新西兰 美国 总计
-160 45min时平均FEV1改变值
Lanes SF, et al. Chest 1998
荟萃分析
1978-1999年发表或未发表的文献 成人急性哮喘发作患者1483例 治疗分组:
沙丁胺醇与异丙托溴铵联合雾化吸入
治疗儿童严重哮喘发作
40
FEV1改善率%
30
**
*
联合用药×3次
20
联合用药×1次
单用沙丁胺醇
10 * p<0.01 p<0.05
0
0 20 40 60 80 100 120 时 间 (分) 图 2. 严重发作者(FEV1≤30% 预计值)治疗后的变化
Suzanne S, et al. J Pediatrics,1995,126(4)
支气管平滑肌痉挛、粘膜水肿、粘液分泌增加
气道阻力↑ 呼吸做功↑
气道狭窄
V/Q失调
耗氧量↑
CO2 产生↑
呼吸衰竭 致命性心律失常
低氧血症
反应性肺动脉高压
重症哮喘发作的治疗
哮喘急性发作期处理的基本原则
严密观察病情和治疗后的反应 积极使用支气管舒张剂 有指征时:及时应用全身激素 吸氧(呼吸困难和气促时) 做好人工通气的准备
再次病情评估
需要时重复体检、PEF、氧饱和度等
中度发作
• PEF为预计值或个人最佳值的60%~80% • 体检:中等度症状、辅助呼吸肌活动 • 每60 min雾化吸入β2激动剂和抗胆碱能药物 • 考虑使用糖皮质激素 • 持续治疗1~3 h,病情有所改善
严重发作
• PEF<预计值或个人最佳值的60% • 体检:静息时症状严重,三凹征 • 病史:高危患者 • 起始治疗没有改善 • 雾化吸入β2激动剂和抗胆碱能药物 • 氧疗 • 全身糖皮质激素治疗 •考虑静脉使用茶碱类药物 • 考虑静脉使用β2激动剂 • 考虑静脉使用镁剂
疗效良好
• 末次治疗后疗效维持60 min • 体检:正常
• PEF>70% • 没有呼吸窘迫 • 氧饱和度>9• 体检:症状轻~中度
• PEF<70% • 氧饱和度没有改善
1 h内疗效差
• 病史:高危患者 • 体检:症状严重,嗜睡,意识模糊
支气管舒张剂
β2受体激动剂 抗胆碱能药物 茶碱类药物
抗胆碱能药物及其作用机制
抗胆碱能药物:溴化异丙托品
气雾剂-20ug/吸 溶液剂-0.5mg/2ml
作用机制:
哮喘患者往往有胆碱能神经功能亢进现象 应用胆碱能受体阻断剂可阻断病态的迷走神经反射弧
联合用药对肺功能的改善作用
单用β2受体激动剂组 联合用药组(β2受体激动剂+异丙托溴铵)
Rodrigo G, et al. Am J Med, 1999;107:363-370
用药90min时对肺功能的影响
降低
重症哮喘发作的临床表现
前弓位端坐呼吸、大汗淋漓、焦虑不安、只能说出单个字 呼吸频率>30次/分,心率>120次/分,明显的“三凹征”, 哮鸣音响亮 常有“肺性奇脉(puls paradoxus pulmonale)” 常规应用β2受体激动剂和茶碱等支气管舒张剂后喘息症状 不缓解,PEF<预计值或个人最佳值的60%; 呼吸空气时动脉血气分析结果:
组 1: 沙丁胺醇+异丙托溴铵,每20分钟1次×3次 组 2: 沙丁胺醇,每20分钟1次×3次,首次+异丙托溴铵 组 3: 沙丁胺醇,每20分钟1次×3次
每隔20min观察肺功能及临床指标1次,至少120min
Suzanne S, et al. J Pediatrics,1995,126(4):
Lin RY ,et al. Annals of Emergency Medicine, 1998; 31:2:209-213
联合异丙托溴铵与沙丁胺醇 治疗成人急性哮喘发作优于单用沙丁胺醇
PEFR
L/min
300
P=0.001
% Predicted
60
P<0.001
250
50
200
40
150
30
100
频率、PEF或FEV1、氧饱和度、动脉血气分析和其它检查 )
起始治疗 • 吸入短效β2激动剂,通常采用雾化法,每20 min 吸入一个剂量,共1 h
• 吸氧使氧饱和度≥90% (儿童95%) •若症状不能迅速缓解,或患者最近已服用糖皮质激素,或急性发作的症状严重, 可全身用糖皮质激素 • 禁忌使用镇静药
突发致死性哮喘 Sudden onset fatal asthma
突发窒息性哮喘 Sudden asphyxic asthma
重症哮喘发作的诊断
哮喘急性发作时病情严重程度的分级
临床特点
轻度
气短
步行、上楼时
体位
可平卧
讲话方式
连续成句
精神状态
可有焦虑,尚安静
出汗
无
呼吸频率 辅助呼吸肌活动
及三凹征 哮鸣音
应用β2受体激动剂的注意事项
严重高血压、心律失常、心绞痛的患者慎用 就诊前过量使用β2受体激动剂,心率>120次/分者
不宜再使用 大剂量使用β2受体激动剂可能引起严重的低钾,应
及时补充钾盐
急性发作期的医院内治疗
初始病情评估 • 病史、体检、检查结果 ( 听诊、辅助呼吸肌的活动、心率、呼吸
PaO2<60 mmHg, PaCO2>45 mmHg, SaO2≤90%
哮喘急性发作时动脉血气分析的变化
轻度
PH 正常
PaO2 正常
PaCO2 正常或↓
中度
正常或↑
正常或↓
