【Nature、Cell聚焦】癌症免疫疗法“最新综述”
免疫疗法在癌症研究中的突破和个体化精准治疗的最新进展

免疫疗法在癌症研究中的突破和个体化精准治疗的最新进展癌症治疗是医学领域中的一个重要课题,长期以来,科学家们一直在探索新的治疗方法以提高癌症患者的生存率和生活质量。
近年来,免疫疗法作为一种创新的癌症治疗方法,取得了一系列突破,并展现出个体化精准治疗的前景。
本文将介绍免疫疗法在癌症研究中的最新进展。
一、免疫疗法的突破免疫疗法是利用患者自身的免疫系统来攻击癌症细胞的治疗方法。
与传统的放化疗相比,免疫疗法具有较少的副作用,并且可以提高患者的生存率。
最近,科学家在免疫疗法的基础上进行了一系列的创新研究,取得了突破性的进展。
首先,研究人员发现了一种叫做免疫检查点抑制剂的药物,通过抑制免疫细胞上的抑制信号,可以激活患者的免疫系统,增强免疫细胞对癌症细胞的攻击能力。
这种药物已经在多种癌症类型的治疗中取得了显著的疗效,并获得了美国食品药品监督管理局(FDA)的批准,成为治疗癌症的一线疗法。
其次,基因编辑技术的发展使得科学家可以通过改变患者基因中的突变,提高免疫细胞对癌症细胞的敏感性。
这种个体化的精准治疗方法可以根据患者的基因特征来设计治疗方案,并有效地减少了治疗的副作用。
再次,细胞免疫治疗也是免疫疗法的一项重要研究内容。
研究人员可以提取患者自身的免疫细胞,并经过改造后再输回患者体内,以增强免疫细胞对癌症细胞的攻击能力。
这种个体化的治疗方法可以根据患者的免疫细胞特征来设计治疗方案,提高治疗效果。
二、个体化精准治疗的最新进展个体化精准治疗是根据患者的疾病特征和基因变异来设计治疗方案的一种治疗方法。
近年来,科学家们通过对癌症基因组的深入研究,取得了一系列个体化精准治疗的最新进展。
首先,通过对癌症基因组的测序,科学家们发现了许多与癌症发生和发展相关的基因突变。
这些基因突变可以作为治疗靶点,通过选择性抑制或激活相关的信号通路,来抑制或杀死癌症细胞。
这种靶向治疗的方法具有较高的疗效,并且可以减少对正常细胞的损伤。
其次,通过对患者的肿瘤进行基因表达分析,科学家们可以确定患者的肿瘤亚型和生物学特征,从而为个体化精准治疗提供更准确的依据。
癌症免疫疗法全综述

癌症免疫疗法一、免疫疗法简介癌症免疫疗法近年受到学术界的高度关注,被《science》杂志评为:2013年度十大科学突破之首。
按照经验,一般技术论文在学术界承认之后,在十年之内会形成比较成熟的商业产品。
目前,全球各大制药公司已纷纷介入免疫疗法产品的研发。
传统的手术或癌症药物是直接针对肿瘤细胞;而免疫疗法是针对人体免疫系统,增强免疫效应来杀灭肿瘤细胞,从而治疗癌症。
目前,广义上的免疫疗法包括四种:非特异性免疫刺激剂、免疫过继疗法、免疫检查点阻断剂、癌症疫苗。
(狭义上的免疫疗法则指中间两种。
)1、非特异性免疫刺激剂这种免疫疗法最为古老,也十分简单,早在上世纪就开始在临床上应用。
主要方法是利用细胞因子活化调节免疫细胞,增强免疫反应,杀伤肿瘤细胞。
比如大家熟悉的白介素、干扰素、胸腺法新、胸腺五肽、重组人粒细胞集落刺激因子等等,就属于免疫刺激剂。
这类产品技术简单,对疗效增强不明显,市场较为成熟稳定。
在此不做详细叙述。
2、免疫过继疗法就是目前国内最常用的免疫疗法,也是国内争议最大的疗法。
主要过程是:抽取患者自体免疫细胞——体外筛选并扩增——回输患者体内——杀灭肿瘤。
由于主要原理就是回输免疫细胞,因此也称为细胞疗法。
3、免疫检查点阻断剂目前最热门的免疫疗法研究领域。
因为人体内存在免疫抑制机制,防止激活的免疫反应在消灭抗原的同时,损伤到正常细胞。
肿瘤细胞则利用这种免疫抑制机制,在细胞外表现抑制性配体,减弱免疫系统的攻击,进行免疫逃逸,得以大量恶性增殖。
免疫检查点阻断剂可以关闭这种免疫抑制机制,使得免疫系统可以对肿瘤细胞展开强有力的攻击。
其主要靶点有2个:程序性死亡-1 受体(Programmed cell death protein 1,PD-1)及其配体PD-L1、细胞毒性T淋巴细胞抗原4 (Cytotoxic T-Lymphocyte Antigen 4,CTLA-4)。
4、癌症疫苗最有吸引力的免疫疗法,目前只有极少数产品上市。
新一代免疫疗法治疗癌症的进展

新一代免疫疗法治疗癌症的进展癌症是一种严重威胁人类生命健康的疾病,长期以来一直是医学界的难题。
传统的治疗方法包括手术、放疗和化疗等,虽然这些方法也有一定的疗效,但是常常会带来副作用,且不能完全治愈病患。
近年来,基于免疫学原理的新一代免疫疗法得到了迅速发展,并逐渐成为治疗癌症的重要手段。
一、免疫学原理免疫学原理是新一代免疫疗法的基础,它是研究机体免疫系统如何识别和攻击病原体、细胞和分子等外来物质的学科。
在这一原理基础上,免疫疗法的理念就是让机体自身的免疫系统来杀死癌细胞,从而达到治疗癌症的目的。
目前,主要有三种新一代免疫疗法:抗CTLA-4抗体疗法、抗PD-1/PD-L1抗体疗法和CAR-T 细胞疗法。
二、抗CTLA-4抗体疗法CTLA-4(cytotoxic T-lymphocyte antigen-4)是一种表达在T淋巴细胞表面的重要调节分子,能够通过与B7分子结合而抑制T细胞的活化和扩增。
而抗CTLA-4抗体疗法就是通过抑制CTLA-4的功能,来增强机体免疫系统对肿瘤细胞的攻击能力。
目前,抗CTLA-4抗体疗法已经成功用于恶性黑色素瘤治疗,并取得了一定的疗效。
三、抗PD-1/PD-L1抗体疗法PD-1(programmed cell death protein-1)和PD-L1(programmed death-ligand 1)是一组重要的分子对,PD-1位于T淋巴细胞表面,PD-L1则广泛表达于肿瘤细胞和免疫细胞表面。
当PD-1与PD-L1结合时,就能抑制T细胞的活化和扩增,从而影响其攻击癌细胞的效力。
而抗PD-1/PD-L1抗体疗法就是通过抑制PD-1/PD-L1的结合,来增强机体免疫系统对肿瘤细胞的攻击能力。
目前,抗PD-1/PD-L1抗体疗法已经成功用于多种癌症的治疗,并在某些类型的肿瘤中表现出了令人鼓舞的疗效。
四、 CAR-T细胞疗法CAR-T细胞疗法是一种新兴的免疫疗法,它通过工程化的T细胞来攻击癌细胞。
Nature重磅综述:一文厘清肿瘤中的免疫细胞代谢(值得收藏)
Nature重磅综述:⼀⽂厘清肿瘤中的免疫细胞代谢(值得收藏)2020年7⽉6⽇,美国约翰霍普⾦斯⼤学医学院肿瘤系Sidney Kimmel综合癌症研究中⼼的Jonathan D. Powell教授课题组在Nat Rev Cancer上发表了题为“Metabolism of immune cells in cancer”的综述,试图阐明癌细胞代谢和免疫代谢之间相互作⽤。
作者认为通过了解包括对癌症的免疫反应在内的各种细胞的不同代谢需求,可以选择性调节免疫细胞功能,并对癌症和免疫新陈代谢的评估,进⽽揭⽰新陈代谢的治疗窗⼝并进⾏⼲预。
摘要免疫检查点的封闭和过继细胞疗法的成功,使免疫疗法成为治疗癌症的成熟⼿段。
细胞代谢已成为癌细胞和免疫细胞维持活⼒和功能的关键因素。
为了维持肿瘤间庞⼤的合成代谢需求,肿瘤采⽤了与普通体细胞不同的代谢机制。
这种代谢⽅式可以导致肿瘤微环境呈酸性,低氧,和/或耗尽了免疫细胞所需的关键营养物质。
在这种情况下,肿瘤代谢本⾝就可以限制免疫检查点对肿瘤细胞的破坏。
由于我们对免疫细胞代谢和癌症代谢的理解在过去⼗年中逐渐加深,我们希望能够阐明癌细胞代谢和免疫代谢之间相互作⽤。
尽管有些代谢过程似乎是癌症和免疫细胞应答的基础,但代谢异质性和可塑性可能有助于区分两者。
因此,了解包括对癌症的免疫反应在内的各种细胞的不同代谢需求,可以选择性调节免疫细胞功能。
对癌症和免疫新陈代谢的评估可以揭⽰新陈代谢的治疗窗⼝并进⾏⼲预。
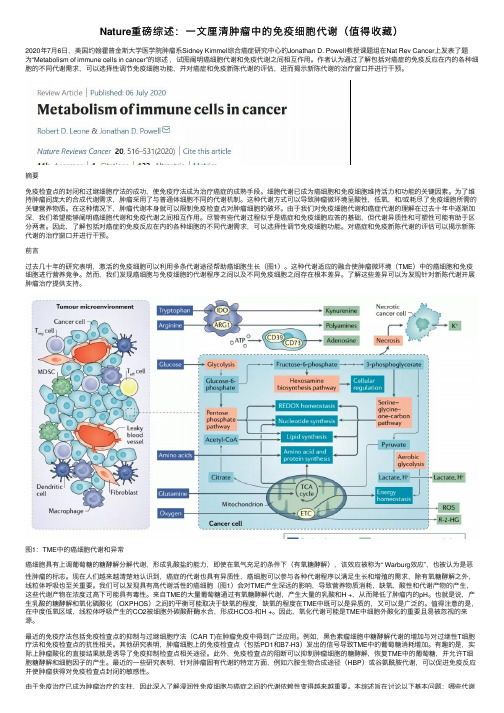
前⾔过去⼏⼗年的研究表明,激活的免疫细胞可以利⽤多条代谢途径帮助癌细胞⽣长(图1)。
这种代谢适应的融合使肿瘤微环境(TME)中的癌细胞和免疫细胞进⾏营养竞争。
然⽽,我们发现癌细胞与免疫细胞的代谢程序之间以及不同免疫细胞之间存在根本差异。
了解这些差异可以为发现针对新陈代谢开展肿瘤治疗提供⽀持。
图1:TME中的癌细胞代谢和异常癌细胞具有上调葡萄糖的糖酵解分解代谢,形成乳酸盐的能⼒,即使在氧⽓充⾜的条件下(有氧糖酵解),该效应被称为“ Warburg效应”,也被认为是恶性肿瘤的标志。
肿瘤免疫治疗研究综述

肿瘤免疫治疗研究综述肿瘤是一种严重的疾病,常常导致患者死亡。
治疗肿瘤的传统方法包括手术、放疗和化疗。
然而,这些方法有时会削弱患者的免疫系统,反而加重了疾病的发展。
因此,研究人员开始探索一种新的治疗方法——肿瘤免疫治疗。
免疫治疗的概念最早在19世纪末就出现了。
然而,由于缺乏关于免疫系统和免疫治疗的全面了解,一直无法开展系统的研究。
随着科技和医学的进步,免疫治疗逐渐走进人们的视野,并被证明是一种有效的治疗方法。
免疫治疗的理论基础是激活患者自身的免疫系统,通过加强免疫系统的功能抵抗肿瘤细胞。
这种治疗方法可以针对肿瘤的生长过程做出反应,并且适用于各种肿瘤类型——包括固体瘤、白血病和淋巴瘤等。
目前,市场上已有一些免疫治疗药物。
其中最著名的是美国默沙东制药公司的Keytruda和BMS公司的Opdivo。
这些药物主要阻断肿瘤细胞表面的PD-L1和PD-1,激活免疫系统对肿瘤进行攻击。
这些药物的使用已经在多种肿瘤类型的治疗中得到证实,并且已被证明是一种相对安全的治疗方法。
肿瘤免疫治疗的优点在于它具有持久的治疗效果。
一些病例显示,通过免疫治疗可以产生长期的肿瘤控制,甚至有可能实现肿瘤彻底治愈。
与化疗和放疗相比,免疫治疗的不良反应要少得多,且对患者的身体系统造成的影响更小。
然而,肿瘤免疫治疗依然存在一些挑战和不足。
首先,一些肿瘤的细胞表面没有PD-L1、PD-1,因而这些药物对这些肿瘤没有作用。
其次,一些患者可能会对这些药物产生免疫性反应,影响药物的治疗效果。
此外,免疫治疗的疗效难以预测,因人而异。
针对这些挑战和不足,研究人员正在不断探索新的肿瘤免疫治疗方法。
例如CAR-T细胞疗法。
CAR-T细胞疗法是一种核心技术是将T细胞与免疫受体设计成一个融合的蛋白,结合肿瘤特异性抗原,最终实现特异性识别肿瘤细胞并杀灭肿瘤的方法。
虽然这种方法仍处于研究阶段,但是已经取得了一些显著的疗效。
如美国FDA批准上市的Kymriah(卡美依)和Yescarta(耶斯卡达)等药物即是典型代表。
免疫治疗在癌症治疗中的新进展与挑战

免疫治疗在癌症治疗中的新进展与挑战近年来,免疫治疗作为一种革命性的癌症治疗方式,取得了一系列令人瞩目的突破和进展。
它以其独特的机制和优势,成为患者和医生们的新希望。
然而,尽管取得的成果令人鼓舞,免疫治疗仍然面临着一些挑战,需要我们进一步的探索和解决。
免疫治疗的原理是通过激活人体免疫系统,增强对抗癌细胞的能力。
其中最受关注的是免疫检查点治疗(immune checkpoint therapy)和CAR-T细胞治疗(chimeric antigen receptor T-cell therapy)。
这两个免疫治疗的领域在最近几年取得了突破性的进展。
免疫检查点治疗以其在多种癌症治疗中的显著疗效而备受瞩目。
该治疗机制通过抑制T细胞上的免疫检查点,恢复T细胞对癌细胞的攻击能力。
一些药物,例如PD-1和CTLA-4抗体,已经在临床试验中显示出了显著的治疗效果。
然而,免疫检查点治疗仍面临着一些挑战。
一方面,治疗只对一部分受试者有效,可能与免疫环境、肿瘤特征和免疫细胞的数量和质量等因素有关。
另一方面,副作用是一个不可忽视的问题,包括免疫介导性炎症、免疫相关性毒性等。
因此,如何确定患者的适应症和预测治疗效果,以及如何降低治疗的风险,是我们需要重点研究和解决的问题。
CAR-T细胞治疗是另一个备受关注的免疫治疗领域。
该治疗利用工程化的T细胞,通过改造其受体结构,使其能够识别并杀死癌细胞。
CAR-T细胞治疗在某些血液肿瘤中取得了显著的临床效果,例如急性淋巴细胞白血病(ALL)。
然而,CAR-T细胞治疗也面临一些挑战和限制。
其中一个主要问题是治疗的持久性。
由于CAR-T细胞的存活周期有限,治疗效果也可能不持久。
此外,该治疗在实施过程中可能出现严重的副作用,例如细胞因子释放综合征和神经毒性。
因此,如何完善CAR-T细胞的制备过程,提高细胞的存活率和持久性,以及如何预测并管理副作用,是我们需要努力解决的问题。
除了已经取得的进展和挑战之外,免疫治疗还面临着一些其他问题。
癌症的免疫治疗新进展

癌症的免疫治疗新进展近年来,免疫治疗作为一种新的肿瘤治疗方式,引起了广泛关注。
它通过调节和激活人体免疫系统,帮助患者抵御癌细胞并达到抑制肿瘤生长的效果。
随着科技的不断进步,癌症的免疫治疗也在不断取得新的突破和进展。
本文将重点介绍癌症免疫治疗新进展。
I. 免疫检查点抑制剂靶向治疗免检点是人体内部一种可用于自我调节和抑制T细胞活性的机制。
而某些类型的肿瘤会利用这一机制,减弱或避开免疫攻击。
因此,针对这种机制进行干预被认为是一种潜在有效的治疗策略。
目前,PD-1和CTLA-4等免检点分子已经成为临床上应用较多的靶向药物,并取得了不俗的效果。
PD-1抑制剂如帕博利珠单抗、尼伦肝素可以阻断PD-1与其配体PD-L1的结合,从而增强免疫应答。
CTLA-4抑制剂如伊普利单抗、奥曲肽也能够增强T细胞的活性和扩增。
这些免疫检查点抑制剂在黑色素瘤、非小细胞肺癌等多种恶性肿瘤中显示出了潜在的治疗效果。
然而,个体差异和耐药性仍然是亟待解决的问题。
II. 载体细胞疫苗载体细胞疫苗是一种免疫治疗方法,通过使用转染表达特定抗原的细胞作为载体,刺激机体产生特异性免疫应答。
这种方法可以自定义选择所需的抗原,并且触发机体对该抗原生成长期和持久的保护效应。
最近的一项关于载体细胞疫苗的新进展是基于mRNA技术构建个性化治疗方法。
通过提取患者肿瘤组织并鉴定突变肽段,将编码着这些突变肽段信息的mRNA注射至载体细胞中,再将这些载体细胞注射至患者体内,从而启动个性化的免疫治疗。
这种方法的优势在于能够精确针对患者自身的肿瘤抗原进行治疗,并且避免了传统免疫治疗中针对一般抗原导致的副作用。
III. CAR-T细胞疗法CAR-T细胞(Chimeric Antigen Receptor T-cell)是一种利用重组DNA技术改造T细胞使之具备肿瘤相关抗原识别和杀伤功能的新型免疫治疗方法。
它通过从患者体内获取自身T细胞,并经过基因工程改造后再注入患者体内,使其具备更强的抗肿瘤效应。
癌症免疫治疗进展综述

癌症免疫治疗进展综述王爱和;高莉萍【摘要】In the past three decades, cancer immunology and immune therapy have made significant progress. An important step forward was the identification of human cancer antigens eliciting spontaneous immune responses in cancer patients. At present, the most immunogenic human cancer antigens known belong to the cancer-testis family of antigens, which are proteins expressed in various types of cancer but not in any healthy tissues except germ cells. The aims of cancer immunotherapy were to induce or boost the existing tumor-specific immune response by vaccinating with a relevant antigen together with an adjuvant. In addition, it may be favor of patients with early-stage disease in immunotherapy trials, as immune escape may be less pronounced.%在过去三十年,癌症的免疫学研究和免疫治疗取得了重大进展。
一个重要的进步就是识别人类癌症抗原对癌症患者引起的自发性免疫反应。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
【Nature、Cell聚焦】癌症免疫疗法“最新综述”近几年,癌症免疫疗法进入飞速发展阶段,然而尽管这一突破性的技术给科学界带来了很大的惊喜,也吸引了一大批制药企业加入这一领域,但包括检查点抑制剂、过继细胞疗法、癌症疫苗在内的各项技术仍存在很多需要克服的障碍。
近期,Cell、Nature等杂志发表了多篇癌症免疫综述,共同探讨了推动免疫治疗发展的方法。
目前免疫治疗大致有两种:第一种是免疫细胞疗法。
简单说就是抽取患者体内的免疫细胞,把肿瘤的特征“告诉”免疫细胞,在体外诱导出可能具有杀伤肿瘤能力的细胞,再输回患者体内进行“战斗”。
此类疗法包括LAK,DC,CIK,DC-CIK,CAR-T,TCR-T,NK,CAR-NK,肿瘤浸润性淋巴细胞(TILs)等等。
但是经过十数年的研究,大浪淘沙始到金,眼下有出色作用的是CAR-T,TCR-T这两种细胞治疗方法。
另一种是免疫检测点阻断剂药物。
这些药物能使癌细胞周围削弱免疫系统的信号失效,使免疫细胞不被蒙蔽,继续攻击肿瘤细胞。
如抗体阻断CTLA-4以及PD-1通路,能阻断肿瘤细胞对T细胞的“欺骗”,让T 细胞恢复对肿瘤细胞识别和杀伤的能力。
魏则西托香港朋友带回来的产生疗效的“靶向药”Keytruda正属于PD-1抗体药物,是被美国FDA批准的首个PD-1抗体药物。
本文中,盘点了近期癌症免疫疗法的研究进展。
Science:癌症免疫疗法重大突破,利用他人的T细胞抵抗癌症doi:10.1126/science.aaf2288在一项新的研究中,来自荷兰癌症研究所、挪威奥斯陆大学和丹麦哥本哈根大学的研究人员在癌症免疫疗法上取得新的突破,他们证实即便一个人自己的T 细胞(一类免疫细胞)不能够识别和抵抗他们自身的肿瘤,但是其他人的T细胞可能会做到这点。
相关研究结果于2016年5月19日在线发表在Science期刊上,论文标题为“Targeting of cancer neoantigens with donor-derived T cell receptor repertoires”。
这项研究证实将来自癌细胞的发生突变的DNA加入到来自健康供者的T细胞中能够让健康供者的T细胞产生免疫反应。
在将来自这些供者T细胞的特定组分导入回到癌症病人的T细胞中后,研究人员能够让癌症病人自己的T细胞识别癌细胞。
作为一个快速发展的领域,癌症免疫疗法旨在开发让人体自己的免疫系统抵抗癌症的技术。
有多种可能的原因能够阻止T细胞识别癌细胞。
首先,T细胞的活性受到很多能够干扰它们功能的抑制因素的控制,而且让这些抑制因素失效的疗法如今正在很多人类癌症中开展测试。
其次,在一些病人体内,免疫系统可能并不会在第一时间将癌细胞作为异常细胞加以识别。
也因此,帮助免疫系统更好地识别癌细胞是癌症免疫疗法的主要目标之一。
PNAS:癌症免疫治疗新阶段疗效更强副作用更小doi:10.1073/pnas.1604765113最近,来自美国Dana-Farber癌症研究所的研究人员在国际学术期刊PNAS上报道了他们的一项最新研究进展,他们通过对一种免疫细胞的天然特性进行研究,找到了用于癌症免疫治疗的新方法,能够避免其他方法的一些缺陷。
这项新方法通过触发肿瘤内部关键免疫细胞发生细胞类型的转变,引起免疫系统对肿瘤进行免疫攻击。
这种关键免疫细胞就是Treg细胞,通常情况下这类细胞能够阻碍效应T细胞对肿瘤进行攻击。
研究人员发现消除Treg细胞内的一种关键蛋白就能使Treg细胞变得不稳定,随后变成效应T细胞,参与对肿瘤的免疫攻击。
文章作者表示,最关键的发现在于Treg细胞向效应T 细胞的转化只在肿瘤内部的炎症环境下发生,正常组织内的Treg细胞仍然对局部效应T细胞具有限制作用,可以避免健康器官和组织受到攻击而发生损伤。
Cell:癌症免疫疗法和靶向疗法联合的前世今生doi:10.1016/j.cell.2015.03.030近日,刊登在国际杂志Cell上的一篇研究论文中,来自德克萨斯大学MD安德森癌症中心的研究人员通过研究表示,利用免于免疫系统攻击癌症的药物同基因组靶向疗法相结合或许可以更好地帮助治疗癌症患者。
靶向疗法:频繁但却反应短暂在过去30年里研究者已经阐明了许多参与癌症发生的分子机制,而同时研究者也鉴别出了许多可以诱发癌症的遗传突变,而针对这些致癌的遗传缺陷的靶向药物被证明在很多患者的初期治疗中是有作用的,比如靶向作用BRAF基因突变的药物在几乎一半的黑色素瘤患者中都可以抑制肿瘤的发生;然而耐药性随之而来,因为肿瘤拥有多种基因组缺失,其就可以帮助肿瘤细胞在药物疗法后产生一种耐药性,BRAF抑制剂在临床试验中可以将患者的生存中值延长至7个月。
Nat Med:CD47是癌症免疫检查点疗法的新型靶点doi:10.1038/nm.3931CD47主要表达于癌细胞表面,通常被认为是癌细胞免于宿主免疫系统攻击的保护性受体。
最近一项研究表明T细胞与树突状细胞(DC)可以通过CD47阻断效应发挥抗肿瘤的效应。
巨噬细胞发挥吞噬效应需要两个信号同时起作用:一个是靶向细胞表面的"eat me"信号的激活,另一个是同意目标表面"don't eat me"信号的失活。
任何一个信号的缺少都不足以引发吞噬效应的发生。
越来越多的证据表明,CD47是一类"don't eat me"信号,它通过与巨噬细胞表面的SIRP-α相互结合抑制巨噬细胞的同能。
CD47作为癌症治疗的靶点具有不可比拟的优势:1.它广泛地表达于各类癌细胞表面,因此可以用于治疗各种类型的癌症;2. 正常细胞由于缺乏"eat me"signal,因此单单阻断CD47并不能引发巨噬细胞对正常细胞的吞噬效应,因此CD47阻断剂的副作用也十分小。
Nature新研究找到增强癌症免疫治疗的新策略doi:10.1038/nature15520许多研究已经证明免疫疗法在对一些癌症病人的治疗过程中非常成功,但尽管有这些成功案例的存在,我们仍然注意到大部分病人并不会对这种治疗方法产生应答。
最近,由美国密歇根大学的科学家们领导的一项研究揭示了对免疫治疗药物产生抵抗的肿瘤其内部所发生的分子变化。
相关研究结果发表在国际学术期刊Nature上。
一些研究已经表明含有大量促炎症T细胞的肿瘤对基于PD-L1和PD-1抑制剂的免疫疗法应答情况更好。
而炎症水平较低或T细胞数目较少的肿瘤对上述免疫疗法的应答情况相对较差。
但在肿瘤内部的微环境中T 细胞究竟如何得到调控一直不被人所知。
在这项研究中研究人员对人类和小鼠卵巢癌模型进行了研究,他们用表观遗传药物对癌症模型进行处理,结果发现肿瘤内部的T细胞数目出现增加。
他们还在他们的模型中观察到表观遗传药物能够增强PD-L1阻断药物的抗肿瘤效应。
Science:新研究为癌症免疫治疗开辟新道路DOI:10.1126/science.aad0616近日,来自美国丹娜法伯癌症研究所的科学家们在著名国际学术期刊science上发表了一项最新研究进展,他们将肿瘤在免疫系统中最好的"朋友"变成了它们最大的"敌人"。
这一发现将对癌症免疫治疗方法提供重要启示。
文章作者Harvey Cantor说道:"我们的研究结果为基于免疫系统的癌症治疗方法提供了新的策略,通过靶向细胞内限制免疫细胞对癌细胞产生应答的信号途径,我们就可以将其变为癌细胞杀手。
而如何开发触发这一变化的抗体和小分子药物是我们仍然面临的挑战。
"当机体处于感染或炎症状态时,效应T细胞会发生快速改变,它们会将自己武装起来并且分成不同群组靶向特定的疾病细胞。
调节性T细胞是机体内另外一种免疫细胞,它们能够对效应T细胞进行调节,防止效应T细胞损伤正常组织。
Science:肠道微生物竟然影响癌症免疫治疗效果?DOI:10.1126/science.aac4255检查点抑制剂是能够唤醒免疫系统抵抗肿瘤的新型药物,对癌症的治疗具有显著的疗效。
然而一些临床结果表明该类药物对一部分病人并没有效果。
最近两篇研究文章对此内在的机理进行了阐释。
作者们认为这部分病人体内的微生物种群存在异常,因而不能正常地产生免疫反应。
这两项研究第一次将免疫检查点抑制剂与肠道的菌群联系起来。
正常情况下,免疫细胞表面的一些受体能够限制其对自体组织进行杀伤。
然而肿瘤组织同样能够激活这些受体,导致特异性的免疫细胞无法对其进行识别与杀伤。
像ipilimumab等免疫检查点抑制剂则能够通过阻止肿瘤细胞对这些受体的激活而维持免疫细胞的活性。
Nature:调节胆固醇代谢增加T细胞抗肿瘤效应doi:10.1038/nature17412作为免疫系统的得力干将,T细胞监测肿瘤,并且直接发挥抗肿瘤效应。
然而,肿瘤通过肿瘤微环境中的多种机制逃避T细胞攻击。
重新激活T细胞的抗肿瘤作用已被证实在治疗多种癌症中具有巨大的临床益处。
然而,当前基于T细胞的癌症免疫疗法只在部分病人群体中有疗效。
因此,科学家还需要开发出让更多病人受益的癌症免疫疗法。
在一项新的研究中,来自中国科学院上海生命科学研究院生物化学与细胞生物学研究所的许琛琦团队和李伯良团队发现抑制胆固醇酯化能够增强CD8+ T细胞(也被称作杀伤性T细胞)的抗肿瘤活性。
相关研究结果于2016年3月16日在线发表在Nature期刊上,论文标题为“Potentiating the antitumour response of CD8+ T cells by modulating cholesterol metabolism”。
Cell:科学家阐明癌症免疫监视新机制doi:10.1016/j.cell.2016.01.002近期,研究人员在国际杂志Cell上刊登了一篇题为“Cancer Immunosurveillance by Tissue-Resident Innate Lymphoid Cells and Innate-like T Cells”的研究论文,文章中,研究者揭示了肿瘤免疫监视的新机制。
理解机体免疫系统影响肿瘤形成过程的机制或可帮助我们深入理解免疫学研究中的新思想,早在19世纪60年代,研究者就发现癌症会慢性炎症位点发生,此后研究者Rudolf Virchow就提出了一种白细胞的促肿瘤发生的功能,然而在上世纪初期,科学家们就推断,在长寿的动物机体中,保护性的免疫反应似乎可以抑制癌症的发生;截止到20世纪50年代,关于癌症免疫监视的假设才被正式提出,而这归因于适应性细胞免疫在消除变异细胞中的合理性功能。
Cell Reports:用肿瘤细胞抗击肿瘤癌症免疫疗法的新天地VIB/UGent的研究人员最近为癌症免疫疗法打开了一扇新的大门。
