胆红素异常代谢
胆红素代谢特点

胆红素代谢特点胆红素是一种由红细胞代谢产生的黄色色素,它在体内的代谢过程中具有一些特点。
本文将详细解释胆红素的代谢特点,并在标题中心扩展下进行描述。
胆红素的代谢特点主要包括:产生、转运、转化和排泄。
胆红素的产生。
胆红素是由红细胞中的血红蛋白分解产生的,血红蛋白在红细胞寿命结束后被破坏,形成未结合胆红素,也称为游离胆红素。
这部分胆红素并不溶于水,需要与血浆蛋白结合才能在体内运输。
胆红素的转运。
血浆中的游离胆红素与血浆蛋白结合形成结合胆红素,通过血液循环被运输到肝脏。
在肝脏中,结合胆红素与肝细胞内的葡萄糖醛酸转运蛋白结合,进入肝细胞内。
然后,胆红素的转化。
在肝细胞内,结合胆红素经过一系列酶的作用,被转化为水溶性的胆红素,也称为胆红素二糖。
胆红素二糖经过胆汁排泄到肠道后,被肠道细菌分解,形成一部分原始胆红素和其他产物,如胆原绿、胆原红等。
胆红素的排泄。
经过肠道细菌分解后的胆红素被一部分重新吸收,经门静脉再次回到肝脏,形成胆红素循环。
另一部分胆红素随着粪便排出体外,形成粪便的颜色。
此外,肝脏还通过胆汁将一部分胆红素排泄到小肠,进一步促进胆红素的排出。
总结一下,胆红素的代谢特点主要包括产生、转运、转化和排泄。
胆红素通过血液循环和肝脏的代谢作用,在体内完成从血液到肠道的转运和转化过程。
胆红素的排泄主要通过胆汁和粪便完成,同时一部分胆红素会被重新吸收,形成胆红素循环。
胆红素的代谢过程在维持体内胆红素平衡和排除废物方面起着重要的作用。
在标题中心扩展下,胆红素代谢的特点还可以从其他方面进行描述。
例如,胆红素代谢受到多种因素的影响,如肝脏功能、红细胞代谢、胆道通畅等。
肝脏是胆红素代谢的关键器官,肝功能异常会影响胆红素的转化和排泄。
红细胞的寿命和数量也会影响胆红素的产生量。
而胆道的阻塞或狭窄会导致胆红素排泄障碍,导致黄疸等症状的出现。
因此,胆红素代谢的特点还包括受到多种因素的调控和影响。
胆红素代谢具有产生、转运、转化和排泄的特点,通过血液循环和肝脏的代谢作用完成从血液到肠道的转运和转化过程。
胆红素代谢紊乱

三、胆红素在肠道中的代谢
1.过程 结合胆红素
肠菌
游离胆红素
葡萄糖醛酸
还
原
胆素
氧化
胆素原
﹡胆素原:中胆素原,粪胆素原,d -尿胆素原 ﹡胆素:i -尿胆素,粪胆素, d -尿胆素
2020/4/25
2.胆素原的肠肝循环
肠道中有少量的胆素原(10%-20%)可被肠粘膜细胞 重吸收,经门静脉入肝,其中大部分再随胆汁排入肠道, 形 成 胆 素 原 的 肠 肝 循 环 ( bilinogen enterohepatic circulation)。
粪胆素原↓ 尿胆素原↓ 尿胆红素(+)
2020/4/25
各种黄疸时血、尿、粪中某些指标的改变
检查项目
溶血性黄疸 肝细胞性黄疸 阻塞性黄疸
血清中游离胆红素浓度
↑↑
↑
- 或↑
血清中结合胆红素浓度
-
↑
↑↑
血清胆红素定性试验 间接阳性 双相阳性 直接阳性
尿胆红素定性试验
阴性
阳性
强阳性
尿胆素原含量
↑
↑或 -
尿胆素原↑;尿胆红素(+)
2020/4/25
三、阻塞性黄疸
各种原因引起的胆汁排泄通道受阻,使胆小管和毛细 胆管内压力增大破裂,致使结合胆红素逆流入血, 造成血 清胆红素升高所致。
原因:胆道系统的完全或不完全堵塞 机制:胆道内压增高致: ①毛细胆管和细胆管破裂,胆
红素反流入血;②肝细胞胆汁排泄障碍,胆红素从肝 细胞的窦面质膜反流入血。 特点:血清酯型胆红素↑↑
被吸收的胆素原少量经血液循环入肾随尿排出,氧化成 尿胆素。
2020/4/25
胆 素 原 肠 肝 循 环 的 过 程
胆红素的代谢

胆红素的代谢胆红素是胆色素的一种,它是人胆汁中的主要色素,是人体内血红素的主要代谢产物,是临床上判断黄疸的主要依据,也是肝功能的重要指标。
一.胆红素的正常代谢1.胆红素的来源:1)衰老红细胞的破坏降解:由血红蛋白分子中的辅基—血红素,在肝胆脾和骨髓等网状内皮系统内降解而产生胆红素,约占人体胆红素总量的80%,称主流胆红素2)无效红细胞生成:即在造血过程中,骨髓内作为造血原料的血红蛋白或血红素,在未成为成熟红细胞成分之前有少量分解而成3)其他含血红素辅基的蛋白质分解:如肌红蛋白,细胞色素和过氧化物酶等降解产生,后两者约占20%,称为分流胆红素。
2.胆红素在血液中的转运:胆红素是难溶于水的脂溶性物质,在血液中主要以胆红素-清蛋白复合物的形式存在和运输。
正常人每100毫升血浆中的清蛋白能结合34-43umol胆红素,而血浆实际胆红素浓度只有1.70—17.2umol/L.一般情况下,胆红素与清蛋白分子中的第一位点结合,分子比1:1,当胆红素浓度增大,于第二位点结合,就容易被有机阴离子如磺胺类,脂肪酸,胆汁酸,水杨酸等从清蛋白分子里置换出来,增加透入细胞的可能性。
临床发生高胆红素血症时,这些药物应慎用。
3.胆红素在肝细胞内代谢过程(1)摄取:肝细胞摄取胆红素的有效性取决于1)血窦面肝细胞膜上的受体蛋白。
胆红素-清蛋白复合物通过肝脏一次,即有40%胆红素脱离清蛋白而被肝细胞摄取。
2)肝细胞胞液中的两种可溶性受体蛋白----Y蛋白和Z蛋白,也称载体蛋白。
Y蛋白与胆红素的亲和力高于Z 蛋白,既能结合胆红素,又可以结合其他有机阴离子如类固醇,磺溴酞钠等。
在胞液中,胆红素与载体蛋白结合成复合物,阻止其回流入血,而增加其摄入的有效性。
(2)转化:肝细胞对胆红素的转化在滑面内质网上进行。
在胆红素尿苷二磷酸葡萄糖醛酸基转移酶的催化下,胆红素迅速与尿苷二磷酸-а-葡萄糖醛酸反应,通过其丙酸基与葡萄糖醛酸结合成极性较强的水溶性结合物—胆红素葡萄糖醛酸单酯和双酯,即结合胆红素。
正常胆红素的代谢
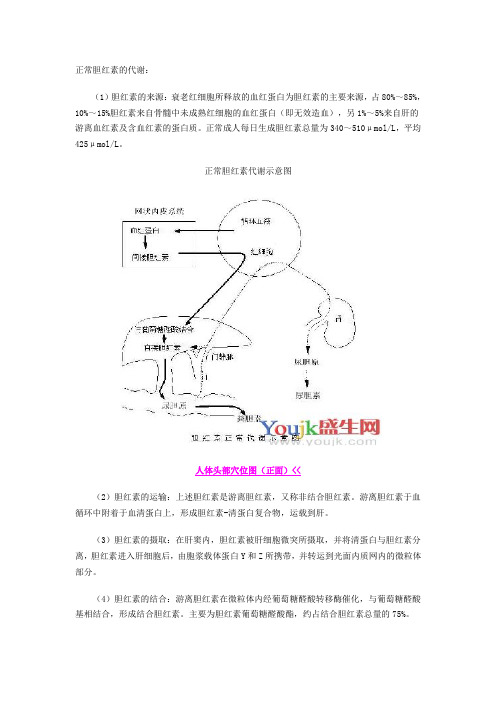
正常胆红素的代谢:
(1)胆红素的来源:衰老红细胞所释放的血红蛋白为胆红素的主要来源,占80%~85%,10%~15%胆红素来自骨髓中未成熟红细胞的血红蛋白(即无效造血),另1%~5%来自肝的游离血红素及含血红素的蛋白质。
正常成人每日生成胆红素总量为340~510μmol/L,平均425μmol/L。
正常胆红素代谢示意图
人体头部穴位图(正面)<<
(2)胆红素的运输:上述胆红素是游离胆红素,又称非结合胆红素。
游离胆红素于血循环中附着于血清蛋白上,形成胆红素-清蛋白复合物,运载到肝。
(3)胆红素的摄取:在肝窦内,胆红素被肝细胞微突所摄取,并将清蛋白与胆红素分离,胆红素进入肝细胞后,由胞浆载体蛋白Y和Z所携带,并转运到光面内质网内的微粒体部分。
(4)胆红素的结合:游离胆红素在微粒体内经葡萄糖醛酸转移酶催化,与葡萄糖醛酸基相结合,形成结合胆红素。
主要为胆红素葡萄糖醛酸酯,约占结合胆红素总量的75%。
(5)胆红素的排泄:可能经高尔基器运输到毛细胆管微突、细胆管、胆管而排入肠道。
但无疑是主动转运、限速和耗能过程。
结合胆红素进入肠腔后,由肠道细菌脱氢的作用还原为尿胆原,大部分随粪便排出,称为粪胆原;小部分回肠下段或结肠重吸收,通过门静脉血回到肝,转变为胆红素,或未经转变再随胆汁排入肠内,从肠道重吸收的尿胆原,有很多部分进入体循环,经肾排出。
(注:专业文档是经验性极强的领域,无法思考和涵盖全面,素材和资料部分来自网络,供参考。
可复制、编制,期待你的好评与关注)。
胆色素的代谢

第四节胆色素的代谢※胆色素的概念:体内铁卟啉化合物的主要分解代谢产物,包括胆红素、胆绿素、胆素原和胆素等。
述:胆色素是体内的代谢废物,主要随胆汁排出体外。
80%的胆色素来源于血红蛋白。
一、胆红素的生成简介:胆红素是人胆汁的主要色素,呈橙黄色。
其具有毒性,可引起大脑不可逆的损害。
但近年来人们发现胆红素具有抗氧化剂作用,可抑制亚油酸和磷脂的氧化,其作用甚至优于维生素E。
1.来源:体内的铁卟啉化合物――血红蛋白、肌红蛋白、细胞色素、过氧化氢酶及过氧化物酶。
※约80%来自衰老红细胞中血红蛋白的分解。
2.部位:肝、脾、骨髓单核-巨噬细胞系统细胞微粒体与胞液中3.过程:血红蛋白→珠蛋白+血红素↓↓氨基酸胆红素述:血红蛋白首先分解为珠蛋白和血红素。
珠蛋白进一步被分解为氨基酸,而再被利用;血红素在血红素加氧酶催化下,转变为胆绿素。
胆绿素在胆绿素还原酶催化下,还原成胆红素。
4.胆红素的性质:亲脂疏水,对大脑具有毒性作用述:胆红素分子的亲水基团包裹在分子内部而疏水基团暴露于分子表面,所以呈亲脂、疏水的性质。
二、胆红素在血液中的运输1.运输形式:胆红素-清蛋白复合体(少部分与α1-球蛋白结合)述:胆红素对血浆清蛋白具有极高的亲和力。
所以,胆红素在血液中主要与清蛋白结合而运输。
此时的胆红素因其必须在加入酒精后才能与重氮试剂起颜色反应,所以被称为自由胆红素或间接胆红素。
胆红素与清蛋白的紧密结合不仅增加了胆红素的水溶性,有利于运输;且还限制了胆红素自由通过各种生物膜,使其不致对组织细胞产生毒性作用。
2.意义:增加胆红素在血浆中的溶解度,限制胆红素自由通过生物膜产生毒性作用。
3.竞争结合剂:如磺胺药,水杨酸,胆汁酸等4.血胆红素述:游离胆红素与胆红素-清蛋白复合体尚未经肝细胞进行生物转化,故称未结合胆红素或血胆红素,它不被肾小球滤过,用普通方法检验正常人尿液,胆红素为阴性反应。
三、胆红素在肝内的转变1.摄取:胆红素自由双向通透肝血窦肝细胞膜表面进入肝细胞2.转运:在胞浆与配体蛋白→内质网3.转化⑴部位:滑面内网质⑵反应:结合反应(主要为结合物为UDP葡萄糖醛酸,UDPGA)⑶酶:葡萄糖醛酸基转移酶⑷产物:主要为双葡萄糖醛酸胆红素,另有少量单葡萄糖醛酸胆红素、硫酸胆红素,统称为结合胆红素⑸葡糖醛酸胆红素的生成胆红素+ UDP -葡糖醛酸↓UDP-葡糖醛酸基转移酶胆红素葡糖醛酸一酯+ UDP+UDP -葡糖醛酸↓UDP-葡糖醛酸基转移酶胆红素葡糖醛酸二酯(幻灯60)+ UDP临床:UDP-葡糖醛酸基转移酶是诱导酶,苯巴比妥等药物能诱导其生成,从而加强胆红素代谢。
胆红素代谢紊乱课件

去除病因
针对引起胆红素代谢紊乱的病因进行 治疗,如肝炎、肝硬化、胆道梗阻等 。
降低血清胆红素浓度
改善肝功能
通过保肝、降酶、利胆等药物治疗, 改善肝功能,促进胆红素代谢。
通过药物、光疗、血浆置换等方法降 低血清胆红素浓度,减轻黄疸症状。
治疗方法
药物治疗
使用保肝、降酶、利胆等药物进 行治疗,如熊去氧胆酸、腺苷蛋
肝细胞性黄疸
由于肝细胞损伤导致胆红 素摄取、转化和排泄能力 下降所致,常见于肝炎、 肝硬化等疾病。
梗阻性黄疸
由于肝内外胆管梗阻导致 胆汁排泄受阻,常见于胆 管结石、肿瘤等疾病。
溶血性黄疸
由于红细胞破坏过多导致 非结合胆红素生成增多, 常见于各种溶血性疾病。
04
胆红素代谢紊乱的治疗与预 防
治疗原则
胆红素代谢的过程
总结词
胆红素在肝脏中经过一系列酶促反应转化为胆汁,胆汁经胆道排入肠道,最终以 粪胆原的形式排出体外。
详细描述
胆红素在肝脏中经过一系列酶促反应转化为胆汁,胆汁经胆道排入肠道,参与脂 类和脂溶性维生素的消化吸收。在肠道中,大部分胆红素被肠道菌群还原为粪胆 原,以粪胆原的形式排出体外。
胆红素代谢的意义
手术。
病例三:胆道梗阻黄疸
总结词
胆道梗阻黄疸是由于胆道梗阻导致胆汁 排泄障碍,胆红素反流到血液中引起的 黄疸。
VS
详细描述
胆道梗阻黄疸患者可出现皮肤、巩膜黄染 ,尿色深黄等症状。同时可伴有右上腹疼 痛、恶心、呕吐等症状。胆道梗阻的原因 有多种,如胆结石、炎症、肿瘤等。治疗 胆道梗阻黄疸的关键是解除梗阻,通常采 用手术或介入治疗的方法。对于恶性梗阻 ,需要进行根治性手术或放化疗。
为主,旨在降低血清胆红素水平,防止胆红素脑病的发生。
新生儿胆红素代谢异常查房

新生儿胆红素代谢异常查房查房目的新生儿胆红素代谢异常查房旨在了解新生儿黄疸的病情变化,评估治疗效果,及时发现并解决潜在并发症,确保新生儿的健康成长。
查房时间2022年X月X日 X时X分查房人员查房医师:XXX参与人员:新生儿病房医护人员查房内容1. 病情概述新生儿胆红素代谢异常是指新生儿体内的胆红素代谢途径出现障碍,导致胆红素水平升高,进而引发黄疸等症状。
胆红素代谢异常可分为两类:一类是胆红素生成过多,另一类是胆红素排泄不畅。
2. 病例分析1. 病例1:男,出生3天,出现皮肤黄染,巩膜无黄染,食欲不振。
实验室检查:总胆红素320μmol/L,直接胆红素80μmol/L,间接胆红素240μmol/L。
诊断为新生儿胆红素代谢异常。
2. 病例2:女,出生5天,出现皮肤黄染,巩膜无黄染,食欲不振。
实验室检查:总胆红素400μmol/L,直接胆红素100μmol/L,间接胆红素300μmol/L。
诊断为新生儿胆红素代谢异常。
3. 治疗措施1. 病例1治疗:给予酶诱导剂(如苯巴比妥)促进胆红素代谢,同时加强喂养,提高婴儿营养状况。
2. 病例2治疗:给予酶诱导剂(如苯巴比妥)促进胆红素代谢,同时加强喂养,提高婴儿营养状况。
此外,考虑到间接胆红素较高,给予白蛋白输注降低胆红素水平。
4. 病情观察与护理1. 密切观察新生儿黄疸的变化,定期进行皮肤、巩膜黄染的评估。
2. 加强喂养,保证新生儿充足的营养摄入。
3. 注意新生儿大便颜色,观察是否有肝脏酶诱导剂导致的副作用。
4. 定期进行肝功能、胆红素水平等实验室检查,评估治疗效果。
5. 查房总结本次查房了解了新生儿胆红素代谢异常的病情变化和治疗措施,针对病例1和病例2的治疗方案取得了良好的效果。
医护人员要密切观察病情,加强护理工作,确保新生儿的健康成长。
下一步将继续监测胆红素水平,调整治疗方案,降低并发症风险。
查房记录查房记录由查房医师和参与人员共同签字,存档备查。
查房医师(签名):XXX参与人员(签名):注:本查房记录仅供参考,实际治疗请遵医嘱,遵循个体化原则。
胆红素代谢紊乱

小 不能
大
酯性胆红素 直接胆红素, 结合胆红素
结合 迅速直接反应
大 能
无
二 胆红素生成增多的原因及机制 (一)溶血 1.免疫性因素
如异型输血,新生儿溶血,自身免疫性贫血
2.生物性因素 3.化学因素 4.物理因素 5.遗传因素 遗传性球型红细胞增多症 (二)非溶血性因素 少见
遗传性红细胞增多症,是红细胞膜有先天缺陷的一种溶血性贫血,主要表现 为贫血、黄疸、脾肿大,诊断依据是血液中球形红细胞增多。
尿 苷 二 磷 酸 葡 萄 糖 醛 酸
(UDPGA)
第一节 胆红素生成增多
一 胆红素正常生成与来源
(一)来源于衰老的红细胞的胆红素 * 约80%-85%来自衰老红细胞中血红蛋白的分解。
衰老红 细胞
血红 网状内皮 蛋白
细胞
识别 吞噬
珠蛋白
氨基酸
分解或再利用
血红素加单氧酶 血红素
胆绿素
NADPH+H+ 微粒体
运输形式:胆红素-白蛋白复合体 意义:1.胆红素在生理pH情况下显亲脂疏水的性质,可自
由透过细胞膜进入血液,再与血浆白蛋白结合成 复合物转运到肝,加强了血浆对胆红素的运输 2.限制了胆红素通过细胞膜而对组织造成毒害
二 胆红素在血液中的转运障碍
1.血浆白蛋白含量相对或绝对减少 2.白蛋白与胆红素结合还受血浆pH的影响
正常红细胞的形态是呈盘状且中间凹陷的,当红细胞的形态发生改变时可 引起贫血。“遗传性球形红细胞增多症”,就是因为红细胞呈球形,而且这 种病又是遗传性的,故此得名。这种病的遗传方式是男女都可发病,每代都 会有发病者,也就是所谓“常染色体显性遗传”。
正常红细胞的膜上有许多蛋白,它们相互盘绕,像钢筋弹簧一样维持着红 细胞的盘状形态,这样红细胞表面面积较大、变形能力也强。正是由于这个 原因,当血液流经脾脏时,红细胞才能通过变形的方式穿越比它直径小得多 的脾微循环结构。如果红细胞膜蛋白结构或功能有了缺陷,使红细胞变成了 球形,由于表面积减少,变形能力减弱,而脆性随之增加,穿越脾脏毛细血 管时就变得很困难,容易被脾脏破坏。红细胞破坏增多,便导致溶血性贫血。 从红细胞中裂解出的大量血红蛋白分解生成一种叫“胆红素”的物质,可引 起皮肤、巩膜黄染,这种临床表现叫做“黄疸”。脾脏也由于红细胞在此破 坏、刺激增生而越来越大,然后继发脾脏肿大。由此可见,贫血、黄疸、肝 大、脾大是遗传性球形红细胞增多症的四大症状。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
肝脏中结合胆红素↑→肠道中胆素原重吸收↑
但是,血浆结合胆红素不变,尿胆红素阴性。
⑵肝细胞性黄疸(肝原性黄疸)
• 肝脏对胆红素的摄取、转化障碍→血浆游 离胆红素↑ • 肝内毛细胆管破裂,结合胆红素返流入血 →血浆结合胆红素↑→尿胆红素阳性
• 尿胆素原、尿胆素 不确定
肝脏对胆红素的摄取、转化障碍→血浆游离胆红素↑;同时: 肝内毛细胆管破裂,结合胆红素返流入血→血浆结合胆红素↑→尿胆红素阳性
三种黄疸的临床检验特征
类型 血胆红 总量 素 直接 间接 尿三胆 尿胆红 素 尿胆素 原 尿胆素 正常 <1mg/dl 0~ 0.2mg/dl <1mg/dl - 少量 少量 溶血性黄 肝细胞性黄 阻塞性黄疸 疸 疸 >1mg/dl >1mg/dl >1mg/dl - ↑↑ - ↑ ↑ ↑ ↑ ++ 不一定 不一定 ↑↑ - ++ ↓ ↓
ห้องสมุดไป่ตู้
粪便 颜色
黄褐色
加深
变浅或正常 变浅或陶土 色
⑴溶血性黄疸(胆色素来源增多) ⑵肝细胞性黄疸(去路受阻)
⑶阻塞性黄疸(去路受阻)
⑴溶血性黄疸(肝前性黄疸)
• 溶血→血浆游离胆红素↑
• 肝脏中结合胆红素↑→肠道中胆素原重吸收 ↑→尿胆素原↑→尿胆素↑
但是,血浆结合胆红素不变,尿胆红素阴性
结合胆红素
溶血→血浆游离胆红素↑ →尿胆素原↑→尿胆素↑
重氮试剂间接、直接反应双阳性;尿胆素原、尿胆素 不确定
⑶阻塞性黄疸(肝后性黄疸)
• 胆管阻塞破裂→血浆结合胆红素↑→尿胆红 素阳性 • 肠道中胆素原生成、重吸收减少→尿胆素 原、尿胆素↓
• 游离胆红素不变;尿三胆
1、胆管阻塞破裂→血浆结合胆红素↑→尿胆红素阳性 2、肠道中胆素原生成、重吸收减少→尿胆素原、尿胆素↓ 3、重氮试剂间接、直接反应双阳性;游离胆红素不变
胆红素的异常代谢
来源增多、去路受阻 血浆胆红素浓度升高 高胆红素血症
黄疸
1、胆红素(橙黄色)+弹性蛋白 组织黄染
巩膜、皮肤、黏膜
2、根据血浆胆红素浓度,黄疸程度: — 隐性黄疸(1.0~2.0mg/dl) — 显性黄疸(> 2.0mg/dl)
黄疸的种类
根据胆红素代谢异常(胆色素来源增多或去路受阻)环节 分为:
