药疹的发病机理
药疹考试题及答案

药疹考试题及答案一、单选题(每题2分,共20分)1. 药疹最常见的类型是:A. 荨麻疹型B. 麻疹型C. 固定型D. 紫癜型答案:C2. 药疹的发病机制主要是:A. 变态反应B. 直接毒性作用C. 免疫复合物沉积D. 细胞凋亡答案:A3. 以下哪种药物最容易引起药疹:A. 抗生素B. 非甾体抗炎药C. 抗癫痫药D. 利尿剂答案:A4. 药疹的诊断主要依据:A. 临床表现B. 实验室检查C. 过敏原检测D. 皮肤活检答案:A5. 药疹的治疗原则不包括:A. 停用可疑药物B. 对症治疗C. 预防感染D. 长期使用激素答案:D6. 以下哪种情况不属于药疹的诱发因素:A. 药物剂量过大B. 药物疗程过长C. 患者年龄过大D. 患者存在其他疾病答案:C7. 药疹的预防措施不包括:A. 询问药物过敏史B. 避免使用已知过敏药物C. 减少药物剂量D. 定期监测肝肾功能答案:C8. 以下哪种药物不属于药疹的常用治疗药物:A. 抗组胺药B. 糖皮质激素C. 抗生素D. 免疫抑制剂答案:C9. 药疹的临床表现不包括:A. 皮疹B. 瘙痒C. 疼痛答案:C10. 药疹的预后因素不包括:A. 药物种类B. 药物剂量C. 患者年龄D. 患者性别答案:D二、多选题(每题3分,共15分)1. 药疹的常见类型包括:A. 荨麻疹型B. 麻疹型C. 固定型E. 红斑型答案:ABCDE2. 药疹的临床表现可能包括:A. 皮疹B. 发热C. 淋巴结肿大D. 肝肾功能异常E. 休克答案:ABCDE3. 药疹的诊断依据包括:A. 临床表现B. 药物使用史C. 过敏原检测D. 皮肤活检E. 实验室检查答案:ABCDE4. 药疹的治疗措施包括:A. 停用可疑药物B. 对症治疗C. 预防感染D. 使用激素E. 免疫抑制剂答案:ABCDE5. 药疹的预防措施包括:A. 询问药物过敏史B. 避免使用已知过敏药物C. 减少药物剂量D. 定期监测肝肾功能E. 患者教育答案:ABDE三、判断题(每题2分,共20分)1. 药疹是一种常见的药物不良反应。
药疹寻麻疹

3. 特殊类型荨麻疹
-
8
二 :药疹
首先明确: 药物不良反应(adverse drug reaction,ADR)? 药疹(drug eruption)?
-
9
一)病因及发病机制
1、病因 临床上常引起药疹的药物有: ①抗生素类: ②解热镇痛类: ③磺胺类 ④镇静安眠药及抗癫痫药 ⑤其它:异种血清制品、呋喃唑酮及某些中草 药等亦可引起药疹。
代谢
主要作用是调节糖、 脂肪和蛋白质
盐类激素:以醛固酮为代表
主要调节水盐代谢
性激素:主要分泌去氢异雄酮(DHEA)
其次为少量雄烯二酮和睾酮
-
22
肾上腺糖皮质激素的发展史及应用现状
• 1935年 分离出天然糖皮质激素---可的松
• 1944年 合成糖皮质激素用于临床
• 1948年 Phillip Hench(美国风湿病学家)将可的松(当
•
时叫做化合物 E)第一次用于治疗一名29岁有4
•
年病史的活动性类风湿关节炎的女性患者获得
•
ቤተ መጻሕፍቲ ባይዱ
非常好的疗效
• 1949年 Hench首次发表了糖皮质激素治疗的病 案报道,
•
并于1950年与其他研究者一起共同获得了生理
•
学和医学诺贝尔奖
• 1950年后,通过对天然皮质激素的化学修饰,产生了各
-
11
变态反应型
药物过敏反应的临床表现
第Ⅰ型
过敏性休克、荨麻疹及血管性水肿等
第Ⅱ型
溶血性贫血、粒细胞减少及血小板减少性紫癜等
第Ⅲ型 、
血清病样综合征、血管炎及迟发性荨麻疹等,患者可有关节 炎、肾炎及发热
第Ⅳ型
药疹课件

山西医科大学皮肤性病学教研室
甄
莉
【定义】
药疹也称药物性皮炎,是药物通过各 种途径进入人体后引起的皮肤、黏膜的
炎症反应,严重者尚可累及机体其他系
统。
【病因】
易引起致敏的药物
⑴、抗生素 ⑵、解热止痛药 ⑶、镇静催眠药、抗癫痫药 ⑷、抗痛风药 ⑸、异种血清制剂及疫苗 ⑹、中药
【发病机理】
1、非变态反应
Ⅰ变态反应 Ⅱ变态反应 Ⅲ变态反应 Ⅳ变态反应
2. 变态反应
变态反应型药疹的特点:
①只发生于少数过敏体质者,多数人不发病;
②病情轻重与药物的药理、毒理作用、剂量无相关性,
高敏状态下,甚至极小剂量的药物亦可诱发严重的
药疹; ③有一定的潜伏期,初次用药4-20天发病,再次用药 数分钟至24小时内发病; ④临床表现复杂,皮损呈多种类型;
–全身弥漫潮红、肿胀,伴糜烂和渗出
–2-3周,全身鳞片状、落叶状脱身症状
剥脱性皮炎性药疹
【诊断】
1、明确的服药史 2、有一定的潜伏期 3、皮疹突然发生,多对称分布,很快 遍布全身 4、皮损形态与药物有一定的关系 5、排除具有类似皮损的其他皮肤病及发疹 性传染病 6、药物过敏试验
【治疗】
治疗原则 ⑴停用一切可疑致敏药物及结构相似药物 ⑵促进体内致病药物排出 ⑶应用抗过敏药和解毒药 ⑷预防和控制继发感染 ⑸支持疗法
治疗
1、内用药物
2、外用药物
【预防】 1、询问药物过敏史 2、避免滥用药物 3、按规定皮试 4、已确诊的致敏药物应记入病历并嘱病 人牢记
–表现与急性荨麻疹相似,但持续时间更
长 –可伴有血清病样症状
• 3、猩红热型药疹、麻疹型药疹
–类似麻疹和猩红热,但瘙痒明显 –全身症状轻
药疹如何处理

药疹如何处理*导读:药疹又称药物性皮炎,是药物通过内服、注射、吸入、外用等途径进入人体,在皮肤粘膜上引起的皮疹,严重时可累及多系统。
其发病机理多半为变态反应所致,其它机理有毒性反应,过量反应,副作用及特异质等。
……药疹病人主要有以下特征:1.固定型药疹此种最常见,常由磺胺、解热镇痛类、吡唑酮类及四环素类引起。
病人表现为圆形或椭圆形的水肿性紫红斑,一个或多个,边界清楚。
发于口腔、外生殖部位者,常发生糜烂、疼痛。
停药1—2周后消退,留灰黑色色素沉着斑,可长时间不退。
再服该药时,可在原处及他处出现紫红斑。
皮肤损害多见于口唇、口周围、龟头、肛门等皮肤粘膜交界处。
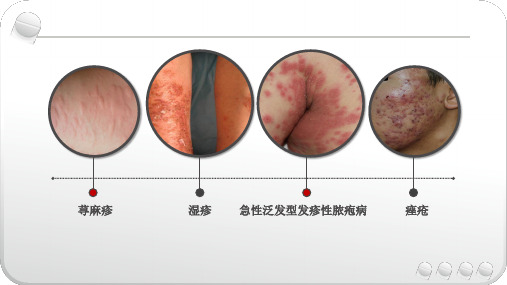
2.荨麻疹型药疹症状与荨麻疹相似,可同时伴有发热、关节疼痛、淋巴结肿大、血管性水肿等症状。
常见药物有青霉素类、破伤风、抗毒素等血清制剂、痢特灵及水杨酸盐等。
3.发疹型药疹此类型较为常见。
常见药物有磺胺类、巴比妥类、青霉素类、链霉素、氨基比林等吡唑酮类药物。
表现为麻疹样,红色针头至米粒大小斑疹或斑丘疹,对称分布,以躯干为多;或表现为猩红热样,从面部向下发展,红斑相互融合,皱褶部及四肢屈侧尤为明显。
本型药疹一般情况较好,无麻疹或猩红热的其他症状。
4.表皮坏死性松解型药疹较少见,常见药物有安乃近、氨基比林等吡唑酮类、磺胺类、巴比妥类及青霉素等。
起病急,病情凶猛,广泛皮肤红斑大小不一水疱,疼痛,皮肤易于剥脱而露出鲜红糜烂面,部分皮肤呈烫伤样,口腔、眼、鼻、胃肠道等粘膜及外生殖器皆可受累。
伴有高烧,有时伴有严重的继发感染、肝肾损害、电解质紊乱或内脏出血等症状。
5.剥脱皮皮炎型药疹又称红皮病性药疹,较少见。
常见药物有巴比妥类、磺胺类、氨茶砜、青霉素类、对氨基水杨酸钠及重金属制剂等。
药疹多发生于长期用药的病人,潜伏期一般在20天左右,初发皮疹表现为发疹型皮疹,逐渐发展至全身皮肤弥漫性潮红、肿胀、渗液、脱屑呈鳞片状或落叶状,手足部可呈破手套及破袜套样脱屑,头发、指(趾)甲可脱落,可累及口腔、眼粘膜,常伴高热、寒战、全身淋巴结肿大、肝脾肿大、白细胞增高,易继发皮肤及支气管炎、肺感染等。
药疹(药物性皮炎)
厚痂护理
可以选择用石蜡油软 化后清除,也可选择用 生理盐水或高锰酸钾
溶液进行清洗
由于患者渗血、渗液较多,外用 药膏容易引起厚痂,而痂皮下有 较多的渗液及分泌物,有恶臭,而
且会影响药物的吸收
08 小结
小结
1
能引起药疹(药物性皮炎)的药物种类较多
直接杀死靶细胞
单个核细胞活化、浸润
过敏反应:局部组织损伤
3.变态反应性药疹的特点
只发生于少 数过敏体质
者
抗过敏药和 糖皮质激素
有效
病情的轻重≠药 物的药理及毒 理作用、剂量
有交叉过敏或 多价过敏现象
3.变态反应性药疹的特点
临床表现复杂,皮 损形态各异,同种 药物致敏同一患者 在不同时期可发生
不同类型药疹
安全性高准确性低。
嗜碱性粒细胞脱颗粒试验 放射变应原吸附试验 组胺游离试验 淋巴细胞转化试验 巨噬细胞游走抑制试验 药物诱导淋巴细胞刺激试验 琼脂弥散试验
05 诊断
诊断
02
潜伏期
01
用药史
03
典型临床表现
06 治疗
治疗方法
一般治疗
局部护理
系统药物治疗
其他治疗
治疗目的与关键
人血丙种免疫球蛋白、免疫吸附、血浆 置换。
07 护理
护理诊断
1 皮肤完整性受损 与疾病所致的皮肤破损有关 2 体温过高 与感染和药物热有关 营养失调,低于机体需要量:与发热、表皮剥脱
3
消耗增加及食欲下降有关 4 知识缺乏 缺乏药物致敏知识 5 有感染的危险 与皮损面广、表皮脱落、机抵抗力下降有关
非甾体抗炎 镇痛药
药疹(Drug Eruption)

3 引起药物
多由青霉素、头 孢菌素、痢特灵及血 清制品
(三) 麻疹样或猩红热样药疹
(Morbilliform Drug Eruption and Scarlatiform
Drug Eruption)
1、皮疹特点
为散在或密集、针头 至米粒大、对称分布的 红色斑疹或斑丘疹 ,融 合成片或弥漫性,类似 麻疹或猩红热;
较少情况下也可由别嘌呤、米诺环素、 钙通道抑制剂及雷尼替丁等引起。
• 临床特征为发热、皮损、淋巴结肿大、 血液学异常及器官受累。
• 早期皮损可表现为面部、躯干上部及 上肢的麻疹样皮损,可演变为剥脱性 皮炎样皮损,因毛囊水肿明显而导致 皮损浸润变硬。面部水肿具特征性, 真皮浅层水肿可导致水疱形成,也可 出现无菌性脓疱及紫癜。
(一)固定型药疹 (Fixed Drug Eruption)
1 皮疹特点
为圆形水肿 性紫 红色斑疹,边 界清
楚,单个或数个常
为一个;
固定型药疹
2 部位
口唇、外生殖器等 皮肤粘膜交界处,手 足背及躯干也常发生;
3 自觉症状
瘙痒
固定型药疹
4 皮疹消退后遗留 色素沉着,不易 消退;
5 再用相同 药物 则在原部位发生 同样皮疹;
嗜碱性粒细胞脱颗粒试验 放射变应原吸附试验 体外淋巴细胞转化试验
治疗(Treatment)
1 治疗原则 停、排、抗、支、 防
(1)停用一切可疑致病药物; (2)加速体内药物排泄; (3)抗过敏; (4)加强支持疗法; (5)防止继发感染和治疗并发症。
2 轻型药疹
(1) 5%葡萄糖
500m1
维生素C
2、部位:
全身泛发,对称分布;
2 自觉症状 瘙痒、皮肤灼热、或发热全身症状;
药 疹

药疹药疹又称药物性皮炎,是药物通过口服、外用和注射等途径进入人体而引起的皮肤黏膜的急性炎症反应。
相当于祖国医学“药毒”的范畴。
中医学认为本病总由禀赋不耐,邪毒侵犯所致。
根据患者体质、病邪性质及疾病病程的不同又有湿毒蕴肤、热毒入营、气阴两虚之分。
现代医学认为几乎所有的药物都有可能引起药物性皮炎,但最常见的有抗生素类、磺胺类、解热镇痛药、巴比妥类、安眠药及各种预防接种的生物制品。
近年来也有较多关于中药中成药引起的药疹的报道。
一、发病机制:药疹的发病机制复杂,可通过变态反应或非变态反应性机制发生。
1.变态反应:多数药疹由变态反应机制引起。
一般变态反应性药疹的发生机制有四种类型,不同类型引起不同的临床表现:不同类型药疹临床表现变态反应性药疹的共同特点有:①仅少数具有过敏体质者发生,多数人不发生反应;②病情轻重与药物的药理及毒理作用、剂量无关;③有潜伏期,初次用药约4~20天后出现临床症状,已致敏者如再次服药,则数小时内即可发生;④临床表现复杂,皮损多样,但对于某一患者而言常以一种表现为主;⑤存在交叉过敏及多价过敏;⑥停止使用致敏药物后病情常好转,糖皮质激素治疗有效。
2.非变态反应:如阿司匹林可诱导肥大细胞脱颗粒释放组胺引起荨麻疹;甲氨喋呤引起口腔溃疡、出血性皮损及白细胞减少等。
3.蓄积作用如碘化物、溴化物可引起痤疮样皮损,砷剂引起的色素沉着等。
二、临床表现本病表现复杂,基本具有以下特征:1.发病前有用药史。
2.有一定潜伏期,第一次发病多在用药后4-20天内,重复用药常在24小时内发生,短者甚至在用药后瞬间或数分钟内发生。
3.突然发病,自觉灼热瘙痒,重者伴有发热、倦怠、纳差、大便干燥、小便黄赤等全身症状。
4.皮损形态多样,颜色鲜艳,分布常为全身性、对称性,可泛发或仅限于局部。
三、常见类型:1.猩红热型或麻疹型药疹较为常见,皮损呈鲜红色斑或米粒大小的红色斑疹,密集、对称分布,以躯干部为主,粘膜、掌跖也可累及。
药疹考试题及答案

药疹考试题及答案药疹,又称药物性皮炎,是药物不良反应的一种表现形式,主要表现为皮肤上出现红斑、丘疹、水疱等皮损。
了解药疹的相关知识对于医学专业人员和患者都非常重要。
以下是一套关于药疹的考试题及答案,供参考。
一、选择题1. 药疹最常见的类型是:A. 荨麻疹型B. 麻疹型C. 固定型D. 湿疹型答案:C2. 药疹的发病机制主要是:A. 药物直接刺激皮肤B. 药物引起的过敏反应C. 药物引起的感染D. 药物的副作用答案:B3. 以下哪项不是药疹的常见症状?A. 皮肤瘙痒B. 皮肤红肿C. 皮肤干燥D. 皮肤脱屑答案:C4. 药疹的诊断主要依据:A. 实验室检查结果B. 皮肤活检C. 患者的用药史和临床表现D. 患者的家族史答案:C5. 治疗药疹的首选措施是:A. 立即停用可疑药物B. 使用抗生素C. 使用激素类药物D. 使用抗过敏药物答案:A二、简答题6. 简述药疹的预防措施。
答案:药疹的预防措施主要包括:仔细询问患者的用药史,避免使用已知过敏的药物;合理使用药物,避免不必要的药物联合使用;在用药过程中密切观察患者的皮肤反应,一旦发现异常立即停药并进行处理。
7. 描述药疹的临床表现。
答案:药疹的临床表现多样,常见的有:皮肤出现红斑、丘疹、水疱、大疱等皮损;皮损可伴有瘙痒、灼热感或疼痛;皮损可局限于某一部位或泛发全身;严重者可伴有全身症状,如发热、乏力等。
三、案例分析题8. 患者,女性,30岁,因感冒服用阿莫西林后出现全身散在的红斑和丘疹,伴有瘙痒。
请分析可能的诊断及处理措施。
答案:根据患者的临床表现和用药史,可能的诊断为阿莫西林引起的药疹。
处理措施包括:立即停用阿莫西林,给予抗过敏药物如抗组胺类药物减轻症状,必要时使用激素类药物控制炎症反应;密切观察患者的病情变化,必要时进行皮肤科会诊。
以上考试题及答案仅供参考,实际考试内容可能有所不同。
希望这些内容能够帮助考生更好地复习和准备药疹相关知识。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
药疹的发病机理和防治方法按照WHO国际药物监测合作中心的规定,药物不良反应(adverse drug reaction,ADR)是指在疾病的预防、诊断、治疗或功能恢复期,所用药物在正常用量情况下引起的一种有害且非预期的反应。
由用药不当所引起的反应,如用错药物及剂量、滥用药物、自杀性过量服药等不包括在内。
我国所制定的《药品不良反应监察报告制度》(草案)中明确规定不良反应的具体范围为:①所有危及生命、致残直至丧失劳动能力或死亡的不良反应;②新药投产使用后所发生的各种不良反应;③疑为药品所引致的畸形、突变、癌变;④各种类型的过敏反应;⑤非麻醉药品产生的药物依赖性;⑥疑为药品间互相作用导致的不良反应;⑦其他一切意外的不良反应。
药疹(drug eruption)则是主要发生在皮肤及(或)黏膜上的药物不良反应,故亦称药物性皮炎(dermatitis medicamentosa) 或称为皮肤药物反应(cutaneous drug reactions,CDR),即药物通过内服、注射、吸入、灌肠、栓剂使用,甚至通过破损皮肤等途径进入人体后,在皮肤粘膜上引起的炎症性皮疹,严重者尚可累及机体的其他系统。
据统计,药疹占ADR的1/4-1/3,新加坡卫生部药物警戒权威机构统计2003年药疹占ADR中46﹪。
药物不良反应由来已久,但在20世纪后期以来,医药学高度发达,表现得更为突出。
不但发病率逐渐增多,新型的药物反应也在不断的出现。
因此,ADR是一类不断发展的疾病,需要我们更多的去认识。
皮肤是ADR中最常累及的器官,药疹在ADR中最为常见,波士顿药物监测协作组在37000名住院患者中统计医院常用药物的药疹发生率为2%。
Hunziker等(1997)报告了瑞士3家医院1974-1993年20年中药疹患者数,在48005住院患者中有1317人(2.7%)发生过药疹。
最常见的致病药物为青霉素及磺胺类,最常见的反应类型为斑丘疹形皮疹(91.2%)及荨麻疹形皮疹,与上述波士顿调查结果相似。
而在法国,一项大规模研究报告在住院病人中,药疹发病率约0.5﹪,外科病人中则为0.01﹪。
但仅有约55﹪患者可确定药疹的发生与一种特别的药物有关。
在临床表现中,主要为单纯的发疹型(75-95﹪)及荨麻疹型(5-6﹪)。
严重的药疹比较少见,Roujeau等(1990)及Schof等(1991)分别报告了在法国和德国所作的5年基于人口调查的回顾性研究,表明中毒性表皮坏死松解症(toxic epidermal necrolysis,TEN)发生率在法国为1.2/100万,在德国为0.93/100万。
Rzany等(1996)通过前瞻性研究,发现Stevens-Johnson综合症(SJS)、TEN、SJS/TEN重叠)发生率在德国为1.53/100万。
Chan等(1990)报告了美国部分城市1972—1986年严重药疹发生率,在20~64岁组为1.8/100万,而20及65岁组则分别为7/100万及9/100万,最常见的致病药物为苯巴比妥、呋喃妥英、复方磺胺甲恶唑、氨苄西林及羟氨苄西林等。
上海市几所大医院皮肤科协作先后对1949-1954年的20万、1955-1958年的28万及1982-1986年的38万门诊初诊患者皮肤情况进行统计分析,其中药疹在初诊患者中的比数分别占0.5%、1.2%及2.37%。
【病因及发病机制】(一)病因20世纪60年代初,上海华山医院皮肤科统计的致病药物主要有4大类:以磺胺类占首位(21.6%),其余依次为阿司匹林、安乃近为首的解热镇痛剂(14.3%),青霉素为首的抗生素制剂(12.3%)及苯巴比妥为首的镇静安眠剂(11%)。
到90年代初统计则以抗生素类占首位(25%),而其中以头孢菌素占多数;抗痛风药(别嘌呤醇)与抗生素类并列(25%),其余依次为解热镇痛剂(19.2%)、镇静抗惊厥剂(13.5%)及磺胺类(11.5%)后者均为复方新诺明SMZ+TMP)。
这与60年代初的统计有了较大变化。
除上述几大类,报道较多的还有痢特灵、非类固醇抗炎剂、噻嗪类、普鲁卡因、免疫抑制剂、抗癌药及血清生物制品等。
中草药制剂诱发的药疹及其他不良反应相对较少。
黄进华等选定1991-2002年《中华皮肤科杂志》等专业杂志作为资料来源,在共 3 285 例药疹中,致敏药物所占比例如下:抗生素类药物42. 25 %(1 388 例) ,解热镇痛类17. 32 %(569 例) ,磺胺类7. 76 %(255 例) ,镇静安眠及抗癫痫类 6. 39 %(210 例) ,异种血清及疫苗类 3. 14 %(103 例) ,中药类 4.47 %(147 例) ,别嘌呤醇5. 63 %(185 例) ,喹诺酮类2. 41 %(79 例) ,其它10. 62 %,(349 例) 。
常见引起不同类型药疹的药物见表1。
表一:引起药疹的常见药物药疹类型常见药物大疱性表皮松解型药疹苯妥英钠、非甾体抗炎药、别嘌呤醇、磺胺、呋喃坦啶、柳氮磺胺吡啶、青霉素、链霉素、阿莫西林、盐酸哌唑嗪、噻苯达唑等剥脱性皮炎型药疹青霉素、磺胺、对氨基水杨酸、砷剂、金化合物、汞制剂、异烟肼、氯磺丙舒、酚噻嗪等多形红斑型药疹青霉素、氨苄青霉素、链霉素、磺胺、柳氮磺胺吡啶、四环素、二甲胺四环素、灰黄霉素、酮康唑、苯妥英钠、酚噻嗪、非甾体抗炎药、氨甲喋呤、炔雌醇、可待因、甲氰咪呱、速尿、别嘌呤醇等麻疹型、猩红热型药疹青霉素、氨苄青霉素、链霉素、四环素、氯霉素、磺胺、灰黄霉素、氨基水杨酸、抗惊厥药、抗组胺药、氯噻嗪、胰岛素、白消安、酚噻嗪类、砜、硫氧嘧啶、别嘌呤醇等荨麻疹型药疹青霉素、氯霉素、链霉素、四环素、磺胺、灰黄霉素、水杨酸盐、酚噻嗪、胰岛素、巴比妥酸盐、吲哚美辛等固定型药疹四环素、二甲胺四环素、磺胺、三甲氧苄氨嘧啶、甲硝唑、口服避孕药、巴比妥酸盐、水杨酸盐、非那西汀、酚噻嗪、安替比林、奈普生、导眠能、安眠酮、金、奎尼丁等湿疹型药疹胂凡纳明、氯丙嗪、异丙嗪、氯噻嗪、水合氯醛、眠尔通、新霉素、青霉素、链霉素、磺胺、庆大霉素、卡那霉素、普鲁卡因、雷锁辛、维生素B1、碘化物、氯磺丙脲、甲苯磺丁脲、氨茶碱等紫癜型药疹抗生素类、巴比妥类、非甾体抗炎药、利尿药、奎宁等痤疮型药疹皮质激素、口服避孕药、雄激素、苯妥英钠、异烟肼、氟哌啶醇等脓疱型药疹大环内酯抗生素、β-内酰胺抗生素、某些生物制剂如粒细胞、巨噬细胞集刺激因子等第Ⅰ型过敏性休克、荨麻疹及血管性水肿等第Ⅱ型溶血性贫血、粒细胞减少及血小板减少性紫癜等第Ⅲ型血清病样综合征、血管炎及迟发性荨麻疹等,患者可有关节炎、肾炎及发热第Ⅳ型接触性皮炎型或湿疹型药疹、麻疹样型药疹及剥脱性皮炎等肉芽肿反应局部使用金属,注射一些填充物质如矿物油、透明质酸酶等可引起肉芽肿反应。
长期用溴剂者可发展成肉芽肿样损害。
光敏反应光敏感性皮炎型药疹等2、非免疫性反应机制某些药物本身固有的药理学作用、毒性作用、生态失衡及酶系统的干扰等,都可能引起皮肤病变,有以下几种机制:(1)免疫效应途径的非免疫性活化某些药物如吗啡、可待因可直接使肥大细胞释放组胺,引起荨麻疹、血管性水肿等,有些药物(如阿斯匹林及其它非甾体类抗炎药)改变花生四烯酸的代谢途径,即抑制环氧化酶,使花生四烯酸产生前列腺素减少;(2)药物蓄积或过量,如长期服用阿的平引起全身皮肤黄染,服用白血宁(氨喋呤)常引起皮肤出血;(3)药物的副作用及生态失衡,如细胞毒药物引起脱发,应用广谱抗生素可发生皮肤黏膜念珠菌病;(4)药物间的相互作用,可促进或抑制其它药物的排泄或降解;(5)药物可以引起已存在的皮肤病激发如β-阻滞剂可引发银屑病样皮炎。
3、影响因素(1)制剂如油剂青霉素较水剂青霉素容易致敏;非结晶型胰岛素较结晶型胰岛素容易致敏,据分析这种情况可能与其赋形剂有关。
事实上,几乎所有的制剂多含有多种不同的赋形剂或添加剂,其中诸如某些色素、香料、高分子油脂、溶媒等都有可能成为致敏因素如1937年美国市场上出售一种磺胺制剂,用二乙烯乙二醇(diethyeneglycol)作溶媒,结果不少服用者因此而致死;在加拿大有100多种药物含有可诱发哮喘的酒石黄(tartragine)作为着色剂。
药物制剂中因制作工艺问题可能混入某些杂质,亦可能成为引发ADR潜在因素,如青霉素反应之多,有认为与其含有蛋白性杂质有关。
(2)给药途径一般而论,药物外用比内服比较容易引起反应,如磺胺类、抗组胺类药物即有此情况;注射比口服较易引起反应,如抗生素类。
皮肤试验(划痕、皮内)、眼结膜滴药可引起过敏性休克等严重反应。
药物的局部外用引起的局部皮肤反应统称为接触性皮炎,但也偶有因药物吸收而以前全身性甚至是严重的药疹。
(3)用量与疗程用药剂量过大可能引起ADR甚至致死。
20世纪五六十年代曾采用“短程锑剂疗法”治疗日本血吸虫病,将1个月的剂量集中在3-7天内用完,在治疗中产生大量的药疹,发生率高达30—40%,显然与用量过大有关。
一些药物即使有毒性,但若患者因治疗需要而必须长期用药,如一些癌症患者接受化疗药物,因长期应用而引起各种不良反应者相当多见。
此外,对于有过敏体质的人,同一种药物的频繁反复使用,或几种药物的联合应用,引发药物反应的可能性势必增加,出现交叉过敏或多元性敏感。
(4)药物化学特性药物的化学结构不同,其致敏性不同,一般而论,高分子量生物制品较低分子量化学药物容易致敏;有机性化学药物较无机性化学药物容易致敏;人工合成药较天然药物容易致敏;重金属盐类药物较轻金属盐类药物容易致敏;在卤素化学药物中,碘化物较溴化物容易致敏,而氯化物则极少过敏。
此外,一种药物导致过敏,并非决定于该药物的全部组成部分,而往往只决定于该药物中某一特定的化学结构,即抗原决定簇(determinant).因此,在一些不同药物之间由于具有相同的抗原决定簇,即可发生交叉过敏(cross-sensitivity),如磺胺类与普鲁卡因,均具有苯胺结构,氯丙嗪与异丙嗪(非那根),均具有酚噻嗪结构。
青霉素与第一代头孢菌素发生交叉过敏率可高达50%以上,而与第二代、第三代发生交叉过敏的概率则明显减少。
(5)体质因素个人有过敏性疾患史者,其药物过敏发生率较无过敏史高4-10倍;亲代有过敏史者,药物过敏发生率较亲代无过敏史者高1倍;有异位素质家族者,其青霉素过敏性休克发生率比无异位素质家族史人群高2-3倍。
此外,营养不良或贫血对一些免疫抑制剂或抗癌药易发生ADR;精神紧张、情绪不佳时,用药易发生不良反应。
(6)外界环境如病毒感染可导致患者对氨苄青霉素发生过敏反应;部分药物用后经日光、紫外线照射后可诱发光毒性和光敏性药疹。
用于静脉滴注的葡萄糖溶液,因真菌、细菌污染,特别在夏季,并非罕见;因保管不善或存放环境不佳而导致药物变质,均应予以注意。
