儿童急性早幼粒细胞白血病
儿童急性早幼粒白血病

靶向治疗药物研究进展及前景展望
靶向治疗药物
如全反式维A酸(ATRA)和砷剂(如 三氧化二砷,As2O3),这些药物能 够针对白血病细胞的特定靶点进行攻 击,减少对正常细胞的损伤。
前景展望
随着对白血病发病机制的深入研究, 未来有望研发出更多高效、低毒的靶 向治疗药物,提高患者的生存率和生 活质量。
著差异。
地域与种族差异
儿童APL的发病率在不同 地域和种族间可能存在一 定差异,但具体原因尚不
清楚。
临床表现与分型
临床表现
儿童APL的临床表现包括发热、贫血、出血、肝脾淋巴结肿大等。此外,患者 还可能出现头痛、呕吐等神经系统症状。
分型
根据FAB分型标准,儿童APL可分为M3a和M3b两个亚型。其中,M3a型以颗 粒增多的早幼粒细胞为主,而M3b型以颗粒减少的异常早幼粒细胞为主。
02
感染
感染是化疗期间最常见的并发 症之一。预防措施包括保持室 内空气流通、注意个人卫生等 ;处理策略包括使用抗生素、 加强支持治疗等。
03
分化综合征
04
使用ATRA和As2O3等诱导分化 药物时,患者可能出现分化综合 征,表现为发热、呼吸困难等症 状。预防措施包括密切观察患者 病情变化;处理策略包括停用相 关药物、给予糖皮质激素等。
遵医嘱用药
按照医生的嘱咐,按时给患儿服用药物, 并注意观察药物的副作用。
康复期管理
定期复查
遵医嘱定期进行血常规、骨髓象等相关检 查,以监测病情恢复情况。
逐步恢复正常生活
根据患儿的康复情况,逐步恢复正常的学 习和生活节奏。
避免接触有害物质
急性早幼粒细胞白血病

4
预后与预防
预后与预防
APL患者的预后因个体差异而异,但总 体来说,APL是一种可以治疗的疾病。 通过适当的治疗,大多数患者可以获 得缓解并长期生存。然而,对于某些 患者来说,APL可能是一种致命的疾病, 特别是当疾病已经发展到晚期时
疗和分子靶向治疗
避免接触可能引起白血病的 化学物质,保持健康的生活 方式等可能有助于降低患白
血病的风险
急性早幼粒细胞白血病是一 种相对较为常见的白血病类 型,其发病机制尚不完全清 楚,但可能与遗传、环境等
因素有关
虽然APL是一种可以治疗的 疾病,但预防仍然是最重要
的策略
-
20XX
感谢您的聆听
ADD YOUR TITLE ADD YOUR TITLE HERE.ADD YOUR TITLE.ADD YOUR TITLE. HERE.ADD YOUR TITLE.ADD YOUR TITLE
67 LOREM
对于APL的预防,目前还没有确切的方 法。但是,避免接触可能引起白血病 的化学物质如苯等可能有助于降低发 病风险。此外,保持健康的生活方式, 如均衡饮食、适量运动、避免过度劳 累等,也可能有助于降低患白血病的 风险
ห้องสมุดไป่ตู้
10 LOREM
5
总结
总结
诊断主要依赖于血液和骨髓 检查,治疗主要包括化学治
急性早幼粒细胞白 血病
1 概述 3 诊断与治疗 5 总结
-
2 病理生理 4 预后与预防
儿童急性早幼粒细胞白血病的治疗进展

儿童急性早幼粒细胞白血病的治疗进展儿童急性早幼粒细胞白血病(Acute Promyelocytic Leukemia,APL)是一种特殊类型的急性白血病,它有其独特的临床和分子特征,并且具有比其他类型的急性白血病更好的治疗预后。
在过去的几十年里,对于儿童急性早幼粒细胞白血病的治疗取得了重大进展。
传统的治疗方案使用了大剂量化疗药物和全身放射治疗,但这些治疗方法具有较高的毒性。
由于APL具有特定的分子标志,即PML-RARα融合基因,这使得科学家们能够开发出特定于APL 的靶向治疗方法。
全反式维甲酸(all-trans retinoic acid,ATRA)是治疗APL的关键药物之一。
ATRA 通过诱导PML-RARα融合基因的分解,从而促进白血病细胞的分化和凋亡。
ATRA与化疗药物联合使用,已经成为儿童急性早幼粒细胞白血病的标准治疗方案,取得了非常好的治疗效果。
这种治疗方法使得大多数患儿可以实现完全缓解,并且预后相对较好。
砷酸三氧化钾(arsenic trioxide,ATO)是用于治疗APL的另一种靶向药物。
ATO能够引起白血病细胞的自噬和凋亡,并且能够在细胞水平上杀灭幼稚白血病细胞。
近年来,ATO已经被广泛应用于APL的一线治疗中,并且在临床实践中取得了非常好的疗效。
ATO与ATRA的联合使用已经成为治疗APL的最佳方案之一。
分子靶向药物和免疫治疗也为儿童急性早幼粒细胞白血病的治疗提供了新的选择。
细胞毒性T淋巴细胞抗原4(CD4)单克隆抗体已经显示出良好的疗效,可以作为维持治疗的一部分。
一些新型的分子靶向药物,如靶向FMS样酪氨酸激酶的多种抑制剂,已经在临床试验中显示出很好的前景。
尽管APL的治疗取得了显著的进展,但仍然存在一些挑战。
一些患儿可能会出现治疗失败或复发,这可能与药物抵抗性或细胞内信号通路的异常有关。
未来的研究需要进一步深入了解病理生理学和分子机制,并探索更有效的治疗策略。
儿童急性早幼粒细胞白血病的治疗取得了巨大的进展,特别是通过靶向治疗和免疫治疗等新的治疗方法。
儿童急性早幼粒细胞白血病的治疗进展

儿童急性早幼粒细胞白血病的治疗进展儿童急性早幼粒细胞白血病(Acute Promyelocytic Leukemia,APL)是一种特殊类型的急性白血病,以早幼粒细胞的增殖和分化障碍为特征。
在治疗过程中,早期幼稚的粒细胞聚集在骨髓,抑制正常造血功能,导致严重的血小板减少和出血倾向。
不幸的是,APL 在早期常常被误诊为其他类型的白血病,延误了治疗的机会。
然而近年来,随着分子生物学、基因治疗和靶向药物的发展,APL的治疗进展呈现出许多新的突破。
APL的治疗策略已经从传统的化疗发展到了全身分子靶向治疗。
APL患者中约90%的病例表现出PML-RARA基因融合,这一融合基因是APL发展的关键驱动因子。
新型靶向药物包括三氧化二砷(ATO)和分子靶向抑制剂等,通过干扰PML-RARA的功能,促进白血病细胞的成熟和凋亡,从而实现治疗目标。
三氧化二砷作为APL病例的首选治疗药物,已经显著提高了患者的存活率和生存质量。
APL的化疗方案也在不断完善和优化。
传统的化疗方案使用细胞毒性药物,如阿糖胞苷和维甲酸,以抑制白血病细胞的增殖。
近年来的研究表明,化疗药物与靶向药物的联合应用可以显著提高治疗效果。
三氧化二砷和维甲酸的联合应用可以增强对白血病细胞的杀伤效果,减少复发率。
化疗方案也在研究中逐渐从传统的病理学治疗向个体化治疗转变,根据患者的基因变异和表达型来选择最佳的治疗方案。
干细胞移植作为APL的最后稳定治疗手段,也在不断改进和创新。
干细胞移植可以有效清除残留的白血病细胞,减少复发的风险,并提供正常造血功能的恢复。
干细胞移植并非所有APL患者的首选治疗方案,而是针对高危患者、复发患者或治疗效果不佳的患者。
近年来,微小残留疾病(MRD)监测的引入,可以更加准确地评估患者的复发风险,并指导干细胞移植的时机和方案选择。
随着分子生物学和基因治疗的进展,儿童急性早幼粒细胞白血病的治疗进展取得了许多新的突破。
靶向药物的应用、化疗方案的优化以及干细胞移植的创新都为APL患者提供了更好的治疗选择和预后。
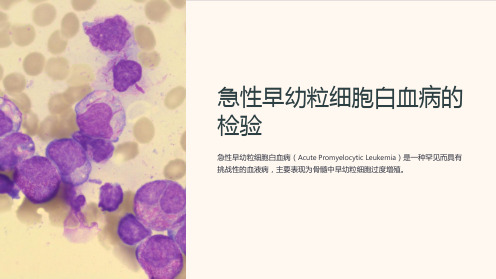
急性早幼粒细胞白血病的检验
急性早幼粒细胞白血病的诊断 方法
诊断急性早幼粒细胞白血病的方法包括骨髓检查、免疫学分析、遗传学检测 和核磁共振成像等。
急性早幼粒细胞白血病的治疗方法
急性早幼粒细胞白血病的治疗方法包括化疗、骨髓移植、靶向治疗和辅助疗法等,个体化治疗可以提高患者的 预后。
急性早幼粒细胞白血病的预后评估
急性早幼粒细胞白血病的预后评估包括评估患者的疾病风险、治疗反应和遗传异常等因素。
急性早幼粒细胞白血病的发病原因多样,常见的包括遗传突变、环境暴露和 染色体异常。
急性早幼粒细胞白包括进行性贫血、多形性皮疹、瘀斑、骨骼疼痛和感染倾向。
急性早幼粒细胞白血病的实验室检查
诊断急性早幼粒细胞白血病需要进行骨髓检查、血液细胞计数、免疫学检测和遗传学分析等实验室检查。
急性早幼粒细胞白血病的 检验
急性早幼粒细胞白血病(Acute Promyelocytic Leukemia)是一种罕见而具有 挑战性的血液病,主要表现为骨髓中早幼粒细胞过度增殖。
急性早幼粒细胞白血病的定义
急性早幼粒细胞白血病是一种罕见但危险的血液疾病,它发生在骨髓中早幼 粒细胞的异常增殖。
急性早幼粒细胞白血病的病因 探讨
儿童急性早幼粒细胞白血病的治疗进展

儿童急性早幼粒细胞白血病的治疗进展儿童急性早幼粒细胞白血病(Acute Promyelocytic Leukemia,APL)是一种罕见但具有高度恶性的白血病类型。
在APL中,白细胞分化异常,导致异常细胞大量聚集并进入血液循环系统,从而导致血液中出现大量不成熟的幼稚粒细胞。
APL的最常见症状包括瘀斑、疲劳、贫血、感染、出血等。
与其他类型的白血病相比,APL的发病率相对较低,但由于其极度恶性和高死亡率,治疗仍然是一个急需解决的问题。
根据当今的治疗方法,APL的治愈率可以高达90%,但仍然有10%的患者由于治疗失败或复发而死亡。
1. 研究进展传统的APL治疗方案为All-Trans Retinoic Acid(ATRA)和化疗药物两种结合治疗。
ATRA作为特殊的维生素A类化合物,可促进白细胞的分化,从而减少幼稚粒细胞的数量。
化疗药物常常包括鞘氨醇和大环素等。
但是,传统治疗具有许多副作用,如毒性作用、感染风险、脑水肿和细胞增殖等。
这些治疗方法也无法治愈所有患者,尤其是那些不能忍受化疗的患者。
为了提高治疗效果并减少副作用,研究人员已经开始探索其他替代治疗方法。
一种有效的替代治疗方法是Arsenic Trioxide(ATO)。
ATO是一种广泛用于非APL患者治疗恶性肿瘤的治疗药物。
与传统治疗不同,ATO的优势在于其可诱导白细胞凋亡。
实践证明,ATO治疗可以显著改善APL患者的前景,并对其生存率产生积极影响。
同时,研究人员也在开发和研究新的分子标记和药物治疗方法。
例如,PLZF-RA Rα融合基因是APL的一个重要分子标记,因此研究人员已经通过基因编辑技术获得了抑制PLZF-RARα的CRISPR/CAS工具。
这种新技术可能为患者提供治疗选择,从而增加治疗效果,改善患者的生存率。
2. 未来的方向在未来,研究人员将继续致力于研究APL的治疗方法,以更好地预防和治疗该疾病。
他们将探索新的分子标记和靶向药物,以及开发有无副作用的替代治疗方案。
儿童急性早幼粒细胞白血病的治疗进展

儿童急性早幼粒细胞白血病的治疗进展儿童急性早幼粒细胞白血病(Acute Promyelocytic Leukemia, APL)是一种罕见但具有挑战性的儿童血液疾病。
这种白血病与早幼粒细胞的异常增殖和分化受到抑制有关,是白血病中的一种亚型,占据儿童白血病中的10%-15%。
随着医学科技的不断发展,儿童急性早幼粒细胞白血病的治疗进展也取得了巨大的成功。
本文将就该疾病的治疗进展进行详细的阐述。
一、传统治疗方法及其不足在过去,儿童急性早幼粒细胞白血病的治疗主要依赖化疗和放疗。
该方法存在的问题主要包括:1.毒副作用大。
化疗和放疗会对患儿的身体造成严重的伤害,包括造血系统、免疫系统、消化系统等的严重不良反应,对患儿的身体造成了很大的压力。
2.复发率高。
传统治疗方法虽然能够在一定程度上控制病情,但是复发的几率很高,给患儿和家人带来了很大的困扰。
3.对正常细胞的伤害。
化疗和放疗无法精准的区分癌细胞和正常细胞,因此会对正常细胞造成损害。
二、新的治疗方法针对传统治疗方法的不足,医学界不断开展研究,探索新的治疗方法,以期提高治疗的有效性,减轻治疗的毒副作用,降低疾病的复发率。
一些新的治疗方法不断涌现,成为儿童急性早幼粒细胞白血病治疗的希望。
1. 靶向治疗靶向治疗是一种通过特定的作用靶点作用于癌细胞的治疗方法。
针对急性早幼粒细胞白血病的特点,科研人员不断开展研究,探索具有针对性的靶向治疗方法。
目前,以靶向治疗为主要特点的黑色素瘤溴化马替尼联合化疗方案已经取得了显著的疗效。
相较传统治疗方法,靶向治疗具有更高的治疗效果,更少的毒副作用,因此备受关注。
2. 免疫治疗免疫治疗是一种通过调节和增强人体免疫系统功能,以增强抗肿瘤能力的治疗方法。
针对儿童急性早幼粒细胞白血病的特点,科研人员探索了一些具有良好疗效的免疫治疗方法。
CAR-T免疫治疗法已经在不少实验室中得到了应用,该方法以其独特的治疗机制和显著的疗效,备受医学界的青睐。
儿童急性早幼粒细胞白血病的治疗进展

儿童急性早幼粒细胞白血病的治疗进展儿童急性早幼粒细胞白血病(AML)是一种白血病亚型,其特点是在骨髓中存在大量五类细胞系发育不良的幼稚髓系细胞,其中早幼粒细胞是最为突出的。
治疗这种疾病的主要手段是化疗和造血干细胞移植,但是由于AML的恶性程度和对治疗的抵抗性,治愈率仍然较低。
在过去几年,随着技术的进步和实验研究的深入,新的治疗方法正在不断出现。
基因突变指向个性化治疗AML患者中存在多种基因突变,其中核心染色体变异往往与白血病的发生和进展有直接关系。
这些基因突变的多样性使得针对AML的治疗方法难以统一,需要个性化治疗。
如今的治疗模式已经从单一化疗向增强化疗和靶向治疗转变。
在2017年美国血液学会年会上,研究者报告了针对一种叫做IDH1突变的蛋白的靶向药物IVAG(AG-120)的临床研究,这种药物可以有效治疗某些AML患者,并且副作用较小。
另外,有研究表明,针对P53突变的靶向治疗可能成为一种新的可行治疗方案。
这些靶向药物的出现为AML的治疗带来了新的机遇。
CAR-T细胞疗法的进展CAR-T(Chimeric Antigen Receptor T cell)细胞疗法是近年来白血病治疗的热门话题。
它通过将人体自身的T细胞改造成携带特定受体的细胞,完成对肿瘤细胞的识别和攻击。
近期,在临床试验中,CAR-T细胞疗法已经被证实对治疗B细胞性白血病的有效性。
而针对AML的CAR-T细胞疗法的研究也在进展中。
研究者证明通过针对CD33抗原的CAR-T 细胞,可以有效杀灭AML细胞,并且这种治疗方式比传统化疗方式更为有效。
因此,针对AML的CAR-T细胞疗法被认为是一种非常有前途的治疗方案。
免疫疗法治疗AML免疫疗法是一种新型的治疗方法,它利用人体的免疫系统来攻击癌细胞。
针对AML的免疫疗法主要包括免疫细胞治疗和免疫调节剂治疗。
免疫细胞治疗包括细胞免疫治疗和抗体治疗,目前代表性的药物有抗CD33抗体疗法、利用人造抗体来激活自然免疫细胞以杀灭肿瘤细胞。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
儿童急性早幼粒细胞白血病临床路径一、儿童急性早幼粒细胞白血病(APL)临床路径标准住院流程(一)适用对象。
第一诊断为儿童急性早幼粒细胞白血病(ICD-10:C92.4,M9866/3)。
(二)诊断依据。
根据《World Health Organization Classification of T umors. Pathology and Genetic of T umors of Haematopoietic and Lymphoid Tissue.》(2008),《血液病诊断及疗效标准》(张之南,沈悌主编,第三版,科学出版社)(一)体检有或无以下体征:发热、皮肤粘膜苍白、皮肤出血点及瘀斑、淋巴结及肝脾肿大、胸骨压痛等。
(二)血细胞计数及分类。
(三)骨髓检查:形态学(包括组化)。
(四)免疫分型。
(五)细胞遗传学:核型分析(t(15;17)),FISH(必要时)。
(六)白血病相关基因(PML/RAR )。
(三)选择治疗方案的依据。
根据《急性早幼粒细胞白血病(APL)治疗的专家共识》(中华医学会血液学分会,白血病学组) , NCCN临床实践指南:急性髓性白血病(2016.V2) 及相关文献选择治疗方案。
注意:应用砷剂(包括亚砷酸和复方黄黛片过程中,需注意监测肝肾心功能和注意每周检测心电图:一旦发现QTc 超过460 ms或在基线水平上增加10%以上者应该减少50%剂量,并密切观察,纠正电解质紊乱,停用可能引起QT间期延长的可疑药物(大环内酯类抗生素、唑类抗真菌药以及抗心律失常药等),并且至少每周复查一次心电图;QTc超过500ms或在基线水平上增加20%以上应该暂时停止给药,并在1-2天后复查心电图;一旦发生扭转型心动过速,应该永久禁用砷剂。
A. 诱导治疗:1.单独使用全反式维甲酸(ATRA)或联合使用柔红霉素(DNR):ATRA:25-30mg·m-2 ·d-1×28-40d;如联合DNR,DNR在ATRA治疗后第4天开始,最大量可达120mg·m-2,至少拆分为3天给予。
2.ATRA联合三氧化二砷(ATO):ATRA:25-30mg·m-2 ·d-1×28-40d;ATO:0.16-0.2mg·Kg-1·d-1×28-35d。
可根据治疗过程中白细胞数量变化适量加用阿糖胞苷(Ara-C)、羟基脲等细胞毒药物。
WBC超过5*109/L者使用羟基脲20-50mg•Kg-1•d-1,3天以上并一直持续到WBC下降到≤10*109/LATRA+ATO治疗过程中WBC≥50⨯109/L者,可同时给予Ara-C 50mg/m2 2小时静滴q12h,直到WBC下降到≤10*109/L。
B. 缓解后巩固治疗:1.有条件进行残留病检测的(白血病相关基因(PML/RARα)的定性、定量)的单位:依据初诊白细胞及残留病检测的结果分组,①低危组:ATRA或/和ATO治疗前外周血WBC<10⨯109/L,而且治疗反应良好(两个巩固治疗后PML-RARA持续阴性);②高危组:ATRA或/和ATO治疗前WBC≥10⨯109/L,或治疗反应不理想(原低危组诱导治疗后未达完全缓解或原低危组病人因巩固治疗2个疗程后PML-RARA未转阴或转阴后连续2次阳性)。
①低危组巩固治疗:1)ATRA 25-30mg·m-2 ·d-1,分2-3次口服;2)复方黄黛片60mg·Kg-1·d-1,分三次口服;第一、二两个巩固治疗每一疗程4周,休息2周;第三、四两个巩固治疗每一疗程3周,休息3周;②高危组巩固治疗:1)ATRA 25-30mg•m-2 •d-1,分2-3次口服,d1-28,d43-70;2)复方黄黛片60mg•Kg-1•d-1,分三次口服,d1-28,d43-70;3)IDA 8mg•m-2 •d-1,QD,d1-3,d43-452.无条件进行残留病检测的(白血病相关基因(PML/RAR )的定性、定量)的单位:可行2-3疗程化疗(可单用蒽环类药物)及1疗程ATO 联合ATRA,可供选择的方案如下:①单用DNR:DNR 40mg·m-2·d-1×3d②单用米托蒽醌(MTZ): MTZ 6-10mg·m-2 ·d-1×3d③ATRA联合ATO:ATRA 25-30mg·m-2 ·d-1×28d,ATO0.16-0.2mg·Kg-1·d-1×28d。
C. 中枢神经白血病(CNSL)的防治:低危组于缓解时行腰穿及鞘内注射一次,若正常,则之后不再行腰穿;高危组于缓解后行腰穿及鞘内注射二次,若正常,则之后不再行腰穿。
确诊CNSL退出本路径。
鞘注方案如下:甲氨喋呤(MTX):年龄<12月6mg,年龄12-36月9mg,年龄>36月12.5mg;Ara-C:年龄<12月15mg,年龄12-36月25mg,年龄>36月35mg;地塞米松(DXM):年龄<12月2.5mg,年龄12-36月2.5mg,年龄>36月5mg。
D. 缓解后维持治疗1.有条件进行残留病检测的(白血病相关基因(PML/RARα)的定性、定量)的单位(每2-3月行骨穿检测):①低危组维持治疗:复方黄黛片3周ATRA 6周复方黄黛片3周ATRA 6周复方黄黛片3周(剂量同上)②高危组维持治疗:共5组,每组由以下治疗组成:1)ATRA 25-30mg•m-2 •d-1,分2-3次口服,d1-21,d43-63;2)复方黄黛片60mg•Kg-1•d-1,分三次口服,d1-21;3)巯嘌呤(6-MP)50mg•m-2•d-1QN, 口服,d29起共8周;4)甲氨喋呤(MTX) 25mg•m-2QW,口服,d29起共8周。
2.无条件进行残留病检测的(白血病相关基因(PML/RARα)的定性、定量)的单位:序贯应用ATO、ATRA+6-巯基嘌呤(6-MP)+甲氨喋呤(MTX)方案,共5周期。
1.(第一个月)ATO 0.16-0.2mg·Kg-1·d-1×28d。
2.(休息半月后接第二个月)ATRA 25-30mg·m-2 ·d-1 d1-14。
6-MP 50mg·m-2 ·d-1,d15-28;MTX 20mg·m-2,d15,22(四)根据患者的疾病状态选择路径。
初治儿童APL临床路径和完全缓解(CR)的儿童APL 临床路径(附后)。
(五)造血干细胞移植指征。
原低危组病人因巩固治疗后PML-RARA未转阴或转阴后连续2次阳性转为高危组者追加两疗程含有蒽环类的高危组巩固治疗(IDA 8mg•m-2•d-1, QD,d1-3 共2个疗程)。
加疗后PML-RARA转阴者继续从头开始高危组维持治疗;不能转阴者应准备造血干细胞移植,移植前采用高危组缓解后治疗2-3轮。
高危组病人巩固治疗后PML-RARA未转阴或转阴后连续2次阳性应准备造血干细胞移植。
初治儿童APL临床路径(2017年版)一、初治儿童APL临床路径标准住院流程(一)标准住院日为40天内。
(二)进入路径标准。
1.第一诊断必须符合儿童急性早幼粒细胞白血病(APL)疾病编码(ICD-10:C92.401,M9866/3)。
2.当患者同时具有其他疾病诊断时,但在住院期间不需要特殊处理,也不影响第一诊断的临床路径流程实施时,可以进入路径。
(三)明确诊断及入院常规检查需3-5天(指工作日)。
1.必需的检查项目:(1)血常规、尿常规、大便常规;(2)肝肾功能、电解质、凝血功能、血型、输血前检查;(3)胸部X线平片、心电图、腹部B超、眼底检查。
2.发热或疑有感染者可选择:病原微生物培养、影像学检查;3.骨髓检查(形态学包括组化)、免疫分型、细胞遗传学、白血病相关基因(PML/RAR )检测。
4.患者及家属签署以下同意书:病重或病危通知书、骨穿同意书、腰穿及鞘内注射同意书、化疗知情同意书、输血知情同意书、静脉插管同意书(有条件时)。
(四)化疗前准备。
1.发热患者建议立即进行病原微生物培养并使用抗菌药物,可选用头孢类(或青霉素类)抗炎治疗,3天后发热不缓解者,可考虑更换碳青酶烯类和/或糖肽类和/或抗真菌治疗;有明确脏器感染患者应根据感染部位及病原微生物培养结果选用相应抗菌药物。
2.对于Hb﹤80g/L,PLT﹤30×109/L或有活动性出血的患者,分别输浓缩红细胞、单采或多采血小板,若存在弥散性血管内凝血(DIC)倾向则PLT﹤50×109/L即应输注单采或多采血小板,并使用肝素等相关DIC治疗药物。
有心功能不全者可放宽输血指征。
3.有凝血功能异常,输相关血液制品。
纤维蛋白原﹤1.5g/L,输新鲜血浆或浓缩纤维蛋白原。
(五)化疗开始于诊断明确第1天。
(六)化疗方案。
可选用下列方案之一进行诱导治疗1.ATRA:ATRA 25-30mg·m-2·d-1×28-40d。
2.ATRA+DNR:ATRA 25-30mg·m-2·d-1×28-40d,DNR 在ATRA治疗后第4天开始,最大量可达120mg·m-2,至少拆分为3天给予。
3.ATRA+ATO:ATRA25-30mg·m-2·d-1×28-40d,ATO 0.16-0.2mg·Kg-1·d-1×28-35d,可根据治疗过程中白细胞数量变化适量加用阿糖胞苷(Ara-C)、羟基脲等细胞毒药物。
(七)治疗后30天内必须复查的检查项目。
1.血常规、肝肾功能、电解质、凝血功能。
2.脏器功能评估,心电图等。
3.骨髓检查(如30天时血液学反应不充分,可延长至出院日之前)。
4.微小残留病变检测(有条件时)。
(八)化疗中及化疗后治疗。
1.感染防治:发热患者建议立即进行病原微生物培养并使用抗菌药物,可选用头孢类(或青霉素类)抗炎治疗;3天后发热不缓解者,可考虑更换碳青酶烯类和/或糖肽类和/或抗真菌药物治疗;有明确脏器感染的患者,应根据感染部位及病原微生物培养结果选用相应抗菌药物。
2. 防治脏器功能损伤:止吐、保肝、水化、碱化、防治尿酸肾病(别嘌呤醇)、治疗诱导分化综合征(地塞米松)、抑酸剂等。
3.成分输血: 适用于Hb﹤80g/L,PLT﹤30×109/L或有活动性出血的患者,分别输浓缩红细胞、单采或多采血小板,若存在DIC倾向则PLT﹤50×109/L即应输注血小板并使用肝素等DIC治疗药物。
