老年人心肌梗死发病机制
心梗是什么原因造成的呢?

心梗是什么原因造成的呢?心脏问题近年来已经越来越影响人们的生活了,因为这种疾病的致死率非常高,能够给患者带来较大的创伤,而且心脏疾病的发病没有任何规律可言,患者必须时刻保持警惕。
其中,心梗是一种流行于中老年人的一种病症,危害极大,下面就来看看心梗是什么原因造成的呢?急性心肌梗死是冠状动脉急性、持续性缺血缺氧所引起的心肌坏死。
临床上多有剧烈而持久的胸骨后疼痛,休息及硝酸酯类药物不能完全缓解,伴有血清心肌酶活性增高及进行性心电图变化,可并发心律失常、休克或心力衰竭,常可危及生命。
本病在欧美最常见,美国每年约有150万人发生心肌梗死。
中国近年来呈明显上升趋势,每年新发至少50万,现患至少200万。
★1.过劳过重的体力劳动,尤其是负重登楼,过度体育活动,连续紧张劳累等,都可使心脏负担加重,心肌需氧量突然增加,而冠心病患者的冠状动脉已发生硬化、狭窄,不能充分扩张而造成心肌缺血。
剧烈体力负荷也可诱发斑块破裂,导致急性心肌梗死。
★2.激动由于激动、紧张、愤怒等激烈的情绪变化诱发。
★3.暴饮暴食不少心肌梗死病例发生于暴饮暴食之后。
进食大量含高脂肪高热量的食物后,血脂浓度突然升高,导致血黏稠度增加,血小板聚集性增高。
在冠状动脉狭窄的基础上形成血栓,引起急性心肌梗死。
★4.寒冷刺激突然的寒冷刺激可能诱发急性心肌梗死。
因此,冠心病患者要十分注意防寒保暖,冬春寒冷季节是急性心肌梗死发病较高的原因之一。
★5.便秘便秘在老年人当中十分常见。
临床上,因便秘时用力屏气而导致心肌梗死的老年人并不少见。
必须引起老年人足够的重视,要保持大便通畅。
★6.吸烟、大量饮酒吸烟和大量饮酒可通过诱发冠状动脉痉挛及心肌耗氧量增加而诱发急性心肌梗死。
老年人心肌梗死科普宣传PPT课件

老年人如何预防心肌梗死?
老年人如何预防心肌梗死? 健康饮食
建议老年人多摄入水果、蔬菜、全谷物,限制盐 分和脂肪的摄入。
定期进行营养咨询,调整饮食结构。
老年人如何预防心肌梗死? 适量运动
鼓励老年人进行适度的有氧运动,如散步、游泳 等。
运动前请咨询医生,制定适合的运动计划。
老年人如何预防心肌梗死? 定期体检
老年人应定期进行心血管健康检查,监测血压、 血脂等指标。
早发现、早治疗是预防心肌梗死的重要措施。
心肌梗死的急救措施
心肌梗死的急救措施 识别症状
了解心肌梗死的典型症状,及时识别。
不典型症状在老年人中更常见,需提高警惕 。
心肌梗死的急救措施
拨打急救电话
一旦怀疑心肌梗死,立即拨打急救电话,寻 求专业医疗帮助。
老年人心肌梗死科普宣传
演讲人:
目录
1. 什么是心肌梗死? 2. 为什么老年人易发生心肌梗死? 3. 老年人如何预防心肌梗死? 4. 心肌梗死的急救措施 5. 心肌梗死后的康复
什么是心肌梗死?
什么是心肌梗死?
定义
心肌梗死是指心脏部分肌肉因缺血而导致的坏死 ,通常是由于冠状动脉的阻塞引起。
这种情况在老年人中较为常见,因其血管弹性下 降,容易形成血栓。
心肌梗死后的康复 持续管理
患者应遵循医生的建议,定期复查,调整药物治 疗。
保持良好的沟通与医生,确保治疗有效。
心肌梗死后的康复 生活方式调整
康复期间,患者需继续维持健康的生活方式,防 止复发。
包括合理饮食、适度运动等。
谢谢观看
年龄因素
随着年龄增长,血管壁逐渐硬化,血流受阻 的风险增加。
心梗的遗传因素与家族史

心梗的遗传因素与家族史心梗,即心肌梗死,是一种常见而严重的心血管疾病,它常常给患者带来巨大的心理和生理负担。
在心梗的发病机制中,遗传因素和家族史起着重要作用。
本文将探讨心梗的遗传因素和家族史,并且展示如何通过了解这些因素来提前预防和诊断。
1. 遗传因素与心梗心梗的发病机制非常复杂,但遗传因素在其中起着重要作用。
研究表明,遗传因素可以影响心梗的发病风险,并且遗传基因中的某些变异与心梗的发生密切相关。
例如,具有突变的LDLR基因可以导致血液中的胆固醇积累,增加心脏疾病的风险。
此外,有研究发现,一些与血管功能和血液凝结相关的基因变异也与心梗风险密切相关。
此外,一些先天性心脏病和心血管系统疾病也与心梗的遗传因素有关。
例如,具有先天性心脏病的患者更容易出现心脏功能异常,导致心梗的风险增加。
因此,了解个人遗传基因的情况,可以帮助我们更好地预防心梗的发生。
2. 家族史与心梗家族史也是心梗的重要风险因素之一。
如果一个人的直系亲属(如父母或兄弟姐妹)患有心梗,那么他的心梗风险将显著增加。
这是因为家族史可能反映了一系列的遗传和环境因素,这些因素都与心脏健康密切相关。
一项研究发现,如果一个人的父亲在55岁之前患有心梗,那么他的心梗风险会增加4倍。
同样,有研究显示,如果一个人的兄弟姐妹患有冠心病,那么他患心梗的风险将增加2倍。
因此,在评估个体心梗风险时,了解家族史是至关重要的。
3. 如何应对尽管遗传因素和家族史与心梗的发病风险密切相关,但这并不意味着个人无法预防或降低风险。
以下是一些建议,旨在帮助个人应对心梗的遗传因素和家族史:3.1 健康生活方式采用健康的生活方式是预防心梗的关键措施之一。
这包括:- 保持健康的饮食习惯,摄入充足的蔬菜、水果、全谷类和健康脂肪;- 适量运动,每周至少150分钟的中等强度有氧运动;- 不吸烟,避免二手烟;- 控制体重和血压,避免超重和高血压的发生;- 减少饮酒,如果饮酒,限制每日酒精摄入量。
急性心肌梗死的案例讨论和分析

急性心肌梗死的案例讨论和分析急性心肌梗死(Acute Myocardial Infarction,AMI)是一种常见而严重的心血管疾病,通常由冠状动脉闭塞引发,导致局部供血不足,心肌组织缺血、坏死。
本文将通过一位患者的案例,展开讨论和分析急性心肌梗死的发病机制、临床表现、诊断和治疗等方面的内容。
案例描述:患者为男性,65岁,平时习惯性吸烟,家族中有类似疾病的遗传史。
某天早上,患者突然出现胸痛、胸闷、气促等症状,伴有恶心、呕吐等不适感。
家人立即将其送至医院急诊科。
讨论和分析:1. 发病机制:急性心肌梗死的发病机制主要涉及冠状动脉的阻塞。
在这位患者的情况中,习惯性吸烟可能导致动脉内的血栓形成,最终引发了冠状动脉的阻塞,导致局部心肌缺血、坏死。
2. 临床表现:急性心肌梗死的典型症状是胸痛,通常呈剧烈、持续性压迫样疼痛,向左肩、左臂等部位放射。
此外,患者还可能出现胸闷、气促、出冷汗,以及恶心、呕吐等不适感。
以上症状也在这位患者的病情中得到了体现。
3. 诊断:针对患者的症状,医生通常会进行临床问诊、体格检查和辅助检查等多方面的评估。
例如,心电图(Electrocardiogram,ECG)是一种常用的辅助诊断手段,可以观察到心肌缺血和心肌梗死的特征性改变,如ST段抬高、T波倒置等。
血清生化标志物如肌钙蛋白、心肌酶谱等的检测也能提供可靠的诊断依据。
4. 治疗:一旦诊断确定为急性心肌梗死,应尽早采取紧急治疗措施,以最大程度地减少心肌损伤和改善预后。
治疗手段包括药物治疗和介入治疗。
对于血栓形成引起的冠状动脉阻塞,经皮冠状动脉介入术(Percutaneous Coronary Intervention,PCI)是一种常用的治疗方法,通过导管置入狭窄或闭塞的血管段进行扩张和支架植入,恢复血流。
此外,药物治疗如血小板聚集抑制剂、抗凝药物等也是常规的治疗方案。
综上所述,本文通过一位患者的案例,对急性心肌梗死进行了讨论和分析。
心梗的患病机制与炎症反应关系

心梗的患病机制与炎症反应关系心梗,即心肌梗死,是由于冠状动脉供血不足引起的心肌缺血、坏死的疾病。
近年来,心梗的发病率逐渐增加,严重影响了人类健康。
炎症反应作为人体免疫系统的一种自然保护机制,也在某种程度上与心梗的发展过程相关。
本文将探讨心梗的患病机制与炎症反应之间的关系。
1. 冠状动脉炎症与血栓形成冠状动脉炎症是心梗发展的关键因素之一。
当冠状动脉内壁受到损伤时,炎症反应被激活,导致血管壁的炎症反应。
炎症反应过程中释放的细胞因子和炎性介质会促进血小板的聚集和粘附,从而导致血栓的形成。
血栓形成阻塞了冠状动脉血流,引起了心肌的缺血缺氧,最终导致心肌坏死。
2. 白细胞侵入和心肌损伤炎症反应引起的细胞因子和趋化因子的释放,使得白细胞能够诱导炎症反应的部位。
心肌梗死发生后,受损的心肌组织会释放细胞因子,吸引白细胞的侵入。
白细胞的侵入进一步加重了炎症反应,并导致心肌细胞的进一步损伤和坏死。
3. 氧自由基与心肌损伤炎症反应过程中产生的氧自由基被认为是心肌损伤的主要因素之一。
炎症反应刺激了氧自由基的产生,进而引起细胞内的氧化应激,导致心肌细胞的损伤。
氧自由基能够攻击细胞膜、核酸、蛋白质和其他有机分子,进一步破坏心肌细胞的正常结构和功能。
4. 炎症反应与斑块稳定性动脉粥样硬化斑块的不稳定性是心梗的重要诱因之一。
炎症反应中的细胞因子和炎性介质能够促进斑块内的炎症反应,使得斑块的结构更加不稳定。
不稳定的斑块容易破裂,释放出血栓形成的物质,导致血管堵塞,引发心梗的发生。
综上所述,心梗的发病机制与炎症反应密切相关。
炎症反应的激活促使了冠状动脉的炎症病变和斑块形成,进一步导致血栓的形成和血管阻塞。
同时,炎症反应刺激的白细胞侵入和氧自由基的产生加重了心肌的损伤与坏死。
因此,通过控制炎症反应,可以有效地预防和治疗心梗。
注:本文为模拟文章,实际内容仅供参考。
如需详尽了解有关心梗患病机制与炎症反应的关系,请咨询相关专业医生或参考权威医学文献。
心肌梗死定义及分型
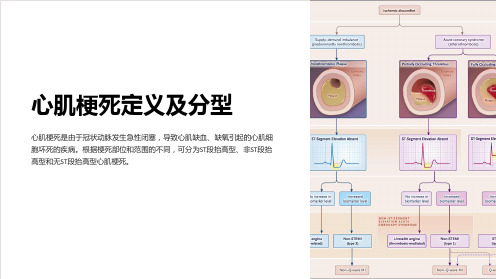
心肌梗死的病因与发病机制
冠状动脉粥样硬化
由于血液中脂质沉积在冠状动脉壁内,形 成斑块,破裂出血导致血管闭塞。
血栓形成
心肌梗死的诊断与鉴别
心电图
心电图可以显示ST段抬高或降 低的特征性改变。
血清生化标志物
血液中的肌钙蛋白和肌酸激酶 等标志物能够反映心肌细胞受 损程度。
冠状动脉造影
冠状动脉造影可明确病变部位 和程度。
心肌梗死的治疗原则及方法
急性冠状动脉综合征
急性冠状动脉综合征的治疗包括 抗血小板药物和血管扩张剂等。
溶栓治疗
通过溶解血栓来恢复冠状动脉的 通畅,减少心肌梗死面积。
经皮冠状动脉介入术
通过导管在冠状动脉内放置支架, 恢复血流。
心肌梗死的预防措施
1
健康饮食
控制脂肪、盐和糖的摄入,增加水果和蔬菜的摄入。
2
戒烟限酒
戒烟和限制酒精摄入,减少心血管疾病的风险。
3
定期锻炼
坚持适度的有氧运动,保持身体健康。
破裂斑块会激活凝血系统,形成血栓进一 步阻塞血管。
缺血再灌注损伤
阻塞的血管再次通畅时,重新供血会引起心肌细胞损伤。
心肌梗死的临床表现
1 胸痛或不适
剧烈的持续性胸痛或不适是常见的症 状。
3 恶心和呕吐
心肌梗死可能导致恶心和呕吐感。
2 气短和呼吸困难
由于心肌损害,心脏无法有效泵血, 导致气短和呼吸困难。
老年人心肌梗死预防和措施

演讲人:
目录
1. 心肌梗死的基本概念与危害 2. 心肌梗死的风险因素 3. 预防心肌梗死的生活方式调整 4. 定期健康检查与管理 5. 心肌梗死的急救措施
心肌梗死的基本概念与危害
心肌梗死的基本概念与危害 什么是心肌梗死
心肌梗死是由于心脏供血不足导致心肌细胞坏死 的疾病。
常见症状包括胸痛、气短和乏力等。
心肌梗死的基本概念与危害
为什么老年人更易发生
年龄增长导致血管弹性下降,动脉硬化风险增加 ,心血管疾病发病率上升。
老年人往往伴有高血压、糖尿病等慢性病,增加 风险。
心肌梗死的基本概念与危害 心肌梗死的后果
心肌梗死可能导致心力衰竭、心律失常等严重后 果。
及时救治至关重要,延误可能致命。
心肌梗死的风险因素
心肌梗死的风险因素 生活方式因素
不良饮食习惯、缺乏锻炼、吸烟和酗酒等都 会增加心肌梗死风险。
应提倡健康饮食,增加运动量。
心肌梗死的风险因素 心理因素
长期的心理压力和抑郁情绪会影响心血管健 康。
保持积极心态,定期进行心理疏导很重要。
Hale Waihona Puke 心肌梗死的风险因素 家族史与个人病史
有家族心血管疾病史的人群风险更高。
运动可改善心血管功能,控制体重。
预防心肌梗死的生活方式调整 戒烟限酒
避免吸烟,限制酒精摄入。
戒烟后心血管健康会显著改善。
定期健康检查与管理
定期健康检查与管理 定期体检
每年进行心血管健康体检,监测血压、血糖 和血脂等指标。
早期发现问题,可及时采取措施。
定期健康检查与管理 药物管理
在医生指导下合理使用降压、降脂及抗凝等 药物。
定期体检,关注自身健康状况,早发现、早 治疗。
【疾病名】老年人急性心肌梗死【英文名】elderlyacutemyocardial

【疾病名】老年人急性心肌梗死【英文名】elderly acute myocardial infarction【缩写】【别名】老年急性心肌梗死;老年人急性心梗【ICD号】I21【概述】急性心肌梗死(acute myocardial infarction,AMI)是因严重而持续的心肌缺血所致心脏的部分心肌急性坏死。
按照欧洲心脏病学会(ESC)/美国心脏病学会(ACC)/美国心脏学会(AHA)/世界心脏联盟(WHF)2007年10月联合颁布的定义,当临床上具有与心肌缺血相一致的心肌坏死证据时,应被称为“心肌梗死”。
心肌坏死的证据是心脏生化标志物[心脏肌钙蛋白(cardiac troponin,cTn)最佳]水平升高,至少一个检测值超过参考值上限(URL)99百分位值。
缺血症状包括:①心电图(ECG)提示新发缺血性改变[新发ST-T改变或新发左束支传导阻滞(LBBB)]。
②ECG提示病理性Q波形成。
③影像学证据提示新发局部室壁运动异常或存活心肌丢失。
④突发心源性死亡(包括心脏停搏),通常伴有新发ST-T改变或新发LBBB,和(或)经冠脉造影或尸检证实的新发血栓证据。
ESC/ACC/AHA/WHF的定义认为,当临床存在心肌坏死的证据并同时至少伴有上述心肌缺血证据之一者,即可诊断为心肌梗死。
但此诊断标准中未包括临床症状。
ESC/ACC/AHA/WHF定义中缺血的临床症状包括静息或用力时胸部、上肢、下颌或上腹部的不适。
这些与心肌梗死相关的不适感通常持续20分钟以上,呈弥散性,非局限性,非体位性,不受局部运动影响,有时伴随呼吸困难、大汗、恶心或晕厥。
由于这些症状并非心肌缺血的特异性表现,因而常被误诊为胃肠、神经、肺部或骨骼肌系统异常。
心肌梗死有时表现为不典型症状,甚至没有任何症状,仅能通过ECG、心肌标志物升高或影像学检查被发现。
【流行病学】急性心肌梗死的发病率随年龄增长而逐渐增高。
在男性,发病高峰为51~60岁,女性为61~70岁。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
发病机制
1.病理生理从病理生理的角度考虑心肌梗死过程可以预见治疗效果和可能的并发症,
一般可以分成两个阶段:急性梗死的早期变化和心肌修复时的晚期变化。
早期变化:早期变化包括梗死区的组织学变化过程及缺氧对心肌收缩力的影响,变化的高峰期在心肌坏死的2~4天(图1)。
(1)细胞水平的变化:当某支冠状动脉突然堵塞时,心肌缺氧,有氧代谢很快转向无氧
代谢,由于线粒体不能再氧化脂肪或糖酵解产物,高能磷酸化合物如ATP急剧减少,而乳酸堆积,梗死发生2min后便因pH降低致心肌顺应性及收缩力减弱,若没有治疗措施的干预,20min后即发生细胞的不可逆损伤,表现为线粒体肿胀,染色质边聚,膜损伤,糖原丧失,梗死后数分钟ATP即减少,跨膜的Na+/K+-ATP酶活性降低,导致细胞内Na+升高,细胞外K+升高,加上细胞膜通透性增加(漏出),导致跨膜电位的改变,成为致死性心律失常的病理基础。
急性缺血时细胞内Ca2+堆积,其机制如下:
①细胞内Na+激活Na+/Ca2+交换泵,
②Ca2+从肌浆网漏出到胞质中;
③电压依赖的Ca2+通道及Ca2+-ATP酶外运系统发生改变,随着细胞膜的进行性破坏,
从细胞外进入细胞内的Ca2+不能被能量依赖的机制所移除,这标志着细胞从可逆性向不可逆损伤过渡。
严重的膜损伤使心肌细胞内的蛋白分解酶漏出,后者又损伤附近的心肌;特异性酶的漏出可作为急性梗死的标志。
梗死后4~12h由于血管通透性和组织间胶体渗透压的增加而发生水肿,不可逆损伤的最早组织学变化是出现漂移肌纤维(wavy-myofibers),看似细胞间水肿把心肌细胞分开后被周围有收缩功能的心肌细胞牵拉所致,在梗死区周围可见收缩带,肌节收缩而致密,形成嗜酸性光亮带。
梗死后4h出现炎性反应,有中性粒细胞浸润,释出毒性氧自由基,引发进一步的组织损伤,18~24h内发生凝固性坏死,光镜下可见核皱缩,细胞呈嗜酸性,(表2)
(2)大体变化:冠脉堵塞后18~24h出现肉眼可见的大体变化(用trazolium染色可以早
看到),通常缺血和梗死从心内膜下开始,然后向旁侧及向心外膜扩展。
功能上,在梗死早期心肌收缩性减弱时心输出量即降低,当心肌的协同收缩丧失时心室输出量进一步减少,缺血心肌可表现为低动力型(hypokinetic),无动力型(akinetic),有时心肌在长时缺血后暂时丧失了收缩力,但不发生不可逆的化学变化和坏死,经过一段时间仍可恢复正常,此种状态称“冬眠心肌”(hibernating myocardium)。
AMI的晚期变化包括:
①巨噬细胞清除坏死心肌;
②胶原沉积形成瘢痕组织。
心肌不可逆损伤后不能再生,而为纤维组织所取代,在中性粒细胞浸润后不久,巨噬细胞便进入发炎的心肌清除坏死组织,这一组织吸收期称为黄色软化期,随着坏死组织被吞噬和清除,梗死区变薄,可能发生室壁的破裂,随后梗死部位发生纤维化,梗死后7周瘢痕形成。
心肌梗死很快导致心室收缩障碍,心输出量减少,初期,通过健康部分心肌的代偿,可使心输出量保持相对正常,但约30%的贯壁AMI病例逐渐发生坏死区的变薄和扩大,可能形成室壁瘤,由于局部血液淤滞还可以发生血栓,心肌梗死病人由于缺氧和供氧的失衡也可以发生心绞痛。
2.病理
(1)冠脉病变与梗死部位:
①左冠状动脉:
前降支前间壁梗死V1,V2(V3)。
左室前壁梗死V3,V4(V5)。
心尖部梗死(V3),V4(V5)。
下外侧壁梗死Ⅱ,Ⅲ,aVF,V4(V6)。
二尖瓣前乳头肌梗死乳头肌功能不全或断裂。
回旋支左室高侧壁梗死Ⅰ,aVL。
左室膈面梗死(左冠状动脉占优势者)Ⅱ,Ⅲ,aVF。
外侧壁梗死V5,V6。
左主干:广泛前壁梗死V1~V6,Ⅰ,aVL伴室内左,右束支坏死,可致完全性房室传导阻滞。
②右冠状动脉:
左室膈面梗死(右冠状动脉占优势者)Ⅱ,Ⅱ,aVF。
左室后壁梗死V7,V8,V9(V1,V2)相应R波改变。
下间壁梗死Ⅱ,Ⅲ,aVF,V1,V2。
伴房室结缺血致房室传导阻滞。
(2)病理解剖:
①大体标本:
A.透壁性梗死累及室壁全层或绝大部分,波及心外膜可引起心包炎,波及凡内膜可致附壁血栓形成。
B.心内膜下梗死仅累及室壁内层,不到室壁厚度的一半。
C.大片梗死室内压高时易形成室壁膨胀瘤和心脏破裂。
D.灶性梗死呈灶性分布,可1处或多处,老年心肌梗死病理特点是大型大片状较少,中小型灶者居多。
②组织学改变:
A.坏死心肌(necrotic myocardium):缺血20~30min,心肌细胞开始坏死的病理过程;1~12h,绝大部分心肌凝固性坏死;1~2周,坏死组织吸收,逐渐纤维化;6~8周,瘢痕愈合,称为陈旧性心肌梗死。
B.顿抑心肌(stunned myocardium):指梗死周围急性严重缺血或冠脉再灌注后尚未发生坏死的心肌,虽已恢复血供,但所引起的心肌结构,代谢和功能改变,需要数小时,数天乃至数周才能恢复,在某些AMI病人,恢复期出现左室功能进行性改善,可能与梗死周围濒死的顿抑心肌功能逐渐恢复有关。
C.冬眠心肌(hibernating myocardium):指慢性持久性缺血的心肌,其代谢需氧量亦随之减少,保持在低水平维持脆弱的心肌代谢平衡,即维持在功能的最低状态,一般认为,这是心肌的一种保护性机制。
