腹腔镜先天性巨结肠症手术操作指南2017版
腹腔镜下小儿巨结肠围术期护理

腹腔镜下小儿巨结肠围术期护理摘要】目的:探讨小儿巨结肠围手术期最佳护理方法。
方法:对80例巨结肠患儿围手术期护理,通过术前充分的准备,做好家属的心理护理,提供最佳的护理。
结果:通过精心治疗,密切观察病情变化,采取有效的护理措施,80例患儿全部治愈出院。
结论:术前充分的护理准备,术后严密的护理观察是治疗成功的基础和关键。
【关键词】腹腔镜;小儿巨结肠;围手术期;护理【中图分类号】R473.72 【文献标识码】B 【文章编号】1007-8231(2018)30-0287-02【Abstract】Objective To explore the best nursing method for the perioperative period of giant colon of children. Methods Perioperative nursing care for 80 children with megacolon was performed, and the best nursing care was provided through adequate preoperative preparation and psychological nursing for family members. Results All the 80 cases infection were discharged from hospital through careful treatment, closely observe the condition change, adopt effective nursing measures. Conclusion Adequate preoperative nursing preparation and strict postoperative nursing observation are the foundation and key to successful treatment.【Key words】Laparoscope;Infant megacolon; Perioperative period; Nursing先天性巨结肠(congenital megacolon)又称先天性无神经节细胞症(aganglionosis)或赫什朋病(Hirschsprung diseasre, HD),是由于直肠或结肠远端的肠管持续痉挛,粪便瘀滞在近端结肠而使该段肠管肥厚、扩张[1]。
腹腔镜辅助经肛门手术治疗先天性巨结肠疗效探讨

腹腔镜辅助经肛门手术治疗先天性巨结肠疗效探讨作者:覃宇冰杨振宇连晃刘明学来源:《中外医疗》 2014年第20期覃宇冰杨振宇连晃刘明学厦门大学附属第一医院儿外科,福建厦门 361003[摘要] 目的探讨腹腔镜辅助经肛门治疗先天性巨结肠(HD)的临床疗效。
方法临床选取70例诊断为先天性巨结肠患儿,治疗方案分别选择传统开腹手术(对照组)与腹腔镜辅助经肛门术(观察组)。
分别记录手术时间、术中出血量、术后进食时间及术后住院时间等指标。
此外,分别对患儿进行术后1个月、2个月、6个月排便功能评定。
结果两组患儿在手术时间、术后进食时间及术后住院时间等指标方面,差异无统计学意义(P>0.05),但术中出血量观察组明显少于对照组(P<0.05)。
术后1个月、2个月,观察组排便功能评定优良率高于对照组,差异有统计学意义(P<0.05),术后6个月两组则差异无统计学意义(P>0.05)。
结论腹腔镜辅助经肛门治疗HD的疗效优异,可以减少术中出血量,较快恢复患儿排便功能。
[关键词] 腹腔镜辅助经肛门手术;先天性巨结肠;疗效[中图分类号] R725 [文献标识码] A [文章编号] 1674-0742(2014)07(b)-0061-02[作者简介] 覃宇冰(1982.1-),男,湖北长阳人,硕士,主治医师,研究方向:小儿先天性消化道畸形。
先天性巨结肠(Hirschsprung’s disease,HD)属于小儿较为多见的一种先天性消化道疾病,本病临床表现多以严重肠梗阻以及便秘等消化道症状为主[1]。
目前,临床上治疗HD以手术治疗为主,且疗效较好。
随着腹腔镜技术的发展,腹腔镜在治疗HD中亦有了相关文献报道[2-3]。
为研究腹腔镜辅助经肛门治疗HD,该研究对该院2008年1月—2013年6月间70例HD患儿进行了临床资料回顾性研究,现报道如下。
1 资料与方法1.1 一般资料该研究共纳入患儿70例,均为该科收住入院的HD病例,术后均病理证实为巨结肠。
1例经脐部单切口腹腔镜下先天性巨结肠根治术的手术配合

1例经脐部单切口腹腔镜下先天性巨结肠根治术的手术配合简小贞【期刊名称】《全科护理》【年(卷),期】2017(015)022【总页数】2页(P2815-2816)【关键词】先天性巨结肠根治术;单切口腹腔镜;手术配合【作者】简小贞【作者单位】430022,华中科技大学同济医学院附属协和医院【正文语种】中文【中图分类】R473.6随着Muensterer等[1]率先报道了经脐单切口腹腔镜巨结肠拖出术,具有较长的学习曲线和丰富的腔镜操作经验的手术医生选择此种手术方式,与传统多孔腔镜操作[2]相比,手术美容和微创的效果更明显。
手术操作难度系数增加,手术的成功依赖于全体手术人员的共同努力,现将护理配合报告如下。
1.1 一般资料病人,男,5个月,因便秘3月余入院。
行X线检查钡剂灌肠示:乙状结肠下段肠管明显扩张,直肠未见明显狭窄。
钡剂灌肠后24 h复查示:阑尾残存少许钡剂,结肠内未见明显高密度钡剂显示,乙状结肠段有少许钡剂显示,腹部可见肠气。
1.2 手术方法全身麻醉后手术,腹腔镜脐部切口+肛周环形切口。
消毒铺巾后,先在脐部中央区放入5 mm Trocar镜头,建立人工气腹,另2个操作孔Trocar穿筋膜入腹腔放于左右两侧。
探查腹腔明确病变部位,找到狭窄肠段与扩张肠段的移行区,游离病变肠管后,转至肛门处环形切开直肠黏膜,向上分离直肠肌鞘并切断,从前方切开直肠浆肌层并环行切开直肠肌鞘进入腹腔,处理直肠系膜,使肠管完全游离,拖出结肠,注意保持正确方向,以免肠管扭转。
将近端正常结肠断端与齿状线上残余的直肠黏膜远端吻合,放置肛管,再次检查腹腔内有无肠扭转及腹腔出血,放置腹腔引流管,缝合切口。
1.3 结果患儿在经脐部单切口腹腔镜操作下顺利完成先天性巨结肠根治术,手术历时4 h,出血量50 mL,术中患儿未发生低体温和压疮,导电负极板粘贴部位皮肤情况良好,无明显并发症,恢复情况良好。
2.1 术前准备2.1.1 术前访视巡回护士术前1 d下午到病房对手术患儿进行访视,包括对患儿基本病情、既往病史、过敏史、手术史、全身情况以及家属的心理状况、配合程度、对疾病和手术的认知状况的评估、是否有特殊需求等,说明手术前需准备的内容及注意事项。
(完整版)腹腔镜的手术步骤(精)

(完整版)腹腔镜的手术步骤(精)腹腔镜手术的步骤以下是腹腔镜操作的基本步骤。
1、人工气腹于脐轮下缘切开皮肤1cm,由切口处以45度插入气腹针,回抽无血后接一针管,若生理盐水顺利流入,说明穿刺成功,针头在腹腔内。
接CO2充气机,进气速度不超过1L/min,总量以2-3L为宜。
腹腔内压力不超过2.13KPa(16mmHg)。
2、套管针穿刺腹腔镜需自套管自套管插入腹腔,故需先将套管针刺入,方法见本章腹腔穿刺节。
腹腔镜套管较粗,切口应为1.5cm。
提起脐下腹壁,将套管针先斜后垂直慢慢插入腹腔,进入腹腔时有突破感,拔出套管芯,听到腹腔内气体冲出声后插入腹腔镜,接通光源,调整患者体位成头低臀高15度位,并继续缓慢充气。
3、腹腔镜观察术者手持腹腔镜,目镜观察子宫及各韧带、卵巢及输卵管、直肠子宫陷凹。
观察时助手可移动举宫器,改变子宫位置配合检查。
必要时可取可疑病灶组织送病理检查。
4、取出腹腔镜检查无内出血及脏器损伤,方可取出腹腔镜,排出腹腔内气体后拔除套管,缝合腹部切口,覆以无菌纱布,胶布固定。
5、腹腔镜检查后处理:(1)应给予抗生素预防感染;(2)缝合腹部切口前虽已排气,腹腔仍可能残留气体而感肩痛和上腹部不适感,通常并不严重,无需特殊处理。
腹腔镜手术与传统开腹手术的区别1、腹腔不被切开,不暴露于空气中。
2、借助于摄象系统手术野的暴露比传统手术充分。
3、手术操作以上的部位不会受到不必要的操作干扰。
4、切开、结扎、止血主要依赖电凝外科来完成,手术部位异物明显减少,盆腔粘连减少。
腹腔镜手术后多久怀孕最好呢腹腔镜手术后3--6月受孕比较好。
腹腔镜在妇科中的作用随着腹腔镜设备的不断完善,腹腔镜医生的不懈努力,手术技巧的不断提高及手术方式的不断改进,相信腹腔镜能完成的手术种类也越来越多,手术适应症必将越来越宽,禁忌症将越来越少,现在认为是手术禁忌症的疾病,可能会逐渐列入相对禁忌症的范畴,最终绝大多数盆腔手术可通过腹腔镜等微创技术完成。
腹腔镜下经肛门直肠拖出巨结肠根治术
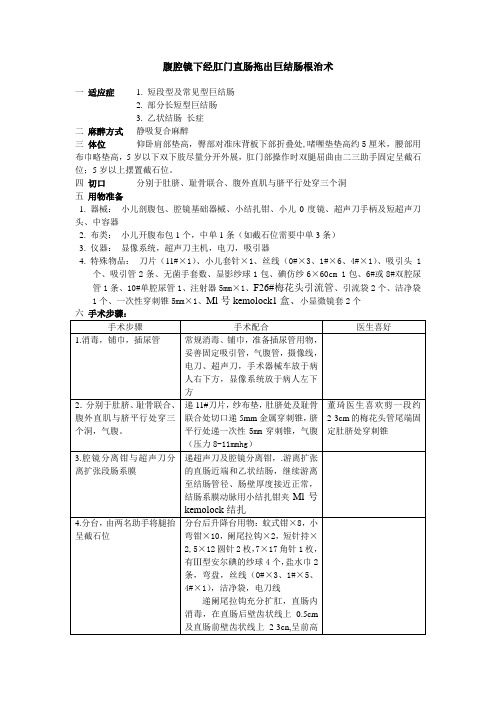
腹腔镜下经肛门直肠拖出巨结肠根治术一适应症 1. 短段型及常见型巨结肠2. 部分长短型巨结肠3. 乙状结肠长症二麻醉方式静吸复合麻醉三体位仰卧肩部垫高,臀部对准床背板下部折叠处,啫喱垫垫高约5厘米,腰部用布巾略垫高,5岁以下双下肢尽量分开外展,肛门部操作时双腿屈曲由二三助手固定呈截石位;5岁以上摆置截石位。
四切口分别于肚脐、耻骨联合、腹外直肌与脐平行处穿三个洞五用物准备1. 器械:小儿剖腹包、腔镜基础器械、小结扎钳、小儿0度镜、超声刀手柄及短超声刀头、中容器2. 布类:小儿开腹布包1个,中单1条(如截石位需要中单3条)3. 仪器:显像系统,超声刀主机,电刀,吸引器4. 特殊物品:刀片(11#×1)、小儿套针×1、丝线(0#×3、1#×6、4#×1)、吸引头1个、吸引管2条、无菌手套数、显影纱球1包、碘仿纱6×60cm 1包、6#或8#双腔尿管1条、10#单腔尿管1、注射器5mm×1、F26#梅花头引流管、引流袋2个、洁净袋1个、一次性穿刺锥5mm×1、Ml号kemolock1盒、小显微镜套2个六手术步骤:七注意事项:1 备尿管时注意检查尿管气囊,小儿尿管注水量要看清后才备给医生打气囊。
2 注意观察气腹压力,小儿气腹压力一般在8-11mmhg。
3 注意分清腹部与肛门处用物,不能混淆造成污染。
4麻醉诱导时,需注意协助麻醉师备好吸引器、吸痰管,防备患儿呕吐、误吸,同时按压胃区防止过多气体进入胃肠道,以免术中胃肠胀气,影响操作视野。
5手术中切除肠管范围如仅限于乙状结肠者,监视器置于患儿左侧足端即可,一般不需移动,体位取头高脚低,左侧抬高。
如患儿为长段型,则选择在数字一体化手术间进行;操作至横结肠取头高足低位,游离至升结肠则患儿右侧需抬高。
腹腔镜下小儿先天性巨结肠围手术护理

腹腔镜下小儿先天性巨结肠围手术护理发表时间:2014-08-25T15:17:31.123Z 来源:《医药前沿》2014年第10期供稿作者:代红菊王丽[导读] 对患儿的态度要和蔼可亲,多与患儿接触和交流,以分散其注意力,减少患儿的陌生感和对治疗的恐惧感。
代红菊王丽(攀枝花市中心医院 617000)【摘要】目的探讨腹腔镜下小儿先天性巨结肠围手术期的护理方法。
方法选取2010年3月至2014年3月来我院治疗的小儿先天性巨结肠患者34例,对腹腔镜下手术治疗时给予围手术期护理进行回顾性分析。
结果34例患儿均手术顺利,且经过恰当的护理干预均无并发症出现,痊愈出院。
结论对小儿先天性巨结肠患者进行积极而合理的围手术期护理,是患者的手术顺利及预防并发症的关键环节,具有重要的临床意义。
【关键词】腹腔镜小儿先天性巨结肠护理【中图分类号】R473.72 【文献标识码】B 【文章编号】2095-1752(2014)10-0314-02先天性巨结肠是小儿常见的消化道先天性畸形,又称结肠无神经节细胞[1],主要是由于母体怀孕早期感染病毒,导致代谢紊乱或中毒状态,胎儿胃肠壁肌间神经丛神经节细胞减少或缺失,男性多发于女性[2]。
选取2010年3月至2014年3月来我院治疗的小儿先天性巨结肠患者34例,对腹腔镜下手术治疗时给予围手术期护理,取得满意效果,现将护理体会汇报如下。
1 资料与方法1.1一般资料选取2010年至2014年来我院治疗的小儿先天性巨结肠患者34例,其中男性患儿20 例,女性患儿14例;年龄最小3个月,最大2岁,平均年龄(6.5±1.3)月。
临床表现为腹胀,伴有呕吐者30例,伴有便秘者28例,可触及腹部粪块者20例,出生后24h-48h无胎便排出者31例。
1.2 方法运用全身麻醉在气管插管下施行外科手术,患儿取截石卧位,留导尿管,腹腔镜下分离无神经节细胞的结肠部分,从肛门将病变的肠段分离并拖出切除,将齿线部与正常肠段吻合。
腹腔镜腹股沟疝手术操作指南(最全版)

腹腔镜腹股沟疝手术操作指南(最全版)为了推广腹腔镜腹股沟疝修补理念、规范手术操作流程、推动学科发展,中华医学会外科学分会疝和腹壁外科学组、中华医学会外科学分会腹腔镜与内镜外科学组、大中华腔镜疝外科学院对2013年制定的《腹股沟疝腹腔镜手术的规范化操作指南》予以修订。
本次修订在原版本的基础上,参照国内外最新的技术进展和相关指南,结合国内专家的临床经验和具体国情,进行了深入讨论并广泛听取意见,不断修订和完善,于2017-03-18在杭州举行的工作会议上完成全面修订和定稿。
现公布如下。
证据级别:1A:随机对照试验的系统评价(各个研究具有同质性)。
1B:高质量的随机对照试验。
2A:2B级别研究的系统评价(各个研究具有同质性)。
2B:前瞻性对照研究(或质量略低的随机对照试验)。
2C:结果性研究(大样本分析,群体数据等)。
3:回顾性对照研究,病例对照研究。
4:病例研究(即无对照组的研究)。
5:专家意见,动物或实验室研究。
推荐级别:A:基于1级证据= 强烈推荐(“标准”,“必须执行”)。
B:基于2级或3级证据,或基于1级证据推论= 推荐(“推荐”;“应该执行”)。
C:基于4级证据,或2级或3级证据推论= 建议(“选择”;“可以执行”)。
D:基于5级证据,或缺乏一致性、或不确定级别的证据= 不做推荐,仅叙述。
本文的证据和推荐级别来源于文献[1-5]。
2.1 麻醉和体位行经腹腔腹膜前疝修补术(TAPP)建议全身麻醉。
病人头低脚高10~15̊仰卧位,双臂紧贴身体两侧。
主刀医师位于疝的对侧,助手位于患侧或头侧。
监视器置于手术台尾侧。
2.2 手术步骤2.2.1 置入套管脐孔穿刺,建立CO2气腹至12~15 mmHg(1 mmHg=0.133 kPa)。
置入3个套管:脐部10~12 mm套管放置30̊腹腔镜作为观察孔,患侧腹直肌外侧平脐水平和对侧腹直肌外侧脐下水平分别置入5 mm套管作为操作孔。
直径>10 mm的套管可能会增加戳孔疝的发生率(2B级证据)。
腹腔镜结直肠癌根治手术操作指南

腹腔镜结直肠癌根治手术操作指南发表者:刘海6048人已访问前言大肠癌是我国常见恶性肿瘤之一,发病率呈上升趋势。
大肠癌根治术后5年生存率徘徊在50%(直肠癌)至70%(结肠癌)。
目前结直肠癌的诊治仍强调早期诊断和以手术为主的综合治疗。
结直肠癌根治术可选择传统开腹方式和腹腔镜辅助结直肠癌根治术。
腹腔镜结直肠手术在全世界已获得较广泛的开展,是腹腔镜消化道外科中最成熟的手术方式。
现有的临床研究表明腹腔镜结直肠手术的术中和术后并发症与开腹手术无明显差异,而手术时间、术中出血等已相当甚至优于开腹手术。
腹腔镜结直肠手术在操作技术上的可行性、安全性已得到证实。
在治疗原则上,腹腔镜消化道肿瘤手术同样须遵循传统开腹手术的肿瘤根治原则,包括①强调肿瘤及周围组织的整块切除(enblock resection);②肿瘤操作的无接触原则(no touch principle);③足够的切缘;④彻底的淋巴清扫。
我国直肠癌多发生于直肠中下段。
直肠癌根治术有多种手术方式,但经典的术式仍然是经腹直肠前切除术(保肛)和腹会阴联合直肠癌根治术(非保肛。
直肠全系膜切除(TME)理念可显著降低直肠癌术后局部复发,提高5年生存率。
腹腔镜直肠癌根治术一样应遵循TME原则:①直视下在骶前间隙进行锐性分离;②保持盆筋膜脏层的完整性;③肿瘤远端直肠系膜全切除或不得少于5cm,远端肠管切除至少距肿瘤2cm。
腹腔镜TME具有以下优势:①对盆筋膜脏壁二层间隙的判断更为准确;②更清晰的显露腹下神经丛,避免损伤;③不用牵拉挤压肿瘤,更符合无接触原则。
手术适应证和禁忌证一.适应证腹腔镜手术适应证绝大多数结直肠癌二.禁忌证1.肿瘤直径大于6cm或/和与周围组织广泛浸润;腹部严重粘连、重度肥胖者、大肠癌的急症手术(如急性梗阻、穿孔等)和心肺功能不良者为相对手术禁忌;2.全身情况不良,虽经术前治疗仍不能纠正者;有严重心肺肝肾疾患,不能耐受手术为手术禁忌。
手术设备与手术器械腹腔镜大肠癌的手术种类主要有:①腹腔镜右半结肠切除术;②腹腔镜横结肠切除术;③腹腔镜左半结肠切除术;④腹腔镜乙结肠切除术;⑤腹腔镜直肠前切除术(直肠癌保肛);⑥腹腔镜腹会阴联合切除术(直肠癌非保肛手术)。
