第九章口腔颌面部损伤
口腔颌面部软组织损伤的治疗方法有哪些

口腔颌面部软组织损伤的治疗方法有哪些口腔颌面部软组织伤可以单独发生,也可以与颌、面骨骨折同时发生。
各类损伤的临床症状和处理方法也各其特点。
伤因和伤情不同可分为擦伤、挫伤、切割伤、刺伤、挫裂伤、撕裂伤、咬伤及火器伤等。
口腔颌面部软组织损伤症状:
(一)擦伤(abrasion wounds)
擦伤是皮肤表面被粗糙物擦破的损伤,最常见的是手掌、肘部、膝盖、小腿的皮肤擦伤。
擦伤后可见表皮破损,创面呈现苍白色,并有许多小出血点和组织液渗出。
由于真皮含有丰富的神经末梢,损伤后往往十分疼痛,但表皮细胞的再生能力很强,如伤口无感染则愈合很快,并可不留疤痕。
(二)挫伤(contusion wounds)。
口腔颌面部损伤诊疗指南

临床诊疗指南口腔科分册目录口腔颌面外科部分第一章口腔颌面部损伤 (1)第一节软组织损伤 (1)第二节硬组织损伤 (3)第二章口腔颌面部感 (7)第一节智齿冠周炎 (7)第二节眶下间隙感染 (8)第三节颊间隙感染 (9)第四节颞间隙感染 (10)第五节颞下间隙感染 (11)第六节咬肌间隙感染 (12)第七节翼下颌间隙感染 (13)第八节舌下间隙感染 (13)第九节咽旁间隙感染 (14)第十节下颌下间隙感染 (15)第十一节颏下间隙感染 (16)第十二节口底多间隙感染 (16)第十三节中央性颌骨骨髓炎 (17)第十四节边缘性颌骨骨髓炎 (19)第十五节新生儿颌骨骨髓炎 (20)第十六节放射性颌骨骨髓炎 (21)第十七节面颈部淋巴结炎 (22)第十八节面部疖痈 (24)第十九节颌面骨结核 (25)第二十节颌面部放线菌病 (26)第三章唾液腺疾病 (29)第一节唾液腺炎症 (29)第二节舍格伦综合征 (33)第三节涎瘘 (34)第四节唾液腺瘤样病变 (35)第五节涎液腺肿瘤 (38)第四章口腔颌面部肿瘤 (41)第一节口腔颌面部囊肿 (41)第二节良性肿瘤及瘤样病变 (46)第三节恶性肿瘤 (54)第五章颞下颌关节疾病 (67)第一节颞下颌关节紊乱病 (67)第二节颞下颌关节脱位 (69)第三节颞下颌关节强直 (70)第六章神经疾病 (73)第一节三叉神经痛 (73)第二节面神经麻痹 (74)第七章先天性唇、腭裂 (76)第一节唇裂 (76)第二节腭裂 (76)口内部分第一章牙体组织病 (77)第一节龋病 (77)第二节牙体硬组织非龋性疾病 (79)第二章牙髓病和根尖周病 (89)第一节可复性牙髓炎 (89)第二节不可复性牙髓炎 (89)第三节牙髓坏死 (91)第四节根尖周炎 (91)第四章牙周组织疾病 (95)第一节龈病 (95)第二节牙周病 (98)第五章口腔粘膜病 (101)第一节口腔粘膜感染性疾病 (101)第二节口腔粘膜变态反应性疾病 (105)第三节口腔粘膜溃疡类疾病 (106)第四节口腔粘膜斑纹类疾病 (110)第五节唇、舌疾病 (114)口腔修复、正畸部分第一章口腔修复 (117)第一节牙体缺损 (117)第二节牙列缺损 (121)第三节牙列缺失 (127)第二章口腔正畸 (130)第一节正畸治疗总述 (130)口腔颌面外科部分第一章口腔颌面部损伤第一节软组织损伤一、定义颜面部软组织创伤包括擦伤、挫伤、刺伤、切割伤、撕裂或撕脱裂伤及咬伤等,可发生在口腔及颜面任何部位即唇、额、舌、腭、脸、鼻及腮腺等部位。
口腔颌面部外伤

3
口腔颌面部创伤治疗技术的发展
➢ 扩大气管切开的适应症 ➢ 软组织的缝合不以时间为依据 ➢ 舌裂伤缝合要求粗针线宽边距三重结 ➢ 尽量保留骨折线上的牙齿 ➢ 显微手术在创伤整形中的运用 ➢ 颌骨骨折复位固定的改进 ➢ 髁状突骨折切开复位内固定
整理课件
4
整理课件
5
口腔颌面部损伤特点
1、血运丰富,组织修复、抗感染能力强 2、易发生窒息,进食营养
➢ 吸入性
整理课件
11
窒息的临床表现:
❖烦躁不安 ❖鼻翼扇动 ❖ 吸气长呼气短 ❖ “三凹”体征. ❖口唇发绀
整理课件
12
窒息的急救:——争分夺秒
❖ 阻塞性 :
➢侧卧、俯卧,清除异物 ➢后坠舌外牵,悬吊下坠的上颌骨块 ➢插入通气导管、环甲膜切开术
❖ 吸入性:
➢气管切开术,吸出误吸物
整理课件
13
二、止 血:
整理课件
36
眼睑外伤
整理课件
37
腮腺及腮腺导管损伤
腺体残端结扎,加压包扎 导管断裂断端缝合,内置支撑塑料管 导管缺损以静脉替代重建
整理课件
38
面神经损伤 (准确对位,无张力缝合)
神经断裂断端缝合 神经缺损以耳大神经移植
整理课件
39
牙和牙槽骨损伤
整理课件
40
一、牙挫伤
损伤特点:牙周膜和牙髓受损 临床表现:牙松动、疼痛、伸长感 治疗:与邻牙结扎固定,调磨对合牙
整理课件
112
颧弓位X片
整理课件
113
颧 上 颌 骨 骨 折
整理课件
114
颧弓 CT
整理课件
115
颧弓三维CT
整理课件
口腔颌面外科学-口腔颌面部创伤讲义
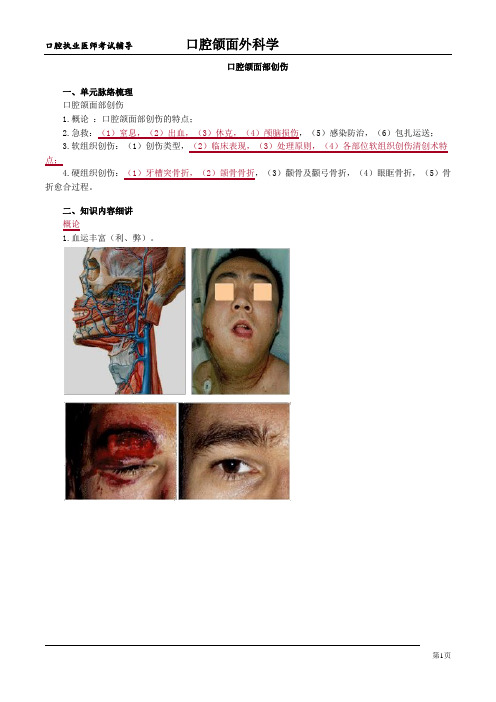
口腔颌面部创伤一、单元脉络梳理口腔颌面部创伤1.概论:口腔颌面部创伤的特点;2.急救:(1)窒息,(2)出血,(3)休克,(4)颅脑损伤,(5)感染防治,(6)包扎运送;3.软组织创伤:(1)创伤类型,(2)临床表现,(3)处理原则,(4)各部位软组织创伤清创术特点;4.硬组织创伤:(1)牙槽突骨折,(2)颌骨骨折,(3)颧骨及颧弓骨折,(4)眼眶骨折,(5)骨折愈合过程。
二、知识内容细讲概论1.血运丰富(利、弊)。
2.牙在损伤时的利弊二次弹片伤—感染。
3.易并发颅脑损伤。
4.有时伴有颈部伤。
5.窒息。
6.影响进食和口腔卫生。
7.感染。
8.其他解剖损伤。
9.面部畸形。
急救:窒息;出血;休克;颅脑损伤;感染防治;包扎运送。
窒息阻塞性窒息:异物阻塞咽喉部;组织移位;肿胀压迫。
吸入性窒息:将血液、涎液、呕吐物或其它异物吸入气管、支气管甚至肺泡内。
窒息的临床表现:前驱:烦躁不安、出汗、口唇发绀、鼻翼扇动和呼吸困难;严重:“三凹”(锁骨上窝、胸骨上窝及肋间隙明显凹陷)体征。
窒息的救治:及早清除口、鼻腔及咽喉部异物。
舌后坠,舌牵拉出口外,并将头偏向一侧或采取俯卧位。
双侧上颌骨骨折,上颌骨向下后移位而压迫呼吸道,应就地取材,将移位的上颌骨复位并简易固定。
咽部肿胀压迫呼吸道:紧急行环甲膜切开或气管切开术。
吸入性窒息:紧急行气管切开术,反复吸出气管内分泌物,并注意预防肺部感染。
出血:动脉—鲜红色、速度快、呈间歇喷射状;静脉—暗红色、速度较慢、呈持续涌出状;毛细血管—多呈鲜红色、缓缓流出。
止血方法:压迫止血:指压止血、包扎止血、填塞止血;结扎止血;药物止血。
开放性伤口或洞穿性伤口。
将敷料填塞于伤口(伤道)内,并用绷带加压包扎。
结扎止血:最为确切的止血方法。
钳夹出血血管,结扎止血。
紧急时钳夹血管断端,简单包扎后送。
(局部应用)止血药物、止血材料并辅以辅料包扎。
全身应用止血药物休克:创伤性休克和失血性休克。
早期:轻度烦躁,口渴,呼吸浅快,心率加快,皮肤苍白(15%以下,代偿);进展:意识淡漠,脉搏细速,脉压变小,四肢湿冷,尿少(20%以上,失代偿)。
口腔颌面损伤的急救及护理

苦, 首先要 注意倾听患者对疼痛 的诉说 , 观察其非 语言表达 , 对疼痛的部位 和性质作 出准确评 估。其次 ,积极采取局部冷
敷 、 卧位等 医疗措施缓解疼痛带来 的痛苦 , 半 必要时可辅助止 痛药物 。 363 饮食护理 : .. 口腔颌面部损伤患者 由于张 口受限 , 局部疼
痛及咬合错乱等原 因, 不能咀嚼食物 , 因此在食物调制上应供 给营养丰 富的流质饮食 , 以增 强患者抵抗力 , 促进伤 口愈合 。
呼吸脉搏减慢 、 喷射性 呕吐 、 双侧 瞳孔不 等大 。及 时报告 医
师, C 行 T检查 为迟 发性 颅内血肿 , 及时给予处理 。注意观察
通畅 , 清醒患者则嘱其及时吐出 口内分泌物 , 估计 清创过程 中
出血多者 , 或有其他易发生窒息的原 因存在 , 则无论患者清醒
有无脑脊液耳漏 , 如发生此种情况 切不可用液体 冲洗 和棉 球 堵塞 , 以免逆行感染入颅内。④严密监测生命体征 的变化 , 保
持 呼吸循环稳 定 , 续监测呼 吸 、 搏 、 连 脉 血压 、 氧饱 和度 的 血
变化 。 3 护 理 措 施
或 昏迷均必先行气 护 理 .
颌面部损伤多为突发意外伤 , 伤后面部出血 、 疼痛 、 肿胀 ,
颌骨骨折多塌陷 、 畸形 、 容貌改变和张 口受限 、 咬合紊乱 、 功能
完 全断伤再 吻合恢复效果差于部分断伤 ,部分断伤恢复
口腔颌面外科学-医考讲义-口腔颌面部创伤
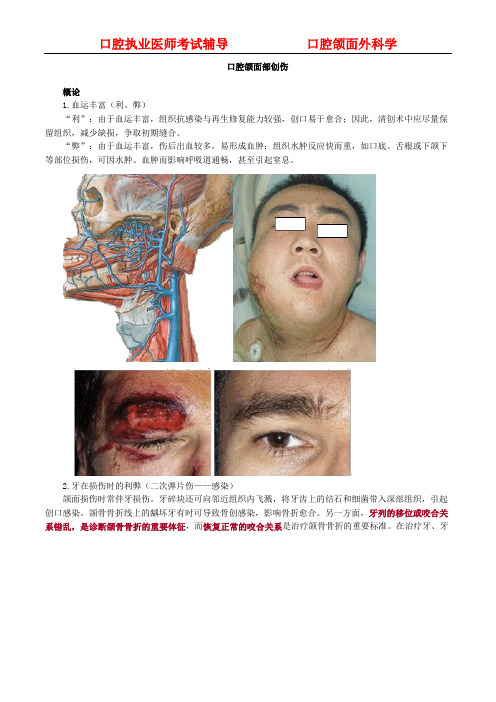
口腔颌面部创伤概论1.血运丰富(利、弊)“利”:由于血运丰富,组织抗感染与再生修复能力较强,创口易于愈合;因此,清创术中应尽量保留组织,减少缺损,争取初期缝合。
“弊”:由于血运丰富,伤后出血较多,易形成血肿;组织水肿反应快而重,如口底、舌根或下颌下等部位损伤,可因水肿、血肿而影响呼吸道通畅,甚至引起窒息。
2.牙在损伤时的利弊(二次弹片伤——感染)颌面损伤时常伴牙损伤。
牙碎块还可向邻近组织内飞溅,将牙齿上的结石和细菌带入深部组织,引起创口感染。
颌骨骨折线上的龋坏牙有时可导致骨创感染,影响骨折愈合。
另一方面,牙列的移位或咬合关系错乱,是诊断颌骨骨折的重要体征,而恢复正常的咬合关系是治疗颌骨骨折的重要标准。
在治疗牙、牙槽骨或颌骨损伤时,常需利用牙作结扎固定。
3.易并发颅脑损伤颌面部上接颅脑,上颌骨或面中1/3部损伤容易并发颅脑损伤,包括脑震荡、脑挫伤、颅内血肿和颅底骨折等,其主要临床特征是伤后有昏迷史。
颅底骨折时可有脑脊液由鼻孔或外耳道流出。
4.有时伴有颈部伤颈部为大血管和颈椎所在,下颌骨损伤容易并发颈部伤,因此要注意有无颈部血肿、颈椎损伤或高位截瘫。
5.窒息口腔颌面部在呼吸道始端,损伤时可因组织移位、肿胀、舌后坠、血凝块和分泌物的堵塞而影响呼吸或发生窒息。
救治患者时,应注意保持呼吸道通畅,防止窒息。
6.影响进食和口腔卫生颌面损伤后,尤其行颌间牵引时,会影响张口、咀嚼和吞咽功能,妨碍正常进食,需选用适当的饮食和喂食方法,以维持患者的营养。
进食后应及时清洗口腔,注意口腔卫生,预防创口感染。
7.感染口腔颌面部腔窦多,有口腔、鼻腔、鼻窦及眼眶等。
在这些腔窦内存在着大量的细菌,如与创口相通,则易发生感染。
在清创处理时,应尽早关闭与这些腔窦相通的创口,以减少感染的机会。
8.其他解剖结构的损伤口腔颌面部损伤易引起腮腺、面神经及三叉神经受损,导致涎瘘、面瘫、受损三叉神经分布区域麻木感等。
9.面部畸形急救(一)窒息1.窒息的原因(1)阻塞性窒息异物阻塞咽喉部:损伤后如有血凝块、呕吐物、碎骨片、游离组织块及其他异物等,均可堵塞咽喉部造成窒息,尤其是昏迷的患者更易发生。
口腔颌面部创伤

口腔颌面部创伤口腔颌面部创伤口腔颌面部损伤平时多因、运动损伤、交通事故和生活中的意外伤害所造成。
战争时期则以火器伤为主。
解剖生理特点:①口腔颌面部血循环丰富,上接颅脑,下连颈部,是呼吸道和消化道的起端。
②颌面部骨骼肌腔窦较多;③有牙附着于颌骨上,口内则含有舌;④面部有表情肌和面神经;还有颞下颌关节和唾液腺。
口腔颌面部创伤的特点:①血液循环丰富在损伤时存在利弊;②牙在损伤时存在利弊;③易并发颅脑损伤;④有时伴有颈部伤;⑤易发生窒息;⑥影响进食和口腔卫生;⑦易发生感染;⑧可伴有其他结构损伤;⑨面部畸形。
一、口腔颌面部软组织损伤(一)擦伤擦伤为皮肤与粗糙物体相摩擦,引起表皮和真皮的浅层损伤,可与挫伤同时发生。
诊断要点1.多发生在面部突出的部位,如颊、额、鼻尖与颏部。
2.创面有毛细血管渗血和组织液渗出。
3.疼痛较敏感,常伴烧灼感。
治疗原则1.清洗创面用生理盐水或1.5%过氧化氢液清洗,清除创面泥沙或其他异物。
2.局部用药创面无继发感染,可涂抗生素软膏。
如继发感染可用0.1%雷夫诺尔湿敷。
3.全身用药预防感染可口服抗生素类药物。
(二)挫伤挫伤为钝性物体直接打击所致的闭合性皮下组织、肌肉、骨膜、关节损伤。
诊断要点 1.皮下软组织挫伤(1)受伤区域肿胀、疼痛、压痛。
(2)可出现皮肤淤斑。
(3)皮肤表面可伴有擦伤。
(4)可形成皮下血肿。
(5)肌肉损伤时,可出现不同程度的功能障碍,如张口受限等。
2.颞下颌关节挫伤(1)关节区疼痛,肿胀。
(2)张口受限。
(3)轻度错。
治疗原则1.止血、镇痛及预防感染常用冷敷和加压包扎止血法,如血肿过大,可在无菌条件下,穿刺抽血后加压包扎。
2.可口服阿莫西林等抗生素或磺胺药预防感染。
3.挫伤后期可选用热敷及红外线等理疗,促进血肿吸收及恢复功能。
4.颞下颌关节挫伤后应在磨牙后放置橡皮垫,口外使用头颏弹性绷带使颏部上升而髁状突下降,减轻压痛,10~15日后开始张口训练。
5.中医治疗可起到活血化淤的作用。
口腔颌面部外伤病人的护理 PPT课件

健康指导
1.药物:漱口液含漱,保持口腔清洁。 2.饮食:持续流质饮食或半流饮食1个月后改为软食。 3.注意休息,避免劳累。
4.特别指导:①功能锻炼:上颌骨骨折术后3周拆除 夹板,下颌骨骨折固定术后4~5周拆除夹板。指导 病人张口练习,以逐渐恢复咀嚼功能。②增强安全 意识,防止再次受伤。
包括上颌骨骨折和下颌骨骨折。分为开
放性骨折和闭合性骨折。
临床表现:
除了共同的临床症状如:局部痛疼、肿胀、 骨折端异常动度或移位、功能障碍等, 还具有
临床特点:
1)骨折断移位:主要由于咀嚼肌的牵拉。
2)咬合错乱:早接触,反合或开合。
3)骨折段活动异常:分段活动。
4)异常感觉:上颌骨折时,框下部、上
(6)注意口腔卫生,保持口腔清洁。
三)牙折 冠折 根折:可出现牙齿松动,扣痛,银钩出 血,跟端部粘膜压痛。 冠根折:牙髓常暴露。
四)牙槽骨骨折 临床特点: 1、伴有唇和牙龈的肿胀和撕裂伤。 2、摇动损伤区一枚牙时,可见邻近 区数牙和骨折片活动,咬合错乱。 处理:局麻下复位到正常解剖位置, 以邻牙作固位体,牙弓夹板固定。
颌骨骨折
2. 2周内禁烟酒,忌辛辣、刺激及过热食物
3. 如有鼻腔填塞,要保持鼻腔内填塞物固定, 不要自行拽出。 4. 不要用力咳嗽、打喷嚏的方法:指压人中、 舌尖抵住上腭、深吸气。
5. 若患者全身状况良好,鼓励早期下床活动
治疗配合
治疗操作护理:配合医生做好护理。
用药指导
心理护理
颌面部骨折患者术后常伴有功能障碍、面形改变和 疼痛,护士应向患者传达有利信息,对其进行鼓励 和支持,以免患者术后心理负担过重。
6.保持口腔清洁,做好口腔护理:
