起搏心电图常用的基本概念和心电现象
常见起搏心电图及起搏器特殊功能的心电图表现

a
43
DDDR的上限频率(upper rate limit--UBL)反应:
假文氏阻滞 2 : 1 A-VB;DVI; VAT
a
44
a
45
a
46
a
48
心室起搏与ST-T变化
心室起搏出现自主心律时的T波 倒置貌似冠状动脉供血不足, AMI。
避免心室电极被感知。
a
106
a
107
特点:出现自主心律,可以抑制电 脉冲发放,但逸搏间期< 起 搏间期。
原因: 处理:程控
a
60
3、感知过度
特点:感知电信号抑制电脉冲发放 长间歇
原因:体内电信号:P波,QRS波, T波,肌电 体外电信号:电磁波,交流电
处理:程控
a
61
a
62
a
64
a
65
a
66a67a Nhomakorabea69
a
72
具有特殊功能的起搏心电图
a
25
a
26
a
27
a
29
a
30
a
31
a
32
a
33
随自主心率快、慢
P--R间期长短
不同的工作方式变化
程控参数不同
a
34
a
37
a
38
a
39
双腔频率跟踪(DDDR) 起搏心电图
1、最大跟踪频率(maximum tracking rate ---MTR) :
表现形式:P波跟踪起搏---VAT 2、最大传感器频率(maximum sensor
起搏器磁铁试验心电图

起搏器磁铁试验心电图在起搏器调试中的应用
调整起搏频率
医生可以通过磁铁试验心电图观 察起搏器的起搏频率,根据患者
需求进行调试。
优化起搏模式
根据磁铁试验心电图的结果,医 生可以对起搏器的模式进行优化, 以更好地满足患者的生理需求。
校准起搏器参数
磁铁试验心电图可以用于校准起 搏器的参数,确保起搏器工作在
起搏器磁铁试验心电图
contents
目录
• 引言 • 起搏器磁铁试验心电图的基本原理 • 起搏器磁铁试验心电图的解读 • 起搏器磁铁试验心电图的实际应用 • 结论
01 引言
目的和背景
01
起搏器磁铁试验心电图主要用于 评估心脏起搏器的功能和性能, 以及检测可能存在的起搏器相关 问题。
02
随着心脏起搏器技术的不断发展 和普及,起搏器磁铁试验心电图 在临床诊断和治疗中发挥着越来 越重要的作用。
心电图异常的解读
异常P波
异常P波可能是由于心房肥 大、心肌缺血、心肌梗死 等原因引起,需要进一步 检查确诊。
异常QRS波
异常QRS波可能是由于心 肌肥厚、心肌炎、心肌梗 死等原因引起,需要进一 步检查确诊。
异常ST段和T波
异常ST段和T波可能是由 于心肌缺血、心肌梗死、 电解质紊乱等原因引起, 需要进一步检查确诊。
通过长期监测起搏器磁铁试验心电图,可 以预测患者发生心律失常或心血管事件的 风险,从而采取相应的预防措施。
起搏器磁铁试验心电图的未来发展方向
远程监测
随着远程医疗技术的发展,起搏器磁铁试验心电图的远程 监测将成为可能,患者可以在家中进行心电图监测,并将 数据传输给医生进行远程诊断。
个性化治疗
基于起搏器磁铁试验心电图的个体差异,未来将发展更加 个性化的起搏器治疗方案,以满足患者的特定需求。
心脏起搏心电图-概念与基础

心脏起搏心电图-概念与基础一、概念人工心脏起搏是用低能量直流电脉冲规律性地刺激心脏(暂时或永久),以治疗严重心动过缓、特殊心动过速、部分心肌疾病并可预防由此引起的各种严重心律失常,简称“心脏起搏”。
直流电脉冲发生器称为“心脏起搏器”。
二、临床意义1958年世界第一台心脏起搏器植入人体已过多半个世纪,拯救了无数的心脏病患者。
它的临床应用是医学史上的一个里程碑。
时至今日,心脏起搏的部位从当初的单腔心室,发展到双腔、三腔乃至四腔的多心腔、多部位。
起搏模式也从单腔固定频率的心室起搏(VOO)模式,发展到今天的多参数、自动化多功能、多模式。
三、NBG起搏模式代码简表1.起搏部位2.感知部位3.感知方式4.特殊功能A 心房心房抑制或触发P-简单程控V 心室心室抑制或触发M-多参数D 心房+心室心房+心室抑制+触发R-频率适应O 无无无无1. 代表起搏部位(第一个字母)2. 代表感知部位(第二个字母)3. 代表感知方式(第三个字母)4. 代表特殊功能(第四个字母)A=心房,V=心室,D=双(两个、两种),O=无,I=抑制,T=触发,R=反应(应答)举例:DDD=双腔起搏、双腔感知、两种感知方式V V I R=心室起搏、心室感知、抑制型感知、频率响应AOO=心房起搏、无感知功能提示:起搏器(部位)≠起搏模式(即“DDD起搏器”之说不正确)四、常用起搏参数起搏模式(DDDR,AAI,VOO)起搏频率(基础频率、上限频率、跟踪频率)起搏电压:起搏器发出脉冲的电压值(V)脉冲宽度:起搏器发出脉冲的时间(ms)感知灵敏度:起搏器对心电信号的感知能力房室间期(PA V,SA V,Serach AV)不应期:与人类心脏相似模式转换:发生快速心房事件后停止跟踪模式频率响应:模拟窦房结功能起搏阈值管理,等1. 常用起搏模式VVI(AAI)模式在VVI(AAI)模式,如果没有自主心律,起搏器将在低限频率起搏。
如果自主心搏频率超过低限起搏频率,起搏器将被暂时抑制。
起搏心电图相关概念
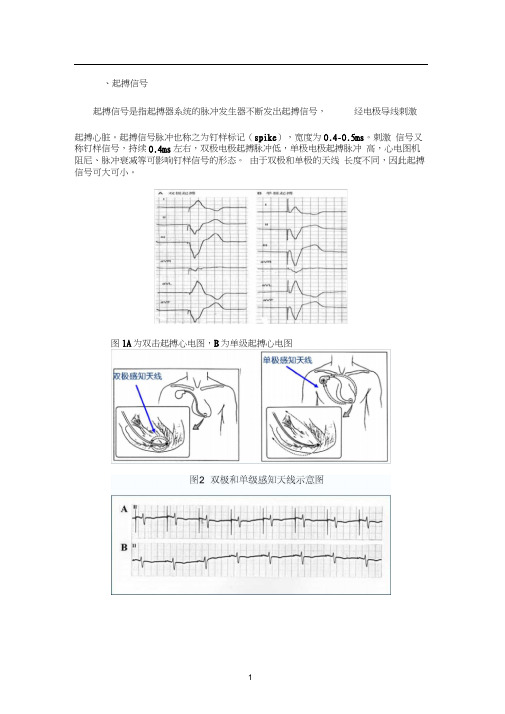
、起搏信号起搏信号是指起搏器系统的脉冲发生器不断发出起搏信号,经电极导线刺激起搏心脏。
起搏信号脉冲也称之为钉样标记(spike),宽度为0.4-0.5ms。
刺激信号又称钉样信号,持续0.4ms左右,双极电极起搏脉冲低,单极电极起搏脉冲高,心电图机阻尼、脉冲衰减等可影响钉样信号的形态。
由于双极和单极的天线长度不同,因此起搏信号可大可小。
图1A为双击起搏心电图,B为单级起搏心电图图3所示为右心房起搏心电图(单极-双极)、起搏功能起搏功能是指起搏脉冲发放后使所起搏心腔发生有效除极的功能。
起搏功能的判定方法为观察信号后有无卡尔波群,如果起搏后没有卡尔波群就认为起搏不良。
图4图6图4所示为正常起搏功能心电图,图5所示为异常起搏功能心电图,图6所示为假性异常起搏功能心电图,不按时发出的脉冲(R-SvS-S )可造成假性起搏不良。
三、基础起搏间期基础起搏间期:即起搏器的基本起搏频率,是指在无自身心律的情况下连续两个起搏信号之间的时距。
在双腔起搏器中为下限频率。
单腔起搏器的基础间期就是指来源于心房或心室的一个单极信号,只要测量一个连续的两个起搏信号之间的刻度就可以确定基础间期,连续两个起搏信号之间的间期多少是人为规定的,如可以设定病人心律间隔为60次,两个起搏之间的间期就是1000毫秒。
需要强调的是一定是连续两个起搏信号之间的间期图7为室早心电图图8图8为基础起搏间期四、起搏逸搏间期起搏逸搏间期是指起搏信号与前一个自身心搏(P/QRS )之间的时距,即自间的间期,如图9所示1000毫秒的起搏间期,测量发现这个间期不等于起搏器间期1200个毫秒,我们把这个间期称之为滞后五、滞后滞后是指当起搏器的逸搏间期长于起搏间期时,称为频率滞后。
滞后的种类很多,如双腔起搏器AV滞后等,滞后的目的是自身心律优先。
图10所示为滞后心电图特点。
如果规定起搏器的基础起搏间期是60次,结果这是1200毫秒的话,恰好此为一房颤病人,间期比设置的起搏间期会长,因此在整个心电图中看不到起搏信号,因为赶不到一个信号之后不用起搏,所以心律上大部分时间都是自身的心律。
《起搏心电图识别》PPT课件

起搏心电图的特点
01
起搏心电图的P波和QRS 波群形态固定,不受自 主心率的快慢影响。
02
起搏心电图的QRS波群 时限固定,一般不超过 0.12秒。
03
起搏心电图的T波方向与 QRS波群主波方向相反 ,代表心脏的复极化过 程。
04
起搏心电图可能出现异 常的U波,可能与起搏 器植入后的并发症有关 。
详细描述
起搏信号规律、稳定,通常在60-100次 /分钟之间。
案例二:起搏器功能异常心电图识别
详细描述
起搏信号不稳定,频率或电压异 常。
起搏信号与心脏自身电信号融合 不良,出现竞争心律。
总结词:通过展示起搏器功能异 常时的心电图表现,使学生了解 常见故障及对心电图的影响。
心电图中出现异常波形,如R波增 高或降低、QRS波增宽等。
03
起搏心电图的识别方法
人工识别方法
人工识别方法主要是通过专业医师对心电图进行阅读和分析,从而对起搏心电图 进行识别。这种方法依赖于医师的经验和专业知识,具有主观性,但同时也能考 虑到各种复杂情况。
人工识别方法的准确性和可靠性取决于医师的专业水平和经验,因此需要经验丰 富的专业医师来进行识别。
计算机辅助识别方法
案例三:起搏器并发症心电图识别
总结词
通过展示起搏器并发症时的心 电图表现,使学生了解可能出 现的并发症及其对心电图的影
响。
心律失常
如房颤、房扑等,心电图出现 相应的异常波形。
心肌缺血
心电图出现ST段压低、T波倒置 等表现。
心脏肥厚
心电图出现QRS波增宽、电压 增高现象。
05
总结与展望
起搏心电图识别的挑战与机遇
掌握起搏心电图的识别技巧
常见起搏器功能异常心电图

常见起搏器功能异常心电图北京大学航天中心医院王斌由于双腔起搏器定时周期复杂,在体表心电图上有时难以确定是否存在正常的感知和起搏。
在分析起搏心电图时,应熟悉上述的起搏器计时间期。
常见起搏器异常包括感知异常、起搏异常和其它功能异常。
这些异常可以发生于单腔或双腔起搏器。
由于双腔起搏器定时周期复杂,在体表心电图上有时难以确定是否存在正常的感知和起搏。
在分析起搏心电图时,应熟悉上述的起搏器计时间期。
此外,由于起搏器感知功能在心电图上不能直接显示出来,常常通过异常的起搏表现出来。
常见的起搏器功能异常可以分为以下几种类型。
一、起搏功能异常起搏功能异常是一个常见的起搏器异常,又可分为起搏系统的异常和功能性异常。
前者包括起搏导线故障、移位,脉冲发生器(电路)异常、导联导线与起搏器的连接异常以及电池耗竭。
功能性起搏异常包括超感知使起搏脉冲发放受到抑制、阈值升高(慢性、药物或电解质紊乱引起)和功能性失夺获。
在心电图上,起搏功能异常主要有以下两个表现:1. 起搏脉冲没有按时发放(1)超感知在心电图上表现为起搏器没有按照设置的间期发放起搏脉冲,即起搏脉冲意外的脱漏。
在这种情况下首先要注意心电图上有无可能被感知的信号,包括干扰等信号,因为超感知引起的起搏抑制是比较常见的原因。
可在起搏器的部位放置一块磁铁,观察磁铁频率时的起搏功能,因为磁频下的起搏电压较高(4.5V左右),而且常常呈DOO/VOO/AOO起搏(没有感知功能)。
如果此时起搏功能正常,则多提示功能性异常,否则应考虑起搏系统的异常。
当然,也可以通过程控起搏器的频率和电压等参数来判断起搏器的起搏功能是否为功能性异常。
(2)电极导线故障如断裂、移位等,常表现为:①间歇性起搏功能异常,因为有时断裂的导体可以间断地接触,部分恢复起搏功能;②起搏脉冲信号的脱失呈规律性,也即因脱失产生的长的起搏间期是基础起搏周期的整倍数,因为,此时起搏器发放脉冲的周期(频率)没有改变。
(3)电池耗竭表现为起搏周期的延长、起搏模式的改变(如DDD→VVI)等。
起搏器心电图分析
起搏器心电图分析北京大学航天中心医院作者:王斌2005-9-27 13:22:42 点击:666 次发表评论起搏心电图是指植入人工心脏起搏器后记录的体表心电图是反映起搏器的功能和工作状态、诊断其有无故障发生的最基本,也是最重要的手段。
一、基本知识(一)起搏信号特征常用的起搏脉冲宽度为0.4~0.5ms,在纸速为25mm/s的心电图上,起搏器脉冲起搏信号是一个与心电图等电位线(基线)垂直的极短的线状电信号,又称线状波,或钉样标志,在心电图标为“S”信号或“S”波。
起搏脉冲振幅(电压)在不同导联上差别很大,同时受起搏电压.电极导线的极性等因素影响,单极、高电压时起搏脉冲幅度高。
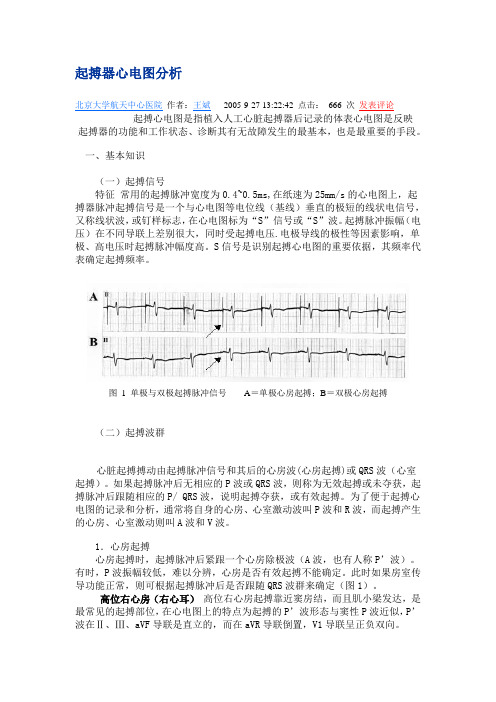
S信号是识别起搏心电图的重要依据,其频率代表确定起搏频率。
图 1 单极与双极起搏脉冲信号A=单极心房起搏;B=双极心房起搏(二)起搏波群心脏起搏搏动由起搏脉冲信号和其后的心房波(心房起搏)或QRS波(心室起搏)。
如果起搏脉冲后无相应的P波或QRS波,则称为无效起搏或未夺获,起搏脉冲后跟随相应的P/ QRS波,说明起搏夺获,或有效起搏。
为了便于起搏心电图的记录和分析,通常将自身的心房、心室激动波叫P波和R波,而起搏产生的心房、心室激动则叫A波和V波。
1.心房起搏心房起搏时,起搏脉冲后紧跟一个心房除极波(A波,也有人称P’波)。
有时,P波振幅较低,难以分辨,心房是否有效起搏不能确定。
此时如果房室传导功能正常,则可根据起搏脉冲后是否跟随QRS波群来确定(图1)。
高位右心房(右心耳)高位右心房起搏靠近窦房结,而且肌小梁发达,是最常见的起搏部位,在心电图上的特点为起搏的P’波形态与窦性P波近似,P’波在Ⅱ、Ⅲ、aVF导联是直立的,而在aVR导联倒置,V1导联呈正负双向。
低位右心房起搏比较少用,使用心房主动固定电极导线可放置的部位。
其心电图特点是P’波在Ⅱ、Ⅲ、aVF导联倒置,在aVR导联直立。
2.心室起搏心室起搏时,心电图上起搏脉冲信号后紧跟着一个QRS-T波群。
临床心电图-起搏心电图基础!

• 良好的感知功能是起搏器按需起搏、维持正常计时周期的重 要因素。起搏器感知故障即可引起不必要的起搏与自身节律竞争、 又可抑制起搏器脉冲输出,造成心脏停搏。
• 因此,分析起搏心电图对应心腔的起搏与感知功能,是每一位 心电图医师所要掌握的内容。
室性早搏能使起搏器发生节律重整
19↙ ↙
1.0s
1.26s
1.0s
心电图诊断: (1)心室起搏心律伴室房逆传 (2)偶发室性早搏 (3)VVI工作模式 (4)心室起搏、感知功能正常 (5)提示起搏器开启频率负滞后功能 (6)室性早搏伴逆传心房双径路
自身QRS波群未能使起搏器节律 重整导致心室起搏脉冲呈固定性发放
个心腔,并使其产生有效收缩,一般见于心房和心室电极 反接
心房电极漂移至 心房下部导致起搏P波倒置
心电图诊断: 心房下部起搏心律(AAI模式,70次/min),请结合临 床
心房和心室电极导线错接后 引起的心房和心室交叉刺激
心电图诊断: (1)双腔起搏器 (2)心房脉冲夺获心室、心室脉冲夺获心房
(五)起搏传出阻滞
易出现起搏器综合征
• 起搏器的起搏功能至关重要,起搏故障轻则影响患者生 活质量,重则危及患者生命。体表心电图是诊断起搏器 起搏故障的最基本、最常用的手段。
四、起搏器感知功能
• 感知功能是保证起搏器按需起搏的必备条件,是起搏器 的“灵魂”。一旦失常,将出现竞争性起搏(感知不足) 或起搏周期延长甚至心脏停搏(感知过度)。
心电图特征:A-R间期0.34s,P-R间期0.16s,A脉冲与其后 的P波始终是固定的,即A-P间期均为0.18s。
心电图诊断: (1)心房起搏心律(AAI模式,50次/min) (2)A-P间期延长,提示起搏电极与心内膜交接区发生传 出一度阻滞
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
起搏心电图常用的基本概念和心电现象浙江大学医学院附属邵逸夫医院心电图室2011-3-241 起搏脉冲(起搏信号)起搏脉冲(起搏信号)是由脉冲发生器发出的铁钉样刺激信号,常用S表示。
其振幅高低取决于起搏电极的类型、电极间距、起搏输出能量和记录的导联,如单极起搏、输出能量较高均使脉冲信号高大,而双极起搏、输出能量较低,可使脉冲信号低小。
通常在Ⅱ导联最为清楚。
在同一导联上,起搏脉冲的形态、振幅及极性会发生改变,这与脉冲宽度持续时间短暂,数字化记录仪采样频率太慢,丢失了起搏信号较陡的部分和开始下移的过渡部分的信息有关,不能误认为起搏起搏器功能不良(图1)。
图1 患者男性,57岁,临床诊断:病窦综合征、植入AAI起搏器3年。
MV5导联心房起搏脉冲的形态、振幅和极性发生改变2 有效起搏与起搏功能不良2.1 有效起搏是指落在心房、心室不应期以外的起搏脉冲均能带动心房、心室除极产生相应的P′波或QRS′波群,标志着起搏功能正常。
2.2 起搏功能不良是指落在应激期上的起搏脉冲部分或全部不能带动心房、心室除极产生相应的P′波或QRS′波群,标志着起搏功能不良或障碍(图2、图3)。
图2 患者男性,62岁,临床诊断:扩张型心肌病患者、植入DDD起搏器7年。
设置的起搏基本周期1000ms,频率60~120次/min,A-V间期300ms。
MV5、MV1(定准电压10mm=2.0mV)导联同步记录,第2、7个搏动为窦性搏动,其P-P间期4.95s,下传的P-R间期0.26s,QRS波形呈不完全性右束支阻滞图形(QRS时间0.10s);可见DDD起搏,其起搏周期1.0s,频率60次/min,其中心房起搏脉冲呈固定型发放,但其后未跟随相应的P′波,表明心房起搏脉冲未能夺获心房,也未能感知窦性P波,而心室起搏脉冲均能夺获心室,也能感知自身下传的QRS波群;MV5导联T波倒置。
心电图诊断:窦性搏动、提示窦性停搏、提示3相性一度房室传导阻滞、DDD起搏器,心房电极感知及起搏功能均异常,提示心房电极脱位所致,心室电极感知和起搏功能均正常、不完全性右束支阻滞。
图3 患者男性,78岁,临床诊断:冠心病、三度房室传导阻滞、植入VVI起搏器8年。
设置的基本起搏周期为1000ms,频率60次/min。
Ⅱ导联显示窦性P-P间期0.77~0.8 3s,频率72~78次/min,P-R间期长短不一,基本QRS波群宽大畸形,其R-R间期1.48~1. 51s,频率39~41次/min,为室性逸搏心律;可见心室起搏脉冲呈固定型发放,但均未能夺获心室,起搏周期1.0s。
心电图诊断:窦性心律、三度房室传导阻滞、室性逸搏心律、VVI 起搏器,其感知和起搏功能均异常,提示电能耗竭所致。
3 感知功能与起搏器节律重整3.1 感知功能是指起搏器能够对自身心电活动进行识别和认知,并能停止发放起搏脉冲,直至在预设的起搏逸搏周期后又能按原有的起搏频率发放起搏脉冲。
这种感知功能使起搏器具有按需性,防止与自身节律发生竞争现象,见于AAI(AAIR)、VVI(VVIR)起搏器。
而双腔起搏器(如VAT、VDD)心房电极感知自身P波后反而触发心室起搏或发生模式转换借以避免快速性房性心律失常的影响。
3.2 起搏器节律重整是指起搏器感知自身心电活动后能自动地抑制起搏器发放一次起搏脉冲,即以自身心电活动为起点,以原有的起搏周期发放下一次起搏脉冲。
起搏器节律重整是判断起搏器感知功能是否正常的依据。
若自身心电活动能使起搏器节律重整,则表明起搏器感知功能正常;反之,则属感知功能异常。
4 感知灵敏度与感知过低和感知过度4.1 感知灵敏度是指感知器能够感知自身心电信号的最低振幅,它所“看到”是心腔内电图,并不是体表心电图。
灵敏度的高低与所设定的电压mV值的大小呈反比关系,即所设定的数值愈小,其灵敏度就愈高。
如灵敏度设为1mV时,则≥1mV的自身心电信号能被感知,而<1mV的自身心电信号不能被感知。
4.2 感知过低是指起搏器感知灵敏度设置不当、起搏电极部分游离心内膜等情况时,起搏器不能感知自身心电信号,仍按原有的起搏频率发放起搏脉冲,表现为持续性或间歇性固定型起搏,与自身节律发生竞争现象(图4),易引发快速性心律失常。
感知功能过低有3种表现形式:①感知功能减退:调高感知灵敏度后可恢复正常的感知功能;②感知功能不恒定:感知功能时好时坏,与电极在心腔内来回漂移或亚脱位有关,需重新固定电极;③感知功能消失:电极脱位或电能耗竭所致。
图4 患者男性,68岁,临床诊断:病窦综合征、植入AAI起搏器1年余。
设置的起搏基本周期860ms,频率70次/min。
Ⅱ导联未见窦性P波,可见2次提前出现P′-QRS-T波群,其偶联间期相等;可见心房起搏脉冲呈固定型发放,表明心房电极未能感知房性早搏的P′波,起搏周期为0.86s,频率70次/min。
心电图诊断:AAI起搏心律、房性早搏揭示起搏器感知功能不良。
4.3 感知过度又称为感知过强,是指感知电极对振幅较低的肌电信号、电磁信号及T波等发生感知,出现起搏周期延长、暂停起搏、使起搏频率转为干扰频率或触发心室起搏(见于VDD、VAT、DDD起搏),系感知灵敏度太高所致(设置的数值太低)(图5)。
图5 患者男性,65岁,临床诊断:病窦综合征、植入DDD起搏器2年。
设置的基本起搏周期920ms,频率65~100次/min,心房感知度0.5mV,心室感知度2. 5mV,心室不应期300ms,心室后心房不应期(PVARP)350ms,A-V间期180ms。
Ⅱ导联显示DDD起搏心律,起搏周期呈0.92、1.28s短长两种,仔细测量发现第2、5个搏动的T波顶峰与其后的心室脉冲的间距刚好为0.92s,与起搏周期一致,表明心室电极感知了T波并以此重整了起搏器的节律。
心电图诊断:DDD心律、间歇性感知T波以致出现起搏周期延长,提示心室线路感知过强所致。
5 起搏周期与起搏逸搏周期起搏周期是指连续两次起搏脉冲的间距,与设定的起搏频率一致(具有频率应答、频率自动搜索功能者除外)。
5.1 起搏逸搏周期是指自身心电活动的P波或QRS波群与其后的起搏脉冲的间距。
其值与起搏周期相等或略长,前者与起搏器无滞后功能或未开启滞后功能有关,而后者则与感知并非发生在QRS 波群的起始处、自身心电活动到达感知电极所在位置约需50ms或开启频率负滞后功能有关(图6)。
图6 患者女性,68岁,临床诊断:病窦综合征、植入VVI起搏器2年。
设置的基本起搏周期为1000ms,频率60次/min。
MV1、MV5导联同步记录,显示心室起搏脉冲引发宽大畸形QRS-T波群,其起搏周期为1.0s,QRS终末部或(和)ST段起始部有逆行P—波重叠,R′-P-间期0.18s;可见提前出现宽大畸形QRS-T波群,其后也有逆行P-波重叠在T波顶峰上,其R′-P-间期0.24s,与其后心室起搏脉冲的间距为1.25s。
心电图诊断:VVI起搏心律伴逆传心房,开启负滞后功能,起搏器功能未见异常、室性早搏伴逆传心房,提示室房逆传双径路。
5.2 起搏房性逸搏周期若是AAI起搏心律,则其起搏房性逸搏周期是从窦性P波或房性P′波测至其后的心房起搏脉冲的间期,即P(P′)-A间期(图7);若是DDD起搏心律,则其起搏房性逸搏周期是从窦性QRS波群或室性QRS波群测至其后的心房起搏脉冲的间期,即R(R′)-A间期,因绝大多数起搏器的下限频率间期是始于心室事件,是以心室QRS波群为基础的。
图7 患者女性,70岁,临床诊断:病窦综合征、植入AAI起搏器1年。
设置的基本起搏周期为1000ms,频率60次/min。
V5导联显示AAI起搏心律,起搏周期1.0s,频率60次/min,A-R间期0.22~0.24s,QRS时间0.11s,其终末S波宽钝;第4个搏动为提前出现P′-QRS-T波群,下传的P′-R间期0.22s,起搏逸搏周期1.10s。
心电图诊断:AAI起搏心律,开启负滞后功能,其功能未见异常、房性早搏、房室传导延缓。
5.3 起搏室性逸搏周期若是VVI起搏心律,则其起搏室性逸搏周期是从窦性QRS波群或室性QRS波测至其后的心室起搏脉冲的间期,即R(R′)-V间期(图6);若是DDD起搏心律,则其起搏室性逸搏周期是从窦性QRS波群或室性QRS波群测至其后的心室起搏脉冲的间期,即R(R′)-V间期。
6 起搏器的滞后功能通过程控人为地将起搏逸搏周期延长或缩短称为起搏器的滞后功能,它分为负滞后和正滞后2种。
6.1 负滞后是指起搏逸搏周期大于起搏周期者,一般较起搏周期延长10%左右或频率低于基础起搏频率10次/min。
目的是尽可能发挥自身心律的作用,预防起搏器综合征和节约电能,但会造成起搏心律不齐,易误认为起搏系统故障。
6.2 正滞后是指起搏逸搏周期小于起搏周期者,主要用于肥厚性梗阻型心肌病患者,可保证连续起搏心脏(图8)。
起搏逸搏周期与起搏周期相等时,则未开启滞后功能(图9)。
图8 患者女性,79岁,临床诊断:病窦综合征、植入DDD起搏器5年。
设置的基本起搏周期为935ms,频率65次/min。
MV5导联显示窦性P-P间期0.91s,频率66次/min;第4个搏动为提前出现P′-QRS-T波群,为房性早搏;第5~7个为AAI起搏,其起搏周期0.93s,起搏逸搏周期(P′-A间期)0.80s小于起搏周期;U波浅倒。
心电图诊断:窦性心律、房性早搏、AAI起搏心律,开启正滞后功能,其功能未见异常、轻度U波改变。
图9 患者女性,71岁,临床诊断:病窦综合征、植入DDD起搏器1年。
设置的基本起搏周期为1100ms,频率54次/min,A-V间期220ms。
MV5导联显示心房起搏脉冲的形态、极性和振幅不一致,其后紧随相应的P′波,起搏周期1.10s,频率54次/ min;部分QRS波群中有心室起搏脉冲重叠,如第2、3、7个搏动;可见连续2次提前出现P′-QRS-T波群,与其后心房起搏脉冲的间距刚好为1.10s。
心电图诊断:DDD起搏器以AA I及DDD伴伪室性融合波模式起搏、成对房性早搏、未开启滞后功能。
7 A-V间期及P-V间期A-V间期及P-V间期均称为房室间期,但前者为起搏的房室间期,是指心房起搏脉冲至心室起搏脉冲发放所需的时间;而后者则为感知的房室间期,是指心房电极感知自身P波后到心室脉冲发放所需的时间。
现代起搏器可分别程控起搏的A-V间期和感知的P-V间期。
通常程控的P-V间期略短于A-V间期30~50ms,但在体表心电图上,P-V间期有可能略长于A-V间期,这是因为自身P 波激动传至心内膜被电极感知约需50ms的时间。
这两者均可通过程控设置至合适时间以确保心房收缩和心室充盈时间,借以优化血流动力学之效应。
设置A-V(P-V)间期时,需要考虑优化心房收缩和心室充盈时间、鼓励自身的房室传导及节约电能,大多设置在150~20 0ms。
