[2019整理]急性胰腺炎的诊治进展PPT课件
合集下载
急性胰腺炎ppt课件

伴少尿、无尿、呼吸困难、吸气压增高、血压降 低 胰性脑病(PE):耳鸣、复视、谵妄、语言障碍、 肢体僵硬,昏迷等早期多见
急性胰腺炎诊断流程图
完整的AP诊断
急性胰腺炎处理原则
常规治疗——发病初期
目 纠正水、电解质紊乱
支持治疗
的
防止局部及全身并发症
评
血常规
尿常规
监
粪隐血 肾功能
血压 心电监护 胸片
血淀粉酶 血脂肪酶 肝功能 血脂 电解质 血糖 腹部B超 CT
病毒谱 自身免疫标志物 肿瘤标志物 CT增强 ERCP或MRCP 超声内镜检查 壶腹乳头括约肌测压( 必要
时)
胰腺外分泌功能检测 α1-抗胰蛋白酶活性测定
胰腺、胆管细胞学检测
B超
发病初期24~48h行B超检查,可以初步判断胰腺 组织形态学变化,同时有助于判断有无胆道疾病 但受AP时胃肠道积气的影响,对AP不能作出准 确判断
CT
推荐CT增强扫描作为诊断AP的标准影像学方法 必要时行增强CT或动态增强CT检查 根据炎症的严重程度分为A~E级 A~C级:临床上为MAP D~E级:临床上为SAP
CT分级
A级:正常胰腺 B级:胰腺实质改变,包括局部或弥漫的腺体增大 C级:胰腺实质及周围炎症改变,胰周轻度渗出 D级:除C级外,胰周渗出显著,胰腺实质内或胰 周单个液体积聚 E级:广泛的胰腺内、外积液,包括胰腺和脂肪坏 死,胰腺脓肿
正常胰腺CT
胰腺肿大
胰周渗出
MAP
SAP
ERCP
AP病程的分期
内分泌腺由大小不同的细胞团──胰岛所组成,胰岛主要由4种细胞组 成:A细胞、B细胞、D细胞、PP细胞。A细胞分泌胰高血糖素,升高 血糖;B细胞分泌胰岛素,降低血糖;D细胞分泌生长抑素,以旁分 泌的方式抑制A、B细胞的分泌;PP细胞分泌胰多肽,抑制胃肠运动、 胰液分泌和胆囊收缩。
急性胰腺炎诊断流程图
完整的AP诊断
急性胰腺炎处理原则
常规治疗——发病初期
目 纠正水、电解质紊乱
支持治疗
的
防止局部及全身并发症
评
血常规
尿常规
监
粪隐血 肾功能
血压 心电监护 胸片
血淀粉酶 血脂肪酶 肝功能 血脂 电解质 血糖 腹部B超 CT
病毒谱 自身免疫标志物 肿瘤标志物 CT增强 ERCP或MRCP 超声内镜检查 壶腹乳头括约肌测压( 必要
时)
胰腺外分泌功能检测 α1-抗胰蛋白酶活性测定
胰腺、胆管细胞学检测
B超
发病初期24~48h行B超检查,可以初步判断胰腺 组织形态学变化,同时有助于判断有无胆道疾病 但受AP时胃肠道积气的影响,对AP不能作出准 确判断
CT
推荐CT增强扫描作为诊断AP的标准影像学方法 必要时行增强CT或动态增强CT检查 根据炎症的严重程度分为A~E级 A~C级:临床上为MAP D~E级:临床上为SAP
CT分级
A级:正常胰腺 B级:胰腺实质改变,包括局部或弥漫的腺体增大 C级:胰腺实质及周围炎症改变,胰周轻度渗出 D级:除C级外,胰周渗出显著,胰腺实质内或胰 周单个液体积聚 E级:广泛的胰腺内、外积液,包括胰腺和脂肪坏 死,胰腺脓肿
正常胰腺CT
胰腺肿大
胰周渗出
MAP
SAP
ERCP
AP病程的分期
内分泌腺由大小不同的细胞团──胰岛所组成,胰岛主要由4种细胞组 成:A细胞、B细胞、D细胞、PP细胞。A细胞分泌胰高血糖素,升高 血糖;B细胞分泌胰岛素,降低血糖;D细胞分泌生长抑素,以旁分 泌的方式抑制A、B细胞的分泌;PP细胞分泌胰多肽,抑制胃肠运动、 胰液分泌和胆囊收缩。
急性胰腺炎诊治ppt课件

18
急性胰腺炎诊断流程
❖ 推荐CT扫描作为诊断急性胰腺炎的标准影像学方法:
根据炎症的严重程度分级为A-E级。 A级:正常胰腺。 B级:胰腺实质改变。包括局部或弥漫的腺体增大。 C级:胰腺实质及周围炎症改变,胰周轻度渗出。 D级:除C级外,胰周渗出显著,胰腺实质内或胰周单个 液体积聚。
E级:广泛的胰腺内、外积液,包括胰腺和脂肪坏死,胰 腺脓肿。
急性胰腺炎(AP):
指多种病因引起的胰酶激活,继以胰腺局部炎症反应为主 要特征,伴或不伴有其他器官功能改变的疾病。临床上,大 多数患者的病程呈自限性,20%-30%患者临床经过凶险。总 体病死率为5%-10%。
4
有关急性胰腺炎的术语和定义 轻症急性胰腺炎(MAP)
具备急性胰腺炎的临床表现和生化改变,而无 器官功能障碍或局部并发症,对液体补充治疗 反应良好。
8
有关急性胰腺炎的术语和定义
影像学术语:
间质水肿性胰腺炎: 大多数AP患者由于炎性水肿引起弥漫性胰腺肿大。CT
表现为胰腺实质均匀强化,但胰周脂肪间隙模糊,也可伴 有胰周积液 坏死性胰腺炎:
5%-10%的AP患者伴有胰腺实质坏死或胰周组织坏死, 或二者兼有。早期增强CT有可能低估胰腺及胰周坏死程 度,起病1周之后的增强CT更有价值,胰腺实质坏死为表 现无增强区域。
16
急性胰腺炎诊断流程
❖ AP的临床表现:(全身并发症)
❖ 心动过速和低血压,或休克 ❖ 肺不张、胸腔积液和呼吸衰竭 ❖ 少尿和急性肾功能衰竭 ❖ 胰性脑病 ❖ 器官功能衰竭 ❖ 全身感染
17
急性胰腺炎诊断流程
❖ 辅助检查(最初应进行):
❖ 血清生化检查:淀粉酶,脂肪酶,肝功能试验,血脂测定 ,血钙测定 血清标志物:c反应蛋白(cRP),发病72 h后CRP>150 mg/L提示胰腺组织坏死。动态测定血清白细胞介素-6水 平增高提示预后不良。 腹部B超 CT扫描
急性胰腺炎诊断流程
❖ 推荐CT扫描作为诊断急性胰腺炎的标准影像学方法:
根据炎症的严重程度分级为A-E级。 A级:正常胰腺。 B级:胰腺实质改变。包括局部或弥漫的腺体增大。 C级:胰腺实质及周围炎症改变,胰周轻度渗出。 D级:除C级外,胰周渗出显著,胰腺实质内或胰周单个 液体积聚。
E级:广泛的胰腺内、外积液,包括胰腺和脂肪坏死,胰 腺脓肿。
急性胰腺炎(AP):
指多种病因引起的胰酶激活,继以胰腺局部炎症反应为主 要特征,伴或不伴有其他器官功能改变的疾病。临床上,大 多数患者的病程呈自限性,20%-30%患者临床经过凶险。总 体病死率为5%-10%。
4
有关急性胰腺炎的术语和定义 轻症急性胰腺炎(MAP)
具备急性胰腺炎的临床表现和生化改变,而无 器官功能障碍或局部并发症,对液体补充治疗 反应良好。
8
有关急性胰腺炎的术语和定义
影像学术语:
间质水肿性胰腺炎: 大多数AP患者由于炎性水肿引起弥漫性胰腺肿大。CT
表现为胰腺实质均匀强化,但胰周脂肪间隙模糊,也可伴 有胰周积液 坏死性胰腺炎:
5%-10%的AP患者伴有胰腺实质坏死或胰周组织坏死, 或二者兼有。早期增强CT有可能低估胰腺及胰周坏死程 度,起病1周之后的增强CT更有价值,胰腺实质坏死为表 现无增强区域。
16
急性胰腺炎诊断流程
❖ AP的临床表现:(全身并发症)
❖ 心动过速和低血压,或休克 ❖ 肺不张、胸腔积液和呼吸衰竭 ❖ 少尿和急性肾功能衰竭 ❖ 胰性脑病 ❖ 器官功能衰竭 ❖ 全身感染
17
急性胰腺炎诊断流程
❖ 辅助检查(最初应进行):
❖ 血清生化检查:淀粉酶,脂肪酶,肝功能试验,血脂测定 ,血钙测定 血清标志物:c反应蛋白(cRP),发病72 h后CRP>150 mg/L提示胰腺组织坏死。动态测定血清白细胞介素-6水 平增高提示预后不良。 腹部B超 CT扫描
急性胰腺炎诊疗指导ppt课件

32
手术治疗
• 坏死胰腺组织继发感染者在严密观察
下考虑外科手术介入。对于重症病例,主 张在重症监护和强化保守治疗的基础上, 患者的病情仍未稳定或进一步恶化,是进 行手术治疗、或腹腔冲洗的指征。
33
急性胰腺炎临床处理流程图
34
Thank you !
35
• H2受体拮抗剂和质子泵抑制剂(PPI)可通过抑制胃
酸分泌而间接抑制胰腺分泌,还可预防应激性溃疡 的发生,因此,主张在重症急性胰腺炎时使用。主 张蛋白酶抑制剂早期、足量应用,可选用加贝酯等 制剂。
25
血管活性物质的应用
• 由于微循环障碍在急性胰腺炎,尤
其重症急性胰腺炎发病中起重要作用, 推荐应用改善胰腺和其它器官微循环的 药物,如前列腺素E1制剂、血小板活化 因子拮抗剂制剂、丹参制剂等。
28
预防和治疗肠道衰竭
• 对于SAP患者,应密切观察腹部体征及排
便情况,监测肠鸣音的变化。及早给予促肠 道动力药物,包括生大黄、硫酸镁、乳果糖 等;给予微生态制剂调节肠道细菌菌群:应 用谷氨酚胺制剂保护肠道黏膜屏障。同时可 应用中药,如皮硝外敷。病情允许下,尽可 能尽早恢复饮食或肠内营养对预防肠道衰竭 具有重要意义。
17
CT诊断分级标准
• 根据炎症的严重程度分级为A-E级。
A级:正常胰腺。 B级:胰腺实质改变。包括局部或弥漫的腺体增大。 C级:胰腺实质及周围炎症改变,胰周轻度渗出。 D级:除C级外,胰周渗出显著,胰腺实质内或胰周单 个液体积聚。 E级:广泛的胰腺内、外积液,包括胰腺和脂肪坏死, 胰腺脓肿。 A级-C级:临床上为轻型急性胰腺炎;D E级:临床 上为重症急性胰腺炎。
急性胰腺炎诊疗指南
1
急性胰腺炎(acute pancreatitis, AP)是指多 种病因引起的胰酶激活,继以胰腺局部炎 症反应为主要特征,伴或不伴有其它器官 功能改变的疾病。临床上,大多数患者的 病程呈自限性;20% ~ 30%患者临床经过 凶险。总体死亡率为5% ~ 10%。
手术治疗
• 坏死胰腺组织继发感染者在严密观察
下考虑外科手术介入。对于重症病例,主 张在重症监护和强化保守治疗的基础上, 患者的病情仍未稳定或进一步恶化,是进 行手术治疗、或腹腔冲洗的指征。
33
急性胰腺炎临床处理流程图
34
Thank you !
35
• H2受体拮抗剂和质子泵抑制剂(PPI)可通过抑制胃
酸分泌而间接抑制胰腺分泌,还可预防应激性溃疡 的发生,因此,主张在重症急性胰腺炎时使用。主 张蛋白酶抑制剂早期、足量应用,可选用加贝酯等 制剂。
25
血管活性物质的应用
• 由于微循环障碍在急性胰腺炎,尤
其重症急性胰腺炎发病中起重要作用, 推荐应用改善胰腺和其它器官微循环的 药物,如前列腺素E1制剂、血小板活化 因子拮抗剂制剂、丹参制剂等。
28
预防和治疗肠道衰竭
• 对于SAP患者,应密切观察腹部体征及排
便情况,监测肠鸣音的变化。及早给予促肠 道动力药物,包括生大黄、硫酸镁、乳果糖 等;给予微生态制剂调节肠道细菌菌群:应 用谷氨酚胺制剂保护肠道黏膜屏障。同时可 应用中药,如皮硝外敷。病情允许下,尽可 能尽早恢复饮食或肠内营养对预防肠道衰竭 具有重要意义。
17
CT诊断分级标准
• 根据炎症的严重程度分级为A-E级。
A级:正常胰腺。 B级:胰腺实质改变。包括局部或弥漫的腺体增大。 C级:胰腺实质及周围炎症改变,胰周轻度渗出。 D级:除C级外,胰周渗出显著,胰腺实质内或胰周单 个液体积聚。 E级:广泛的胰腺内、外积液,包括胰腺和脂肪坏死, 胰腺脓肿。 A级-C级:临床上为轻型急性胰腺炎;D E级:临床 上为重症急性胰腺炎。
急性胰腺炎诊疗指南
1
急性胰腺炎(acute pancreatitis, AP)是指多 种病因引起的胰酶激活,继以胰腺局部炎 症反应为主要特征,伴或不伴有其它器官 功能改变的疾病。临床上,大多数患者的 病程呈自限性;20% ~ 30%患者临床经过 凶险。总体死亡率为5% ~ 10%。
急性胰腺炎诊治课件

急性胰腺炎诊治课件
本课件将深入探讨急性胰腺炎的定义、病因、临床表现、诊断及治疗方法, 以及相关的并发症和预后。欢迎学习!
1. 定义急性胰腺炎
急性胰腺炎是指胰腺发生急性炎症,通常因胰酶的自我激活导致胰腺组织损伤。
胰腺结构示意图
了解胰腺的结构对急性胰腺炎的诊治十分重要。
急性胰腺炎示意图
了解胰腺炎症的形象有助于诊断和治疗工作。
6. 急性胰腺炎的并发症和相关处理
急性胰腺炎可能引发多种并发症,包括坏死性胰腺炎、脓肿、腹腔积液和脏器衰竭等。积极处理并发症对于患 者的康复至关重要。
1
坏死性胰腺炎
根据坏死面积的大小、感染的程度和其
脓肿和腹腔积液
2
他因素来制定治疗方案。
积极引流和抗感染治疗是处理这些并发
症的关键。
3
脏器衰竭
对于出现器官衰竭的患者,需要进行特 殊监护和积极支持治疗。
2. 病因和发病机制
急性胰腺炎的病因复杂,常见的因素包括胆石症、酒精滥用和高脂血症等。胰酶的激活和释放、胰腺缺血和再 灌注损伤等是发病机制的重要因素。
胆石症
胆石引起胰胆管阻塞,导致 胰酶的激活和胰腺炎症。
酒精滥用
长期大量饮酒可导致胰腺炎 症和损害。
高脂血症
血液中的高脂负荷增加了胰 腺酶激活的风险。
影像学检查
4
他相关指标。
利用超声、CT扫描和MRI等技术来确认胰 腺炎的诊断。
4. 影像学检查与诊断
影像学检查对急性胰腺炎的诊断和定性非常重要。超声、CT和MRI等技术可以显示胰腺的病变特征,帮助确定 病情。
超声检查
超声是一种无创性检查方法,对于检测胰腺炎具有 较高的敏感性。
CT扫描
CT扫描可以提供更详细的胰腺图像,对胰腺炎的定 性和定量评估更为准确。
本课件将深入探讨急性胰腺炎的定义、病因、临床表现、诊断及治疗方法, 以及相关的并发症和预后。欢迎学习!
1. 定义急性胰腺炎
急性胰腺炎是指胰腺发生急性炎症,通常因胰酶的自我激活导致胰腺组织损伤。
胰腺结构示意图
了解胰腺的结构对急性胰腺炎的诊治十分重要。
急性胰腺炎示意图
了解胰腺炎症的形象有助于诊断和治疗工作。
6. 急性胰腺炎的并发症和相关处理
急性胰腺炎可能引发多种并发症,包括坏死性胰腺炎、脓肿、腹腔积液和脏器衰竭等。积极处理并发症对于患 者的康复至关重要。
1
坏死性胰腺炎
根据坏死面积的大小、感染的程度和其
脓肿和腹腔积液
2
他因素来制定治疗方案。
积极引流和抗感染治疗是处理这些并发
症的关键。
3
脏器衰竭
对于出现器官衰竭的患者,需要进行特 殊监护和积极支持治疗。
2. 病因和发病机制
急性胰腺炎的病因复杂,常见的因素包括胆石症、酒精滥用和高脂血症等。胰酶的激活和释放、胰腺缺血和再 灌注损伤等是发病机制的重要因素。
胆石症
胆石引起胰胆管阻塞,导致 胰酶的激活和胰腺炎症。
酒精滥用
长期大量饮酒可导致胰腺炎 症和损害。
高脂血症
血液中的高脂负荷增加了胰 腺酶激活的风险。
影像学检查
4
他相关指标。
利用超声、CT扫描和MRI等技术来确认胰 腺炎的诊断。
4. 影像学检查与诊断
影像学检查对急性胰腺炎的诊断和定性非常重要。超声、CT和MRI等技术可以显示胰腺的病变特征,帮助确定 病情。
超声检查
超声是一种无创性检查方法,对于检测胰腺炎具有 较高的敏感性。
CT扫描
CT扫描可以提供更详细的胰腺图像,对胰腺炎的定 性和定量评估更为准确。
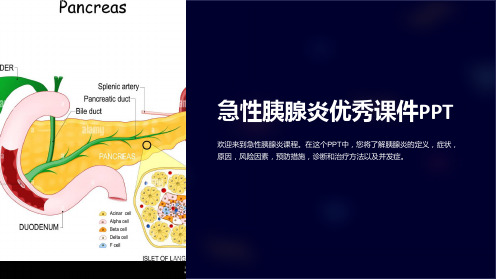
急性胰腺炎优秀课件PPT
胰腺炎的原因和风险因素
了解引起胰腺炎的原因和风险因素对于预防 胰腺炎很重要。常见风险因素包括饮食、饮 酒、胆结石、医疗治疗可以缓解症状并防止并发症的发生。
1
检查和诊断
了解急性胰腺炎的常见检查和诊断方
治疗方法
2
法,帮助患者更快地接受治疗。
介绍急性胰腺炎的治疗方法,包括药
急性胰腺炎优秀课件PPT
欢迎来到急性胰腺炎课程。在这个PPT中,您将了解胰腺炎的定义,症状, 原因,风险因素,预防措施,诊断和治疗方法以及并发症。
了解急性胰腺炎
胰腺炎是指胰腺的急性炎症引起的一系列症状。常见症状包括上腹疼痛和恶心呕吐。
胰腺炎的分类
急性胰腺炎和慢性胰腺炎是两种常见的类型。 了解这些类型的不同很重要,因为它们的治 疗方法也不同。
物治疗、手术等。重点介绍目前最有
效的治疗方法。
3
饮食管理
指导患者采取正确的饮食管理措施, 有助于减轻症状和促进康复。
胰腺炎的并发症
了解并发症对于治疗和康复很重要。
胰腺坏死性病变
介绍胰腺坏死性病变的症状和 治疗方法,使患者能够及早发 现并预防。
手术并发症
了解手术并发症的发生原因和 预防措施,有助于患者安心接 受手术治疗。
结论
运用正确的治疗方法,饮食管理和生活方式,准确诊断和治疗是预防和缓解 急性胰腺炎和长期并发症的关键。
参考资料
1. 2.
胰腺炎的临床表现、诊断与治疗[J]. 中国胃肠 外科杂志,2002(01):9-12.
郎氏鼓空病因与治疗新进展[C]. 中国中西医结 合急救医学座谈会论文汇编, 2011.
长期并发症
介绍胰腺炎长期并发症的预防 和治疗方法,使患者能够更好 地管理并控制病情。
急性胰腺炎的内科诊治进展精品PPT课件

▪ 经临床与影像、生化等检查,不能确定病因者称
为特发性
概况
▪ 每年约10-46/100,000人患急性胰腺炎 ▪ 欧洲国家约2%住院患者为急性胰腺炎 ▪ 上海1988~1995年胰腺炎发病率18.6/10万 ▪ 75-85%为轻型胰腺炎,死亡率<1% ▪ 15-25%为重型胰腺炎,死亡率10-30%
>10% <2 mmol/L >0.4 mmol/L
忽略 >5 mmol/L >4000 ml
SAP的确诊
▪ 具备急性胰腺炎的临床表现及生化改变 ▪ 且具有下列之一者
▪ 局部并发症(胰腺坏死、假性囊肿、胰腺脓肿) ▪ Ranson评分≥3;APACHE-Ⅱ 评分≥8 ▪ 器官功能衰竭:
呼吸衰竭氧分压≤60mmHg 肾功能衰竭血清肌酐≥177 μmol/L 休克收缩压≤90mmHg 消化道出血≥500ml/日 严重电介质紊乱血钙≤ 1.87mmol/L
是SIRS的表现
一般监护
▪ 呼吸频率 早于低氧血症 ARDS ▪ 尿量 <25ml/小时 比重 ▪ 肌酐清除率与血肌酐浓度 3小时肌酐清除
率
▪ 血常规 SAP早期血液浓缩,血红蛋白/红细
胞压积明显升高,后期因消耗而明显降低 白细胞升高是SIRS严重性的指标 ,pt与 DIC
维持有效循环血容量
▪ 对SAP的容量状态估计不足 ▪ 丢失至第三间隙的液体可达20%血
4000
2000
0
-2000 1
2
3
4
5
6(天)
液体正平衡
胸腹压增高 组织水肿缺氧 MODS 心功能障碍
ACS
ARDS
MOF 心功能衰竭
称?
急性胰腺炎PPT精选课件
胰 pathology
腺 炎
features
diagnosis
病理 临床表现
诊断
treatment
治疗
诊断与鉴别诊断
腹痛、恶心呕吐 血淀粉酶≥3倍 • 影像学改变 • 排除其他急腹症
心肌梗 死
消化性 溃疡
急性胃 肠炎
鉴别诊断
胆石症 胆囊炎
急性肠 梗阻
急性阑 尾炎
MAP or SAP
Grey-Turner Cullen征
主要内容
concept
概念
急 cause
病因
性 mechanism 发病机制
胰 pathology
腺 炎
features
diagnosis
病理 临床表现
诊断
treatment
治疗
AP治疗的策略
1 初期处理和监护 6 益生菌应用
2 脏器功能维护
7 胆源性AP内镜治疗
3 抑制胰腺外分泌 8 并发症处理
主要内容
concept
概念
急 cause
病因
性 mechanism 发病机制
胰 pathology
腺 炎
features
diagnosis
病理
临床表现 诊断
treatment
治疗
急性水肿型
炎症 水肿 脂肪坏死 少
炎症 水肿
脂肪坏死
出血
病理-急性出血坏死型
主要内容
concept
概念
急 cause
胰腺坏死
急性假性囊肿
胰腺脓肿
AP临床新分类
急性胰腺炎
AP严重程度的演化
AP入院
无
脏器衰竭?
