急危重病人的麻醉
急危重病人的麻醉

危重病人指的就是病人的重要器官如心、脑、肺、肝、肾等有严重的功能不全或衰竭,威胁着病人的生命,处理不当随时有死亡的危险。
麻醉既要满足手术要求才能达到治疗的目的,又要维护重要器官的功能才能保证病人的安全,对重要器官的功能障碍要进行积极的继续治疗与支持,尽量保持内环境的相对稳定,以顺利度过手术治疗。
一、呼吸功能不全病人围术期的麻醉处理:有严重的肺部疾病,长期吸烟、肺气肿、慢支炎、支气管哮喘、肺部感染、有血气胸、脓胸、肺结核或支扩、肺脓肿咯血等均可引起肺功能的不全或全身性疾病导致ARDS,如急性胰腺炎、败血症、感染性休克等均可合并呼吸功能不全或衰竭。
(一)麻醉前估计及准备:术前若病情允许可作肺功能测定,可区别其为阻塞性或限制性肺功能障碍。
阻塞性肺功能障碍表现为气道阻力增加及肺顺应性增大,无效死腔增加,通气/血流比例失调,其用力呼气肺活量(FVC)>4秒,最大呼气1秒率(FEV1、0%)<80%,正常应>76%,2秒率(FEV2、0%)>89%,3秒率(FEV3、0%)>92%,对判断气道梗阻时比较敏感,余气量/总肺容量(RV/TVC)>40%。
最大呼气中期流速(MMER)<0、6L/秒,若FVC 1、0<40%,最大通气量(MVV)<预计值50%,或呼吸储备百分比为最大通气量-每分钟通气量/最大通气量×100%,若<70%为通气功能有严重损害,手术宜慎重。
正常通气储备在93%以上,若低于86%即有通气功能不佳,代偿极差。
限制性通气功能损害为肺顺应性降低,潮气量与通气量减少,呼吸作功增加,耗氧量增大,肺功能测定有VC% <75%,FVC(用力呼气肺活量)<80%,FEVT(时间最大呼气量)正常或偏高(正常值为FEVL1、0一秒量2、83L,FEV2、0为3、30L,FEV3、0为3、41 L )。
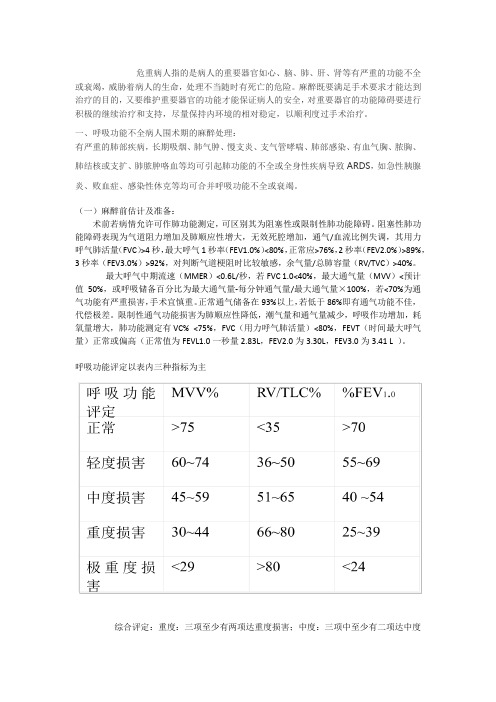
呼吸功能评定以表内三种指标为主综合评定:重度:三项至少有两项达重度损害;中度:三项中至少有二项达中度损害或三项中,轻中重各占一项;轻度:损害均不足中度。
急危重病人的麻醉
危重病人指的是病人的重要器官如心、脑、肺、肝、肾等有严重的功能不全或衰竭,威胁着病人的生命,处理不当随时有死亡的危险。
麻醉既要满足手术要求才能达到治疗的目的,又要维护重要器官的功能才能保证病人的安全,对重要器官的功能障碍要进行积极的继续治疗和支持,尽量保持内环境的相对稳定,以顺利度过手术治疗。
一、呼吸功能不全病人围术期的麻醉处理:有严重的肺部疾病,长期吸烟、肺气肿、慢支炎、支气管哮喘、肺部感染、有血气胸、脓胸、肺结核或支扩、肺脓肿咯血等均可引起肺功能的不全或全身性疾病导致ARDS,如急性胰腺炎、败血症、感染性休克等均可合并呼吸功能不全或衰竭。
(一)麻醉前估计及准备:术前若病情允许可作肺功能测定,可区别其为阻塞性或限制性肺功能障碍。
阻塞性肺功能障碍表现为气道阻力增加及肺顺应性增大,无效死腔增加,通气/血流比例失调,其用力呼气肺活量(FVC)>4秒,最大呼气1秒率(FEV1.0%)<80%,正常应>76%,2秒率(FEV2.0%)>89%,3秒率(FEV3.0%)>92%,对判断气道梗阻时比较敏感,余气量/总肺容量(RV/TVC)>40%。
最大呼气中期流速(MMER)<0.6L/秒,若FVC 1.0<40%,最大通气量(MVV)<预计值50%,或呼吸储备百分比为最大通气量-每分钟通气量/最大通气量×100%,若<70%为通气功能有严重损害,手术宜慎重。
正常通气储备在93%以上,若低于86%即有通气功能不佳,代偿极差。
限制性通气功能损害为肺顺应性降低,潮气量和通气量减少,呼吸作功增加,耗氧量增大,肺功能测定有VC% <75%,FVC(用力呼气肺活量)<80%,FEVT(时间最大呼气量)正常或偏高(正常值为FEVL1.0一秒量2.83L,FEV2.0为3.30L,FEV3.0为3.41 L )。
呼吸功能评定以表内三种指标为主综合评定:重度:三项至少有两项达重度损害;中度:三项中至少有二项达中度损害或三项中,轻中重各占一项;轻度:损害均不足中度。
多发性创伤病人的麻醉

多发性创伤病人的麻醉严重复合创伤病情紧急、危重、复杂,绝大多数需要急诊手术,其中麻醉处理的质量可直接影响治疗效果和预后,麻醉医师不仅要正确、及时处理麻醉问题,更要在心、肺复苏,休克治疗,创伤后呼吸困难综合症或急性肾功能衰竭的预防和处理等方面做出重要贡献。
严重创伤多为复合伤,处理较困难。
如头部损伤有30%合并其它部位损伤;胸部损伤有80%合并头部损伤、44%合并腹部伤、26%合并四肢伤;四肢、脊柱损伤有23.1%合并胸、腹或颅脑损伤。
应及时、正确、有效地处理病人,病情需要手术紧急治疗者,不得拖延。
严重损伤,早期只需重点初步检查,待病情稳定后再做详细、全面地检查。
一、麻醉前准备(一)止痛(二)呼吸管理保持呼吸道通畅,通气良好。
许多严重创伤病人,因呼吸道梗阻、缺氧,在短时间内死亡。
如昏迷病人的舌后坠,胃内容物、凝血块和其它异物的阻塞,严重颌面外伤,组织水肿,口、鼻腔大出血造成的梗阻窒息等。
故要建立通畅的呼吸:迅速清除阻塞呼吸道的一切异物;昏迷病人将头后仰,托起下颌,放置口咽导管;充分供氧等。
呼吸困难的原因:呼吸道梗阻。
颌面、咽喉、颈部损伤,血液、分泌物和异物等引起上呼吸道梗阻;胃内容物误吸人;气管痉挛;呼吸道烧伤等。
颅脑损伤。
颅内压升高可致呼吸困难。
延髓损伤。
高位脊髓损伤。
胸部多发肋骨骨折。
外伤型横膈疝。
肺实质挫伤、充血、水肿。
张力性气胸、开放气胸造成纵隔移位,出现反常呼吸。
1.下列病情需要紧急气管内插管,或气管造口插管:颅脑损伤昏迷;颌、面、颈软组织严重损伤;颈椎骨折脱位;颌骨骨折错位;口咽粘膜水肿、血肿;颌面胸腹壁大面积严重烧伤等,均需要施行有效的呼吸管理。
2.多发骨折、长骨骨折、多发肋骨骨折等,不论有无缺氧表现,都需吸氧治疗。
3.虽已施行气管内插管呼吸管理,但缺氧仍未见明显好转者,应考虑存在肺挫伤性肺实质损伤,或并存低血容量,需加以正确鉴别,因两者在处理上截然不同。
肺挫伤时,输液稍过量,即易加剧肺组织间液渗出,由此加重气体交换障碍,故需严格限制输液量。
手术室及麻醉科危重病人抢救制度

手术室及麻醉科危重病人抢救制度手术室和麻醉科是医院中对于危重病人进行抢救救治的关键科室,有着重要的责任和任务。
在抢救危重病人的过程中,手术室和麻醉科需要建立完善的制度,以确保高效、安全的抢救工作的进行。
首先,手术室和麻醉科应建立完善的危重病人抢救流程。
在出现危重病人的情况下,需要有明确的召集、分工和协调工作。
一般来说,当接收到危重病人的消息后,负责召集的人员应立即启动预先制定的病危病重呼叫系统,通知参与抢救的人员到达指定地点。
同时,手术室和麻醉科需要建立紧急设备和药物的备用制度。
在抢救过程中,可能需要使用各种设备和药物,如呼吸机、监护仪、空气way器械等。
这些设备和药物必须保持良好的状态,并随时准备好使用,以确保抢救的顺利进行。
值班人员的素质和技术水平是危重病人抢救的关键因素之一、因此,手术室和麻醉科应定期进行培训和演练,提高医护人员的技能和应变能力。
通过模拟实战的方式,让医护人员能够熟悉危重病人抢救的流程和技术,增强团队协作和处理突发事件的能力。
在危重病人抢救过程中,患者的隐私和合法权益应受到保护。
手术室和麻醉科需要建立健全的医疗纪录和信息保密制度。
医护人员应严格遵守相关法律法规,保护患者的隐私权,并对抢救过程中的医疗记录进行妥善保存,以备后续的审核和研究工作。
此外,手术室和麻醉科需要与其他科室建立良好的沟通和协作机制。
在危重病人抢救的过程中,可能需要多个科室的医护人员共同参与,因此,需要建立起互相配合和协同救治的工作机制,确保抢救工作的高效进行。
总之,手术室及麻醉科危重病人抢救制度是为了应对突发情况的发生,保证患者的安全和生命,以及医护人员的专业素质和协作能力所必须建立的一套完善制度。
通过建立合理的工作流程、完善的设备和药物备用制度、提高医护人员的技能和应变能力等措施,可以有效提高危重病人的抢救成功率,减少不必要的损失。
急危重症护理学重点(自己整理)

急危重症护理学的概念: 急危重症护理学是以挽救患者生命、提高抢救成功率、促进患者康复、减少伤残率、提高生命质量为目的,以现代医学科学、护理学专业理论为基础,研究危急重症患者抢救、护理和科学管理的一门综合性应用学科。
院外急救:pre-hospital emergemcy medical care)是指在医院之外的环境中对各种危及生命的急症、创伤、中毒、灾难事故等伤病者进行现场救护、转运及途中救护的统称,即在患者发病或受伤开始到医院就医之前这一阶段的救护.急诊医疗服务体系:(Emergency Medical Service System, EMSS)包括院前救护、院内急诊科救治、危重症监护(ICU)和各专科的“生命绿色通道”为一体的完整体系。
加强医疗病房(intensive care unit ,ICU)是应用现代危重病医学理论,集具有抢救危重病人经验的专业人员和现代化的监测与治疗仪器为一体,加强对危重病人的集中治疗、监测及护理,以取得最为有效的救治效果的一种特殊场所。
床位设置一般综合性医院综合ICU床位数量占全院总床位的2%~8%,床位使用率以75%为宜,ICU每张床位占地面积15~ 18平方米,室温保持在22.5~25.50C,湿度以55%~65%为宜人员编制医生:床位为0.8~1:1 护士:床位为 2.5~3:1ICU质量管理的基本原则以患者为中心的原则以质量为第一的原则全面质量管理的原则以预防为主的原则院外急救:广义:指伤病员在发病或受伤时,由医护人员或目击者对其进行必要的急救,以维持基本生命体征或减轻痛苦的医疗活动和行为的总称狭义:指有通讯、运输和医疗基本要素所构成的专业急救机构,在病人到达医院前实施的现场救治和途中监护的医疗活动区别:有否公众参与猝死--最佳抢救时间4min严重创伤--抢救的黄金时间1h特点:突发性紧迫性艰难性复杂性灵活性院外急救的原则:先排险后施救先重伤后轻伤先施救后运送急救与呼救并重转运与监护急救相结合紧密衔接、前后一致验伤与颜色标记卡:绿色标记卡—轻伤员意识清楚,多处软组织损伤,无需特殊治疗;黄色标记卡—重伤员需手术治疗,但可拖延一段时间;红色标记卡—危重伤员因窒息、心搏呼吸骤停、大出血及休克等造成伤员有生命危险,需立即行紧急抢救性手术以控制大出血和改善通气者黑色标记卡—死亡我国院外急救的组织形式:广州模式重庆模式上海模式北京模式深圳模式香港模式电击除颤的时机——尽早除颤原则●室颤、无脉性室速应迅速除颤除颤位置:胸骨右缘锁骨下方,另一个在左乳头外侧即左腋前线第五肋间能量选择:单相波非同步,直接360J双相波非同步,120~200J若不清楚类型——200J开始,直至360J避免接触患者——周围的人包括自己均不接触病人及床单位除颤和CPR的选择:推荐除颤和CPR的联合●先除颤还是先CPR?成人(≥8岁)①<5min的猝死:先除颤②> 5min的猝死:先CPR(2min/30:2×5)后除颤儿童(1~8岁):同成人②婴儿(<1岁)不适用AED1次电击还是3次电击方案?——所有室颤/无脉室速,均采用1次电击策略单次电除颤→5个CPR循环→检查循环情况(包括心律和脉搏)心肺复苏有效指标:1.可扪及大动脉搏,收缩压大于60mmHg2.缺氧情况明显改善,面色红润3.瞳孔由大变小,对光反射恢复4.有知觉反射、呻吟,意识障碍程度变浅5.出现自主呼吸常用药物肾上腺素:●首选药物,适用心脏停顿、显著的心动过缓、过敏性休克●用药原则:早期、大剂量、连续使用首剂1mg,每隔3~5分钟重复给1~3mg,不再建议在无脉性心电活动和心室停顿中常规性采用阿托品胺碘酮●适用于反复电除颤和利多卡因治疗无效、CPR和血管加压药无反应的室颤,或无脉室性心动过速患者。
麻醉科急救药物

麻醉科急救药物引言概述:麻醉科急救药物是在麻醉科医生处理急救情况时使用的药物。
这些药物具有快速、有效的作用,可以迅速控制患者的症状,保证患者的安全。
本文将介绍麻醉科急救药物的五个主要部分,包括镇痛药物、镇静药物、肌松药物、气道管理药物和心血管支持药物。
一、镇痛药物1.1 阿片类药物:如吗啡、芬太尼等,具有强力的镇痛作用,可用于急性剧痛的缓解。
1.2 非甾体抗炎药:如布洛芬、酮洛芬等,可用于轻度到中度疼痛的缓解,常用于术后镇痛。
1.3 局部麻醉药物:如利多卡因、布比卡因等,可用于局部麻醉和神经阻滞,适用于手术和疼痛管理。
二、镇静药物2.1 苯二氮䓬类药物:如地西泮、氯硝西泮等,具有镇静和抗焦虑作用,可用于镇静、催眠和预防惊厥。
2.2 吡拉西坦类药物:如异丙酚、咪达唑仑等,具有快速起效和短效的特点,适用于快速诱导和维持麻醉。
2.3 α2受体激动剂:如地塞米松、氟马西尼等,具有镇静、镇痛和抗惊厥作用,可用于镇静和镇痛的辅助药物。
三、肌松药物3.1 非去极化肌松药物:如琥珀胆碱、罗库溴铵等,可用于促进肌肉松弛和减少肌肉抵抗。
3.2 去极化肌松药物:如琥珀胆碱、醉酒菜碱等,可用于快速诱导和维持肌肉松弛。
3.3 选择性肌松药物:如罗库溴铵、维库溴铵等,具有选择性作用,可用于特定病例的肌松需求。
四、气道管理药物4.1 气管插管用药物:如利多卡因、琥珀胆碱等,可用于气管插管时的表面麻醉和预防咳嗽反射。
4.2 支气管扩张剂:如沙丁胺醇、异丙托溴铵等,可用于支气管痉挛和气道梗阻的缓解。
4.3 气道清洁药物:如生理盐水、碳酸氢钠溶液等,可用于气道湿化和清洁,保持气道通畅。
五、心血管支持药物5.1 血管活性药物:如多巴胺、肾上腺素等,可用于心血管功能不稳定时的血管收缩和升压。
5.2 心律调整药物:如胺碘酮、普鲁卡因胺等,可用于心律失常的纠正和预防。
5.3 血液稀释剂:如羟乙基淀粉、白蛋白等,可用于补充血容量和维持循环稳定。
最新_麻醉相关危重症急抢救流程与流程图
麻醉相关危重症急抢救流程与流程图目录1.急救通则流程图2.困难气道处理流程及流程图3.麻醉科-输血科沟通流程及流程图4.麻醉科局麻药中毒抢救流程及流程图5.麻醉科过敏性休克抢救流程及流程图6.麻醉过程中的意外与并发症处理规范与流程及流程图7.手术患者术中大出血时的应急预案及处理流程及流程图8.子痫抢救流程图9.恶性高热处理10.产科羊水栓塞的抢救11.产科出血性休克救治流程12.产科急性心衰的抢救流程13.产科甲亢危象的抢救流程14、产科糖尿病酮症酸中毒抢救流程15.新生儿窒息抢救流程16.休克抢救流程及流程图17.心跳骤停抢救流程及流程图19.眩晕的诊断思路及抢救流程及流程图18.昏迷抢救流程及流程图19.眩晕的诊断思路抢救流程及流程图20.窒息的抢救流程及流程图21.急性心肌梗死的的抢救流程及流程图22.心律失常抢救流程及流程图23.高血压急症抢救流程及流程图24.急性左心衰竭抢救流程及流程图25.支气管哮喘的抢救流程及流程图26.咯血抢救流程及流程图27.呕血的抢救流程及流程图28.糖尿病酮症酸中毒抢救流程及流程图29.抽搐抢救流程30.全身性强直-阵挛性发作持续状态的紧急抢救流程31.抽搐急性发作期的抢救流程32.输血反应处理预案33.非同步电复律除颤术34.手术间麻醉前准备流程图35.麻醉工作流程图36.手术室应急预案37.手术室应对传染病或特殊感染手术的应急预案流程图2.困难气道处理流程困难气道的定义和分类(一)困难气道的定义1、困难气道,是经过正规训练的麻醉医师在行面罩通气和(或)气道插管时遇到了困难。
2、困难气管插管,即经过正规训练的麻醉医师使用常规喉镜正确地进行气管插管时,操作在4次以上或需时10min以上者仍不能完成为插管困难。
3、罩通气困难,即一个麻醉医师在无他人帮助的情况下不能维持正常的氧和和(或)合适的通气。
(二)根据气道困难发生的类型分为:通气困难和插管困难1、急症气道:一般指通气困难同时插管也很困难的十分危急的病人,需要采取特别紧急的措施打开气道,并建立通气,通气困难往往发在诱导后。
手术中的麻醉流程
手术中的麻醉流程
全麻手术一般是通过静脉注射,或经呼吸道吸入的方法对患者进行全身麻醉。
通常在术前,医生会根据患者的具体情况选择合适的麻醉方案,并且需要由患者、患者家属,或者其他委托人签署麻醉知情同意书。
1、静脉注射:通过静脉给患者注射麻醉药物,麻醉药物经过血液循环作用于麻醉中枢神经系统,使患者进入暂时性意识消失麻醉的状态。
一般操作比较简单,手术后患者苏醒得也比较快,而且并发症少,较少出现恶心、呕吐等症状;
2、呼吸道吸入:通过呼吸道吸入麻醉药,产生中枢神经系统抑制,使患者暂时性地丧失意识,患者在手术中感觉不到周身的疼痛,是早期用于手术中的一类麻醉药物。
通常药物通过肺部进行代谢,但在患者进行吸入式麻醉的过程中,需要对患者进行呼吸道的管理,在气管内插管或置入喉咙内。
麻醉科危重病例讨论记录范文
麻醉科危重病例讨论记录范文英文版Anesthesia Critical Case Discussion RecordRecently, in the Department of Anesthesiology, a critical case involving a patient with severe respiratory distress was successfully managed by our team. The patient, a 65-year-old male with a history of chronic obstructive pulmonary disease (COPD), was scheduled for an emergency surgery due to a ruptured appendix.Upon arrival at the operating room, the patient presented with severe hypoxia and respiratory distress. The anesthesiologist quickly assessed the situation and decided to intubate the patient to secure his airway. Despite the patient's compromised respiratory status, the surgery had to proceed due to the life-threatening nature of the condition.During the surgery, the anesthesiologist closely monitored the patient's vital signs and adjusted the ventilator settings accordingly to maintain adequate oxygenation. The surgery was completed successfully without any complications, and the patient was transferred to the intensive care unit for further monitoring.This case highlights the importance of effective communication and teamwork in managing critical situations in the operating room. The quick thinking and decisive actions of the anesthesiology team played a crucial role in ensuring the successful outcome of the surgery.In conclusion, the prompt intervention and expert care provided by the anesthesiology team were instrumental in saving the life of this critically ill patient. This case serves as a reminder of the critical role that anesthesiologists play in the perioperative care of patients with complex medical conditions.英文版最近,在麻醉科,我们的团队成功地处理了一位患有严重呼吸困难的患者的危重病例。
手术麻醉分级+医疗技术目录
手术麻醉分级+医疗技术目录
手术麻醉分级
一级麻醉包括低平面蛛网膜下腔脊神经阻滞、腰部硬膜外脊神经阻滞、下胸段硬膜外脊神经阻滞、小儿氯胺酮肌肉或静脉麻醉、小儿基础麻醉、病情较轻的四肢手法复位病人的静脉麻醉、眼科手术的麻醉、常见耳鼻喉科小儿手术的麻醉以及静吸复合麻醉术。
二级麻醉包括常用的神经阻滞术、上胸段硬膜外脊神经阻滞、普通颅脑外科手术病人麻醉、胸科病人麻醉、支气管麻醉术、小儿颌面部较大手术的麻醉、经鼻气管内插管麻醉、心导管检查病人的麻醉、危重及病情复杂(失血性休克、严重肠梗阻)的急诊病人麻醉、小儿硬膜外麻醉、气管内麻醉、唇裂手术的麻醉以及小儿扁桃体、腺样体手术的麻醉。
三级麻醉包括心内直视手术的麻醉、心包切除术病人麻醉、内分泌疾患病人的麻醉、病情严重病人的麻醉(心功能不全、冠心病、高血压及肝、肾功能低下等)、控制性低血压麻醉、
严重呼吸道梗阻病人的麻醉、肾脏移植手术的麻醉、复杂颅脑外科手术的麻醉、湿肺病人的麻醉、口腔颌面部疾病致气管插管困难以及需行肌皮瓣移植术的麻醉,小儿气管内异物取出术麻醉以及控制性低温手术麻醉。
四级麻醉包括复杂心内直视手术的麻醉、严重内分泌疾患病人的麻醉、既往有心肌梗塞病人的麻醉、严重休克、严重脏器功能低下病人的麻醉以及各种复杂手术及病情危重、诊断未明病人的麻醉和新开展手术项目病人的麻醉。
此外,麻醉科医疗技术目录中还包括局部浸润麻醉、神经阻滞麻醉、椎管内麻醉、基础麻醉、全身麻醉、支气管内麻醉、术后镇痛、硬膜外连续镇痛、椎管内药物治疗、特殊方法气管插管术、喉罩麻醉、体外循环、肌松监测、麻醉深度监测、超声引导下神经阻滞、神经刺激仪定位下神经阻滞、环甲膜切开术、有创动脉压监测、呼气末二氧化碳分压监测以及血液回收技术。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
危重病人指的是病人的重要器官如心、脑、肺、肝、肾等有严重的功能不全或衰竭,威胁着病人的生命,处理不当随时有死亡的危险。
麻醉既要满足手术要求才能达到治疗的目的,又要维护重要器官的功能才能保证病人的安全,对重要器官的功能障碍要进行积极的继续治疗和支持,尽量保持内环境的相对稳定,以顺利度过手术治疗。
一、呼吸功能不全病人围术期的麻醉处理:有严重的肺部疾病,长期吸烟、肺气肿、慢支炎、支气管哮喘、肺部感染、有血气胸、脓胸、肺结核或支扩、肺脓肿咯血等均可引起肺功能的不全或全身性疾病导致ARDS,如急性胰腺炎、败血症、感染性休克等均可合并呼吸功能不全或衰竭。
(一)麻醉前估计及准备:术前若病情允许可作肺功能测定,可区别其为阻塞性或限制性肺功能障碍。
阻塞性肺功能障碍表现为气道阻力增加及肺顺应性增大,无效死腔增加,通气/血流比例失调,其用力呼气肺活量(FVC)>4秒,最大呼气1秒率(FEV1.0%)<80%,正常应>76%,2秒率(FEV2.0%)>89%,3秒率(FEV3.0%)>92%,对判断气道梗阻时比较敏感,余气量/总肺容量(RV/TVC)>40%。
最大呼气中期流速(MMER)<0.6L/秒,若FVC 1.0<40%,最大通气量(MVV)<预计值50%,或呼吸储备百分比为最大通气量-每分钟通气量/最大通气量×100%,若<70%为通气功能有严重损害,手术宜慎重。
正常通气储备在93%以上,若低于86%即有通气功能不佳,代偿极差。
限制性通气功能损害为肺顺应性降低,潮气量和通气量减少,呼吸作功增加,耗氧量增大,肺功能测定有VC% <75%,FVC(用力呼气肺活量)<80%,FEVT(时间最大呼气量)正常或偏高(正常值为FEVL1.0一秒量2.83L,FEV2.0为3.30L,FEV3.0为3.41 L )。
呼吸功能评定以表内三种指标为主综合评定:重度:三项至少有两项达重度损害;中度:三项中至少有二项达中度损害或三项中,轻中重各占一项;轻度:损害均不足中度。
通过血气分析对呼吸功能可得到正确的评价。
若有通气不足,有PaO2的下降及PaCO2的增高,有过度通气时PaO2可正常或高于正常(>100mmHg),而PaCO2低于正常范围(<30mmHg)。
通气功能仅有轻度障碍者可按一般正常人处理。
有中度肺功能不全,术前应用抗生素控制感染及肺部炎症,使分泌物尽量减少,当选用椎管内麻醉或局麻、神经阻滞,静脉麻醉而未插管者,应注意辅助用药或静脉麻醉药对呼吸的影响,若呼吸有抑制易发生低氧血症,或药物影响排痰可造成下呼吸道梗阻而发生严重的急性缺氧,甚至有发生心跳骤停的危险。
若用全身麻醉必须插管。
麻醉期中应注意呼吸管理,保持气道畅通,应有足够的气体交换。
术后最好进行一段时间的呼吸支持,待完全清醒,咳嗽反射灵敏,呼吸交换量正常或接近原水平,脱氧超过10分钟SpO2能保持93%以上或恢复麻醉前水平才能考虑拔管,拔管后仍应继续给氧以保持SpO2接近正常水平。
术前即有严重通气功能不全者,应注意病人有无呼吸困难,能否平卧,双肺有无啰音等,及能否经治疗得到改善。
若手术不能等待,不能选用有可能加重呼吸功能降低的不插管的麻醉方法,如高持或单纯静脉麻醉等。
若已有严重通气功能不全,进行肺切除术必须估计切除肺的范围及对通气功能的进一步影响,若成人术后肺活量将低于1.2升,呼吸储备低于50%。
术后稍有其他因素如痰排不出等,则将失代偿而难以维持生存的最低要求。
若未作肺功能测定,可作闭气试验以粗略估计心肺功能情况。
正常成人闭气30~40秒以上;仅能闭气20~30秒可能有轻度降低;10~20秒为中度;<10秒为重度损害。
另还可作吹气试验,若点燃的火柴在距口唇30cm以上能一口气吹灭者,胜任一般手术可无问题。
(二)麻醉选择及注意事项:有呼吸功能不全者首选无呼吸抑制的麻醉方法或药物;其次是能有效管理呼吸的方法,能在局部浸润、神经阻滞、低位椎管内麻醉下完成的手术,术中配合适量辅助用药及有效的氧吸入,常可安全度过手术治疗。
大型手术必须在全身麻醉下进行者,以气管内插管机械通气支持呼吸较为安全,分泌物多者术前应尽量控制感染,加强排痰引流措施,插管后应反复吸引,避免下呼吸道阻塞。
术后必须送ICU病室继续进行机械通气,因麻醉期中使用的全麻药、镇静药、镇痛药、肌松药的残留作用,均将对呼吸的恢复存在一定影响。
术后伤口疼痛亦将影响咳痰及深呼吸的活动,使潮气量受影响。
故术后呼吸支持及术后镇痛甚为重要。
直至全身状态恢复较正常,内环境稳定,咳嗽有力,能作深呼吸活动,肌力正常,才能逐渐脱机,可用亚利氏装置吸氧,过度到吸入低浓度氧(<40%),SpO2在不吸氧下恢复术前水平,才能考虑拔管,拔管后继续鼻管或面罩吸氧。
二、休克病人的麻醉问题休克是指重要器官及组织有血液灌流量的锐减,不能维持正常生理需要。
严重者可造成重要器官的功能不全甚至衰竭。
麻醉方面既要注意围术期对休克的治疗及合并症的处理,又要进行适当的麻醉以满足手术对麻醉的需要,方能解除休克的原因,使休克得到有效的治疗。
(一)各种休克存在的麻醉相关问题:1、低血容量休克:可因大量失血、体液丧失(如大面积烧伤、肠梗阻等)而使回心血量减少,血压低、脉搏代偿性增快。
长时间严重休克可致心肌缺血、心功能受损,由于血流缓慢、代谢性酸中毒可导致弥散性血管内凝血,消耗大量凝血因素,血小板、纤维蛋白原降低,手术创面可发生渗血。
还可导致休克肺、急性肾功衰竭等。
最终亦可导致多器官功能衰竭。
2、感染性休克:可因严重全身性感染、输入污染血液或液体发生休克,多有高热、白细胞增高,代谢增加、低血压、脉搏快、呼吸急促、过度换气而导致代谢性酸中毒及代偿性呼吸性碱中毒。
血容量可因内毒素对毛细血管壁损害通透性增加进入组织间隙而有减少,由于组织灌注不足,毛细血管扩张及DIC形成,血液淤滞于微循环中增多。
回心血量减少,组织供血进一步下降,因而中毒性休克虽无明显的血容量丢失,仍使有效循环血量降低。
适当补充容量对改善休克状态有一定作用。
由于内毒素、低血压、缺氧对心脏的作用,心功能常有一定程度的低下,若有DIC对肺及肾的损害,其功能常受影响,最终亦可发展至多器官功能衰竭。
3、过敏性休克:过敏反应是抗原抗体反应,致敏原进入机体后可产生抗体IgE使肥大细胞致敏,当再次有致敏抗原进入机体时即可使敏感的细胞发生脱颗粒而释放出组织胺、缓激肽、前列腺素等物质,其作用于血管壁使毛细血管壁通透性增加,体液成分漏出至血管外,并使血管扩张,使有效循环血量降低,严重者导致低血压甚至停跳。
4、心源性休克:由于心脏疾病或心脏受缺血、缺氧损害,心脏负荷过大,长时间低血压影响,严重心律失常等均可使心脏功能严重受损,心输出量低、血压下降、中心静脉压增高,致心源性休克。
5、神经源性休克:严重外伤引起的强烈的疼痛刺激可导致低血压。
(二)休克病人麻醉处理原则:1、解除休克的原因:如外伤出血应尽早采用简单止血方法如上止血带压迫止血等;心律失常如二度或三度传导阻滞采用抗心律失常药物或术前安置临时起搏器;低血容量积极补充容量;心源性休克应用强心药;过敏性休克应用激素、抗组织胺药等。
2、对症治疗:因休克病人常有低血压、低氧血症、低血容量、心功不全、外周血管张力变化等,可针对不同休克当时存在的问题予以对症治疗以改善休克状态,增强对麻醉的耐受。
3、手术时机:术前对休克的纠正虽有利于麻醉及手术治疗,但不能因强调术前的准备而延误手术时机,甚至需在抢救休克的同时进行麻醉和手术治疗。
4、休克越严重本身对中枢神经系统已产生强烈的抑制,所需麻醉药物越少,因而不管什么情况下,血压越低越应减浅麻醉,因休克时脑血流所占心输出量的比例增加,麻醉药进入脑组织的比例增加,麻醉容易加深。
(三)休克病人的麻醉选择:1、局麻及神经阻滞麻醉:对血流动力学影响最小,一般休克病人作较表浅较小及上肢手术首选此法。
但镇痛不全可加重休克。
2、椎管内麻醉:休克病人用椎管内麻醉当交感神经阻滞后回心血量将进一步减少,影响心输出量使血压更为降低,除非血容量能及时补充,休克程度不严重,麻醉范围较窄如会阴区域或下肢手术可以考虑。
若急性大量失血未能控制、中毒症状严重、或严重心源性休克均不适宜用椎管内麻醉。
3、吸入麻醉:吸入麻醉气管内插管的方法可以充分给氧,保证气体交换及气道通畅对休克病人是有利的,但任何吸入麻醉药对心血管的直接作用均是抑制,由于有的药物在浅麻醉时对交感的兴奋作用而显示对循环的兴奋效应,当严重休克时交感神经系统已处于极度兴奋状态,则难以显示药物对交感神经系统的兴奋效应。
但对循环随剂量增加而抑制加强。
休克病人对药物的耐受性差,需要量大为减少。
由于休克时心脑血管的扩张,其血流量占全身心输出量的比例增大,因而对中枢神经系统的作用加强,而脑组织已处于血流量灌注不足,细胞功能降低,易受到麻醉药物的抑制,需要量大为降低,吸入麻醉常用药对循环影响按同等MAC而论,七氟醚、地氟醚小于氟烷、异氟醚,此又小于安氟醚。
4、静脉麻醉:麻醉诱导常需要静脉麻醉药,对循环抑制较轻的有乙咪脂、γ- OH、芬太尼等,氯胺酮因同时有兴奋交感神经及心血管抑制作用,当用药后能增加心输出量,虽同时增加心肌氧耗,只要不使心肌氧的供需失衡加重是可选用的,若交感神经系统已因严重休克有极度兴奋,回心血量很低而陷于严重休克,此时再兴奋交感神经已不起作用而常可因用氯胺酮而显示对心血管的抑制作用,使休克更加恶化,心肌氧的供需关系更为失衡而过度缺血缺氧而停跳。
因此宜在容量补充后用氯胺酮对循环影响较小。
乙咪脂诱导对循环影响较小,但部分病人可引起肌颤,可使心率加快,氧耗增加,可配合其他药物应用,如先给小量咪唑安定(0.05mg/kg 以下),再给乙咪脂则肌颤可减轻,配合肌松药插管。
可在小剂量咪唑安定后用芬太尼0.06~0.1ug/kg加肌松药作诱导插管影响也较小。
休克不是很严重可在小量咪唑安定及γ- OH 诱导后肌松药插管。
维持期中应积极处理休克,血压越低麻醉越应减浅,只需达到意识消失,肌松药选择对循环影响小或无明显影响者,如万可松、阿端、卡肌宁影响均较小。
由于低血压肾滤过率降低,主要靠肾排泄的肌松药作用时间将延长,特别是有急性肾功能衰竭者不能使用。
芬太尼镇痛作用好,可减少吸入麻醉药的应用。
(四)休克病人围术期监测:1、血压、脉搏:休克病人均有血压下降和脉搏增快。
使用升压药维持血压应视为休克,因重要组织器官的血流量多已有降低,不能满足机体的生理需要,应根据血流动力学变化进行治疗,休克时脉压常因每搏量降低而减低,用无创测压方法有时无法测得,若能监测直接动脉压则较准确,而即使脉压差很小亦可测出。
