卵巢癌病理学分类精编版
卵巢癌

卵巢癌卵巢癌是卵巢肿瘤的一种恶性肿瘤,是指生长在卵巢上的恶性肿瘤,其中90%~95%为卵巢原发性的癌,另外5%~10%为其它部位原发的癌转移到卵巢。
由于卵巢癌早期缺少症状,即使有症状也不特异,筛查的作用又有限,因此早期诊断比较困难,就诊时60%~70%已为晚期,而晚期病例又疗效不佳。
因此,虽然卵巢癌的发病率低于宫颈癌和子宫内膜癌居妇科恶性肿瘤的第三位,但死亡率却超过宫颈癌及子宫内膜癌之和,高居妇科癌症首位,是严重威胁妇女健康的最大疾患。
组织学分类卵巢由于组织学的特点,其癌的组织学类型之多居全身各器官首位。
根据世界卫生组织(WHO)制定的国际统一分类法,卵巢肿瘤主要的组织学类型如下:上皮来源的肿瘤来源于卵巢的生发上皮,具体类型包括浆液性瘤、粘液性瘤、子宫内膜样瘤、透明细胞瘤、纤维上皮瘤(又称勃勒纳瘤)、混合型上皮瘤等。
这些肿瘤既有良性,也有交界恶性和恶性生殖细胞来源的肿瘤来源于卵巢的生殖细胞。
主要类型有畸胎瘤、无性细胞瘤、胚胎性癌、内胚窦瘤、绒毛膜癌、混合性生殖细胞瘤。
其中畸胎瘤有良性的成熟性畸胎瘤及恶性的末成熟畸胎瘤,另外还有比较少见的单胚性和高度特异性畸胎瘤,包括卵巢甲状腺瘤和卵巢类癌。
良性的成熟性畸胎瘤可发生癌变。
这些肿瘤中除了成熟性畸胎瘤及甲状腺瘤外,其它肿瘤虽然也称为瘤,但实际上都是恶性肿瘤即癌。
特异性性索间质来源的肿瘤来源于卵巢的特异性性索间质,包括颗粒细胞瘤、卵泡膜细胞瘤、纤维瘤、卵巢睾九母细胞瘤、两性母细胞瘤等。
一般情况下,卵泡膜细胞瘤和纤维瘤为良性肿瘤,其它为低度恶性肿瘤。
转移性肿瘤来源于原发在其它器官的恶性肿瘤,常见的包括消化道和妇科其它器官。
发病原因如同大多数癌症一样,卵巢癌的发病原因并不明确。
经研究及流行病学调查,一般认为卵巢癌的发生可能与下列高危因素有关。
持续排卵持续排卵使卵巢表面上皮不断损伤与修复, 可能导致卵巢癌的发生。
流行病学调查发现卵巢癌危险因素有未产、不孕,而多次妊娠哺乳和口服避孕药有保护作用。
卵巢肿瘤组织学分类

ovarian tumor
1
概述
• 卵巢肿瘤很常见,各种年龄均可患病,但 以20~50岁最多见。 • 卵巢虽小,但组织类型复杂,肿瘤类型多。 • 卵巢恶性肿瘤 患病初期很少有症状,早期 诊断困难,就诊时70%已属晚期,很少能 得到早期治疗。 • 5年生存率低:25~30%,是目前威胁妇女 生命最严重的恶性肿瘤之一。
5
来源于卵巢表面的生发上皮(体腔上皮)
浆液性肿瘤
• 浆液性囊腺瘤(serous cystadenoma)
概述: 最常见 多发生于20~40岁妇女 以单侧居多,也可双侧发生 约占卵巢良性肿瘤的25% 病理: 肉眼观: 镜下观:
6
浆液性肿瘤
• 临界恶性浆液性囊腺瘤 (borderline serous cystadenoma) 概述: 约占浆液性肿瘤的10% 介于良、恶性浆液性囊腺瘤之间 属低度恶性 预后比浸润癌为好,5年存活率>90% 病理: 肉眼观: 镜下观:
13
卵巢生殖细胞肿瘤
• 卵巢畸胎瘤:
来源于卵巢的生殖细胞
良恶性程度主要取决于瘤组织的成熟度 分为两大类 成熟型畸胎瘤 ( mature teratoma ) 又称皮样囊肿 (demoid cyst)
未成熟型畸胎瘤(teratoma,immature )
14
• 成熟型畸胎瘤( mature teratoma )
远处转移很少
20
病理:
肉眼观:
镜下观:
21
• 卵泡膜细胞瘤(theca cell tumor) 概述:
发病率仅为粒层细胞瘤的1/3
常和粒层细胞瘤混合存在
发病年龄较晚,多数为绝经后妇女
卵泡膜细胞瘤基本为良性肿瘤 卵泡漠细胞瘤分泌更多的雌激素 预后较好
NCCN_卵巢癌指南中文版本

10. 对于恶性性索间质肿瘤,在完成系统分期手术或保留生 育功能的系统分期手术后,对于I期高危型患者(肿瘤破 裂、G3)或中危型患者(肿瘤包含异质性成分),2011 年指南推荐的治疗方法共三种,分别是①观察(2B级证 据);②使用含铂方案进行化疗(2B级证据);③放疗 (2B级证据)。新版指南中删去了③。
– 疑为ⅠA或ⅠB期,G2:疑有残留病灶者,切除病灶并完成手术分 期;无残留病灶者,可行6疗程化疗或完成手术分期;
– 疑为ⅠA或ⅠB期,G3,或ⅠC期(G1-G3):疑有残留病灶者,完成 手术分期;无残留病灶者行6疗程化疗或完成手术分期;
– Ⅱ,Ⅲ或Ⅳ期:有可切除的残留病灶,行肿瘤细胞减灭术;估计 无法切除的残留病灶,可考虑先给予3~6疗程化疗后再手术,术 后再予化疗,化疗疗程数总共6~8疗程。
WHO组织学分类 颗粒细胞瘤 Granulosa cell tumors
成年型 Adult 幼年型 Juvenile 卵泡膜细胞瘤 Thecoma 普通型卵泡膜细胞瘤 Thecomas typical 黄素化型卵泡膜细胞瘤 Thecomas, lutenized 有丝分裂指数增加型卵泡膜细胞瘤 Thecoma with increased mitotic figures 纤维瘤 Fibroma 细胞性纤维瘤 Cellular fibroma 有丝分裂指数增加型纤维细胞瘤 Cellular fibroma with increased mitotic figures 纤维肉瘤 Fibrosarcoma 含有少量性索间质成分的间质细胞瘤 Stromal tumor with minor sex cord elements 硬化性间质瘤 Sclerosing stromal tumor 环管状间质瘤 Signet ring stromal tumors 未分类肿瘤 Unclassified 睾丸支持细胞-间质细胞瘤 Sertoli-Leydig cell tumors 高分化 Well differentiated 中分化 Intermediate differentiation 低分化 Poorly differentiated 伴有异质成分 Sertoli-Leydig tumors with heterologous elements 睾丸支持细胞瘤 Sertoli cell tumors 睾丸间质细胞瘤 Leydig cell tumors 间质细胞瘤 Stromal-Leydig cell tumors 含有环状小管的性索间质瘤 Sex cord tumors with annular tubules (SCTAT) 合并Peutz-Jeghers综合症的微小型SCTAT Microscopic SCTAT associated with Peutz-Jeghers syndrome
临床病理——卵巢肿瘤病理.描述

好发于瘤蒂长、中等大 活动度良好、重心偏于 一侧的肿瘤 蒂由骨盆漏斗韧带、卵 巢固有韧带和输卵管 组成 静脉回流受阻,瘤体急 剧增大;动脉血流受阻 发生坏死,易破裂和继 发感染
典型症状是突然发生一侧下腹剧痛,常伴恶心、呕吐甚至休克,系腹膜牵引绞窄引起。 妇科检查扪及肿物张力较大,有压痛,以瘤蒂部最明显,并有肌紧张 一经确诊,应尽快剖腹探查 术时应在蒂根下方钳夹,将肿瘤和扭转的瘤蒂一并切除,钳夹前不可回复扭转,以防栓塞脱落
放射冠
透明带
卵泡生长过程
次级卵泡(囊状卵泡) 卵泡细胞达6~12层——颗粒层 卵丘:卵母细胞+透明带+放射冠+部分卵泡细胞 卵泡腔形成 卵泡膜:内层细胞多、富含毛细血管,后期细胞增大,胞质内含类脂质并分泌性激素;外层血管少,与周围结缔组织无明显界限。
*
卵泡膜外层
卵泡膜内层
透明带
畸胎瘤(双侧)
畸胎瘤
成熟性畸胎瘤
未成熟型畸胎瘤
无性细胞瘤 dysgeminoma
好发于青春期及生 育期妇女 圆形或椭圆形,实 性 ,触之如橡皮样 实质呈浅褐色外观 对放疗特别敏感
内胚窦瘤(卵黄囊瘤) endodermal sinus tumor (yolk sac tumor)
性 索
胚胎第6周生发上皮芽状增生并垂直伸入间叶组织形成性索 男性性索发生于胚胎第6-7周,性索细胞衍变为曲细精管的支持细胞(Sertoli’s cell);间胚叶组织演变为睾丸间质细胞(Leydig’s cell) 女性性索发生于胚胎第8周,性索细胞演变为颗粒细胞及卵泡膜细胞
卵 巢 肿 瘤 ovarian tumor
概述
卵巢肿瘤是女性生殖系统常见肿瘤。卵巢恶性肿 瘤是女性生殖系统三大恶性肿瘤之一,占32%,具有几 大特点: 1.早期诊断困难:卵巢位于盆腔深部,不易扪 及或查得,且缺乏有效的早期诊断方法。 2.卵巢癌预后不良:就诊时70%的病例已属晚期,缺乏 有效的诊治方法,五年生存率徘徊在25%-30% 3.卵巢组织复杂,各种肿瘤均可发生,是全身各脏器 肿瘤类型最多的部位。卵巢肿瘤不仅组织学类型 多,而且有良性、恶性、交界性之分。
卵巢肿瘤

,一般直径15~ 30cm,甚至50cm 以上。 圆或卵圆形,表面 光滑,常为多房性 ,内含浓稠粘液。 囊内壁光滑,很少 有乳头。
粘液性交界性肿瘤-肠型
(三)卵巢子宫内膜样肿瘤 Endometrioid Tumor
• 在卵巢肿瘤中不到5% • 交界性子宫内膜样肿瘤少见 • 子宫内膜样癌占卵巢癌的15% • 子宫内膜样癌的好发年龄为50岁以上 • 42%与子宫内膜异位有关 • CA125在80%以上的病例中有升高 • 15%-20%的病例可同时发生于卵巢和子宫
• 第二种途径:起源于输卵管粘膜的恶性 转变,主要途径。
I 型癌
• 发病率低(<25%) • 起病缓慢,常有前驱病变
,肿瘤可能经由卵巢良性 肿瘤、交界性肿瘤等中间 过程发展而来 • 多为临床早期 • 预后较好 OS 4.2年 5年生存率40%
II 型癌
• 发病率高(>75%) • 发病快,无前驱病变,侵
七、未分类肿瘤
(二)支持细胞-间质细胞肿瘤(睾丸母细胞瘤)
(三)两性母细胞瘤
八、转移性肿瘤
三、脂质(类脂质)细胞瘤
九、瘤样病变
一、上皮性肿瘤 (一)浆液性肿瘤 Serous Tumors
• 占所有卵巢肿瘤的20%-50%; • 约70%的浆液性肿瘤是良性,5%-10%为
交界性,20%-25%是恶性; • 良性常见于50岁;
四、生殖细胞肿瘤
(一)无性细胞瘤 (二)内胚窦瘤 (三)胚胎癌 (四)多胚瘤 (五)绒毛膜癌 (六)畸胎瘤
1. 未成熟型 2. 成熟型 (七)混合型
二、性索间质肿瘤
五、性腺母细胞瘤
(一)颗粒细胞-间质细胞肿瘤
1. 颗粒细胞瘤 2. 卵泡膜细胞瘤-纤维瘤
卵巢癌相关指标介绍
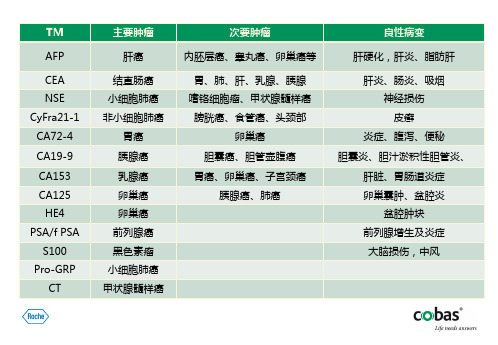
•
恶性肿瘤,在卵巢癌、子宫内膜癌、肺癌(腺癌)和间 皮瘤表达升高
• 肿瘤的早期和晚期阶段,表达均升高
2020/1/20
15
HE4的表达
• HE4 可分泌入体液 • 正常卵巢不表达,而在卵巢癌高表达--特异性好 • 在早期和晚期HE4表达均呈高度上调 – 早期病例具有高
度敏感性 • HE4的表达独立于CA125的表达 – 联合检测将较各自单
TM
AFP
CEA NSE CyFra21-1 CA72-4 CA19-9 CA153 CA125 HE4 PSA/f PSA S100 Pro-GRP CT
主要肿瘤
肝癌
结直肠癌 小细胞肺癌 非小细胞肺癌
胃癌 胰腺癌 乳腺癌 卵巢癌 卵巢癌 前列腺癌 黑色素瘤 小细胞肺癌 甲状腺髓样癌
次要肿瘤
内胚层癌、睾丸癌、卵巢癌等
独检测获得更多的信息
2020/1/20
16
HE4 的临床研究结果
HE4 水平与年龄相关
表观健康女性不同年龄的HE4水平
120
100
HE4 (pmol/L)
80 95th percentile
60 Median
40
20
0 < 40
40-49
50-59 Age (years)
60-69
> 70
HE4的临床研究结果
CA125应用存在的主要问题
• 敏感性低:只有50%的 I期卵巢癌;只有80%的上皮性卵巢癌,出现CA125的 升高
• 特异性低:妇科良性疾病和其他系统恶性疾病也可出现CA125的升高 • 某些妇科恶性肿瘤患者完全不表达CA125
卵巢癌标志物的研究
组织类型 良性卵巢肿块 卵巢癌
卵巢癌分期

FIGO IGCS 妇科恶性肿瘤分期及临床实践指南之七:卵巢癌(2006-10-11 19:21:44)转载分类:卵巢肿瘤及卵巢疾病标签:健康卵巢癌腹膜ca125美国卵巢癌6.1 分期6.1.1 卵巢癌部位6.1.1.1 原发部位卵巢是一对实性的卵圆形器官,直径2-4cm,由腹膜与阔韧带相连接,通过骨盆漏斗韧带与骨盆外侧壁相连。
6.1.1.2. 淋巴引流淋巴引流是通过子宫—卵巢,骨盆漏斗韧带和圆韧带淋巴干和髂外的一分支引流到如下区域淋巴结:髂外、髂总、髂内、骶骨外侧和主动脉旁淋巴结,偶尔会引流入腹股沟淋巴结。
6.1.1.3. 转移部位腹膜,包括网膜和盆腔、腹腔脏器是常见的转移部位,也包括横隔和肝表面。
胸膜受累也很常见。
其他腹膜外和胸膜外部位转移比较少见,但可以发生。
6.1.2. 分期原则虽然CT扫描可以大致明确腹腔内疾病的播散范围,但是卵巢癌应该采用手术分期。
应该有明确的组织学证据。
肿瘤切除前手术所见决定疾病的分期和预后。
胸部X 线检查可以发现胸膜转移。
由于肺外转移和腹膜外转移比较少见,因此,除非有症状,否则不要求行其他影像学检查。
虽然血清CA125水平对肿瘤分期没有帮助,但可以帮助观察肿瘤对化疗的反应。
6.1.2.1. 手术分期评估如果手术前怀疑为恶性,剖腹探查应该采用直切口。
充分的分期应该包括以下:l 仔细评估观察全部腹膜表面l 腹腔冲洗4个部位:横隔,左侧腹部,右侧腹部,盆腔l 结肠下网膜切除l 选择性盆腔和腹主动脉旁淋巴结切除l 活检和/或切除任何可疑病变、包块和粘连部位l 正常腹膜处随机盲检,包括右半横隔下面,膀胱反折,道格拉斯陷凹,左侧、右侧结肠旁隐窝,两侧盆壁l 全子宫切除,两侧输卵管卵巢切除l 粘液性肿瘤行阑尾切除6.1.2.2 术后处理—病理分期上述活检结果是分期的基础。
然而,任何其他可疑部位,例如胸膜渗出,其他少见而明显的累及部位如肺外转移,胸膜和腹膜转移,都应该取活检。
6.1.2.3 FIGO分期最常采用的分期系统是1988年修订的FIGO分期标准。
2024卵巢癌的基本介绍及病理分型

2024卵巢癌的基本介绍及病理分型在我国,卵巢癌年发病率居女性生殖系统肿瘤第3位,位于子宫颈癌和子宫体恶性肿瘤之后,呈逐年上升的趋势,而病死率位于女性生殖道恶性肿瘤之首。
卵巢恶性肿瘤包括多种病理类型,其中最常见的是上皮性癌,约占卵巢恶性肿瘤的80%,其次是恶性生殖细胞肿瘤和性索间质肿瘤,各约占10%和5%,本指南主要针对卵巢上皮性癌和恶性生殖细胞肿瘤。
卵巢深处盆腔,卵巢病变处于早期时常无特异临床症状,因出现症状就诊时,70%的患者已处于晚期。
卵巢癌具有一定的遗传性和家族聚集特征,目前已知与卵巢癌相关的遗传易感基因中以乳腺癌易感基因(BRCA影响最为显著。
BR约有20个,其CAl和BRCA2胚系突变携带者在一生之中发生卵巢癌的累积风险分别达54%和23%,是卵巢癌的高危人群。
对于BRCA1/2胚系突变携带者,推荐从30-35岁起开始定期行盆腔检查、血CA125和经阴道超声的联合筛查。
止匕外,还有林奇综合征、利-弗劳梅尼综合征家族的女性都是卵巢恶性肿瘤的高危人群,需要检测的基因还包括ATM、RAD51C x RAD51D、MLH1、MSH2、MSH6、PSM2、EPCAM x STK11等。
卵巢上皮癌多见于绝经后女性。
由于卵巢深居盆腔,卵巢上皮性癌早期症状不明显,往往是非特异性症状,难以早期诊断,约2/3的卵巢上皮性癌患者诊断时已是晚期。
晚期时主要因肿块增大或盆腹腔积液而出现相应症状,表现为下腹不适、腹胀、食欲下降等,部分患者表现为短期内腹围迅速增大,伴有乏力、消瘦等症状。
也可因肿块压迫出现大小便次数增多的症状。
出现胸腔积液者可有气短.难以平卧等表现。
卵巢恶性生殖细胞肿瘤常见于年轻女性,临床表现与上皮癌有所不同,早期即出现症状,除腹部包块腹胀外,常可因肿瘤内出血或坏死感染而出现发热,或因肿瘤扭转.肿瘤破裂等而出现急腹症的症状。
约60%~70%的患者就诊时属早期。
组织病理组织学检查是卵巢癌诊断的金标准。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
卵巢癌病理组织学分类在临床上主要有以下几种:
1、生发上皮肿瘤
生发上皮肿瘤约占卵巢肿瘤的2/3,一般来自卵巢表面的生发上皮。
生发上皮是覆盖在卵巢表面的粘膜,它有多功能分化的潜能,故可形成浆液性肿瘤、粘液性肿瘤和宫内膜样肿瘤。
2、性索-间质肿瘤
性索-间质肿瘤占卵巢肿瘤的6%。
大多为功能性,向卵巢型细胞分化的有颗粒细胞、卵泡膜细胞;向睾丸型细胞分化的有支持细胞、间质细胞。
该类肿瘤较为复杂,各种细胞可单独组成相应的肿瘤,卵巢型或睾丸型的两种细胞可出现在同一肿瘤内,可见四种细胞类型同时在肿瘤上。
3、类固醇细胞肿瘤
类固醇细胞肿瘤也称脂质细胞瘤由类似于黄体细胞、间质细胞、肾上腺上皮质细胞的圆形或多边形细胞组成的肿瘤。
由于约占40%肿瘤细胞内不含丰富的脂质,故又称类固醇细胞肿瘤。
4、生殖细胞肿瘤
生殖细胞肿瘤比较常见。
一般生发上皮肿瘤多见,恶性者高达15%左右。
生殖细胞肿瘤可见于任何年龄,但年轻妇女较多常见见,大约60%的卵巢肿瘤为生殖细胞来源,其中1/3为恶性。
5、纤维瘤是最常见的间叶来源的肿瘤,其次是平滑肌瘤、血管瘤,比较少见的是神经源性肿瘤、脂肪瘤、淋巴管瘤、软骨瘤、骨瘤等等。
6、转移性肿瘤
卵巢是恶性肿瘤常见的转移部位,大约有10%的卵巢肿瘤是转移性的,最常见的是乳腺和生殖道或来自消化器官中的胃肠道的转移癌。
较为常见的是来自消化器官(胃、肠)的癌,直接浸润、种植或经淋巴道转移到腹膜后及腰部淋巴结,再经淋巴管道转移到卵巢;其次是由子宫颈、宫体或输卵管等处的癌扩散而来,有鳞癌、腺癌或绒毛膜上皮癌等;乳腺癌也可通过血行转移到卵巢。
转移癌多为实性,且多属双侧性,结构特点多与其原发癌一样。
