急性胰腺炎得临床评分系统大全
急性胰腺炎评分表大全
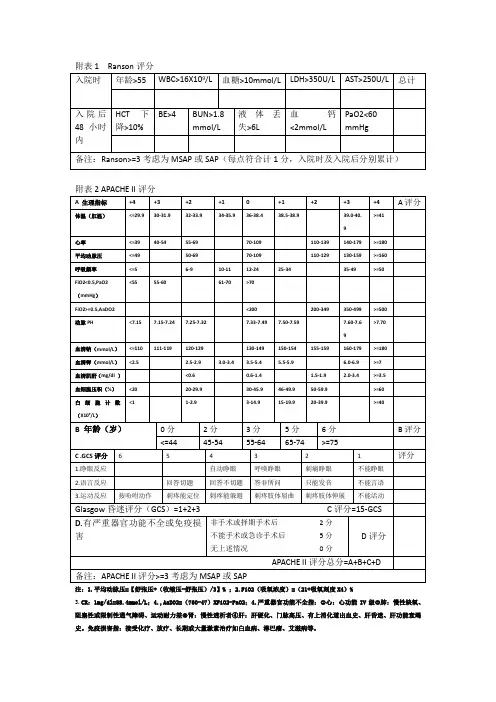
附表1 Ranson评分
附表2 APACHE II评分
注:1.平均动脉压=【舒张压+(收缩压-舒张压)/3】% ;2.FiO2(吸氧浓度)=(21+吸氧刻度X4)%
3.CR:1mg/dl=88.4mmol/L;
4.,AaDO2=(760-47)XFiO2-PaO2;4.严重器官功能不全指:①心:心功能IV级②肺:慢性缺氧、阻塞性或限制性通气障碍、运动耐力差③肾:慢性透析者④肝:肝硬化、门脉高压、有上消化道出血史、肝昏迷、肝功能衰竭史。
免疫损害指:接受化疗、放疗、长期或大量激素治疗如白血病、淋巴瘤、艾滋病等。
急性胰腺炎的CT检查分级标准是根据炎症的严重程度分级,可分为A、B、C、D、E五个级别。
A级为正常胰腺。
B级为胰腺实质改变,包括局部或弥漫性的腺体增大。
C级为胰腺实质及周围炎症改变,胰周围轻度渗出。
D级为除C级之外,胰腺周围渗出显著,胰腺实质内或胰周围单个液体积聚。
E级为广泛的胰腺内外积液,包括胰腺组织和脂肪坏死、胰腺脓肿等。
急性胰腺炎评分表(最新知识点)
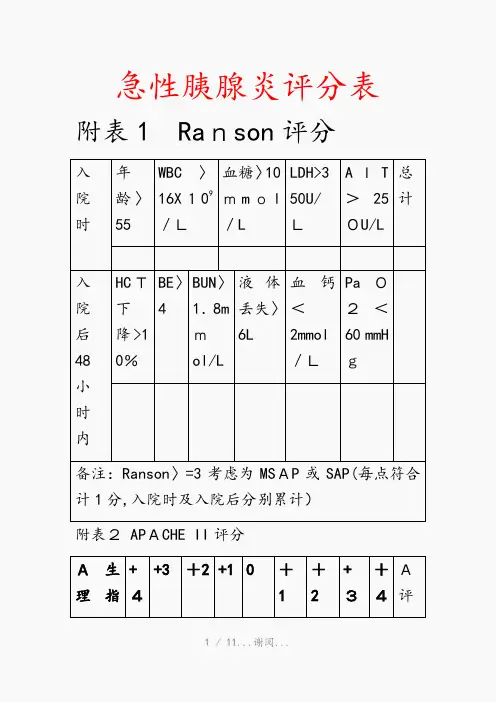
急性胰腺炎评分表附表1 Ranson评分入院时年龄〉55WBC〉16X109/L血糖〉10mmol/LLDH>350U/LAIT>250U/L总计入院后48小时内HCT下降>10%BE〉4BUN〉1.8mmol/L液体丢失〉6L血钙<2mmol/LPaO2<60 mmHg备注:Ranson〉=3考虑为MSAP或SAP(每点符合计1分,入院时及入院后分别累计)附表2 APACHE II评分A生理指+4+3+2+10+1+2+3+4A评标分体温(肛温)〈=29。
930-31。
932—33.934-35.936-38。
438。
5-38.939.0—40。
9〉=41心率<=3940-5455—697—109110-139140—179〉=180平均动脉压<=4950—6970—109110—113—1>=162959呼吸频率〈=56-91—1112—2425-3435-49>=50FiO2<0.5,PaO2(mm Hg)<5555-6061—70>7FiO2〉=0.5,AaDO2〈20200-349350-499>=50动脉P〈77。
7.77〉H7.15.15—7。
2425-7.3233-7。
49.50—7.59.60-7.697.70血清钠(m mol/L)〈=11111-119120-12913—149150-154155-159160-179〉=18血清钾(mmol/L )<2。
52.5-2.93。
-3。
43。
5-5。
45.5-5。
96.0-6。
9〉=7血清肌酐(mg/d 〈0。
60。
6—1.5-12.0—3。
〉=3.l)1.4.945血细胞压积(%)<220—29.930—45。
946-49。
950-59.9>=6白细胞计数(X109/L)<11-2。
93—14。
915-19.920-39.9〉=40B 年龄(岁)0分2分3分5分6分B评分〈=4445—5455-6465-74〉=75C 。
急性胰腺炎的评分和评估2024

急性胰腺炎的评分和评估2024急性胰腺炎被定义为因胰酶异常激活对胰腺自身及周围器官产生消化作用而引起的,以胰腺局部炎性反应为主要特征,甚至导致器官功能障碍的急腹症。
《重症急性胰腺炎预防与阻断急诊专家共识》适用于在急诊科就诊的急性胰腺炎患者的早期处理,以及以腹痛为主诉就诊但尚未明确诊断患者的鉴别,针对急性胰腺炎的排查和评估。
关于急性胰腺炎的急诊评分和评估,共识主要涉及以下内容。
急性胰腺炎急诊评分1 .临床评分及时、客观、准确的评估对于急诊科医生处理急性胰腺炎患者非常重要。
在病程早期准确预测急性胰腺炎的严重程度和病情走势,识别可能发展为SAP 的患者,及时给予支持治疗及转诊至ICU并采取特定的干预措施,对降低急性胰腺炎的病死率和并发症发生率、改善临床预后有重大意义。
目前临床常用的评分包括针对急重症患者的通用评分和针对急性胰腺炎患者的专项评分(见表1)。
不同评分系统对急性胰腺炎的预后判断有相似的预测精度,但Ranson评分等需在48小时后才能评估,因此无法对入院患者进行危险分层。
日本严重度评分(JSS)项目多,操作复杂,临床应用受到限制。
表1急性胰腺炎病情判断评分系统评分范围评分名称急重症通用评分G1asgow昏迷评分急性生理与慢性健康状况评分II(MUMPhySi()1呼)andchronichea1thexaιnii)atioi)∏,APACHE∏)序贯器官衰竭评分(SoFA)日本严重度评分(JapaneSeseveritySCak,JSS)急性胰腺炎专项评分Ranson评分改良Marsha11评分简化急性生理评分(SAiN11)急性胰腺炎严重度床旁指数(B∣S∖P)胰腺炎活动度评分系统(pancreatitisactivityscoringsystem,PASS)在急诊科对急性胰腺炎患者的快速评估中,应结合急诊分诊的病情分级及胰腺炎专项病情严重程度的评估。
BISAP评分(见表2)因其简单和指标可及性好更加适于急诊医疗场景,被认为是实用的预测SAP的方法。
急性胰腺炎的CT严重度指数(CTSI)

急性胰腺炎的CT严重度指数(CTSI)
急性胰腺炎的CT严重度指数(CTSI)
急性胰腺炎CT分级评估方法:
Balthazar和Ranson等根据胰腺实质坏死程度和胰周侵犯的CT 征象提出了预测重症胰腺炎的CT分级方法(CTSI),I级0-3分、Ⅱ级4-6分、Ⅲ级7-10分,以CTSI>4分为重症,可以更准确地反映CT 影像的早期预后价值。
Balthazar和Ranson CT分级系统:
A级胰腺正常——0分;
B级胰腺局限性渗出肿大——1分;
C级胰腺实质异常伴有轻度胰腺周围炎症改变——2分;
D级胰周一处积液、蜂窝织炎,通常位于肾前间隙——3分;
E级2处或2处以上区域胰周积液,或胰腺内、胰周炎症内积气——4分。
胰腺无坏死——0分
胰腺坏死<30%——2分;
胰腺坏死30%-50%——4分;
胰腺坏死>50%——6分。
CTSI=急性胰腺炎分级+胰腺坏死程度。
急性胰腺炎系统评分判别效果分析

急性胰腺炎系统评分判别效果分析目的:对急性胰腺炎三大常用评分系统诊断轻重症的敏感度、特异性进行对比分析。
方法:对患者入院后情况用三大系统APACHE-Ⅱ、Rason及Imrie系统评分,并对其得分进行判别效果分析。
结果:从ROC曲线及其下面积看,对急性重症胰腺炎的诊断效果APACHE-Ⅱ系统最佳,其次为Imrie系统、Ranson 系统及CTSI评分次之。
将三大系统评分用文献中记录的Ranson系统3分、Imrie 系统3分及APACHE-Ⅱ系统的8分、CTSI的7分作为诊断轻重症的得分临界点评价,显示其敏感度分别为APACHE-Ⅱ系统>Imrie系统>CTSI>Ranson系统,而特异性CTSI>Ranson系统>Imrie系统>APACHE-Ⅱ系统。
结论:任何单一系统评分对重症胰腺炎的鉴别诊断均未能全面反映真实情况,亟待对急性胰腺炎轻、重症鉴别的评分系统进行进一步优化。
标签:胰腺炎;评分系统;敏感度;特异性急性胰腺炎(acute pancreatitis,AP)是消化科危重症之一,其病情变化万千,尤其是重症急性胰腺炎(severe acute pancreatitis,SAP)患者病情凶险,总体死亡率达5%~10%[1]。
因此,对于急性胰腺炎患者,早期、及时鉴别轻重症,对于患者的治疗、临床转归和预后都显得尤为重要。
对急性胰腺炎的轻重症鉴别,目前主要有单一指标和系统评分、影像学评分等。
对于单一指标主要有C反应蛋白、血钙、血糖等,而系统评分临床常用的有APACHE-Ⅱ、Ranson、Imrie系统及CT严重指标评分(CTSI)指标等。
本文总结急性胰腺炎患者的三大系统评分及CT严重指标评分,并对其用于判别重症的敏感度及特异性进行评价分析,望能为寻找临床中对于鉴别轻重症胰腺炎的指标作出探索性研究。
1 资料与方法1.1 一般资料对江门市五邑中医院2008年1月-2012年12月五年期间急性胰腺炎患者病历资料进行回顾性调查,共收集病例111例。
急性胰腺炎诊断及评分系统

急性胰腺炎诊断及评分系统1.血清标志物C反应蛋白(CRP)发病72小时后>150mg/L,提示胰腺组织坏死。
动态测定IL-6水平增高提示预后不良。
2.血钙血钙值的明显下降提示胰腺有广泛脂肪坏死,血钙小于1.75mmol/L提示预后不良。
3.PCT被认为是判断急性胰腺炎合并感染最敏感的实验室指标,PCT≥2.0ng/mL 提示患者合并感染甚至有发展为脓毒症的可能性,另有研究认为,血清PCT诊断SAP合并感染坏死的最佳节点为≥3.0 ng/m L。
【诊断】急性胰腺炎的诊断标准为:①与急性胰腺炎相符合的腹痛症状;②血清淀粉酶和(或)脂肪酶至少高于正常上限3倍;③腹部影像学检查符合急性胰腺炎影像学改变。
具有上述3项的2项标准可诊断急性胰腺炎。
当急性胰腺炎有:①B超检查见胆总管内结石或胆总管扩张>4mm(胆囊切除者胆总管扩张>8mm);②血清SB>40μmol/L;③胆囊结石伴AKP和(或)ALT高于正常上限的3倍,即可诊断为胆源性胰腺炎。
【评分系统】Ranson评分多用于酒精性胰腺炎,目前多推荐BISAP评分和MCTSI评分,APACHEⅡ评分多用于ICU。
1.BISAP评分BISAP(bedside index of severityacutepancreatic,急性胰腺炎严重程度床边指数):BUN(>25mg/dl)、意识障碍、存在SIRS、年龄(>60岁)和影像学提示胸膜渗出共5项,24小时内出现一项为1分,总分为5分。
2.MCTSI评分【严重程度分级】多数急性胰腺炎为轻症,且多为自限性,仅需短期住院治疗。
重症急性胰腺炎约占15%~20%,根据是否出现持续的器官衰竭(>48小时),可分为中重症急性胰腺炎和重症急性胰腺炎。
同时根据APACHEⅡ评分、Ranson评分、BISAP评分等动态评估急性胰腺炎的严重程度及其预后。
1.轻症急性胰腺炎不伴有器官功能衰竭及全身并发症,通常在1至2周内恢复,病死率极低。
2024急性胰腺炎的严重程度分级——RAC标准及DBC
2024急性胰腺炎的严重程度分级——RAC标准及DBC急性胰腺炎指因胰酶异常激活对胰腺自身及周围器官产生消化作用而引起的、以胰腺局部炎症反应为主要特征,甚至可导致器官功能障碍的急腹症。
临床常用的急性胰腺炎严重程度分级包括修订版Atlanta分级(revised Atlanta classification , RAC )及基于决定因素的分级(determinant-based classi-fication , DBC ),目前使用前者居多。
一、RAC标准:(1 )轻症急性胰腺炎(mild acute pancreatitis , MAP ): 占急性胰腺炎的80%~85% ,不伴有器官功能障碍及局部或全身并发症,通常在1 ~2周内恢复,病死率极低;(2 ) t生胰腺炎(moderately severe acute pancreatitis , MSAP ):伴有一过性(≤48 h )的器官功能障碍和(或)局部并发症,早期病死率低,如坏死组织合并感染,则病死率增高;(3)重症急性胰腺炎( severe acute pancreatitis , SAP ):占急性胰腺炎的5%~10% ,伴有持续(>48 h )的器官功能障碍,病死率高。
二、DBC :(1 )轻型急性胰腺炎:无胰腺(胰周)坏死及器官功能障碍;(2)中型急性胰腺炎:无菌性胰腺(胰周)坏死和(或)一过性(≤48 h )器官功能障碍;(3 )重型急性胰腺炎:感染性胰腺(胰周)坏死或持续性(>48 h)器官功能障碍;(4 )危重型急性胰腺炎(critical acute pancreatitis , CAP ):持续性器官功能障碍伴感染性胰腺(胰周)坏死。
器官功能障碍的诊断标准基于改良Marshall评分系统,任何器官评分≥2分可定义存在器官功能障碍。
1分301-400134-169(1.4-1.8) <90 ,输液有应答2分201-300170-310(1.9~3∙6)<90 ,输液无应答3分101-200311-439(3.6-4.9 ) <90 , pH <7.34分≤101>439(>4.9) <90 , pH <7.2注:①血肌酊:既往有慢性肾功能衰竭患者的评分依据基线肾功能进一步恶化的程度而定,对于基线血肌酊≥ 134 μmol∕L ( 1.4 mg/dl ) 者尚无正式的修订方案;②收缩压:未使用正性肌力药物情况下;1 mmHg = 0.133 kPa o非机械通气的患者,FiOz可按以下估算:室内空气212 254 306~8 409-10 50。
急性胰腺炎评分标准
ppt课件完整
12
ppt课件完整
13
ppt课件完整
14
感谢亲观看此幻灯片,此课件部分内容来源于网络, 如有侵权请及时联系我们删除,谢谢配合!
感谢亲观看此幻灯片,此课件部分内容来源于网络, 如有侵权请及时联系我们删除,谢谢配合!
chenli急性胰腺炎诊断标准chenliapacheii评分急性生理与慢性健康评分chenli急性生理评分chenli年龄评分及慢性健康评分apacheii是目前公认的应用最多的急性胰腺炎预后评分系统是区分轻型和重型急性胰腺炎的重要指标建议在入院3天内完成该评分
急性胰腺炎评分标准
断标准
• APACHE II评分>=8分考虑为重症胰腺炎
ppt课件完整
7
Ranson评分
ppt课件完整
8
• 此评分包括入院时的5项临床指标和48小时 后的6项指标各1分。合计11分,评分>3分 即为重症胰腺炎,6分以上病死率为100%
ppt课件完整
9
ppt课件完整
10
ppt课件完整
11
Baitnazar CT评分
ppt课件完整
2
APACHE II 评分
急性生理与慢性健康评分
ppt课件完整
3
急性生理评分
ppt课件完整
4
年龄评分及慢性健康评分
ppt课件完整
5
ppt课件完整
6
• APACHE II是目前公认的应用最多的急性胰 腺炎预后评分系统,是区分轻型和重型急 性胰腺炎的重要指标,建议在入院3天内完 成该评分。
急性胰腺炎评分表
血清肌酐(mg/dl )
<0.6
0.6-1.4
1.5-1.9
2.0-3.4
>=3.5
血细胞压积(%)
<20
20-29.9
30-45.9
46-49.9
50-59.9
>=60
白细胞计数(X109/L)
<1
1-2.9
3-14.9
15-19.9
20-39.9
>=40
B 年龄(岁)
0分
2分
3分
5分
6分
B评分
7.25-7.32
7.33-7.49
7.50-7.59
7.60-7.69
>7.70
血清钠(mmol/L)
<=110
111-119
120-129
130-149
150-154
155-159
160-179
>=180
血清钾(mmol/L)
<2.5
2.5-2.9
3.0-3.4
3.5-5.4
5.5-5.9
6.0-6.9
3.CR:1mg/dl=88.4mmol/L;4.,AaDO2=(760-47)XFiO2-PaO2;4.严重器官功能不全指:心:心功能IV级肺:慢性缺氧、阻塞性或限制性通气障碍、运动耐力差肾:慢性透析者④肝:肝硬化、门脉高压、有上消化道出血史、肝昏迷、肝功能衰竭史。免疫损害指:接受化疗、放疗、长期或大量激素治疗如白血病、淋巴瘤、艾滋病等。
附表2 APACHE II评分
A 生理指标
+4
+3
+2
+1
0
急性胰腺炎相关血清学指标及评分系统综述
急性胰腺炎相关血清学指标及评分系统综述急性胰腺炎(acute pancreatitis, AP)是一种常见的急性胰腺炎症性疾病,大约有15%~25%的AP会发展为重症胰腺炎(severe acute pancreatitis, SAP),由于胰腺和胰腺外坏死的发展、随后的感染和多器官功能障碍,SAP的死亡率在10%~35%,并仍明显升高。
因此如何在接诊时及时预测和判断AP的严重程度更有助于识别并发症和死亡风险增加的患者,这对于急诊科医师极为重要,从而尽早将其分诊至监护病房进行精细治疗,并为其选择特定的干预措施。
本文将对近些年常用于临床的AP评估指标及评分系统进行综述。
1 评估AP的实验室指标1.1 红细胞分布宽度(red cell distribution width, RDW)RDW是血常规化验中的常规指标之一,是反映血液循环中红细胞体积异质性的计量指标。
RDW是许多临床疾病如心血管疾病、肺部疾病、2型糖尿病、甚至肿瘤性疾病等病死率的重要预测指标,RDW水平的升高可以反映机体潜在的炎症状态。
多项研究均表明RDW临床操作方便、经济、可靠,是SAP及其病死率的良好预测指标。
Zhang等分析72名AP 患者指标,结果显示RDW对SAP有良好的预测能力,对于RDW变异系数≥13.55%的AP患者应更积极地收入ICU进行干预治疗。
1.2 中性粒细胞-淋巴细胞比率(neutrophil-lymphocyte ratio, NLR)及血小板-淋巴细胞比率(platelet-lymphocyte ratio, PLR)NLR由中性粒细胞绝对值/淋巴细胞绝对值计算得出,PLR由血小板绝对值/淋巴细胞绝对值得出,NLR最早被应用于评估危重患者的全身炎症反应和应激状态,二者均为炎症程度的快速反应指标。
发病48 h内NLR和PLR对SAP患者病情具有预测价值,NLR与PLR联合检测比单独应用对于SAP 预测价值更好。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
目前对急性胰腺炎得评估主要集中于临床评分系统、影像评分及单个化验指标分析三个方面,临床上多通过对临床评分、影像评分及化验指标进行联合分析及追随,以预测患者SAP发生率与病死率。
良好得评价系统应具有以下特征:经济、客观性强、可重复性高、简单、无创,可在大多数医院推广,高灵敏度与阳性预测值(postive predictive value,PPV),可于
48h内预测胰腺坏死,且可于起病4h内进行快速评估。
国际常用临床评分系统
Ranson评分标准
为第一个急性胰腺炎评分系统,始用于1974年,基于11个客观指标(5项为入院前指标,6项为发病第48h指标),目前仍就是临床大规模应用得评分标准之一(表1),可用于胆源性与非胆源性胰腺炎得评价,预测SAP得总灵敏度为57%85%,特异度为68%~85%,对胆源性胰腺炎预测率欠佳。
随急性胰腺炎严重程度升高,Ranson评分随之升高。
当<3分时,急性胰腺炎相关病死率为0,当>6分时,病死率>50%,且多伴有坏死性胰腺炎,然而在3~5分得评分区间,评分与严重程度得相关性欠佳。
其不包含器官衰竭评价,患者人院时伴有器官衰竭者较无器官衰竭者得病死率明显升高。
其不足还在于:指标过多,操作复杂,需进行2次评估,一些指标受治疗等因素得影响,不能重复应用,缺乏评估得动态性与连续性。
Glasgow评分标准(Imrie标准)
与Ranson标准相似,Glasgow评分标准也就是基于客观临床指标,初期包括9个指标,后期缩减为8个指标,需于入院48h评估完成。
其预测效果也同Ranson指标无显著差异,多用于欧洲地区。
APACHE评分标准系列
因SAP存在全身炎症反应与多系统受累,为更好得预测其严重程度与病死率,1990年开始将急性生理与慢性健康评分(acute physiology and chroic health evaluationⅡ,APACHEⅡ)用于急性胰腺炎得评价。APACHEⅡ就是目前公认并应用最多得急性胰腺炎预后评分系统,并受到多项指南得推荐,如2006年美国指南中提出“APACHEⅡ与红细胞比容就是区分轻型与重型急性胰腺炎得重要指标,建议在入院3d内完成APACHEⅡ评分,并且在入院时、12h及24h动态观察红细胞比容,以评估疾病严重程度及补液就是否充分”。APACHEⅡ评分可动态评估病情,不受治疗因素与入院时间得影响,考虑了年龄及既往健康状况得影响,对AP全身并发症有较强得预测力。其对疾病严重程度得预测率同Ranson评分相似,但更为早期、快捷。
然而APACHEⅡ评分系统也具有局限性。首先,其在病死率评估方面表现欠佳,当>8分时,预测死亡得准确
度仅为11% ~18%,当以12为界限时,阳性预测值为69%,阴性预测值为86%。部分原因就是APACHEⅡ评分中年龄所占权重较大,当年龄>65时(5分),仅需要额外得4分即可达到重症胰腺炎得评判标准,这就是其存在争议并需要改进之处。其次,不能对胰腺局部病变严重程度进行预测。再次,操作仍然繁琐、费时。
2010年有关ICU中SAP评分标准选择比较得研究表明,APACHEⅡ>8时,诊断SAP敏感度76%,特异度61、5%,APACHEⅡ>15时,诊断30d内死亡得敏感度为80%,特异度为87、5%,较Ranson、Glasgow略高,较SAPSⅡ及SOFA略低。然而,在参与比较得10种评分系统中,无一种评分标准在评价疾病严重程度与30d 内死亡上达到85%以上得敏感度与特异度。
APACHEⅢ及Ⅳ就是在APACHEⅡ基础上改进形成得评分标准,分别于1991年、2005年发布,同样由急性生理分、年龄分与既往健康分三部分组成,改变了急性生理分得评分项目数目。APACHEⅢ应用不广,在胰腺炎诊断方面与APACHEⅡ无显著差别。APACHEⅣ诊断急性胰腺炎报道尚少,现有研究未见明显优势。APACHEO评分系统为APACHEⅡ评分加肥胖指标评分,也未显示出较APACHEⅡ得优势。
BISAP评分标准
床旁急性胰腺炎严重度评分(bedside index for severity in acute pancreatitis,BISAP)就是2008年提出得新得简单易行、准确度高得急性胰腺炎评估标准(表2)。通过对17992例急性胰腺炎患者得分类与回归树分析,根据住院死亡风险得不同,确定了5个预测住院病死率得变量:血尿素氮(BUN)、精神神经状态异常(impaired mental status)、系统性炎症反应综合征(SIRS)、年龄(age)、胸腔积液(pleural effusion),由这5个变量首字母得缩写命名为BISAP评分,并规定BISAP评分≥3分为SAP。而后纳入另外18256例胰腺炎患者数据来验证这一新评分系统,于入院24h内对急性胰腺炎患者进行BIASP评分,发现当BISAP评分<2分时,病死率<1%,当2、3、4、5分时,病死率分别为1、6%、3、6%、7、4%、9、5%。诊断SAP得敏感度为38%,特异度为92%,阳性预测值58%,阴性预测值84%。此外,Georgios等对BISAP、Ranson、APACHEⅡ及CTSI评分进行对比,发现BISAP对预后得预测同其她评分相似。BISAP评分最突出优点就是简便易行,仅由易获取得5项指标构成,且不需要额外计算。5项指标中唯一得主观性指标为Glasgow休克指数,BISAP将其简化为,只要出现定向力下降或其它精神行为异常即为阳性。其次,可以在病程中多次进行BISAP评分,动态监测病情变化。
国际常用影像评分系统
Balthazar评分
由Balthazar于1985年提出,根据胰腺及胰周得CT表现分为A~E五级,胰腺坏死程度与病死率密切相关,因而CTSI(puted tomography severity index)评分在Balthazar评分基础上增加了胰腺坏死程度,为目前广泛使用得影像评分系统(表3)。BalthazarA、B、C级时,病死率小于4%,D级14%,E级54%;当CTSI评分<2分时,病死率约为0,而当CTSI>3分,病死率为9%。
该评分系统可以直观得从影像上评判胰腺局部炎症得范围、胰周液体积聚、胰腺坏死得发生、胰腺脓肿得形成,以决定就是否进行外科手术或内镜下干预治疗。若发现胆结石等征象,有助于明确胰腺炎病因。在疾病恶化时,积极复查腹部CT,能为临床医师提供重要线索。但就是,胰腺坏死在发病初期可以不出现,制约了CTSI 于发病早期对病情严重程度得评估。腹部增强CT检查较昂贵,且当患者出现肾功能衰竭或对比剂过敏时,平扫CT对间质与坏死得区别不佳,影响CTSI得评分结果。
有报道回顾性研究急性胰腺炎患者238例,分析APACHEⅡ(24h)、APACHEⅡ(48h)、Ranson、Glasgow及CTSI评分标准与患者得禁食天数、住院时间及疾病严重程度得相关性。发现4种评分标准分值与患者得禁食天数与住院时间均显著相关,且CTSI得敏感性最高为83、67%。在疾病严重程度方面,CTSI得ROC曲线下面积最大,提示用CTSI来评价胰腺炎得严重程度较为准确。。
