青光眼
合集下载
青光眼的科普知识PPT课件

青光眼的分类
原发性青光眼
原发性青光眼是指眼 部结构异常导致眼压 升高,进而损害视神 经,引起视野缺损和 视力下降的疾病。
继发性青光眼
继发性青光眼是由其 他眼部疾病或全身疾 病引起的青光眼,如 眼外伤、葡萄膜炎、 新生血管性青光眼等。
青光眼的病因
眼内压升高
青光眼是由于眼内压持续升高,超过了眼球 内部组织,特别是视神经所能承受的范围, 引起视神经萎缩和视野缺损。
眼球小梁网结构异常
眼球小梁网结构异常导致房水流出受阻,引 起眼内压升高,是青光眼的主要原因之一。
02 青光眼的症状表现
早期症状
01
视力下降
青光眼患者在早期可能会 感到视力逐渐模糊,尤其 是在晚上或暗处。
02
视野缺损
随着病情的发展,患者可 能会发现自己的视野范围 逐渐缩小,出现“管状视 野”的现象。
的饮食等。
定期眼部检查
通过定期进行眼科检查,可以及早发现眼部的健康问 题,为青光眼提供早诊断和治疗的机会。
定期进行眼部检查
谢谢
汇报人:XXXຫໍສະໝຸດ 03眼胀头痛青光眼患者在早期还可能 出现眼部胀痛、头痛、恶 心等症状。
进展期症状
视力下降
青光眼进展期时,患者会明显感觉视力下降,看东 西模糊不清。
视野缺损
随着青光眼的进展,患者的视野会逐渐出现缺损, 表现为视野范围缩小。
眼痛眼胀
青光眼进展期时,患者可能会出现眼痛、眼胀等症 状,尤其是在用眼过度或疲劳时更为明显。
眼压检测
测量眼球内部的压力,评估是否 超过正常范围,从而判断青光眼
的类型和程度。
治疗方法
药物治疗
01
早期可以使用药物治疗来控制青光眼的病情。
青光眼及其护理PPT课件

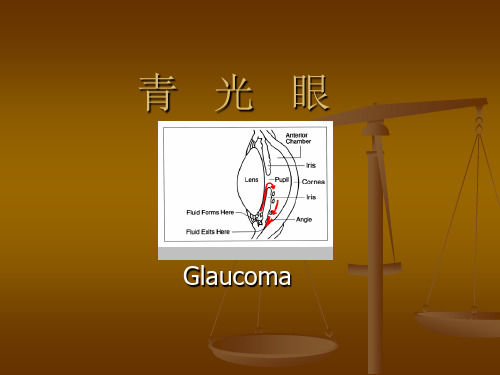
影响眼压的主要因素---房水
房水循环路径:
睫状突生成→后房→瞳孔→前房→前房角 →小梁网→Schlemm管→巩膜集合管→ 睫状前静脉
房水生成与排出量的动态平衡破坏 →眼压升高→青光眼
护理评估
(一)健康史:诱因?家族史? (二)身体状况: 1 临床前期--未发作眼,暗室实验? 2 先兆期--小发作 3 急性发作期--眼红、痛、视力急剧下降、同
2. 青少年型:类似开角型青光眼,只是发 病年龄较早(6~30岁),轴性近视。
青光眼住院病人的护理
一. 一般护理 心理护理(解除焦虑,防止情绪低落、抑郁,
避免情绪激动。) 日常生活指导(合理饮食,保持劳逸适度、睡
眠充足等良好的生活方式,注意用眼卫生,不 长时间阅读或在暗处停留时间过久。) 及时、准确执行医嘱,改善症状 注意观察患者对药物的反应 严禁使用散瞳剂及阿托品、颠茄类药物 嘱出院时患者坚持长期用药,定期复诊
二.手术前后护理 1.术前准备 同其它内眼手术 2.术后护理 (1)观察及处理术后疼痛情况 (2)避免外伤,尤其是撞伤术眼 (3)避免术后出血(卧床休息1~2天,避免头部
过多活动,如有咳嗽、咳痰要对症处理。)
(4) 对双眼手术和包扎者要加强护理(陪护)
思考题
比较急性闭角型ቤተ መጻሕፍቲ ባይዱ光眼与开角型青光眼 临床表现的异同点?
开角型青光眼
又名:慢性单纯性青光眼
开角型青光眼
病因不明 高危人群:青光眼家族史、近视眼、某
些全身疾病 患者(糖尿病、甲减、血液 黏稠者) 可能的发病机制: (1)房水排出通道(小梁等)组织变性→ 房水排出阻力↑→房水排出量↓→眼压↑; (2)视神经脆弱(靶眼压说)。
开角型青光眼护理评估
名词解释青光眼

名词解释青光眼
青光眼(Glaucoma)
青光眼是一组以眼内压升高引起的眼病,可引起视网膜和视神经的损害,影响视力。
青光眼常常缓慢发展,早期症状没有明显症状,若未及时诊断和治疗,可发展为慢性青光眼,致使视力急速下降。
青光眼已成为全世界公认的第六位可以及时预防的“常见的大型致盲疾病”之一。
病因
青光眼的发生与眼内压升高密切相关,主要原因是眼内液的生成、排出失衡,致使眼球内液淤积,令眼内压增高。
随着年龄增长,眼内压逐渐升高,但同时,人们可通过正确的治疗及早期发现,有效控制眼内压,降低青光眼的发生率,减轻病症程度,从而改善视力。
诊断
视力检查、眼底检查、眼内压测定是诊断青光眼的常规检查项目,一般而言,用手触摸眼球的方法可以测定眼球的压力大小,检查中,眼睑尽可能张开,以便把眼内压测量仪的头盖贴上眼球表面,再加以调整。
治疗
青光眼的治疗多以药物治疗为主,如果药物治疗无效,则要进行手术或光凝治疗。
手术治疗有经瞳孔植入有节流装置的硬膜窦,经瞳孔植入马屁窦的膜状过滤板等;光凝治疗则是通过激光烧灼或放热凝固眼外膜组织,减少眼球内液的排出,以控制该病的发展。
青光眼PPT

慢性期
绝对 期
临床前期 (1)一眼急性发作被确诊,则另眼只要 具备解剖因素即可诊断。 (2)具有解剖因素,或同时具有阳性家 族史,在一定诱因条件下(暗室或阅读) 房角关闭,眼压升高,即可确诊。
先兆期 一过性或反复出现视物模糊、虹视等症状。 多在傍晚、疲劳、感冒时出现。休息后症状 缓解。反复发作也可直接进入慢性期。
读、疲劳和疼痛为常见诱因。
发病机制 解剖结构变异﹙眼轴较短、角膜 较小、前房浅、房角窄、晶状体较厚﹚ 生 理性瞳孔阻滞 +促发机制(年龄、、血管神 经、遗传)。
病期及临床表现 : 有6期4个阶段 临床前期、先兆期、急性发作期、间歇期、慢性期、及绝 对期。 急性ACG的发展过程:
临床前期
急性发作期 先兆期
房角:前房深度正常。虹膜平坦,房角开放。 即使眼压升高仍然开放。 瞳孔: 晚期瞳孔散大,相对性传入瞳孔阻滞。
RAPD 眼底:①视盘凹陷扩大加深
②垂直径C/D增大,视盘上下方盘沿变 窄
③双眼生理杯凹陷不对称,>0.2 ④视神经纤维层缺损 ⑤视乳头旁可见少量出血
视功能改变。 (1)视野: 早期5。-25。旁中心暗点和鼻侧阶梯。 发展期为弓性暗点、环行暗点、向心性缩小。 晚期为管状视野或颞侧视岛。
眼压测量方法
指测眼压法
压陷式眼压计
非接触式眼压计
压 平 眼 压 计
UBM观察正常前房角
UBM观察前房角变窄
房角镜下正常前房角
平面视野图 人左眼视野图
正常视野与视神经纤维层
光学相干断层成像
OCT视神经厚度
(四)、 青光眼分类:三类 1.原发性青光眼 (1).闭角性青光眼 ①急性闭角性 ②慢性闭角性 虹膜膨隆型;虹膜高褶型 (2).开角性青光眼 ①慢性单纯性 ②正常眼压性 ③房水分泌过多性
青光眼
绝对期 .无光感
.伴或不伴眼痛
鉴别诊断 .消化道疾患 有呕吐,无眼、头痛,无
视力下降 .颅内高压
有头痛、喷射状呕吐,无 视力急剧下降 .急性虹膜睫状体炎
急闭青光眼 眼痛 视力 充血情况 角膜 KP 前房 房闪 虹膜 瞳孔 晶体 眼压 对侧眼 剧烈,伴剧烈头痛 急剧下降 混合充血 雾状水肿 色素性 极浅或消失 常无 节段性萎缩 竖椭圆形散大 可见青光眼斑 高,常大于50mmH 高,常大于50mmHg 前房浅,房角狭窄
先天性青光眼合并其他先天异常
Marfan综合征 Marfan综合征 Marchesani综合征 Marchesani综合征 Sturg-weber综合征 Sturg-weber综合征
高眼压症
眼压高于统计学正常上限 长期随访未见视盘和视野损害 房角开放 10%可能发展为青光眼 10%可能发展为青光眼 CCT影响 CCT影响 定期随访,选择性治疗
皮质类固醇性青光眼
长期滴用/ 长期滴用/全身用激素所致 治疗:停用激素 治疗:停用激素 按POAG 治疗原则
眼外伤所致的继发性青光眼
发病机理 小梁网损伤/炎症/ 机械性阻塞/ 小梁网损伤/炎症/ 机械性阻塞/周边虹膜和小梁 网粘连 .出血性青光眼 .溶血性青光眼 .血影细胞性青光眼 .房角后退性青光眼
第二节
临床特点
原发性急性闭角型青光眼
50岁以上 50岁以上 女性多见 有远视 双眼先后/ 双眼先后/同时发病 常见诱因
遗传倾向的局部解剖变异 .眼轴短 .角膜小 .前房浅、房角狭窄 前房浅、 .晶状体厚、位置靠前 晶状体厚、
发病机理 (瞳孔阻滞学说) 瞳孔阻滞学说)
瞳孔与晶状体紧密接触 房水通过瞳孔时阻力↑ 房水通过瞳孔时阻力↑ 后房压力> 后房压力>前房 虹膜向前膨隆 虹膜根部与小梁网接触 房角关闭 眼压急剧升高
青光眼

(二)诊断:眼压升高
视神经损害 视野缺损
第三节 原发性青光眼
(三)治疗
目的:减少视网膜神经节细胞的丧失,保证视觉功能。 • 常用降眼压药:拟副交感神经药(缩瞳剂) β -肾上腺能受体阻滞剂 肾上腺能受体激动剂
前列腺素衍生物
碳酸酐酶抑制剂 高渗剂
第三节 原发性青光眼
• 激光治疗 :氩激光小梁成型术 • 滤过性手术:小梁切除术是最常用的术式 • 视神经保护性治疗
(八)视网膜玻璃体手术后继发性青光眼
(九)虹膜角膜内皮综合征
(十)色素性青光眼
为色素沉积在小梁网,房水外流受阻导致的一类青光眼。
第六节 先天性或发育性青光眼
先天性青光眼(congenital glaucoma)系胎儿发育过程中 ,前房角发育异常引起眼压升高的一类青光眼。
第六节
先天性或发育性青光眼
房角镜检查分级标准
• 开角(w)---全部房角结构能看见。 • • • 窄角(N)---仅能看见房角部分。 窄Ⅰ:看不到睫状体带。 窄Ⅱ:看不到巩膜突能看到全部小梁网。
•
•
窄Ⅲ:只能看到前部小梁网。
窄Ⅳ:看不到小梁网只能看到schwalbe线。
第二节 青光眼的概述
前房角的Scheie分类法
第二节 青光眼的概述
光眼视神经萎缩和视野缺损。
第二节 青光眼的概述
一
青光眼检查方法
青光眼最基本的检查项目有眼压、房角、视野和视
盘检查。
第二节 青光眼的概述
(一)眼压
• Goldmann眼压计为代表的压平眼压测量 • Schiötz眼压计为代表的压陷眼压测量 • 非接触式眼压计测量
第二节 青光眼的概述
压平眼压计
第二节 青光眼的概述
青光眼

• 以下几点对早发现、早诊断很有帮助: • 家族史:家庭成员有青光眼病史,并 自觉头痛、眼涨、视力疲劳,特别是老花 眼出现较早者,或频换老花眼镜的老年人, 应及时到眼科检查并定期复查。 • 查眼压:在青光眼早期眼压常不稳定, 一天之内仅有数小时眼压升高。因此,测 量24小时眼压曲线有助于诊断。 •
。
• 通过上述治疗眼压控制仍不理想,只 能选用手术治疗,常用手术是小梁切 除术或其他滤过手术。术前眼压较高 者可口服醋氮酰胺,口服甘油或和静 注20%甘露醇,尽可能使眼压降至正 常。术后用5-Fu等抗代谢药球结膜下 注射,减少术后滤枕疤痕形成。
• 原发性闭角型青光眼一经确诊,首选 手术治疗,药物治疗只限于为手术作 准备及手术后眼压控制不良或手术危 险很大等情况下。现在由于许多医院 能作激光周边虹膜打孔,使绝大多数 患者免除了根切手术,但如不具备条 件,还是应尽早作虹膜根切术。
青少年性青光眼 • 发病年龄3-30岁之间。此型临 床表现与开角型青光眼相似, 发病隐蔽,危害性极大。近年 来此型多发生于近视患者且有 发病率不断上升的趋势。
• 90%以上的患者并不表现为典型 青光眼症状,而是以“近视、 视疲劳、头痛、失眠”,甚至 不知不觉失明而来就诊,详细 检查才知道是青光眼。
• 有的患者查出来青光眼,但自 己错误的认为,我现在又没有 什么感觉,视力也可以,不可 能象大夫说的那么严重,真正 失明了,那时后悔也来不及了, 只能在黑暗中痛苦的渡过终生。
原发性青光眼
• 根据前房前角 的形态及发病 缓急,又分为 急、慢性闭角 型青光眼、开 角型青光眼等。
原发性青光眼
急性闭角型 慢性闭角型
• 青光眼失明是因对此病缺乏正确认识, 治疗方法不得当而形成。首先对青光 眼危害性认识不足,特别是慢性单纯 性青光眼患者。临床症状不明显或休 息后症状缓解,自认为没什么大事, 丧失宝贵治疗时机,眼底视神经不断 萎缩,不知不觉沦为失明,治疗也是 渺茫。
青光眼

视盘凹陷 双侧视杯不对称
原发性开角型青光眼的危险因素
视盘凹陷 视杯不均匀扩大
原发性开角型青光眼的危险因素
视盘凹陷 视杯一致性扩大
原发性开角型青光眼
视盘更早期的表现 视盘表面或其周围的小线状、片状出血灶
原发性开角型青光眼
视盘更早期的表现 视盘表面或其周围的小线状、片状出血灶
原发性开角型青光眼
继发性青光眼
色素剥散性
青光眼 —继发性青光眼
继发性青光眼
剥脱综合症
青光眼 —继发性青光眼
继发性青光眼
膨胀期白内障
青光眼 —青光眼的药物治疗
1.
青光眼的药物治疗
开角型青光眼 闭角型青光眼
手术前的短期减压 手术后的残余性青光眼眼压复升
2.
① ②
青光眼 —青光眼的药物治疗
1. 2.
理想的药物
青光眼 —发育性青光眼
合并其他眼部或全身发育异常的发育 性青光眼
脉络膜血管瘤性青光眼(Sturge-Weber综合 症)
青光眼 —发育性青光眼
合并其他眼部或全身发育异常的发育 性青光眼
脉络膜血管瘤性青光眼(Sturge-Weber综合 症)
青光眼 —发育性青光眼
合并其他眼部或全身发育异常的发育 性青光眼
Marfan综合症
青光眼 —发育性青光眼
合并其他眼部或全身发育异常的发育 性青光眼
Chandle综合症
青光眼 —继发性青光眼
继发性青光眼
新生血管性青光眼 眼球钝挫伤性继发性青光眼 慢性葡萄膜炎、继发性青光眼 晶状体溶解性 色素剥散性 剥脱综合症 膨胀期白内障
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
移位、虹膜萎缩和裂孔。 u 虹膜痣综合症(Cogan-Reese syn):以虹膜结
节或较弥漫、平坦的虹膜痣为主,伴不同程度的虹 膜萎缩和角膜水肿。 u 在ICE综合征中,Chandler综合征占1/2,其余各占 1/4,后两者伴发的青光眼程度较重。
u Sturge-Weber syndrome
u 又称眼-神经-皮肤血管瘤病,是一种先天性胚胎早 期血管发育畸形。
Secondary glaucoma
u 定义:由其他眼病引起房水流出障碍致眼压升 高。
u 常见原因:粘连性角膜白斑、虹膜睫状体炎引 起的瞳孔闭锁和瞳孔膜闭、膨胀期白内障、过 熟期白内障、眼球钝挫伤房角后退、主要由眼 底缺血性病变引起的虹膜新生血管,以及综合 症相关青光眼、青光眼睫状体炎危象等。
青光眼睫状体炎危象( glaucomatocyclitic crisis)
u 好发于小眼球、短眼轴、晶状体厚大的闭角型青光 眼。
u 病理机制:睫状体肿大或肥厚、前转,晶状体悬韧 带松弛,导致晶体虹膜隔前移,瞳孔阻滞,房水在 睫状突、晶体赤道和前玻璃体界面附近向前流动受 阻(睫状阻滞),反流向玻璃体腔或玻璃体后间隙
u 治疗:散瞳,皮质激素,高渗脱水剂,抑制房水生 成;前玻璃体+晶体切除术
➢ 集液管和房水静脉部位的病变及表层巩膜静 脉压增高;
临床表现(Clinical manifestations)
u 发病隐匿,自觉症状不明显。 u 眼压升高,24h眼压波动超过正常,较多患者后
半夜及凌晨眼压是高峰(不在正常就诊时间段) ,可能是因平卧时表层巩膜静脉压升高。 u 眼底:视杯凹陷进行性扩大和加深,C/D>0.6。 u 视野缺损:旁中央暗点,鼻侧阶梯,弓形暗点, 环形暗点,管状视野,颞侧视岛。 u 视觉对比敏感度下降,视诱发电位异常。
向前再转向瞳孔区,前房角窄而浅,但前房轴深不 浅,虹膜平坦。 u 瞳孔散大后房角容易关闭,虹膜周边切除术后仍会 发生急性发作 u 瞳孔阻滞因素小 u 治疗:缩瞳剂;激光周边虹膜成形;滤过性手术
恶性青光眼(malignant glaucoma)
u 闭角型青光眼在缩瞳药物治疗或抗青手术后眼压不 降反升,又称睫状环阻滞性青光眼(ciliary-block glaucoma)。
一定时间后出现视盘生理凹陷扩大,C/D≥0.6, 视野缺损。
Treatment
1. 缩瞳:0.5~2%pilocarpine
2. -肾上腺素能受体阻滞剂:
0.5%噻吗心安(Timolol),2%美开朗(Carteolol)
3. 碳酸酐酶抑制剂:口服醋甲唑胺(
Nimox)或局滴派立明
4. 高渗剂:20%甘露醇静滴、50%甘油
前囊下出现的斑点、粥斑样混浊)
病程变化
u 临床前期 u 先兆期 u 急性发作期:症状与
体征 u 缓解期 u 慢性期 u 绝对期
诊断(Diagnosis)
Diagnosis of the acute attack stage:
u 眼球胀痛伴同侧头痛,视力急剧下降,可伴有 恶心呕吐;
u 睫状或混合充血,角膜雾浊,前房浅,瞳孔呈 现纵椭圆形散大;
u 眼球坚硬如石,测量眼压升高;
Diagnosis of the preclinical stage:
➢ 急性发作眼的对侧眼
➢ 解剖上存在浅前房、窄房角+激发试验阳性: 暗室或暗室联合俯卧试验,试验前后的眼压差 〉9mmHg
Diagnosis of the chronic stage:
有急性发作病史;眼压波动性增高;房角粘连;
病因
u 解剖因素:眼前段窄小,浅前房,窄房角,晶状体相对 厚大;异常周边虹膜构型
u 促发因素:用眼过度、疲劳、情绪波动、暗室环境、全 身疾病等。
机制
u 瞳孔阻滞:年龄增加 晶状体增厚 虹膜与晶状体前表面 接触紧密 房水越过瞳孔阻力增加 后房压力相对高于前 房 推挤周边虹膜向前 周边虹膜与小梁网相贴 房角关 闭 眼压急剧升高
u 正常眼压青光眼(NTG),虹膜高褶青光眼、恶性青光眼、剥脱 性青光眼、色素性青光眼
u 继发性青光眼(secondary glaucoma) u 发育性(先天性)青光眼(developmental,
congenital glaucoma)
急性闭角型青光眼
(acute angle-closure glaucoma)
u 治疗:类固醇激素、非甾体类抗炎药、抗青光眼药物
综合征相关青光眼
u 虹膜角膜内皮综合征(iridocorneal endothelial syndrome,ICE):是一组伴有继发性青光眼的疾病
包括: u Chandler syn:角膜水肿发生早且重,而虹膜改
变轻微或缺乏。 u 原发性虹膜萎缩:以虹膜萎缩为主,有明显的瞳孔
u 颜面部沿三叉神经第一、第二分支区域葡萄样紫红 色皮肤血管瘤,常为单侧,50%病例可累及颅内及 发生青光眼。几乎所有发生青光眼的患者都有表层 巩膜血管瘤。
u 发病机制:血管畸形造成动静脉短路,表层巩膜静 脉压升高,以及房角发育不良或血管瘤造成浅前房 和房角关闭等。
u 治疗:前列腺素制剂、抑制房水生成药物,滤过性 手术并发症多。
u β受体阻滞剂:non-selective(timolol塞吗心安,carteolol美开朗 ,levobunolol贝他根), β2 selective(betaxolol),减少房水分泌
u 拟前列腺素+ β受体阻滞剂复合:适利加(Xalatan+timolol) ,克法特(Lumigen+timolol)
u 虹膜高褶:周边虹膜赘长拥挤
临床表现(Clinical manifestations)
u 分期:临床前期(preclinical)、先兆期、急性发作期 (acute attack)、间歇期、慢性期(chronic)、绝对期 (absolute)。
u 急性发作期症状(Symptoms of acute attack):头痛、眼 球胀痛、虹视、视力急剧下降,可伴恶心呕吐等。
u 发病机制和急闭类似,但房角阻塞逐渐 形成,病情发展呈慢性经过。
u 发作性视朦、虹视、眼胀等。 u 眼无充血,角膜透明,前房浅,早期眼
压可正常,晚期增高,眼底C/D扩大,视 野缺损。
原发性开角型青光眼 (primary open-angle
glaucoma)
病因
不明。可能是:
➢ 小梁网和Schlemm管部位的病变,房水外 流阻力增加;
u 又称Posner-Schlossman综合症,是前葡萄膜炎伴有青 光眼的一种特殊形式
u 发作期前房水前列腺素E浓度较高,被认为是前列腺素 介导的炎症反应
u 单眼发作多,患者感眼胀、视物模糊、眼轻度充血等 ,可反复发作
u 炎症轻微,局部充血轻,眼压升高可达40-60mmHg, 角膜可水肿,但对视力影响小,一般在发作3天内出现 KP,多为粗大的羊脂状。房角开放,无粘连,炎症发 作可持续数小时至数周。
Diagnosis
u 眼压:升高,或/和24小时眼压波动 ≥8mmHg,最大值超过30mmHg。中央角 膜厚度测量。
u 房角:宽角、开放。 u 视网膜神经纤维层(RNFL)损害、变薄 u 视乳头损害:C/D>0.6,双眼C/D差>0.2,视
盘凹陷纵向扩大,视杯切迹(颞上、颞下), 视盘出血等。正常盘沿宽度ISNT规律。 u 视野缺损:旁中央暗点,鼻侧阶梯,弓形暗点,环
u 正常眼压性青光眼(NTG)
u 与POAG有类似的视盘凹陷扩大和视野损害但缺乏 明显的眼压升高证据
u 24小时眼压监测,高压不超过21mmHg,但要排除 角膜厚度较薄的影响。排除其他非青光眼性的视杯 扩大疾病,如视神经萎缩、缺血性视神经病变等。
u 与高眼压性青光眼相比,NTG视杯凹陷较浅、较陡 ,颞侧及颞下的盘沿更窄,视盘周围晕轮和萎缩征 较多,视盘出血发生率较高。
发育性(先天性)青光眼
u 病因 胎儿发育过程中前房角发育异常。
u 临床表现:
u 症状:畏光、流泪、眼睑痉挛。 u 体征:角膜增大,横径>12mm,雾状混浊
,眼压升高,眼底视盘凹陷扩大。
u 治疗:手术。
小结
u 房水的产生及循环途径 u 青光眼—定义、眼压的概念及正常范围、青光眼分类 u 原发性闭角型青光眼:
u 视杯凹陷和视野损害不成比例,即同样的视野损害 ,NTG的C/D比值较高眼压性青光眼的C/D比值要 大。其视野损害特征有:靠近固视点的缺损较多, 上半缺损较多,局限缺损较多
u 治疗:降低眼压(碳酸酐酶抑制剂,α2受体激动剂 ,前列腺素制剂),目标为基线眼压的1/3;改善微 循环;神经保护;手术(薄巩膜瓣)
u 急性闭角型青光眼---病因、治疗原则及预防。临床分期、表现, 诊断和鉴别诊断
u 慢性闭角性青光眼---病因、临床表现,诊断和治疗原则
u 激光治疗
u 选择性激光小梁成形术(SLT) ,氩离子激 光小梁成形术(ALT)
u 手术治疗
u 小梁切除术+MMC或5-FU或羊膜移植 u 非穿透性小梁手术(NPTS) u Ex-press引流钉手术 u 阀门手术(房水引流植入物)
特殊类型青光眼
高褶虹膜(plateau iris)性青光眼
u 闭角型青光眼的一种 u 虹膜根部前插在睫状体上,虹膜周边部呈角状高褶
盐水口服(无糖尿病者)
5. 手术:激光虹膜周边切开术(Laser
iridotomy),激光虹膜周边成形术(peripheral iridoplasty),周边虹膜切除(iridectomy)、小梁切除术 (trabeculectomy)
慢性闭角型青光眼(Chronic angle-closure glaucoma)
u 原发性青光眼(primary glaucoma)
u 闭角型青光眼(PACG)
节或较弥漫、平坦的虹膜痣为主,伴不同程度的虹 膜萎缩和角膜水肿。 u 在ICE综合征中,Chandler综合征占1/2,其余各占 1/4,后两者伴发的青光眼程度较重。
u Sturge-Weber syndrome
u 又称眼-神经-皮肤血管瘤病,是一种先天性胚胎早 期血管发育畸形。
Secondary glaucoma
u 定义:由其他眼病引起房水流出障碍致眼压升 高。
u 常见原因:粘连性角膜白斑、虹膜睫状体炎引 起的瞳孔闭锁和瞳孔膜闭、膨胀期白内障、过 熟期白内障、眼球钝挫伤房角后退、主要由眼 底缺血性病变引起的虹膜新生血管,以及综合 症相关青光眼、青光眼睫状体炎危象等。
青光眼睫状体炎危象( glaucomatocyclitic crisis)
u 好发于小眼球、短眼轴、晶状体厚大的闭角型青光 眼。
u 病理机制:睫状体肿大或肥厚、前转,晶状体悬韧 带松弛,导致晶体虹膜隔前移,瞳孔阻滞,房水在 睫状突、晶体赤道和前玻璃体界面附近向前流动受 阻(睫状阻滞),反流向玻璃体腔或玻璃体后间隙
u 治疗:散瞳,皮质激素,高渗脱水剂,抑制房水生 成;前玻璃体+晶体切除术
➢ 集液管和房水静脉部位的病变及表层巩膜静 脉压增高;
临床表现(Clinical manifestations)
u 发病隐匿,自觉症状不明显。 u 眼压升高,24h眼压波动超过正常,较多患者后
半夜及凌晨眼压是高峰(不在正常就诊时间段) ,可能是因平卧时表层巩膜静脉压升高。 u 眼底:视杯凹陷进行性扩大和加深,C/D>0.6。 u 视野缺损:旁中央暗点,鼻侧阶梯,弓形暗点, 环形暗点,管状视野,颞侧视岛。 u 视觉对比敏感度下降,视诱发电位异常。
向前再转向瞳孔区,前房角窄而浅,但前房轴深不 浅,虹膜平坦。 u 瞳孔散大后房角容易关闭,虹膜周边切除术后仍会 发生急性发作 u 瞳孔阻滞因素小 u 治疗:缩瞳剂;激光周边虹膜成形;滤过性手术
恶性青光眼(malignant glaucoma)
u 闭角型青光眼在缩瞳药物治疗或抗青手术后眼压不 降反升,又称睫状环阻滞性青光眼(ciliary-block glaucoma)。
一定时间后出现视盘生理凹陷扩大,C/D≥0.6, 视野缺损。
Treatment
1. 缩瞳:0.5~2%pilocarpine
2. -肾上腺素能受体阻滞剂:
0.5%噻吗心安(Timolol),2%美开朗(Carteolol)
3. 碳酸酐酶抑制剂:口服醋甲唑胺(
Nimox)或局滴派立明
4. 高渗剂:20%甘露醇静滴、50%甘油
前囊下出现的斑点、粥斑样混浊)
病程变化
u 临床前期 u 先兆期 u 急性发作期:症状与
体征 u 缓解期 u 慢性期 u 绝对期
诊断(Diagnosis)
Diagnosis of the acute attack stage:
u 眼球胀痛伴同侧头痛,视力急剧下降,可伴有 恶心呕吐;
u 睫状或混合充血,角膜雾浊,前房浅,瞳孔呈 现纵椭圆形散大;
u 眼球坚硬如石,测量眼压升高;
Diagnosis of the preclinical stage:
➢ 急性发作眼的对侧眼
➢ 解剖上存在浅前房、窄房角+激发试验阳性: 暗室或暗室联合俯卧试验,试验前后的眼压差 〉9mmHg
Diagnosis of the chronic stage:
有急性发作病史;眼压波动性增高;房角粘连;
病因
u 解剖因素:眼前段窄小,浅前房,窄房角,晶状体相对 厚大;异常周边虹膜构型
u 促发因素:用眼过度、疲劳、情绪波动、暗室环境、全 身疾病等。
机制
u 瞳孔阻滞:年龄增加 晶状体增厚 虹膜与晶状体前表面 接触紧密 房水越过瞳孔阻力增加 后房压力相对高于前 房 推挤周边虹膜向前 周边虹膜与小梁网相贴 房角关 闭 眼压急剧升高
u 正常眼压青光眼(NTG),虹膜高褶青光眼、恶性青光眼、剥脱 性青光眼、色素性青光眼
u 继发性青光眼(secondary glaucoma) u 发育性(先天性)青光眼(developmental,
congenital glaucoma)
急性闭角型青光眼
(acute angle-closure glaucoma)
u 治疗:类固醇激素、非甾体类抗炎药、抗青光眼药物
综合征相关青光眼
u 虹膜角膜内皮综合征(iridocorneal endothelial syndrome,ICE):是一组伴有继发性青光眼的疾病
包括: u Chandler syn:角膜水肿发生早且重,而虹膜改
变轻微或缺乏。 u 原发性虹膜萎缩:以虹膜萎缩为主,有明显的瞳孔
u 颜面部沿三叉神经第一、第二分支区域葡萄样紫红 色皮肤血管瘤,常为单侧,50%病例可累及颅内及 发生青光眼。几乎所有发生青光眼的患者都有表层 巩膜血管瘤。
u 发病机制:血管畸形造成动静脉短路,表层巩膜静 脉压升高,以及房角发育不良或血管瘤造成浅前房 和房角关闭等。
u 治疗:前列腺素制剂、抑制房水生成药物,滤过性 手术并发症多。
u β受体阻滞剂:non-selective(timolol塞吗心安,carteolol美开朗 ,levobunolol贝他根), β2 selective(betaxolol),减少房水分泌
u 拟前列腺素+ β受体阻滞剂复合:适利加(Xalatan+timolol) ,克法特(Lumigen+timolol)
u 虹膜高褶:周边虹膜赘长拥挤
临床表现(Clinical manifestations)
u 分期:临床前期(preclinical)、先兆期、急性发作期 (acute attack)、间歇期、慢性期(chronic)、绝对期 (absolute)。
u 急性发作期症状(Symptoms of acute attack):头痛、眼 球胀痛、虹视、视力急剧下降,可伴恶心呕吐等。
u 发病机制和急闭类似,但房角阻塞逐渐 形成,病情发展呈慢性经过。
u 发作性视朦、虹视、眼胀等。 u 眼无充血,角膜透明,前房浅,早期眼
压可正常,晚期增高,眼底C/D扩大,视 野缺损。
原发性开角型青光眼 (primary open-angle
glaucoma)
病因
不明。可能是:
➢ 小梁网和Schlemm管部位的病变,房水外 流阻力增加;
u 又称Posner-Schlossman综合症,是前葡萄膜炎伴有青 光眼的一种特殊形式
u 发作期前房水前列腺素E浓度较高,被认为是前列腺素 介导的炎症反应
u 单眼发作多,患者感眼胀、视物模糊、眼轻度充血等 ,可反复发作
u 炎症轻微,局部充血轻,眼压升高可达40-60mmHg, 角膜可水肿,但对视力影响小,一般在发作3天内出现 KP,多为粗大的羊脂状。房角开放,无粘连,炎症发 作可持续数小时至数周。
Diagnosis
u 眼压:升高,或/和24小时眼压波动 ≥8mmHg,最大值超过30mmHg。中央角 膜厚度测量。
u 房角:宽角、开放。 u 视网膜神经纤维层(RNFL)损害、变薄 u 视乳头损害:C/D>0.6,双眼C/D差>0.2,视
盘凹陷纵向扩大,视杯切迹(颞上、颞下), 视盘出血等。正常盘沿宽度ISNT规律。 u 视野缺损:旁中央暗点,鼻侧阶梯,弓形暗点,环
u 正常眼压性青光眼(NTG)
u 与POAG有类似的视盘凹陷扩大和视野损害但缺乏 明显的眼压升高证据
u 24小时眼压监测,高压不超过21mmHg,但要排除 角膜厚度较薄的影响。排除其他非青光眼性的视杯 扩大疾病,如视神经萎缩、缺血性视神经病变等。
u 与高眼压性青光眼相比,NTG视杯凹陷较浅、较陡 ,颞侧及颞下的盘沿更窄,视盘周围晕轮和萎缩征 较多,视盘出血发生率较高。
发育性(先天性)青光眼
u 病因 胎儿发育过程中前房角发育异常。
u 临床表现:
u 症状:畏光、流泪、眼睑痉挛。 u 体征:角膜增大,横径>12mm,雾状混浊
,眼压升高,眼底视盘凹陷扩大。
u 治疗:手术。
小结
u 房水的产生及循环途径 u 青光眼—定义、眼压的概念及正常范围、青光眼分类 u 原发性闭角型青光眼:
u 视杯凹陷和视野损害不成比例,即同样的视野损害 ,NTG的C/D比值较高眼压性青光眼的C/D比值要 大。其视野损害特征有:靠近固视点的缺损较多, 上半缺损较多,局限缺损较多
u 治疗:降低眼压(碳酸酐酶抑制剂,α2受体激动剂 ,前列腺素制剂),目标为基线眼压的1/3;改善微 循环;神经保护;手术(薄巩膜瓣)
u 急性闭角型青光眼---病因、治疗原则及预防。临床分期、表现, 诊断和鉴别诊断
u 慢性闭角性青光眼---病因、临床表现,诊断和治疗原则
u 激光治疗
u 选择性激光小梁成形术(SLT) ,氩离子激 光小梁成形术(ALT)
u 手术治疗
u 小梁切除术+MMC或5-FU或羊膜移植 u 非穿透性小梁手术(NPTS) u Ex-press引流钉手术 u 阀门手术(房水引流植入物)
特殊类型青光眼
高褶虹膜(plateau iris)性青光眼
u 闭角型青光眼的一种 u 虹膜根部前插在睫状体上,虹膜周边部呈角状高褶
盐水口服(无糖尿病者)
5. 手术:激光虹膜周边切开术(Laser
iridotomy),激光虹膜周边成形术(peripheral iridoplasty),周边虹膜切除(iridectomy)、小梁切除术 (trabeculectomy)
慢性闭角型青光眼(Chronic angle-closure glaucoma)
u 原发性青光眼(primary glaucoma)
u 闭角型青光眼(PACG)
