内源性细菌性眼内炎一例
双眼内源性真菌性眼内炎1例

双眼内源性真菌性眼内炎1例张婷;毕颖文;江睿;徐格致【期刊名称】《中国眼耳鼻喉科杂志》【年(卷),期】2018(018)001【总页数】2页(P44,46)【作者】张婷;毕颖文;江睿;徐格致【作者单位】复旦大学附属眼耳鼻喉科医院眼科上海200031;复旦大学附属眼耳鼻喉科医院病理科上海200031;复旦大学附属眼耳鼻喉科医院眼科上海200031;复旦大学附属眼耳鼻喉科医院眼科上海200031【正文语种】中文资料患者女性,68岁。
因双眼视物模糊半年,加重1个月转诊于我院。
半年前,患者无明显诱因出现双眼视物模糊,伴轻度眼红、眼痛,未予重视;1个月前,患者双眼视物模糊逐渐加重,右眼视物不见,伴右眼红、痛,无头痛、恶心、呕吐,就诊于当地医院。
当地医院查体记录:视力为右眼无光感、左眼0.5。
右眼球结膜充血(+ ),角膜透明,房水闪辉(+ ),瞳孔区虹膜后粘连,晶状体混浊,玻璃体絮状混浊,眼底窥不清;左眼角膜透明,前房闪辉(++ ),瞳孔圆,直径3 mm,对光反应存在,虹膜无萎缩及粘连,晶状体轻度混浊,玻璃体内可见絮状漂浮物,视盘界限清,黄斑颞下方可见大片黄白色渗出,周围散在出血。
左眼荧光素眼底血管造影显示黄斑颞下方斑片状强荧光,后期逐渐增强,其中可见片状弱荧光区。
当地医院初步诊断为双眼葡萄膜炎、右眼视网膜脱离,予以泼尼松40 mg 口服,1次/d,并辅以头孢克洛抗感染,中药和活血化淤等药物治疗。
右眼症状无明显好转,2周前于当地医院行右眼球摘除术。
术后病理报告:右眼球葡萄膜急、慢性炎,部分为化脓性炎,炎症部分累及视网膜,视网膜大部分剥离。
患者左眼视物模糊,伴红、痛继续加重,转诊于我院。
患者无腰痛,无皮肤红斑或者口腔溃疡。
既往身体健康,无糖尿病史,无重大外伤、手术及静脉用药史。
无宠物饲养史。
眼科查体:右眼球摘除状态,结膜囊未见明显渗出。
左眼视力0.1,矫正不能提高,结膜充血(+ ),角膜透明,角膜后沉着物(- ),前房深浅适中,细胞(- ),房水闪辉(+ ),瞳孔圆,直接对光反应可,晶状体密度稍高,玻璃体腔大量白色团球状混浊,眼底检查模糊可见,视盘被玻璃体混浊部分遮挡,黄斑区颞侧见一黄白色病灶(图1)。
内源性眼内炎10年临床回顾性分析

Ab ta t Ob etv T n lz te a s t e ra i ,pe ip sn me ia c n io a d rame t eut f sr c j cie o a aye h c u ai og ns v m rds o ig dc l o dt n n tet n rsl i o
e do e u nd phha nii. n g no s e o t h ts M ehod A er s e tv rv e o 0 y a s e o d n 5 e e f4 te s wih e do e u t s r to p cie e iw f1 e r rc r s i 0 y s o 0 paint t n g no s Re uls s t I te e 0 y s, 0 y s n h s 5 e e 3 e e
摘 要 目的
分 析 内 源性 眼 内 炎 的 致 病 菌 、 身 易 发 因素 及 治 疗 结 果 。 方 法 回 顾 4 全 O例 ( 0眼 ) 源 性 眼 内 炎 患 5 内 4 O例 患 者 中 ,9例 进 行 血 或 玻 璃 体 液 涂 片 、 3
者 全 身 及 眼 部 情 况 、 璃 体 涂 片或 培 养结 果 、 疗 方 法 及 视 力预 后 。 结 果 玻 治
例 ( 0 ) 年 龄 1 7岁 , 均 3 . 5% ; ~7 平 4 1岁 。 分 析 患 者 性
关 键 词 内源 性 眼 内 炎 ;全 身 易 感 因素 ;玻 璃 体 切 割 术
分 类号 R 7 6 文 献标 识 码 A 文 章 编 号 10 48 8 2 0 ) 1 0 1 2 7 0 3 )0 ( 0 6 O 4 9 4 ) )
路邓葡萄球菌致内源性眼内炎1 例
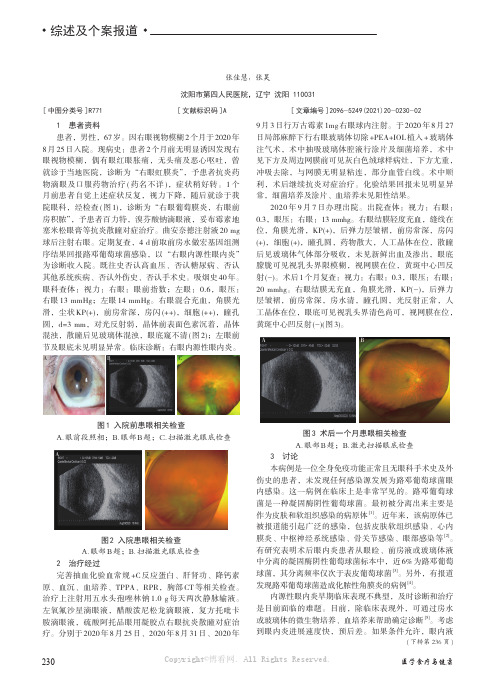
2021年10月 第20期综述及个案报道路邓葡萄球菌致内源性眼内炎1例张佳慧,张昊沈阳市第四人民医院,辽宁 沈阳 110031[中图分类号]R771[文献标识码]A[文章编号]2096-5249(2021)20-0230-021 患者资料患者,男性,67岁。
因右眼视物模糊2个月于2020年8月25日入院。
现病史:患者2个月前无明显诱因发现右眼视物模糊,偶有眼红眼胀痛,无头痛及恶心呕吐,曾就诊于当地医院,诊断为“右眼虹膜炎”,予患者抗炎药物滴眼及口服药物治疗(药名不详),症状稍好转。
1个月前患者自觉上述症状反复,视力下降,随后就诊于我院眼科,经检查(图1),诊断为“右眼葡萄膜炎,右眼前房积脓”,予患者百力特,溴芬酸钠滴眼液,妥布霉素地塞米松眼膏等抗炎散瞳对症治疗。
曲安奈德注射液20 mg 球后注射右眼。
定期复查,4 d 前取前房水做宏基因组测序结果回报路邓葡萄球菌感染,以“右眼内源性眼内炎”为诊断收入院。
既往史否认高血压、否认糖尿病、否认其他系统疾病、否认外伤史、否认手术史。
吸烟史40年。
眼科查体:视力:右眼:眼前指数;左眼:0.6,眼压:右眼13 mmHg;左眼14 mmHg。
右眼混合充血,角膜光滑,尘状KP(+),前房常深,房闪(++),细胞(++),瞳孔圆,d=3 mm,对光反射弱,晶体前表面色素沉着,晶体混浊,散瞳后见玻璃体混浊,眼底窥不清(图2);左眼前节及眼底未见明显异常。
临床诊断:右眼内源性眼内炎。
AC图1 入院前患眼相关检查A.眼前段照相;B.眼部B 超;C.扫描激光眼底检查B图2 入院患眼相关检查A.眼部B 超;B.扫描激光眼底检查2 治疗经过完善抽血化验血常规+C 反应蛋白、肝肾功、降钙素原、血沉、血培养、TPPA、RPR,胸部CT 等相关检查。
治疗上注射用五水头孢唑林钠1.0 g 每天两次静脉输液。
左氧氟沙星滴眼液,醋酸泼尼松龙滴眼液,复方托吡卡胺滴眼液,硫酸阿托品眼用凝胶点右眼抗炎散瞳对症治疗。
浅析眼内炎的临床分类及诊治

头孢他啶 。 3 . 4内源性 眼内炎 : 如果炎症表现明显 , 处理 同急性术后眼 内炎 , 如炎症表 现表现轻 微, 可根据培养及 药敏结果 , 局部和全 身应用抗 生素 。如 高度怀 疑有真菌感 染 , 则联合 应用氟康唑和二性霉素 B 。 3 . 4外伤后 眼内炎 : 首先要清除眼内异物 , 对 于那些高危病 例早期行 玻璃体 切割术 及有效的抗生素玻璃体 内注射 。 3 5 非感染性 眼内炎
2 0 1 4年第 9期
浅 析 眼 内炎 的 临床 分 类 及 诊 治
陈荆 生 ( 湖 北 省 荆 州 市妇 幼保 健 院 湖 北 荆 州
4 3 4 0 2 0 )
【 摘要 】 眼内炎是一种严重 的眼内感染 , 通常指细菌或真菌 g J 起 的玻璃体感 染性炎症。眼 内炎一般分为感染性眼 内炎和非感染性 眼内炎, 感染 性眼内炎又分 为外源性 眼内炎
养及药敏实验结果出来之前 , 可根据患者 的病史 、 I 临床表 现和 自身的经验应 用抗生 素。 对于革兰阴性菌引起 的眼 内炎首选头孢他定 , 而对阳性菌感染则选择万 古霉素 , 给药途
径为玻璃体 内注射 。 3 . 1 . 2玻璃体切割术 : 玻璃体切割术能够快速清 除病原 体及毒 素 , 改善抗生 素在眼 内的分布 , 一般 用于严重的眼内炎感染患者。 3 . 2术后延迟 的眼内炎 : 临床表现轻的患者 , 可以等房水 和玻 璃体样 本的培 养结果 及药敏实验结果 出来后再行相应 的抗生素治疗 , 但如果患者的症状较重 , 就应按 照急性 术后眼 内炎 的标准处理 。
玻璃体腔内注射后感染性眼内炎一例报告

・406・Modern Practical Medicine,March2021,Vol.33,No.3安全以及手术顺利进行的必要条件。
关于麻醉方式的选择,目前并未查阅到有关该种手术麻醉方案的研究及指南,仅在个案报道中查阅到数例实施该种手术并成功保留宫内妊娠的病例其麻醉方法包括椎管内麻醉及全身麻醉,麻醉方式的选择主要根据母体情况及手术方法来决定。
对于孕中期胎儿来说,虽然没有研究证明哪种麻醉方式对胎儿的结局更为有利,但有研究表明,全身麻醉可使孕妇自发流产率增加叫所以,如果无明显禁忌证,最好采用椎管内麻醉。
本例患者因诊断处理及时,虽有腹腔内出血,但未出现失血性休克症状,且凝血功能正常,无明显椎管内麻醉禁忌,与家属沟通后,同意麻醉方案首先考虑椎管内麻醉,但如生命体征不平稳或者麻醉效果不理想将改行全身麻醉。
椎管内麻醉最常见的风险是低血压,可降低子宫胎盘血供并引起胎儿窒息。
低血压的预防比较困难,术前扩容也并一定不能降低其发生率,术中若发生低血压,麻黄碱和去氧肾上腺素都可使用,需尽快纠正低血压。
本例患者入室后即迅速开放外周及中心静脉,并快速补液扩容,同时准备好麻黄素等升压药,椎管内麻醉前后患者血压、心率无太大波动,未使用血管活性药物。
完善的术后镇痛是减少宫缩,降低术后流产发生率的必要条件。
因考虑到全身使用阿片类药物镇痛可能会对胎儿生长造成不良影响,椎管内使用阿片类药物因镇静作用小,使用剂量少,是术后疼痛管理的一个极好的选择。
本例患者釆用术后硬膜外注射吗顒痛,镇痛效果确切,有效抑制了疼痛引起的术后宫缩及应激损伤,患者无其他不适及并发症,满意度高。
合理的围术期用药是减少药物对胎儿结局影响的关键因素。
本例患者术中用药,根据美国FDA妊娠药物分级均为低风险的B类或C类,且有用药适应证,综合分析利大于弊。
综上所述,在围术期维持正常的宫内生理环境,包括避免低血压、缺氧、高碳酸血症、低碳酸血症及低温等,是本例患者良好预后的关键。
内源性真菌性眼内炎

内源性真菌性眼内炎王文吉【摘要】内源性真菌性眼内炎虽少见,但如诊断及治疗不及时,可造成严重视力损害,甚至丧失眼球.高危因素及典型眼底表现是临床高度怀疑真菌性眼内炎的重要线索.应及时做玻璃体穿刺或切除获取眼内物做涂片与培养来确认致病真菌.对仅有视网膜脉络膜炎者可全身使用氟康唑.伴玻璃体混浊时,需行玻璃体内注射两性霉素或伏立康唑;如玻璃体混浊重,对药物治疗无反应或病变将累及中心凹,应及时做玻璃体手术,以挽救更多视功能.%Endogenous fungal endophthalmitis is a rare disease.Delay in diagnosis and management results in severe visual impairment even loss of globe.Existing of high risk factors, combined with typical clinical manifestations are important clues leading to highly suspicious of the disease.Timely vitreous aspiration or vitrectomy to obtain materials for smear and culture to identify the induced fungus is crucial.As for treatment: if only chorioretinitis is present, systemic antifungal drugs such as fluconazole are effective.For endophthalmitis, intravitreal amphotericin injection or voriconazole should be added.When vitritis is moderate or severe or lack of response to above medications or lesion is approaching to the foveal, immediate vitrectomy is necessary to preserve more visual function.【期刊名称】《中国眼耳鼻喉科杂志》【年(卷),期】2018(018)002【总页数】4页(P82-84,104)【关键词】真菌性视网膜脉络膜炎;眼内炎;氟康唑;两性霉素玻璃体注射;玻璃体切除【作者】王文吉【作者单位】复旦大学附属眼耳鼻喉科医院眼科上海 200031【正文语种】中文内源性眼内炎并不多见,仅占全部眼内炎的2%~8%。
眼内炎住院病历入院记录

姓名:床号:住院号:姓名:性别:年龄:床号:民族:汉已婚籍贯:职业:退休家庭住址入院日期2013-12-25 15:30 记录日期 2013-12-25 16:00 病史叙述者本人可靠程度佳主诉双眼视物模糊1年余。
现病史患者1年前起无明显诱因下出现双眼视力逐渐下降,无眼胀、眼痛、畏光、流泪等其他任何不适,无暗影遮挡、闪光感等症状,曾在外院就诊,当时检查、双眼视力:0.4,诊为“白内障”,局部用药治疗,无效果,近1年来,自觉视力下降明显,右眼视力为手动,左眼视力为0.02;为明确诊治,来我院就诊,门诊以“双眼老年性白内障”收住院,拟行手术治疗。
门诊检查左眼前房渗出及积脓,诊断为术后眼内感染收治入院。
自患病以来,患者精神可,饮食、睡眠正常,体重无明显改变,二便正常;既往史左眼白内障术后1周;否认肝炎、肺结核等传染病史、否认地方病史、职业病史。
近期无预防接种史。
否认外伤史。
否认中毒史、无输血史。
否认药物、食物过敏史。
否认咳嗽、咳痰、咯血史。
高血压病史20余年,口服硝苯地平片,血压控制可。
糖尿病病史20年。
无心前区疼痛史。
否认慢性腹痛、腹泻、呕血、黑便史。
否认皮肤、粘膜瘀点、瘀斑、紫癜史。
否认昏迷、偏瘫、性格改变史。
否认关节肿痛、运动障碍史。
个人史生长于原籍。
无疫区、疫水接触史。
无毒物、放射性物质接触史。
卫生和生活习惯良好,无抽烟、喝酒史。
婚育史已婚已育,爱人健在,子女体健。
家族史无家族性遗传病及相关病史。
体格检查体温: 36.6°C 脉搏: 79 次/分呼吸:19次/分血压: 120/68mmHg发育正常,营养中等,神志清楚。
步入病房,查体合作,自主体位,表情自然。
全身皮肤无黄染、无出血点及瘀斑、无皮下结节,无肝掌及蜘蛛痣;全身浅表淋巴结不肿大。
头颅无畸形,毛发生长正常。
眼科检查见专科。
耳廓无畸形,外耳道无异常分泌物,乳突无压痛。
鼻翼无煽动,鼻腔通畅无异常分泌物,鼻中隔无偏曲,上颌窦无压痛。
内源性眼内炎的临床分析

内源性眼内炎的临床分析摘要:目的探讨内源性眼内炎的临床特征和早期诊断及有效的联合治疗方法。
方法回顾性病例分析。
2022年~2022年收治病患内源性眼内炎患者6例(9只眼),男6例,年龄45岁~53岁;双眼3例,右眼6例,左眼3例。
予以眼科常规检查、血培养、CD3+、CD4+、CD8+。
治疗包括局部及全身抗菌药物治疗,对病患的发病情况、血培养结果及治疗进行分析。
结果6例患者发病前部分有高热病史。
糖尿病合并肝脓肿1例,合并继发性肺结核1例,AIDS患者4例,微生物血培养阳性1例。
结论内源性眼内炎患者存在全身易感染因素,预后差。
早期诊断有效联合治疗才能防止病情加重。
关键词:内源性眼内炎;全身感染因素;有效的联合治疗患者入院后接受裂隙灯、捡眼镜、眼部超声、头颅CT、胸片、腹部超声检查及血常规、生化、CD3+、CD4+、CD8+、血一般细菌、真菌及特殊细菌培养、咽拭子及痰液涂片及培养。
根据临床表现及实验检查,6例患者给予全身静脉滴注抗生素和糖皮质激素;根据全身性疾病给予抗结核、抗真菌及抗病毒治疗。
病情控制,部分患者转院外眼科进行专科治疗。
1、2分析方法对纳入病例的病史,发病情况、血微生物培养结果、CD3+、CD4+、CD8+、治疗结局进行分析统计,分析内源性眼内炎的易感因素、发病特点及治疗预后。
2结果6例患者发病前有部分伴有高热病史。
糖尿病2例(其中合并肝脓肿1例、继发性肺结核及结核性胸膜炎1例),AIDS患者4例,病患有部分住院前已有视力下降3例,在我院住院期间出现视力下降3例。
经眼科會诊后确诊为眼内炎,血培养阳性1例,CD3+、CD4+、CD8+检查异常6例,AIDS进行HAART治疗引起免疫重建综合征至玻璃体炎患者经联合治疗后,预后较好。
其余病患局部及全身联合治疗,仍未能控制病情,建议转院外眼科进一步专科治疗。
3讨论本组病例中,糖尿病2例,1例合并肝脓肿、1例合并继发性肺结核及结核性胸膜炎,有1例AIDS患者合并肺部感染,在入院前即有发热、视力下降1w以上,入院后请眼科会诊,即确诊为眼内炎,但由于患者病情较重,需专科治疗,病患不同意转眼科治疗,传染病医院由于科室配置的原因,眼科并无玻璃体培养、注药及玻璃体切割手术的能力。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
内源性细菌性眼内炎一例
发表时间:2019-01-08T09:20:23.403Z 来源:《中国医学人文》(学术版)2018年7月下第14期作者:邓先平彭永立[导读] 患者,男,69岁,因“发现血糖升高12年,口干、多饮、咳嗽、咳痰1周”于2015年4月27日入住我院糖尿病科
邓先平彭永立
湖北省利川市人民医院
患者,男,69岁,因“发现血糖升高12年,口干、多饮、咳嗽、咳痰1周”于2015年4月27日入住我院糖尿病科,入院后来眼科行眼底成相检查后出现右眼急剧疼痛及视力下降至失明。
专科情况:VOD=LP,眼睑高度肿胀,眼压T+1,结膜混合充血(++),角膜轻微水肿、混浊,FL(+),前房深约3CT,瞳孔区见较多纤维渗出,遮盖瞳孔,下方积脓约1mm,虹膜水肿纹理不清,后粘连,瞳孔圆,直径约2mm,对光消失,晶体稍浑浊,内眼看不进,眼部B超是右眼玻璃体混浊(考虑为玻璃体积脓),vos=0.4,左眼晶体稍混浊,余未见明显异常。
考虑为感染性葡萄膜炎,给予激素冲击、抗炎、散瞳及结膜下注射散瞳合剂1天后患者眼部症状加重,前房渗出及玻璃体混浊加重,眶周红肿加重,遂请上级医院眼科主任会诊后考虑为:全葡萄膜炎od(考虑为内源性感染),后建议转院治疗,转上级医院后给予抗炎、激素及玻璃体腔注射治疗眼部症状仍无法控制,眶周红肿加重,后行右眼球内容物剜除术治疗病检示:肺炎杆菌。
讨论:内源性眼内炎是一种血源性播散引起的严重致盲性眼内感染,发病率虽然较低,但近年发病率有增高的趋势,这可能与滥用抗生素及免疫缺陷病发病率升高有关[1]。
常见于急性感染性疾病(败血症等)、慢性全身性疾病(如糖尿病、慢性肾衰等)、恶性肿瘤、免疫功能缺陷、长期服用免疫抑制剂或糖皮质激素的患者[2],出现突然的视力下降,眼痛,畏光流泪。
裂隙灯显微镜下可见球结膜充血及水肿,角膜基质水肿,后弹力层皱褶,角膜后沉着,前房闪辉或积脓,瞳孔传入阻滞以及晶状体表面见渗出物等炎症的表现。
眼底检查可见玻璃体混浊、视网膜血管收缩、眼底出血斑和白色或黄色的结节状浸润病灶。
个别严重的患者可发展为全眼球炎,近而出现眼球突出、眼睑和眼肌运动障碍经标准化的超声诊断对确定感染的程度和范围有一定价值。
B超显示为弥散的细亮点。
如果感染病灶在前部,后面仍有混浊点,一般前部的混浊要致密些。
如果整个玻璃体腔受累,则在玻璃体内有比较均一的混浊点。
病原学检查是确定病原最可靠的方法,不仅有助于诊断,更重要的是可以指导治疗。
常用的检查方法是涂片和培养,涂片可比较快地确定细菌的类型。
取标本的方法有前房穿刺、抽取玻璃体等,其中以抽取玻璃体做细菌培养最具诊断价值。
感染性葡萄膜炎治疗棘手,包括一系列综合治疗:1)全身用药:通常采用静脉给药。
一般使用广谱且可能穿过血-视网膜及血-房水屏障的抗生素,实际上由于以上屏障的存在,抗生素在眼内难以达到有效的浓度。
鉴于以上原因,全身用药只能作为眼内炎的辅助治疗,主要用以防治炎症的眼外蔓延。
2)滴用眼药:虽然很多抗生素滴眼液可以进入前房,但难以深入玻璃体内,故对眼内炎疗效差。
通过频繁滴用抗生素可治疗角巩膜伤口的感染。
由于此途径给药前房有一定的药物浓度,这对眼前节穿通伤眼内炎的预防和治疗是有一定作用的。
同时用糖皮质激素及阿托品点眼可减轻色素膜的炎症及保持瞳孔散大,防止粘连,以便下一步伤眼的观察和治疗。
3)结膜下及球旁注射:这两种注射方法为临床常用,但由于血-房水屏障的影响,药物在玻璃体浓度甚低,达不到治疗眼内炎的目的。
为了维持玻璃体注射的抗生素有效浓度,此途径给药5~7天是比较合适的。
4)玻璃体腔内注射是治疗眼内炎的重要方法。
这在内源性眼内炎中同样适用,为保证覆盖大部分细菌,我们选则同时玻璃体腔注射万古霉素2mg和头孢他啶2mg,4h后观察治疗效果,一部分患者可以通过简单的玻璃体腔注药方式进行治疗,大部分患者都是严重感染的患者,玻璃体腔内存在大量炎性坏死组织,需采取了玻璃体切割手术治疗,对于感染严重出现全眼球炎及眶筋膜炎者则需行眼球剜除治疗。
诊断内源性眼内炎的金标准是进行血培养或玻璃体培养[3],如果培养出细菌或真菌则可明确诊断,并且对下一步药物治疗起到指导作用,同时可以明确不同的感染源。
必要时结合染色、共焦显微镜检查可以对我们做出正确的诊断提供极大地帮助。
综上所述;内源性眼内炎患者通常具有易感因素,患者出现单眼急剧红痛、畏光、流泪及视力急剧下降,检查发现结膜充血或混合充血、结膜水肿、眼压升高、前房内炎症细胞甚至积脓、玻璃体炎症、视网膜血管炎症等,我们应高度怀疑内源性眼内炎可能,及早行玻璃体培养以明确病原菌指导治疗,以免延误诊断及治疗,防止眼部感染加重需行眼球摘除等发生。
参考文献:
[1]张艳琼,王文吉.内源性眼内炎10年临床回顾性分析[J].眼科研究,2006,24(1):91-92
[2]Timothy LJ,Susannah JE,Elizabeth MG,et al:Endogenous Bacterial Endophthalmitis:A 17-year Prospective Series and Review of 267 Reported Cases[J].Surv Ophthalmol,2003,48(4):403-420.
[3]Flynn HW.The clinical challenge of endogenous end0phthalmitis[J].Retina,2001.21(6):572-574.。
