中国成人急性淋巴细胞白血病诊断与治疗专家共识
成人急性淋巴细胞白血病诊疗专家共识-2022年学习资料

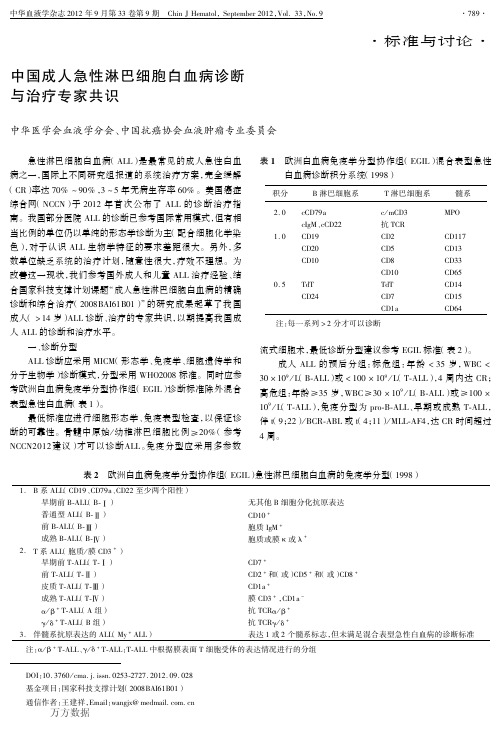
一.诊断分型-采用MICM形态、免疫学、细胞遗传学和分子学-诊断模式,诊断分型采用WH02008标准。-· 外混合表型急性白血病。-最低应进行细胞形态学、免疫表型检查,以保证急-性淋巴细胞白血病ALL患者诊断的可靠 。免疫-分型应采取多参数流式细胞术。-1骨髓中原始/幼稚淋巴细胞比例≥20%才可以诊断ALL-CCN201 。-《2最低诊断分型建议参考欧洲白血病免疫学分型协作-组EGIL标准。
2008年WH0造血和淋巴组织肿瘤的分类关于前体淋巴-细胞肿瘤的具体分型-1.B淋巴母细胞白血病/淋巴瘤N S,不另做分类-2.伴重现性细胞遗传学异常的B淋巴母细胞白血病/淋巴瘤-3.T淋巴母细胞白血病/淋巴瘤
Burkitt淋巴瘤/白血病:-1细胞形态学一典型BL;变异型:浆细胞样BL和不-典型Burkitt/Bu kitt样。-2免疫表型一细胞表达轻链限制性膜IgM和B细胞相-关抗原CD19、CD20、CD22及CD1 、BCL6。CD5、CD23、-TdT阴性,BCL2阴性。-3遗传学:t8;14q24;q32-MYC/I H改变或较少-见的t2;8p12;q24-IgK/MYC或t8;22q24;q11--MYC/Ig入-形态 、遗传学、免疫表型三项指标均不能作为-Burkitt淋巴瘤/白血病的金标准,不能仅依据一项指标-诊断,而应 合考虑多项指标确诊。WH02008提示
急性淋巴细胞白血病的免疫学分型-EGIL,1998修改-1.B系ALLCD19+和/或CD79a+和/或C 22+,至少两个-阳性-早期前B-ALLB-I-无其它B细胞分化抗原表达-普通型ALLB-II-CD10+ 前B-ALLB-III-胞浆IgM中-成熟B-ALLB-IV-胞浆或膜K或入+
2.T系ALL胞浆/膜CD3+-早期前T-ALLT-I-CD7+-前T-ALLT-II-CD2+和/或CD +-和/或CD8+-皮质T-ALLT-III-CD1a*-成熟T-ALLT-IV-膜CD3+,,CD1a.伴髓系抗原表达的ALLMy+ALL-表达1或2个髓系标记,但又不满足混合表型急性白血病-的诊断标准。
中国成人急性淋巴细胞白血病诊断与治疗专家共识
悦阅员园 悦阅圆源 栽凿栽
悦阅员园 悦阅员葬
悦阅猿猿 悦阅员缘
合国家科技支撑计划课题 “ 成人急性淋巴细胞白血病的精确
悦阅员源 悦阅远源
诊断和综合治疗 ( 圆园园愿月粤陨远员月园员 ) ” 的研究成果起草了我国 人 粤蕴蕴 的诊断和治疗水平。
摇 摇 注: 每一系列 跃 圆 分才可以诊断
分子生物学) 诊断模式, 分型采用 宰匀韵圆园园愿 标准。同时应参 考欧洲白血病免疫学分型协作组 ( 耘郧陨蕴 ) 诊断标准除外混合 表型急性白血病 ( 表 员) 。 摇 摇 最低标准应进行细胞形态学、 免疫表型检查, 以保证诊 晕悦悦晕圆园员圆 建议) 才可以诊断 粤蕴蕴 。 免疫分型应采用多参数
圆援 确诊 粤蕴蕴 ( 孕澡 阴性或 孕澡 阳性) 的患者, 若 宰月悦≥缘园 伊
肿瘤溶解综合征的发生。预治疗方案: 糖皮质激素 ( 如泼尼 松、 地塞米松等) 口服或静脉给药, 连续 猿 耀 缘 凿。可以和 悦栽载
解后强烈的巩固治疗可提高疗效 ( 尤其是高危组患者) , 最常
由于该类型患者细胞增殖速度快, 建议采用短疗程、 短
悦阅圆 垣 和 ( 或) 悦阅缘 垣 和 ( 或) 悦阅愿 垣 悦阅员葬 垣 悦阅员葬 原 膜 悦阅猿 垣 , 抗 栽悦砸α 辕 β 垣
垣
摇 摇 注: 栽鄄粤蕴蕴 中根据膜表面 栽 细胞受体的表达情况进行的分组 α 辕 β 垣 栽鄄粤蕴蕴、 γ 辕 δ 垣 栽鄄粤蕴蕴: 阅韵陨: 员园援 猿苑远园 辕 糟皂葬援 躁援 蚤泽泽灶援 园圆缘猿鄄圆苑圆苑援 圆园员圆援 园怨援 园圆愿 基金项目: 国家科技支撑计划 ( 圆园园愿月粤陨远员月园员 ) 通信作者: 王建祥, 耘皂葬蚤造: 憎葬灶早躁曾岳 皂藻凿皂葬蚤造援 糟燥皂援 糟灶
ALL专家共识

预治疗方案: • 糖皮质激素(如泼尼 松、地塞米松等)口 服或静脉给药,连续 3-5天 • 可以和CTX联合应用 (200mg∙m-2∙d-1,静 脉滴注,连续3-5天)
中国成人急性淋巴细胞白血病诊断、治疗的专家共识.
目录
• Ph+ ALL患者的预治疗 • 非老年(55岁)Ph+ ALL的治疗
– DNR 30-60mg∙m-2∙d-1,连用2-3天 – IDA 8-12mg∙m-2∙d-1,连用2-3天 – 米托蒽醌6-10mg∙m-2∙d-1(5mg/支)或6-8mg∙m-2∙d-1(2mg/支),连 用2-3天
• 诱导治疗第14天复查骨髓,根据骨髓情况调整第3周的治疗
中国成人急性淋巴细胞白血病诊断、治疗的专家共识.
一般药物用法及用量
• 维持治疗方案:6-MP 60mg∙m-2∙d-1,口服,第1-7天; MTX 20mg∙m-2∙d-1,口服,第8天 • 强化治疗方案,MOACD方案:
– – – – – 米托蒽醌 8mg/m2,静脉滴注,第1、2天 VCR 2mg,静脉注射,第1天 CTX 600mg/m2,静脉滴注,第1天 Ara-C 100mg∙m-2∙d-1,静脉滴注,第1-5天 地塞米松6mg∙m-2∙d-1,口服或静脉滴注,第1-7天
中国成人急性淋巴细胞白血病诊断、治疗的专家共识.
目录
• Ph+ ALL患者的预治疗 • 非老年(55岁)Ph+ ALL的治疗
– 诱导治疗 – 缓解后治疗 – 维持治疗
• • • •
老年(≥55岁)Ph+ ALL的治疗 微小残留病的监测 CNSL的预防及治疗 ALL治疗反应的定义
老年(≥55岁)Ph+ ALL的治疗
中国成人急性淋巴细胞白血病诊断治疗的专家共识

治疗方案建议采用短疗程、短间隔的治疗。
治疗疗程应不少于6个,如MDACC的Hyper-CVAD 、HD-MTX+HD-Ara-C方案;GMALL方案(A、B方案)。 鉴于CD20单克隆抗体(美罗华)可以明显改善此 类患者的预后,有条件的患者可联合CD20单克隆抗
体治疗。
• 治疗中应注意充分的中枢神经系统白血病(CNSL)
无供体、无条件或其他原因不能行Allo-SCT治疗者,继 续接受巩固强化化疗和伊马替尼的联合治疗。分子学阴性的 患者可选择ABMT,ABMT后的患者可予继续伊马替尼(无条件
者用干扰素)维持治疗。 无条件应用伊马替尼者按计划化疗,化疗结束后予干扰 素为基础的维持治疗。 CNSL的预防治疗参考一般ALL患者。
(2)高危组—年龄35岁,白细胞计数(WBC) B-ALL30109/L 、T-ALL100109/L。 免疫分型为pro-B-ALL、早期或成熟T-ALL, 伴t(9;22)/BCR-ABL或t(4;11)LL的治疗
ALL患者一经确诊后应尽快开始治疗, 治疗应根据疾病分型采用合适的治疗方案、 策略。
中国成人急性淋巴细胞白血病诊断、治疗 的专家共识
主要内容
• 诊断分型 • 预后分组 • 治疗 预治疗 Burkitt白血病/淋巴瘤的治疗 Ph阴性ALL的治疗 Ph阳性ALL的治疗:(1)非老年 (2)老年患者 CNSL的预防和治疗 • ALL疗效判断标准
一.诊断分型
• 采用MICM(形态、免疫学、细胞遗传学和分子学) 诊断模式,诊断分型采用WHO2008标准。
在整个治疗过程中应强调非骨髓抑制性药物(包括糖皮 质激素、长春新碱、门冬酰胺酶)的应用。 (A)一般应含有HD-MTX方案:MTX 1-3.0g/m2(B-ALL,TALL 可以用到5g/m2)。应用HD-MTX时应争取进行血清MTX浓 度监测,注意甲酰四氢叶酸钙的解救,解救至血清MTX浓度 0.1µmol/L(至少应低于0.25 µmol/L)可停止解救。 (B)可以含有Ara-C(标准剂量或大剂量)为基础的方案。 (C)可以继续应用含L-ASP的方案。 (D)缓解后6个月左右参考诱导治疗方案予再诱导强化一 次。
中国成人急性淋巴细胞白血病诊断与治疗专家共识——诊断和预后分组解读

Corresponding
中推荐的免疫学分型)。在此基础上99%的病例可以确诊; 成人ALL中B.ALL占75%,T-ALL占25%,25%~30%的成人 ALL表达髓系相关抗原1。 越来越多的证据表明染色体缺陷和分子异常可以有规 律地出现在ALL患者,这些为更好地认识ALL、确定不同的
D如ease
ofExperimental Hematology,Institute ofHematology&Blood Hospital,CAMS&PUMC,Tianjiin 300024 China. Email:miyingch@medmail.com.cn 急性淋巴细胞白血病(ALL)是一种生物学特征和临床 异质性很大的疾病,以骨髓和淋巴组织中不成熟淋巴细胞的 异常增殖和聚集为特点。20世纪70年代之前,细胞形态学、 细胞化学是唯一的诊断T具,此后逐渐发展为细胞形态学、 细胞化学、细胞遗传学(常规细胞遗传学)、免疫表型[多参数 流式细胞术(MFC)]、分子细胞遗传学[荧光原位杂交 (FISH),比较基因组杂交技术]、分子生物学(大多数以PCR 为基础的技术和测序)等相结合的综合诊断模式。可见ALL 的诊断分类是一个逐步完善、多步骤的过程,ALL的现代检 查、诊断方法应包括精确的免疫学、细胞遗传学和分子生物 学。这些方法的结合有助于精确的诊断、确定预后相关因 素、微小残留白血病的检测标记,设计针对性的治疗策略。 一、ALL诊断方法的演进 ALL诊断分型主要有FAB(French—American—British)和 WHO(World
・995
TCF3、TEL、BCRJABL)的成人B—ALL,为预后不良因素。在 B—ALL中CRLF2高表达转录调控信号与BCR/ABL信号部 分重叠,可能与BCRJABL阴性患者应用酪氨酸激酶抑制剂 有一定疗效有关9。 Notchl基因定位于染色体9q34,编码Notchl受体。正 常Notchl受体介导的信号转导在造血干细胞向T细胞分化、 T细胞受体基因的重排和CD4+CD8+T细胞谱系定向发育、以 及外周T细胞的分化及活化中均发挥重要作用。约50%的 T-ALL患者可检测到NOTCHl活化型突变,但NOTCHl对 ALL患者预后影响尚不明确,GRAALL研究表明NOTCHl 或FBXW7突变成人ALL患者预后较好。ECOG E2993研究 结果也提示NOTCHl和FBXW7野生型成人T-ALL患者无 事件生存率低于突变型…l。 另外,基因组分析还有助于分析免疫学、遗传学或分子 生物学特点相似的ALL患者基因表达的不同,结果有助于 确定系列的起源、细胞转化的不同机制及指导制定个体化的 治疗策略。 i、成人ALL的预后判断 儿童和成人ALL的治疗效果均受治疗方案、临床特征、 白血病细胞的遗传学、宿主的药代动力学和药物遗传学、全 基因表达谱(基因组研究)、治疗的早期反应等多种因素的影 响。关于成人ALL预后分组的标准各家不尽一致,列举部 分有代表性的临床研究的分组情况:
中国成人急性淋巴细胞白血病诊断与治疗专家共识——诊断和预后分组解读(全文)

中国成人急性淋巴细胞白血病诊断与治疗专家共识——诊断和预后分组解读(全文)急性淋巴细胞白血病(ALL)是一种生物学特征和临床异质性很大的疾病,以骨髓和淋巴组织中不成熟淋巴细胞的异常增殖和聚集为特点。
20世纪70年代之前,细胞形态学、细胞化学是唯一的诊断工具,此后逐渐发展为细胞形态学、细胞化学、细胞遗传学(常规细胞遗传学)、免疫表型[多参数流式细胞术(MFC)]、分子细胞遗传学[荧光原位杂交(FISH),比较基因组杂交技术]、分子生物学(大多数以PCR为基础的技术和测序)等相结合的综合诊断模式。
可见ALL的诊断分类是一个逐步完善、多步骤的过程,ALL 的现代检查、诊断方法应包括精确的免疫学、细胞遗传学和分子生物学。
这些方法的结合有助于精确的诊断、确定预后相关因素、微小残留白血病的检测标记,设计针对性的治疗策略。
一、ALL诊断方法的演进ALL诊断分型主要有FAB (French-American-British)和WHO(World Health Organization)两种标准。
FAB标准主要以细胞形态学为基础,要求骨髓中原始淋巴细胞比例超过30%。
FAB协作组于1976年用Romanowsky染色观察血片及骨髓涂片,根据细胞大小、核质比例、核仁大小及数量、细胞浆嗜碱程度等,辅以细胞化学染色对ALL各亚型细胞特征进行描述。
但是单纯的形态学诊断存在很大的局限性,准确性有限。
ALL患者的免疫表型分析不仅可以确定受累的系列(B或T细胞系),还可以进一步分析临床重要的亚型,是ALL分型最为重要的检查之一。
目前临床上常用的ALL免疫学分型方法主要参考欧洲白血病免疫学分型协作组(EGIL)的标准。
1994年在法国召开的EGIL会议上,提出ALL的四型21类法,即先按T、B淋巴细胞系和髓系抗原积分系统确定不同抗原积分,再按积分和抗原表达及分化程度把ALL分为四大类型(裸型、纯型、变异型、多表型)21个亚型。
1995年发表了简化后的EGIL分型、1998年又进行了修改(即本共识中推荐的免疫学分型)。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
(三)Ph阴性 ALL(Ph--ALL)的治疗 • 2.CR后的巩固强化治疗:
• (1)治疗分层:达CR后应根据患者的危险度分组情况判断 是否需要行 allo-HSCT,需行allo-HSCT者积极寻找供体。 • (2)达到 CR 后应尽快进入缓解后(巩固强化)治疗:缓 解后强烈的巩固治疗可提高疗效(尤其是高危组患者), 最常用的方案包括 6~8 个疗程的治疗:含大剂量 MTX、 Ara-C、L-Asp的方案 2~4个疗程,再诱导方案 1~2 个 疗程。
• • (八)ALL治疗推荐方案 • 1. 中国成人急性淋巴细胞白血病协作组( CALLG)
治疗方案(CALLG2008)(见附录) 2. CALGB8811方案(Blood,1995,85:2025-2037) 3.BFM强化方案(Blood,2008,112:1646-1654) 4. Hyper-CVAD 方案(MDACC)(Cancer,2004,101:2788-2801)
BL 的预后不良因素:年龄偏大、疾病晚期 (Ⅲ期以上)、体能状况差、骨髓(尤其 是外周血出现原始细胞)或中枢神经系统 受累、乳酸脱氢酶(LDH)增高等。
二、治疗
• • • • • • • (一)预治疗 (二)Burkitt淋巴瘤/白血病的治疗 (三)Ph阴性 ALL(Ph--ALL)的治疗 (五)微小残留病的监测 (六)CNSL的诊断、预防和治疗 (七)ALL治疗反应的定义 (八)ALL治疗推荐方案
• 一旦融合基因或染色体核型/荧光原位杂交 (FISH)证实为Ph/BCR-ABL阳性ALL则进入 Ph+ -ALL治疗可以不再应用L-Asp。
• 自第8天或第15天开始加用伊马替尼等酪氨酸 激酶抑制剂,伊马替尼用药剂量400~600 mg /d,持续应用。若粒细胞缺乏 (ANC<0.2×109/L)持续时间超过l周、出现 感染发热等并发症,可以暂停伊马替尼。 • 建议于诱导化疗结束第(28±7)天复查骨髓和 细胞遗传学(诊断时有异常者)、BCR-ABL 融合基因以判断疗效。 • 有造血干细胞移植条件者,行HLA配型,寻找 供体。 • WBC≥1×109/L、PLT≥50×109/L者可进行 鞘内注射。
(3)维持治疗:
• 有条件者采用伊马替尼维持治疗至CR后2年, 可以联合VP。不能坚持伊马替尼治疗者,给 予干扰素300万单位、隔日1次维持治疗,可 以联合vp,缓解后至少治疗2年。 • 维持治疗期间每3~6个月复查1次,包括血常 规、骨髓象、染色体核型和(或)融合基因 ( BCR-ABL)。
2.老年(≥55岁)Ph+-ALL的治疗:
(三)Ph阴性 ALL(Ph--ALL)的治疗
• 1.诱导治疗 • 2.CR后的巩固强化治疗 • 3.维持治疗 •
(三)Ph阴性 ALL(Ph--ALL)的治疗
• 1.诱导治疗:
• 推荐采用VDP 联合CTX和左旋门冬酰胺酶(LAsp)组成的VDCLP 方案,鼓励开展临床研究。
参考剂量:
• DNR 30~60 mg.m-2 ·d-1、连用2~3 d, IDA 8~12mg ·m-2.d-1、连用2~3 d, • 米托蒽醌6~10 mg ·m-2 ·d-1(5 mg/支) 或6~8 mg ·m-2 ·d-1(2 mg/支)、连用 2~3 d。 • 单用CTX剂量超过1g可给予美司钠解救。 • 诱导治疗第14天复查骨髓,根据骨髓情况调整 第3周的治疗。诱导治疗第(28±7)天判断疗 效,未达CR的患者进入挽救治疗。
• 可以在确诊后采用伊马替尼+V(D)P为基 础的治疗。伊马替尼连续应用,V(D)P方 案间断应用;整个治疗周期至缓解后至 少2年。
二、治疗
(五)微小残留病的监测 ALL整个治疗期间应强调微小残留病的监测: ①早期监测:诱导治疗期间(第 14天) 和(或)结束时(第 28 天左右);
②缓解后定期监测,应保证缓解后第16、 22 周的残留病监测。
• ③MA 方案(Ⅳ):米托蒽醌 8 mg ·m-2·d-1 • (5 mg/支)或 6 mg ·m-2·d-1(2mg/支), 静 • 脉滴注,第1~3 天;Ara-C 0.75 g/m2每 12 h静脉滴注 1次,第 1~3 天。LP 方案(V)(再诱导治疗) ②COATD 方案(Ⅵ) ③大剂量MTX+L-Asp方案(Ⅶ) ④TA 方案(Ⅷ)
二、治疗
• (一)预治疗
• 1.Burkitt 淋巴瘤/白血病患者诊断后应进行预 治疗,以防止肿瘤溶解综合征的发生。
• 2.确诊 ALL( Ph 阴性或 Ph 阳性)的患者,若 WBC≥50×109/L,或者肝、脾、淋巴结明显肿 大。
二、治疗
• 预治疗方案: • 糖皮质激素(如泼尼松、地塞米松等) 口服或静脉给药,连续 3~5 d)。 二、治疗 • CTX 联合应用(200 mg·m-2·d-1、 静脉滴注、连续3~5 d)
(四)Ph阳性 ALL( Ph+-ALL)的治疗
• • • • •
1.非老年(<55 岁)Ph+ -ALL的治疗 (1)诱导治疗 (2)缓解后治疗 (3)维持治疗 2.老年(≥55 岁)Ph+-ALL的治疗
非老年(<55 岁)Ph+ -ALL的治疗
• (1)诱导治 疗: • 开始治疗和一般Ph- -ALL相同,建议予 VCR或长春地辛、蒽环/蒽醌类药物、糖皮质 激素为基础的方案(VDP)诱导治疗;鼓励进行 临床研究。
二、治疗
(六)CNSL的诊断、预防和治疗 CNSL是急性白血病(尤其是ALL)复发的主要根源之一, 严重影响白血病的疗效。
1.CNSL 诊断标准 2.CNSL的预防
二、治疗
•
• • • • •
(七)ALL治疗反应的定义 1.CR 2.CR伴血细胞不完全恢复(CRi)/L或 ANC<1.0× 109/L,其他应满足CR的标准。总反应率(ORR)为CR 与CRi之和。 3.难治性疾病 4.疾病进展(PD) 5.疾病复发
• 2. 诱导治疗:VDCLP方案(I): • • 长春新碱(VCR)2 mg,静脉注射,第1、8、15、 22天(1.4 mg/m2,每次不超过 2 mg • 或采用长春地辛,每次 4 mg);柔红霉素(DNR) 40 mg/m2,静脉滴注,第 1~3、15~16天 • (根据血常规和第14 天骨髓象决定) • 或去甲氧柔红霉素(IDA)8 mg ·m-2 · d-1, • 第 1~3天;CTX 750 mg/m2,静脉滴注, • 第 1、15天(美斯钠解救);
• 2008年《WHO造血和淋巴组织肿瘤分类》关于前 体淋巴细胞肿瘤的具体分型见表 3。
Burkitt淋巴瘤/白血病(BL,归入成熟B 细胞 肿瘤)的诊断:
.①细胞形态学:a.典型BL;b.变异型 .②免疫表型 :细胞表达轻链限制性膜IgM和B细胞相关抗原 CD19、CD20、CD22、CD10及BCL6。CD5、CD23、TdT 阴性,BCL2阴性。浆细胞样变异型细胞内可检测到单一的 胞质内免疫球蛋白,几乎100%的细胞Ki-67阳性。 .③遗传学::肿瘤细胞的免疫球蛋白重链和轻链基因为克隆性 重排。所有患者均有t(8;14)(q24; q32) -MYC/IgH 改变或较少见的t(2;8)(p12;q24) -Igκ/MYC或t(8; 22)( q24;qll) -MYC/Igλ。
• (2)缓解后治疗:Ph+ -ALL的缓解后治疗原则上参考 一般ALL,但可以不再使用L-Asp。 • 伊马替尼应尽量持续应用至维持治疗结束。无条件应 用伊马替尼的患者按一般ALL的治疗方案进行,维持治 疗可以改为干扰素为基础的方案。 • 有供体的患者可以在一定的巩固强化治疗后,尽早行 allo-HSCT;伊马替尼持续口服至allo-HSCT。 • allo-HSCT后应定期监测BCR-ABL融合基因表达,伊马 替尼至少应用至2次融合基因检测结果为阴性。 • 无供体、无条件或其他原因不能行allo-HSCT治疗者, 继续接受巩固强化化疗和伊马替尼的联合治疗。分子 学阴性的患者可选择auto-HSCT,auto-HSCT后的患 者可继续予伊马替尼(无条件者用干扰素)维持治疗。 无条件应用伊马替尼者按计划化疗,化疗结束后给予 干扰素为基础的维持治疗。
二、治疗
• (二)Burkitt淋巴瘤/白血病的治疗
• 1.诱导缓解和缓解后治疗(不少于6疗程)。
• •
Hyper-CVAD方案 德国多中心成年人急性淋巴细胞白 血病研究组(GMALL)方案(A、B方案)。 • CD20单克隆抗体治疗。
• 2.治疗中应注意中枢神经系统白血病 (CNSL)的预防和治疗,包括鞘注化疗药 物和头颅放疗。 • 3.考虑预后不良的患者可进行造血干细 胞移植。
(三)Ph阴性 ALL(Ph--ALL)的治疗
• 3.维持治疗: • ALL患者强调维持治疗。维持治疗的基 本方案: 6-巯基嘌呤(6-MP) 60~100 mg·m-2·d-1,MTX 15~30 mg/m2 每周1次。
•
注意事项:
• ①6-MP 夜间用药效果较好;可以用硫鸟 嘌呤(6-TG)替代 6-MP;维持治疗期间根 据血常规和肝功能调整用药剂量。 • ②ALL 的维持治疗既可以在完成巩固强化 治疗之后单独连续应用,也可与巩固强化方 • 案交替序贯进行。 • ③取得CR 后总的治疗周期至少为 2年。
中国成人急性淋巴细 胞白血病诊断与治疗 专家共识 (2012 年)
冯爱梅
一、诊断分型
• • • ALL 诊断应采用 MICM 同时应参考欧洲白血病免疫学分型协作组(EGIL)诊断标准除外混合 表型急性白血病(表 1)。
•
最低标准应进行细胞形态学、免疫表型检查,以保证诊断的可靠性。骨髓 中原始/幼稚淋巴细胞比例≥20%(参考NCCN2012 建议)才可以诊断ALL。 免疫分型应采用多参数流式细胞术,最低诊断分型建议参考 EGIL标准(表 2)。
• 3.早期巩固强化治疗: • • ①CAM (T)方案(Ⅱ):CTX 750mg/m2, 静脉滴注,第 1、8天(美斯钠解救);阿 糖胞苷(Ara-C) 100 mg ·m-2·d-l,静脉 滴注,第1~3、 8~ 10天; 6-巯基嘌呤 (6-MP)或硫鸟嘌呤(6-TG)60 mg ·m2·d-1,口服,第 1~7 天。
