布鲁氏菌病诊疗指南(试行)
2024布加综合征病例分享
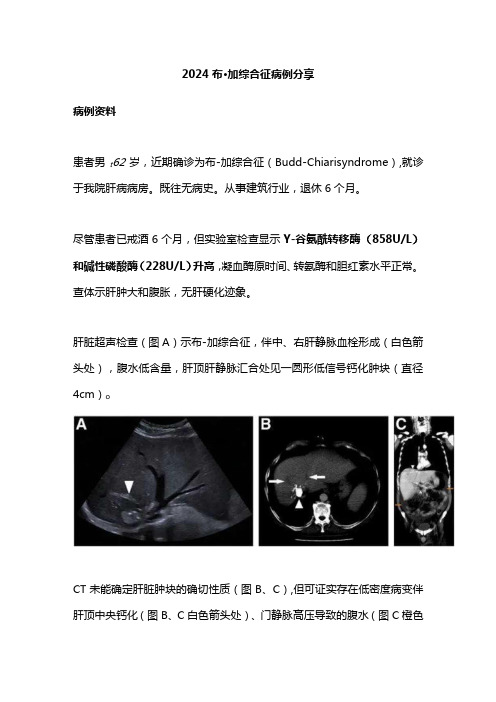
2024布•加综合征病例分享病例资料患者男t62岁,近期确诊为布-加综合征(Budd-Chiarisyndrome),就诊于我院肝病病房。
既往无病史。
从事建筑行业,退休6个月。
尽管患者已戒酒6个月,但实验室检查显示Y-谷氨酰转移酶(858U/L)和碱性磷酸酶(228U/L)升高,凝血酶原时间、转氨酶和胆红素水平正常。
查体示肝肿大和腹胀,无肝硬化迹象。
肝脏超声检查(图A)示布-加综合征,伴中、右肝静脉血栓形成(白色箭头处),腹水低含量,肝顶肝静脉汇合处见一圆形低信号钙化肿块(直径4cm)oCT未能确定肝脏肿块的确切性质(图B、C),但可证实存在低密度病变伴肝顶中央钙化(图B、C白色箭头处)、门静脉高压导致的腹水(图C橙色箭头处),肝中静脉和右静脉可见受损(图B白色箭头处)。
急性病毒性肝炎的血清学检测结果为阴性。
肿瘤标志物(甲胎蛋白、糖类抗原19-9和癌胚抗原)水平正常。
包虫血清学阴性。
上消化道内镜检查示门脉高压性胃病,无食管胃底静脉曲张。
患者收入我院后,进一步行超声引导下经皮肝穿刺活检。
问:根据影像学结果、阴性实验室检查结果,患者最可能的诊断是什么?答案褐晓答案褐晓:肝脏布鲁氏菌脓肿(也称布鲁氏菌瘤)肿块的组织病理学分析显示部分钙化坏死(图D中的2个星号),伴上皮样细胞环(星号)和少量浆细胞(箭头),无巨细胞。
活检后数小时,患者出现发热和腹痛。
血培养检测到布鲁氏菌。
布鲁氏菌血清学显示高滴度IgGJgM阴性(ELISA技术)。
血清凝集试验(Wright)试验羊种布鲁氏菌抗原阳性,滴度为1/160o放射学、组织学检查排除其他诊断和活检后菌血症(布鲁氏菌属鉴定),最终诊断为肝布鲁氏菌瘤。
予患者多西环素(200mg∕日)和庆大霉素(3mg/kg/d)治疗,发热和腹痛症状消退。
静脉治疗7d后,用利福平(900mg∕日)替代庆大霉素,利福平和多西环素联合用药持续6个月。
在最近的随访中,抗生素治疗9个月后,疾病演变的标志是布-加综合征导致的难治性腹水的发展。
布鲁氏菌病诊疗指南

布鲁氏菌病诊疗指南(试行)布鲁氏菌病(又称布鲁菌病,简称布病)是由布鲁氏菌感染引起的一种人畜共患疾病。
患病的羊、牛等疫畜是布病的主要传染源,布鲁氏菌可以通过破损的皮肤黏膜、消化道和呼吸道等途径传播。
急性期病例以发热、乏力、多汗、肌肉、关节疼痛和肝、脾、淋巴结肿大为主要表现。
慢性期病例多表现为关节损害等。
布病是我国《传染病防治法》规定的乙类传染病。
一、临床表现及分期潜伏期一般为l-3周,平均为2周。
部分病例潜伏期更长。
(一)临床表现1.发热:典型病例表现为波状热,常伴有寒战、头痛等症状,可见于各期患者。
部分病例可表现为低热和不规则热型,且多发生在午后或夜间。
2.多汗:急性期病例出汗尤重,可湿透衣裤、被褥。
3.肌肉和关节疼痛:为全身肌肉和多发性、游走性大关节疼痛。
部分慢性期病例还可有脊柱(腰椎为主)受累,表现为疼痛、畸形和功能障碍等。
4.乏力:几乎全部病例都有此表现。
5.肝、脾及淋巴结肿大:多见于急性期病例。
6.其他:男性病例可伴有睾丸炎,女性病例可见卵巢炎;少数病例可有心、肾及神经系统受累表现。
(二)临床分期1.急性期:具有上述临床表现,病程在6个月以内。
2.慢性期:病程超过6个月仍未痊愈。
二、实验室检查(一)一般实验室检查1.血象:白细胞计数多正常或偏低,淋巴细胞相对增多,有时可出现异常淋巴细胞,少数病例红细胞、血小板减少。
2.血沉:急性期可出现血沉加快,慢性期多正常。
(二)免疫学检查1.平板凝集试验:虎红平板(RBPT)或平板凝集试验(PAT)结果为阳性,用于初筛。
2.试管凝集试验(SAT):滴度为1∶l00 ++及以上或病程一年以上滴度1∶50 ++及以上;或半年内有布鲁氏菌疫苗接种史,滴度达1∶100 ++及以上者。
3.补体结合试验(CFT):滴度1∶10 ++及以上。
4.布病抗-人免疫球蛋白试验(Coomb’s):滴度l∶400 ++及以上。
(三)病原学检查血液、骨髓、关节液、脑脊液、尿液、淋巴组织等培养分离到布鲁氏菌。
人间布鲁氏菌病监测技术要点

人间布鲁氏菌病监测技术要点一、病例监测1.从业人员自我监测从业人员如有持续数日的发热(包括低热)、乏力、多汗、关节和肌肉疼痛等表现,应怀疑是否得布病,及时就医,并告知医生有病畜或者疑似病畜接触史。
若确诊为布病,应按医嘱规范、足疗程服药,按时复查,在医生判断治愈后方可停药、避免慢性化危害。
确诊布病后,应提醒有病畜或疑似病畜接触史的家人、亲友和同事,如有上述布病可疑症状及时就诊;配合疾控机构完成个案流行病学调查。
2.医疗卫生机构诊断与报告各级各类医疗卫生机构、疾病预防控制机构按照我国《布鲁氏菌病诊断标准》对病例进行诊断,发现病例(包括疑似病例、临床病例和实验室确诊病例)后,应当于24小时内进行网络直报。
3.疾控机构开展个案流调县(区)级疾病预防控制机构,在接到辖区内的病例报告后,要在24小时内完成报告卡审核,对临床诊断病例和确诊病例进行个案流行病学调查,按照我国人间布病监测方案要求填写《布病病例个案调查表》,主要调查感染来源,发现暴发线索,尤其食源性暴发,及时调查处置。
4.突发公共卫生事件信息报告饲养场、家畜集散市场、屠宰加工厂等单位和各级各类医疗卫生机构发现人间布病暴发疫情或其他突发公共卫生事件信息时,应按规定及时向当地县(区)级疾病预防控制机构报告。
二、监测点强化监测疾病预防控制机构按照《全国布鲁氏菌病监测工作方案》要求,在监测点强化人间布病监测,并开展重点职业人群血清学监测、病原学监测和畜间疫情收集工作。
三、人间布病疫情调查和处置1、疫情调查和处置疾病预防控制机构对发现的人间布病暴发或新发疫情开展流行病学调查,对病例的传染来源、暴露因素、生产和生活环境开展调查。
按照《布鲁氏菌病诊断标准》规定的疑似病例定义开展病例搜索。
搜索范围为首发病例发病前三周至调查之日内,接触过可疑病畜或畜产品,或暴露于可能被传染源污染的环境的人群。
对搜索到的疑似病例应及时采样,进行布病血清学检测。
对暴发疫情、新发疫情及其他突发公共卫生事件涉及的病例及对可疑的传播因子均开展病原学检测。
人间布鲁氏菌病诊断治疗方案(试行)

人间布鲁氏菌病诊断治疗方案(试行)布鲁氏菌病(简称布病)是《中华人民国传染病防治法》中规定管理的乙类人兽共患传染病。
近年来,我省人间感染病例大幅度回升,为及时有效地诊断病情,全程规治疗患者,减少布病慢性化,特制定省布鲁氏菌病诊断治疗方案。
一、原则(一)早期发现患者,统一诊断标准,早期明确诊断;(二)明确工作流程,统一治疗方法,早期规治疗;(三)归口分级诊治,逐级延伸指导,三位一体管理。
二、诊断标准(一)流行病学史:主要宿主动物为牛、羊、猪、犬、鹿等,人因直接接触病畜的分泌物、排泄物或吸入污染空气、尘埃而被感染。
感染后的潜伏期一般为 2 周左右。
城市居民应特别询问食用牛羊肉或未加工熟的动物脏器、烤肉习惯。
(二)临床症状和体征:1.发热、多汗、乏力、以及骨关节和肌肉疼痛等。
2.多数患者淋巴结、肝、脾和睾丸肿大,少数患者可出现各种各样的充血性皮疹核黄疸;慢性期患者多表现为骨关节系统损害。
(三)实验室诊断:平板凝集试验或虎红平板凝集试验阳性。
试管凝集试验(SAT)滴度为 1∶100++及以上(或病程一年以上者SAT 滴度为 1∶50 ++及以上 ,或对半年有布氏菌苗接种史者,SAT 滴度虽达1∶100++及以上,过2~4 周后应再检查,滴度升高 4 倍及以上)。
三、治疗标准(一)、临床分期参考国家布鲁氏菌病诊断标准(WS269 — 2007 ),主要依据布病流行病学史、发病时间、临床表现,将病程分为急性期、亚急性期和慢性期(见下表)。
布鲁氏菌病临床分期分期急性期亚急性期慢性期发病3 个月以3-6 个月 6 个月以上时间主肌肉关节疼痛,发热,寒战,要多汗,头痛,乏力,神经痛,临肝、脾、淋巴结肿大,骨关床表节肿大,软组织肿胀,睾丸现疼痛肿胀,食欲减退,睡眠障碍等。
布病血清试管凝集实验滴度为 1 ∶学100++及以上检验低热,肌肉关节疼痛,发热,寒乏力,关节疼痛、沉重感、活动战,多汗,头痛,乏力,神经痛,障碍,低热,精神萎靡,表情淡肝、脾、淋巴结肿大,骨关节肿漠、烦躁不安,面色苍白、潮湿大,软组织肿胀,睾丸疼痛肿胀,多汗,肝脾肿大,心悸等。
布鲁氏菌病诊疗方案 (2023 年版)

布鲁氏菌病诊疗方案(2023年版)布鲁氏菌病(Brucellosis ,简称布病)又称〃波状热〃,是由布鲁氏菌(Brucella )感染引起的人畜共患传染病,我国主要在北方地区流行,近年来南方地区的流行强度亦有所增加,局部地区时有疫情发生。
布鲁氏菌病为《中华人民共和国传染病防治法》规定的乙类传染病。
为进一步规范临床诊治工作,在2012年原卫生部印发的《布鲁氏菌病诊疗指南(试行)》基础上,结合国内外研究进展和诊疗经验,制定本诊疗方案。
一、病原学布鲁氏菌属是一组微小的球状、球杆状、短杆状细菌,共有12个种,包括羊种、牛种、猪种、犬种、沙林鼠种、绵羊附睾种、鲸种、鳍种、田鼠种、人源种和赤狐种。
其中羊种、牛种、猪种和犬种布鲁氏菌可造成人感染。
电镜下羊种布鲁氏菌为明显的球形,大小约为0.3 ~ 0.6μm ,牛种和猪种布鲁氏菌多呈短杆状或球杆状,大小约为0.6~2.5μm.布鲁氏菌没有鞭毛,不形成芽胞和荚膜。
布鲁氏菌形态易受外界环境因素的影响而发生改变,呈现多态性,细胞壁可增厚,也可变薄,或者脱落。
布鲁氏菌对湿热、紫外线、常用的消毒剂等比较敏感;对干燥、低温有较强的抵抗力。
55湿热1小时或者60湿热10 ~ 20分钟、75%酒精、0.1%新洁尔灭和含氯消毒剂可将其灭活。
二、流行病学(一)传染源。
感染的羊、牛、猪是主要传染源,其次是鹿、犬、啮齿动物等。
(二)传播途径。
L接触传播:主要通过皮肤黏膜直接接触带菌动物的组织(如胎盘或流产物等)、血液、尿液或乳汁等感染,也可通过间接接触污染的环境及物品感染。
2 .消化道传播:食用含菌的生奶、水及未加工熟的肉制品等食物感染。
3 .呼吸道传播:可通过吸入病菌污染环境中的气溶胶感染。
(三)易感人群。
人群普遍易感。
农牧民、兽医、皮毛加工及屠宰工的感染率比一般人群高。
三、发病机制布鲁氏菌侵入人体后,被巨噬细胞吞噬,在局部淋巴结生长繁殖并形成感染灶,约2 ~ 3周后突破淋巴结屏障而侵入血液循环产生菌血症,表现出发热、乏力等感染中毒症状。
全国布病防治诊疗方案课稿

布鲁氏菌病诊疗指南2015-4-15布鲁氏菌病(又称布鲁菌病,简称布病)是由布鲁氏菌感染引起的一种人畜共患疾病。
患病的羊、牛等疫畜是布病的主要传染源,布鲁氏菌可以通过破损的皮肤黏膜、消化道和呼吸道等途径传播。
急性期病例以发热、乏力、多汗、肌肉、关节疼痛和肝、脾、淋巴结肿大为主要表现。
慢性期病例多表现为关节损害等。
布病是我国《传染病防治法》规定的乙类传染病。
一、临床表现及分期潜伏期一般为3周,平均为2周。
部分病例潜伏期更长。
(一)临床表现1.发热:典型病例表现为波状热,常伴有寒战、头痛等症状,可见于各期患者。
部分病例可表现为低热和不规则热型,且多发生在午后或夜间。
2.多汗:急性期病例出汗尤重,可湿透衣裤、被褥。
3.肌肉和关节疼痛:为全身肌肉和多发性、游走性大关节疼痛。
部分慢性期病例还可有脊柱(腰椎为主)受累,表现为疼痛、畸形和功能障碍等。
4.乏力:几乎全部病例都有此表现。
5.肝、脾及淋巴结肿大:多见于急性期病例。
6.其他:男性病例可伴有睾丸炎,女性病例可见卵巢炎;少数病例可有心、肾及神经系统受累表现。
(二)临床分期1.急性期:具有上述临床表现,病程在6个月以内。
2.慢性期:病程超过6个月仍未痊愈。
二、实验室检查(一)一般实验室检查1.血象:白细胞计数多正常或偏低,淋巴细胞相对增多,有时可出现异常淋巴细胞,少数病例红细胞、血小板减少。
2.血沉:急性期可出现血沉加快,慢性期多正常。
(二)免疫学检查1.平板凝集试验:虎红平板()或平板凝集试验()结果为阳性,用于初筛。
2.试管凝集试验():滴度为1∶l00 及以上或病程一年以上滴度1∶50 及以上;或半年内有布鲁氏菌疫苗接种史,滴度达1∶100 及以上者。
3.补体结合试验():滴度1∶10 及以上。
4.布病抗-人免疫球蛋白试验(’s):滴度l∶400 及以上。
(三)病原学检查血液、骨髓、关节液、脑脊液、尿液、淋巴组织等培养分离到布鲁氏菌。
急性期血液、骨髓、关节液阳性率较高,慢性期阳性率较低。
全国人间布鲁氏菌病监测方案(试行)-

全国人间布鲁氏菌病监测方案(试行)正文:---------------------------------------------------------------------------------------------------------------------------------------------------- 全国人间布鲁氏菌病监测方案(试行)(2005年8月30日)一、概述布鲁氏菌病(以下简称布病)是一种由布鲁氏菌引起的严重危害人民健康和畜牧业发展的人畜共患传染病,是《中华人民共和国传染病防治法》规定的乙类传染病。
染疫的家畜是人间布病的主要传染源,人由于接触患病的牲畜及其产品或其污染物而感染布病。
布病不仅危害人民身体健康,同时影响畜牧业、旅游业、国际贸易及经济发展。
我国布病疫情在80年代末至90年代初期曾得到较好控制,发病率一度低至0.02/10万左右,90年代中后期,布病疫情有所回升,2003年人间疫情发病率达0.48/10万,部分省区出现暴发和流行。
为此,必须加强监测工作,以及时发现疫情,掌握疫情动态,预测疫情发生趋势,为制定全国布病防治策略和措施提供依据。
根据《布鲁氏菌病监测标准》(GB16885-1997),和全国布病疫情态势,制定此方案。
二、监测目的1.掌握我国布病疫情动态、流行规律,及时发现和处理疫情;2.为预测布病流行趋势、制定防治对策、措施提供科学依据。
三、监测定义(一)病例定义1.诊断原则根据流行病学接触史、临床症状和体征及实验室检查结果进行综合判断。
2.诊断标准(1)流行病学:发病前病人与家畜或畜产品,布氏菌培养物有接触史,或生活在疫区内的居民或与菌苗生产、使用和研究有密切关系者。
(2)临床表现:出现持续数日乃至数周发热(包括低热),多汗,肌肉和关节酸痛,乏力,兼或肝、脾、淋巴结和睾丸肿大等可疑症状及体征。
(3)实验室初筛:布病玻片、虎红平板凝集反应阳性或可疑,或皮内变态反应阳性。
布鲁氏病的诊治

一、潜伏期为7~60天,平均两周。
少数患者可长达数月或1年以上。
二、急性期80%起病缓慢,常出现前驱症状,其表现颇似重感冒。
全身不适,疲乏无力,食纳减少,头痛肌痛、烦躁或抑郁等。
持续3~5天。
10~27%患者急骤起病,以寒战高热,多汗,游走性关节痛为主要表现。
1、布鲁氏菌病发热 76.8%以上有发热.典型病例热型呈波浪状,初起体温逐日升高,达高峰后缓慢下降,热程约2~3周,间歇数日至2周,发热再起,反复数次。
但据729例热型分析,目前呈典型波状热仅占15.78%,低热占42.11%,不规则热占15.36%,间歇热为12.76%,其它尚有弛张热、稽留热型等。
热前多伴寒战畏寒。
高热患者意识清晰,部分还可以下床活动,而热退后反感症状恶化,抑郁寡欢,软弱无力。
2、多汗为本病的突出症状之一,每于夜间或凌晨退热时大汗淋漓。
也有患者发热不高或处于发热间歇期仍多汗。
汗味酸臭。
盛汗后多数感软弱无力,甚至可因大汗虚脱。
3、关节痛 76.09%以上有关节痛,与发热并行。
疼痛呈锥刺样或钝痛,痛剧者似风湿,辗转呻吟。
但关节疼痛程度与病理改变并不平行。
病变主要累及大关节,如髋、肩、膝等,单个或多个,非对称性,局部红肿。
也可表现为滑膜炎,腱鞘炎、关节周围炎。
少数表现为化脓性关节炎。
急性期患者疼痛多呈游走性,慢性期病变已定局,疼痛固定某些关节。
肌肉也痛,尤其下肢肌及殿肌,重者呈痉挛性痛。
4、泌尿生殖系病症因睾丸炎及附睾炎引起睾丸肿瘤是男性患者常见症状之一,多为单侧。
个别病例可有鞘膜积液、肾盂肾炎。
女性患者可有卵巢炎、子宫内膜炎及乳房肿痛。
但人类引起流产者少。
5、其它坐骨神经、腰神经、肋间神经、三叉神经等均可因神经根受累而疼痛。
脑膜、脑脊膜受累可发生剧烈头痛和脑膜刺激症。
其次还可出现肝脾肿大,淋巴结肿大以及皮疹。
部分患者还可出现顽固性咳嗽,咳白色泡沫痰、鼻衄、便血等。
三、慢性期由急性期发展而来,也可缺乏急性病史由无症状感染者或轻症者逐渐变为慢性。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
布鲁氏菌病诊疗指南(试行)
布鲁氏菌病(又称布鲁菌病,简称布病)是由布鲁氏菌感染引起的一种人畜共患疾病。
患病的羊、牛等疫畜是布病的主要传染源,布鲁氏菌可以通过破损的皮肤黏膜、消化道和呼吸道等途径传播。
急性期病例以发热、乏力、多汗、肌肉、关节疼痛和肝、脾、淋巴结肿大为主要表现。
慢性期病例多表现为关节损害等。
布病是我国《传染病防治法》规定的乙类传染病。
一、临床表现及分期
潜伏期一般为l-3周,平均为2周。
部分病例潜伏期更长。
(一)临床表现
1.发热:典型病例表现为波状热,常伴有寒战、头痛等症状,可见于各期患者。
部分病例可表现为低热和不规则热型,且多发生在午后或夜间。
2.多汗:急性期病例出汗尤重,可湿透衣裤、被褥。
3.肌肉和关节疼痛:为全身肌肉和多发性、游走性大关节疼痛。
部分慢性期病例还可有脊柱(腰椎为主)受累,表现为疼痛、畸形和功能障碍等。
4.乏力:几乎全部病例都有此表现。
5.肝、脾及淋巴结肿大:多见于急性期病例。
6.其他:男性病例可伴有睾丸炎,女性病例可见卵巢炎;少数病例可有心、肾及神经系统受累表现。
(二)临床分期
1.急性期:具有上述临床表现,病程在6个月以内。
2.慢性期:病程超过6个月仍未痊愈。
二、实验室检查
(一)一般实验室检查
1.血象:白细胞计数多正常或偏低,淋巴细胞相对增多,有时可出现异常淋巴细胞,少数病例红细胞、血小板减少。
2.血沉:急性期可出现血沉加快,慢性期多正常。
(二)免疫学检查
1.平板凝集试验:虎红平板(RBPT)或平板凝集试验(PAT)结果为阳性,用于初筛。
2.试管凝集试验(SAT):滴度为1∶l00 ++及以上或病程一年以上滴度1∶50 ++及以上;或半年内有布鲁氏菌疫苗接种史,滴度达1∶100 ++及以上者。
3.补体结合试验(CFT):滴度1∶10 ++及以上。
4.布病抗-人免疫球蛋白试验(Coomb’s):滴度l∶400 ++及以上。
(三)病原学检查
血液、骨髓、关节液、脑脊液、尿液、淋巴组织等培养分离到布鲁氏菌。
急性期血液、骨髓、关节液阳性率较高,慢性期阳性率较低。
三、诊断及鉴别诊断
(一)诊断
应结合流行病学史、临床表现和实验室检查进行诊断。
1.疑似病例
符合下列标准者为疑似病例:
1.1 流行病学史:发病前与家畜或畜产品、布鲁氏菌培养物等有密切接触史,或生活在布病流行区的居民等。
1.2 临床表现:发热,乏力,多汗,肌肉和关节疼痛,或伴有肝、脾、淋巴结和睾丸肿大等表现。
2.临床诊断病例
疑似病例免疫学检查第1项(初筛试验)阳性者。
3.确诊病例
疑似或临床诊断病例出现免疫学检查第2、3、4项中的一项及以上阳性和(或)分离到布鲁氏菌者。
4.隐性感染病例
有流行病学史,符合确诊病例免疫学和病原学检查标准,但无临床表现。
(二)鉴别诊断
1.伤寒、副伤寒
伤寒、副伤寒患者以持续高热、表情淡漠、相对脉缓、皮肤玫瑰疹、肝脾肿大为主要表现,而无肌肉、关节疼痛、多汗等布病表现。
实验室检查血清肥达反应阳性,伤寒杆菌培养阳性,布病特异性检查阴性。
2.风湿热
布病与风湿热均可出现发热及游走性关节痛,但风湿热可见风湿性结节及红斑,多合并心脏损害,而肝脾肿大、睾丸炎及神经系统损害极为少见。
实验室检查抗链球菌溶血素“O”为阳性,布病特异性检查阴性。
3.风湿性关节炎
慢性布病和风湿性关节炎均是关节疼痛严重,反复发作、阴天加剧。
风湿性关节炎多有风湿热的病史,病变多见于大关节,关节腔积液少见,一般不发生关节畸形,常合并心脏损害,血清抗链球菌溶血素“O”滴度增高,布病特异性实验室检查阴性有助于鉴别。
4.其他
布病急性期还应与结核病、败血症等鉴别,慢性期还应与其他关节损害疾病及神经官能症等鉴别。
四、治疗
(一)一般治疗
注意休息,补充营养,高热量、多维生素、易消化饮食,
维持水及电解质平衡。
高热者可用物理方法降温,持续不退者可用退热剂等对症治疗。
(二)抗菌治疗
治疗原则为早期、联合、足量、足疗程用药,必要时延长疗程,以防止复发及慢性化。
常用四环素类、利福霉素类药物,亦可使用喹诺酮类、磺胺类、氨基糖苷类及三代头孢类药物(用法用量见附表)。
治疗过程中注意监测血常规、肝肾功能等。
1.急性期治疗
1.1 一线药物
多西环素合用利福平或链霉素。
1.2 二线药物
不能使用一线药物或效果不佳的病例可酌情选用以下方案:多西环素合用复方新诺明或妥布霉素;利福平合用氟喹诺酮类。
1.3 难治性病例可加用氟喹诺酮类或三代头孢菌素类。
1.4 隐性感染病例是否需要治疗目前尚无循证医学证据,建议给予治疗。
2.慢性期治疗
抗菌治疗:慢性期急性发作病例治疗多采用四环素类、利福霉素类药物,用法同急性期,部分病例需要2-3个疗程的治疗。
3.并发症治疗
3.1 合并睾丸炎病例抗菌治疗同上,可短期加用小剂量糖皮质激素。
3.2 合并脑膜炎病例在上述抗菌治疗基础上加用三代头孢类药物,并给予脱水等对症治疗。
3.3 合并心内膜炎、血管炎、脊椎炎、其他器官或组织脓肿病例,在上述抗菌药物应用的同时加用三代头孢菌素类
药物;必要时给予外科治疗。
4.特殊人群治疗
4.1 儿童:可使用利福平联合复方新诺明治疗。
8岁以上儿童治疗药物选择同成年人。
4.2 孕妇:可使用利福平联合复方新诺明治疗。
妊娠12周内选用三代头孢菌素类联合复方新诺明治疗。
(三)中医药治疗
布鲁氏菌病属于中医湿热痹症,因其具有传染性,故可纳入湿热疫病范畴。
本病系感受湿热疫毒之邪,初期以发热或呈波状热,大汗出而热不退,恶寒,烦渴,伴全身肌肉和关节疼痛,睾丸肿痛等为主要表现;继而表现为面色萎黄,乏力,低热,自汗盗汗,心悸,腰腿酸困,关节屈伸不利等。
其基本病机为湿热痹阻经筋、肌肉、关节,耗伤肝肾等脏腑。
1.急性期:
1.1 湿热侵袭
临床表现:发热或呈波状热,午后热甚,恶寒,大汗出而热不退,烦渴,或伴胸脘痞闷、头身关节肿疼、睾丸肿痛,舌红,苔黄或黄腻,脉滑数。
治法:清热透邪,利湿通络。
参考方药:生石膏知母苍术厚朴
生薏米青蒿黄芩忍冬藤
汉防己杏仁广地龙六一散加减:恶寒身痛重者加藿香、佩兰;睾丸肿痛者加川楝子、元胡。
1.2 湿浊痹阻
临床表现:发热,汗出,午后热甚,身重肢困,肌肉关节疼痛,肝脾肿大,睾丸肿痛,舌苔白腻或黄腻,脉弦滑或濡。
治法:利湿化浊,宣络通痹。
参考方药:独活寄生生薏米汉防己秦艽桑枝
苍术广地龙赤芍丹参黄芩生甘草
加减:热甚者加栀子、知母;关节痛甚者加刺五加、木瓜。
2.慢性期:
气虚络阻
临床表现:病情迁延,面色无华,气短懒言,汗出,肌肉关节困胀,舌质淡,苔白,脉沉细无力。
治法:益气化湿,养血通络。
参考方药:生黄芪党参苍术茯苓山药当归白芍
威灵仙鸡血藤生薏米白术甘草
加减:腰痛重加杜仲、川断、骨碎补;肢体关节肿痛加用乌梢蛇、松节、泽泻;盗汗、五心烦热者,加生地;畏寒重者加巴戟天。
外治法:在局部疼痛部位,可进行针灸、熏蒸、热奄包及塌渍等方法治疗。
五、预后
急性期病例经上述规范治疗多可治愈,部分病例治疗不及时或不规范可转为慢性。
布病血清学检测结果不作为疗效判定标准。
附表:布鲁氏菌病抗菌治疗推荐方案一览表
附表
布鲁氏菌病抗菌治疗推荐方案一览表
THANKS !!!
致力为企业和个人提供合同协议,策划案计划书,学习课件等等
打造全网一站式需求
欢迎您的下载,资料仅供参考。
