少见部位神经鞘瘤的影像学诊断
胃神经鞘瘤影像表现(修改后)
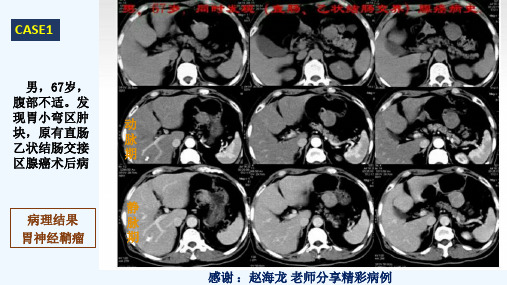
术后病理图片
CASE5
女性、 54岁 系柏油样便2天,伴呕血1天
影像表现:胃体大弯侧外生性软组织密度肿块,边缘光整,界限清晰,胃粘膜完整, 增强后肿块呈渐进性中等程度强化,内无坏死及钙化; 术后病理:粘膜下至肌壁间梭形细胞肿瘤,结合免疫表型,符合神经鞘瘤。
鉴别诊断一
胃间质瘤 F,68岁 胃部不适,胃镜发现 胃小弯区局部隆起, 黏膜下占位。 平扫等密度结节,边 界清楚;动脉期中心 区斑点状强化;静脉 期及延迟期病变呈逐 渐填充样强化
胃平滑肌瘤 胃小弯肌壁间肿块 ,平扫呈均匀等密 度(相对肌肉密度 )团块,增强后轻 度强化与肌肉强化 接近(弱于神经鞘 瘤强化),边界清 楚,胃黏膜完整
感谢 :赵海龙 老师分享精彩病例
• 胃平滑肌瘤,男女发病率相等,40-60岁多见,好发于贲门,多 向腔内生长,增强扫描轻度强化与肌肉强化接近,静脉期CT值< 65Hu。
• 免疫组化:CD117、CD34和S-100均阴性,desmin和SMA阳性者。
鉴别诊断三
外生性胃癌
• 好发于年龄50-60岁,发 生黏膜层,但主要向胃 壁浆膜侧生长、蔓延, 而突出于胃外腹腔,临 床较为罕见。
• 临床表现:症状出现晚 ,腹痛、腹胀、腹部包 块、消化道出血,消瘦 等症状
影像表现
CT表现
• 好发于胃体部,胃底少见,以单发、腔外生长为主。 • 胃神经鞘瘤多呈类圆形或椭圆形,边缘清晰,一般直径小于5cm,坏
死、钙化较少,密度均匀为主,较肌肉密度低 ;可见粘膜下溃疡, 肿块体积稍大;巨大病变可表现为分叶状、哑铃状等改变。 • 增强扫描肿瘤呈渐进性强化。 • 偶可见增大淋巴结,但多为反应性增生,不能作为恶性胃神经鞘瘤 的诊断依据。 • 当肿瘤较大、形态不规则,与邻近脂肪界限不清 ,坏死明显时要考 虑恶变可能。
胃神经鞘瘤影像表现(修改后)

神经鞘瘤
发病年龄
临床表现
间质瘤
平滑肌瘤
外生性胃癌
多见于40-60岁
早期无症状 后期消化道症状 类圆形或椭圆形 大小约3-4cm
50~65岁
消化道出血 膨胀性生长,向腔 内、腔外或混合型 生长,大小不等 胃体、胃底部,胃 窦少见
40-60岁多见
多无症状 可有消化道出血 呈圆形或类圆形 多小于5cm
中老年
鉴别诊断四
神经内分泌瘤
感谢 :西京医院 唐永强老师分享精彩病例
胃神经内分泌肿瘤
• 中老年人多见。
• 多见于胃贲门部和胃窦部。经过检查,发现大部分的癌细胞均表达内 分泌标记物。 • 病理分型:小细胞癌,典型类癌,不典型类癌。
• 临床表现主要以上腹部不适、隐痛和进食困难,部分患者出现黑便。
• CT表现:壁间肿块,形态不规则,边界清楚,平扫等密度,增强后显 著强化。
胃神经鞘瘤
• 1988年Daimaru et al首次报道。
• 起源于胃壁肌间的Auerbach’s神经丛神经鞘Schwann细胞
• 临床表现:初期无症状,当肿块生长一定程度,可造成胃黏膜溃疡
或糜烂,出现慢性腹痛、消化道出血、腹部肿块等
• 多见于40-60岁,无性别差异,临床少见,良性肿瘤,恶变罕见
• 术后诊断:胃神经鞘瘤
感谢 : 西京医院唐永强老师 提供病例2-4
CASE5
女性,64岁,上腹部不适
胃大弯前壁一5X6cm肿块,轻度强化,强化不均匀,外缘光滑锐利,内侧可见溃疡形成
术后病理图片
(胃体大弯侧前壁)形态及免疫组化结 果支持神经鞘瘤,局部细胞生长活跃, 建议密切随访。胃切缘及网膜未查见瘤 组织,胃周淋巴结(11枚)呈反应性增 生。 免疫组化结果显示:CD117(-),CD34(),Desmin(-),DOG-1(-),H-caldesmon(),Ki-67(+25%),S-100(+),SDH-β (),SMA(-)。
脊椎管内神经鞘瘤的病因和表现

脊椎管内神经鞘瘤的病因和表现神经鞘瘤是一个常见的肿瘤,它会对于我们的身体产生局部的疼痛,患者需要及时的了解哪些部位会产生这些疼痛的存在。
我们在日常还可以及时的察觉运动的时候哪些部位出现了疼痛这些都是症状。
脊椎管内神经鞘瘤影响着我们的脊椎健康和发展,脊椎的健康带动着我们的身体各个系统。
病因肿瘤形成的确切原因至今仍不明确,相当多的观点认为肿瘤的发生及生长主要系基因水平的分子改变所致。
绝大多数椎管内神经鞘瘤完全位于硬脊膜内,10%~15%通过背侧神经根袖套向椎管外生长而形成哑铃型;约10%的神经鞘瘤位居硬脊膜外或椎旁;约1%的神经鞘瘤生长在髓内,考虑多是沿着进入脊髓的血管周围的神经鞘膜生长而成。
临床表现椎管内神经鞘瘤病程大多较长,胸段者病史最短,颈段和腰段者较长,有时病程可超过5年以上。
肿瘤发生囊变或出血时呈急性过程。
椎管神经鞘瘤主要的临床症状和体征表现为疼痛、感觉异常、运动障碍和括约肌功能紊乱。
感觉异常的发生率达85%左右,疼痛的发生率近80%。
首发症状最常见者为神经根痛,其次为感觉异常和运动障碍。
上颈段肿瘤的疼痛主要在颈项部,偶向肩部及上臂放射;颈胸段的肿瘤疼痛多位于颈后或上背部,并向一侧或双侧肩部、上肢及胸部放射;上胸段的肿瘤常表现为背痛,放射到肩或胸部;胸段肿瘤的疼痛多位于胸腰部,可放射到腹部、腹股沟及下肢。
胸腰段肿瘤的疼痛位于腰部,可放射至腹股沟、臂部、大腿及小腿部。
腰骶段肿瘤的疼痛位于腰骶部、臀部、会阴部和下肢。
以感觉异常为首发症状者占20%,其可分感觉过敏和减退两类。
前者表现为蚁行感、发麻、发冷、酸胀感、灼热;后者大多为痛、温及触觉的联合减退。
感觉障碍一般从远端开始,逐渐向上发展,病人早期主观感觉异常,而检查无特殊发现,继之出现感觉减退,最后所有感觉伴同运动功能一起丧失。
圆锥、马尾部已无脊髓实质,故感觉异常呈周围神经型分布,典型的是肛门和会阴部皮肤呈现马鞍区麻木。
检查1.脊柱平片直接征象是神经鞘瘤钙化斑阴影,较少见,间接征象是指肿瘤压迫椎管及其邻近骨质结构而产生的相应改变,包括椎弓破坏、椎弓根间距离加宽,甚至椎弓根破坏消失、椎体凹陷或椎间孔扩大等。
中枢神经系统肿瘤的WHO分类及影像学诊断(三)
Age and sex distribution of medulloblastoma, based on 651 cases.
• 临床及神经影像
– 患者常出现共济失调、步态紊乱。由于脑脊液循 环受阻,出现高颅压症状,包括嗜睡、头痛和晨 起呕吐 – 在CT 和MRI 上,髓母细胞瘤为高密度信号影,增 强后均匀强化。约l/3 患者发生脑脊液播散,影 像学上表现为软脑膜或脑室壁上出现点状高密度 /信号影
• 特点
– 相当于WHOⅣ级。是颅内罕见肿瘤,占松果体肿瘤的 45%
Age and sex distribution of pineoblastoma based on 93 cases.
• 神经影像
• 肿瘤在CT 上呈大的分叶状,边界不清,密度均匀, 增强后可强化,少见钙化。MRI TlW上呈低信号或 等信号,可有不均匀增强
• 定义
– 发生于大脑或幕上的胚胎性肿瘤,由未分化的或分化 差的神经上皮细胞构成。这些细胞具有向神经元、星 形细胞、室管膜细胞、肌肉或黑色素细胞方向分化的 能力
• 特点
– 相当于WHO ห้องสมุดไป่ตู้级。位于幕上大脑和鞍上。松果体区的 PNET 为松果体母细胞瘤。发病年龄4 周~20 岁,平均 年龄5.5 岁,男女之比为2:1
On T1-weighted MRI, pineoblastoma shows homogeneous contrast enhancement.
A Large, haemorrhagic pineoblastoma.B Highly cellular pineoblastoma showing undifferentiated small cell histology.
Medulloblastoma of the cerebellar vermis compressing the brain stem.
颈部神经鞘瘤影像诊断

鉴别:颈部淋巴结结核
❖ 肺外浅表淋巴结结核以颈部淋巴结结核最多见,主要见于青壮年 及儿童。常为多发、多种影像学改变并存。早期病变CT平扫常 表现为密度均匀结节,边界清晰;中晚期病变密度多不均匀,边 界不清,部分可见窦道形成;增强扫描呈环形、分隔状强化;三 维重建可见呈串珠样改变。
治疗
❖观察随诊:若较小,没有对周围组织产生压迫 ,无需手术。定期复诊,定期复查CT、MR
❖ 体征:在颈外侧区触及肿块,表面光滑,边界清楚, 较柔软,少数呈囊性,局部皮肤正常。
❖早期病灶为实性,肿瘤较大时常发生坏死液化 ,肿瘤越大,坏死区越明显。
病理
❖神经鞘瘤病理上分为Antoni A区和AntoniB 区,A区细胞排列紧密,强化明显;B区细胞排 列疏松,其间有空泡或水样液体,不增强
❖ 少数发生于副神经及舌下神经,前者位于颈后三角胸 锁乳突肌下方,后者多位于舌下神经管区。
❖ 发生于其他神经丛者,部位可无特殊性。
临床表现
❖ 本病是颈部常见良性肿瘤,可发生于任何年龄,常见 于30-40岁,无性别差异,神经鞘瘤生长缓慢
❖ 症状:多以发现颈部无痛肿块来就诊。根据肿瘤的大 小和部位不同,可产生不同的神经症状,交感神经受 累,患侧可出现Horner综合症;来自迷走神经,可出 现声嘶和呛咳;若肿瘤来自舌下神经,可出现吞咽障 碍及声嘶症状。
❖ 淋巴结转移和淋巴结:多数表现为颈动脉鞘外侧的淋巴结肿大, 可单发或多发。当多个淋巴结肿大相互融合成大块时,形态多不 规则,呈分叶状,与周围组织间隙分界不明显。此外,淋巴瘤的 治疗前很少发生中心坏死。诊断困难时须结合临床综合考虑。
❖ 淋巴瘤:当神经鞘瘤表现为均匀等密度或轻度强化时需与淋巴瘤 鉴别,淋巴瘤一般为双侧多发。
❖ 副神经节瘤富血供,明显强化。可见血管流空,导致 特征的盐和胡椒样表现。颈动脉体瘤倾向于使颈内、 外颈动脉彼此远离,而迷走神经肿瘤则导致颈动脉前 移。
25例眼眶神经鞘瘤诊治分析

神经鞘瘤(neurilemoma),由于神经外胚叶的雪旺细胞增生导致机体内产生的一种肿瘤,在身体内各种神经周围均有可能出现,有良性和恶性之分。
眼睛神经鞘瘤在临床上较为常见。
是原发性引起眼眶肿瘤的第六大致病原。
居眼眶神经源性肿瘤之首[1]。
其中神经鞘瘤占眼眶良性肿瘤的6.43%,恶性神经鞘瘤占眼眶恶性肿瘤的0.8%[2]。
神经鞘一般为单发瘤,约占1.5%-18.0%。
伴有 I 神经纤维瘤病[3]。
神经鞘瘤多发于眼眶的上方,外侧[4]。
此文,笔者回顾我院在2005.6-2008.6期间收治的25例患者,对其入院后的临床资料中的MRI 成像,手术路径的选择,预后等资料进行统25例眼眶神经鞘瘤诊治分析王婷芝(安阳市中医院 眼科,河南 安阳 455000)摘要:目的 探讨眼部神经鞘瘤的临床和影像学检查特征、组织病理学改变、治疗及预后 方法 回顾性分析2005.6-2008.6我院收治的25例神经鞘瘤的患者的临床资料。
结果 患者的主要症状为突眼和眼部周围的肿块。
肿瘤发生的部位为:眼眶外上方8例(32%)、内上方6例(24%)、内侧5例(20%)、外下方2例(8%),眼球表面4例(16%),眼部肿瘤多发于眼眶上方。
对本组25例患者进行MRI、超声波成像、CT 等方法进行检验得出初步结论。
病理学诊断结果为神经鞘瘤18例(72%),恶性神经鞘瘤7例(28%)。
结论 手术路径多采用外侧开眶,现代的检查方法中,MRI 成像技术对神经鞘瘤判断的诊断性高,对后来的手术路径的选择和治疗提供有力的支持。
关键词:神经鞘瘤;MRI;临床分析 中图分类号:R739.7 文献标识码:B 计学分析。
1 资料与方法1.1一般资料收集我院的在2009.6-2011.6的25例经病理学确诊为眼眶神经鞘瘤的患者的临床资料。
其中发病眼眶中右眶12例(48%),左眶13例(52%)。
男性9例(36%),女性16例(64%);年龄最小8岁,最75岁,平均24岁,其中5例入院治疗时伴随有眼涨,头晕现象。
周围神经鞘瘤影像学表现及误诊分析
[摘 要 ] 目的 探讨 周 围神经 鞘瘤 的影 像学 表现 及诊 断要 点 ,以提高 临床 确诊 率 。方法 回顾 性分 析 经病 理 学检 查 证
实 的周 围神 经鞘 瘤 6例 的 CT及 磁共 振成 像 (MRI)表现 。 结果 本组 6例行 cT平扫 及增 强扫 描 2例 ,行 MRI平 扫及 增强 扫
Pathological results showed that the primal diagnosis was correct in two patients(surae neurilemmoma),and the other four patients
were misdiagnosed as having hemangioma,metastatic tumors,rhabd0myosarcoma and ovarian neoplasms respectively. Six patients under w ent the surgical ablation after final diagnosis.One with left thigh neurilemmoma recurred postoperative 3 months due to in— complete tumor resection;the other five patients underwent complete resection with good prognosis and no recurrence.Conclusion CT and MRI examinations are valuable in confirming the preoperative location,qualitation and differential diagnosis of the peripheral nerve sheath tumors;the benign peripheral nerve sheath tumors with atypical imaging characteristics in rare positions are often mis— diagnosed.
椎管神经鞘瘤的MRI特点及病理表现
椎管神经鞘瘤的MRI特点及病理表现目的评价磁共振成像(以下简称MRI)检查对椎管神经鞘瘤的诊断价值。
方法收集16例有完整磁共振检查病例资料确诊为椎管神经鞘瘤的患者,整理该病例的磁共振特点及病理表现。
结果16例椎管神经鞘瘤的MRI对脊柱神经鞘肿瘤的诊断中,T1WI呈等或稍低信号、T2信号高于脊髓、增强为均匀强化8个肿瘤,病理证实为实质性肿瘤;T1、T2WI整个信号强度与CSF相似、增强为环状强化3个肿瘤,病理为囊性肿瘤;T1、T2信号强度不均匀、增强呈环状和肿块状强化5个肿瘤,病理为囊、实性肿瘤。
结论椎管神经鞘瘤的MRI表现分为3型能客观地反映其病理特征,更有助于与很少囊变、多数表现为与脊髓呈等信号的脊膜瘤鉴别。
MRI对脊柱神经鞘瘤的定位、定性诊断及鉴别诊断具有重要的价值。
标签:椎管神经鞘瘤;磁共振技术;诊断神经鞘瘤起源于神经鞘的施万细胞,好发于四肢,也可见于其他少见部位。
当神经鞘瘤发生于脊柱椎管,或表现不典型时,诊断上存在一定的困难。
神经鞘瘤以神经鞘膜细胞成分为主,通常是孤立病灶,不包绕邻近的神经根。
在一般人群中,神经鞘瘤是脊椎内较常见的病灶,占所有脊柱内肿块的16%~30%[1]。
发病部位按发病率从高到低排序依次为颈椎、磁共振影像学及病理表现特点,以进一步认识本病,提高诊断的准确率。
1 资料与方法1.1一般资料回顾分析本院及武汉同济医院2009年3月~2014年6月经病理证实为椎管神经鞘瘤的16例患者完整磁共振检查资料及病理资料。
男12例,女4例,年龄17~54岁,平均年龄39.5岁。
1.2方法所有患者均采用GE公司的光纤1.5T optima MR360超导MR扫描机检查。
16例均作了常规矢状位T1WI和T2WI、横轴位T1WI、冠状位STIR 压脂扫描。
16例作了Gd-DTPA增强后的矢状、横轴和冠状位T1WI扫描。
2 结果颈段神经鞘瘤6个(图1A、B),胸段7个、腰段2个,骶椎1个。
13个位于髓外硬膜下呈椭圆形或短棒状的肿块(图1C、D、E),3个位于硬膜内外呈哑铃状。
神经鞘瘤
• 四肢神经鞘瘤多位于肌间隙内,常见于肌 肉背侧,沿神经血管走形,肿块多为梭形, 邻近组织呈推挤样改变,较少引起肌间隙 水肿。MRI在四肢神经鞘瘤的诊断中较有优 势,可显示病灶成分及与神经关系,可以 显示“神经出入征”。
谢谢!
影像学可表现为“靶征”靶征。
• MRI对显示病灶成分方面较具优势,MRI平扫 T1WI大多呈等或稍低信号,T2WI呈稍高信号, 部分病灶内信号混杂,增强扫描实质强化较显著, 部分可见典型“同心圆征”或“靶征”;当病灶 内合并出血时T1WI可见高信号,病灶内纤维成分 为主时多呈等信号,强化可不明显或不强化;部 分病变发生囊变、坏死或钙化时不均匀强化。
组织学上,可见两种主要结构:Antoni A区和Antoni B区。Antoni A区,系富细胞区,由富染色质的梭形 细胞组成;Antoni B区,为少细胞、多粘液之基质 区,具有嗜酸特性。Antoni A、B区,是神经鞘瘤的 基本组织成份,A、B区在瘤内的分布与多少比例变 化不一,因此其组织切面所见也不完全一致。 AntoniA、B区排列不典型者,病理学诊断也有相当
周围软组织神经鞘瘤
• 周围软组织神经鞘瘤,指发生于颅脑、椎 管之外的神经鞘瘤;最常见发生于四肢, 其次为颈部和腋部,发生于盆腔者也不少 见,多见于骶前区。少见部位包括腰背部 及腰大肌。
• 神经鞘瘤是起源于神经鞘施万细胞的良性 肿瘤,发病率男女相近,以20-40岁多见。 表现为沿神经干走行的孤立肿块,多为椭 圆形、梭形或哑铃状,具有完整包膜,多 呈偏心性生长,通常于体检偶然发现,无 明显临床症状。
ห้องสมุดไป่ตู้难度。
• 前两者比例、分布及排列决定病灶密度或信号强度。因此 病灶可呈现各种密度,Antoni A区为细胞密集区,细胞排 列紧密呈栅栏或漩涡状,对应病灶内实性成分,一般呈中 等以上程度强化;Antoni B区细胞排列疏松,基质含水量 高,对应病灶内囊变为主,一般呈轻或无强化。小病灶内 以Antoni A区为主,增强扫描呈同心圆样强化,较大病灶 中心以Antoni B区为主,病灶周围可见环状液化坏死区,
少见部位神经鞘瘤的影像学诊断
少见部位神经鞘瘤的影像学诊断郁万江周炜徐海滨刘剑(青岛大学附属青岛市市立医院影像科青岛266071)【摘要】目的:探讨少见部位神经鞘瘤的临床影像学表现特点。
方法:回顾分析35例经病理学诊断的少见部位神经鞘瘤的CT和MRI表现。
结果:CT表现为类圆形或分叶状低密度或等低混杂密度灶。
绝大多数(31/35)边界清楚,其中实性肿瘤12例,囊实性病灶18例,单纯囊性病灶5例。
CT增强扫描肿瘤实质呈渐进性不均匀强化。
囊性病灶内存在强化程度不一的结节灶是囊实性神经鞘瘤较为特征性的表现。
实性病灶呈“同心圆样”强化是实性神经鞘瘤比较有价值的征象。
MRI上肿瘤实质部分呈稍长T1稍长T2信号,囊性部分呈长T1长T2信号,病灶周围可见水肿信号;“靶征”是特征性的MRI表现。
结论:不典型神经鞘瘤可发生在身体任何部位,熟悉其影像学特点对诊断很有帮助。
【关键词】神经鞘瘤;体层摄影术,X线计算机;磁共振Imaging diagnosis of rare site schwannomaYU Wanjiang ZHOU Wei XU Haibin LIU Jian(Imaging department of Qingdao municipal hospital,Qingdao 266071,China)【Abstract】Objective To explore clinical imaging characters of rare site schwannoma. Methods CT and MR imaging of 35 cases of schwannoma of unusual site confirmed pathologically were retrospectively analyzed. Results CT of the lesions demonstrated round or lobular mass with low or low-isodensity. Most of the lesions(31/35) had distinct boundary. There were 12 solid lesions, 18 cystic-solid lesions and 5 pure cystic lesions. Parenchyma of the lesions presented gradual enhancement after contrast and varying degree of enhanced nodes within a cystic lesion is characteristic for cystic-solid schwannoma. Concentric circle like enhancement of solid lesions is probable a valuable sign of solid schwannoma. On MRI, the parenchyma of schwannoma appeared slight long T1and slight long T2 signal, the cystic parts of the lesions show long T1 and long T2signal. Edema could be found around the lesions and ‘ta r get sign’ is specific for diagnosis on MRI. Conclusion Rare site schwannoma can be found in any site of the body, familiar with the imaging characters is helpful for diagnosis.【Key words】Schwannoma,tomography,X-ray computed,Magnetic resonance imaging 神经鞘瘤是临床常见的肿瘤,当神经鞘瘤发生于不常见的部位,和/或表现不典型时,诊断上存在一定的困难。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
少见部位神经鞘瘤的影像学诊断郁万江周炜徐海滨刘剑(青岛大学附属青岛市市立医院影像科青岛266071)【摘要】目的:探讨少见部位神经鞘瘤的临床影像学表现特点。
方法:回顾分析35例经病理学诊断的少见部位神经鞘瘤的CT和MRI表现。
结果:CT表现为类圆形或分叶状低密度或等低混杂密度灶。
绝大多数(31/35)边界清楚,其中实性肿瘤12例,囊实性病灶18例,单纯囊性病灶5例。
CT增强扫描肿瘤实质呈渐进性不均匀强化。
囊性病灶内存在强化程度不一的结节灶是囊实性神经鞘瘤较为特征性的表现。
实性病灶呈“同心圆样”强化是实性神经鞘瘤比较有价值的征象。
MRI上肿瘤实质部分呈稍长T1稍长T2信号,囊性部分呈长T1长T2信号,病灶周围可见水肿信号;“靶征”是特征性的MRI表现。
结论:不典型神经鞘瘤可发生在身体任何部位,熟悉其影像学特点对诊断很有帮助。
【关键词】神经鞘瘤;体层摄影术,X线计算机;磁共振Imaging diagnosis of rare site schwannomaYU Wanjiang ZHOU Wei XU Haibin LIU Jian(Imaging department of Qingdao municipal hospital,Qingdao 266071,China)【Abstract】Objective To explore clinical imaging characters of rare site schwannoma. Methods CT and MR imaging of 35 cases of schwannoma of unusual site confirmed pathologically were retrospectively analyzed. Results CT of the lesions demonstrated round or lobular mass with low or low-isodensity. Most of the lesions(31/35) had distinct boundary. There were 12 solid lesions, 18 cystic-solid lesions and 5 pure cystic lesions. Parenchyma of the lesions presented gradual enhancement after contrast and varying degree of enhanced nodes within a cystic lesion is characteristic for cystic-solid schwannoma. Concentric circle like enhancement of solid lesions is probable a valuable sign of solid schwannoma. On MRI, the parenchyma of schwannoma appeared slight long T1and slight long T2 signal, the cystic parts of the lesions show long T1 and long T2signal. Edema could be found around the lesions and ‘ta r get sign’ is specific for diagnosis on MRI. Conclusion Rare site schwannoma can be found in any site of the body, familiar with the imaging characters is helpful for diagnosis.【Key words】Schwannoma,tomography,X-ray computed,Magnetic resonance imaging 神经鞘瘤是临床常见的肿瘤,当神经鞘瘤发生于不常见的部位,和/或表现不典型时,诊断上存在一定的困难。
笔者收集35例经病理学诊断的少见部位神经鞘瘤进行临床影像分析,探讨少见部位神经鞘瘤的临床影像学表现特点,以进一步认识本病,提高诊断的正确率。
1 一般资料:1.1 发生部位头颈部16例,其中咽旁间隙3例,咽喉部3例,翼腭窝2例,鼻腔2例,颈后间隙1例,腮腺1例,脑干旁1例,颞下窝1例,眼眶1例,颈椎旁肌间隙1例。
胸部5例,锁骨上3例,腋窝2例。
腹部8例,包括腰大肌旁2例,胰腺旁2例,精囊腺区2例,肠系膜1例,直肠1例。
其他部位6例,包括臀部2例,椎管内1例,髂窝1例,腰背部1例,腹壁1例。
1.2临床资料:35例中男性18例,女性17例。
年龄22~71岁,平均年龄44.31岁,中位年龄43岁。
局部无痛性肿块12例,体检发现6例,其余17例具有不同程度的疼痛、不适或神经障碍等症状。
1.3 检查方法:本组CT检查25例,采用西门子双源CT(SOMATOM Definition)或philips64排128层CT(Brilliance纳米128),层厚和间隔均为5.0mm。
其中CT增强扫描19例,采用300mgI/L欧乃派克,用量1ml/kg,流速3.0ml/s。
MR 检查7例,采用西门子Verio 3.0TMR或GE Signa 3.0TMR扫描仪,标准三方位成像,T1WI、T2WI和压脂T2WI,层厚和间隔均为5.0mm。
增强扫描6例,采用欧乃影,用量0.1mmol/kg,流速1.0ml/L。
2 结果2.1 CT表现CT表现为类圆形或分叶状低密度或等低混杂密度灶,绝大多数(23/25)边界清楚,病灶最大径1.5cm~13.7cm,其中实性肿瘤7例,病灶最大径均≤3.0cm;囊实性病灶13例,单纯囊性病灶5例,1例可见点状钙化。
囊实性病灶增强扫描时实质部分呈渐进性不均匀强化,有时囊变区内可见强化的结节灶,较有特征(图1)。
实性成分为主的病灶增强扫描时呈轻中度不均匀强化,可呈“同心圆样”外观(图2)。
2例发生于鼻腔的神经鞘瘤造成鼻中隔移位,咽喉部神经鞘瘤多呈较小的类圆形实性病灶,增强扫描呈不均匀强化,边界较清(图3)。
翼腭窝神经鞘瘤表现为翼腭窝明显扩大,周围骨质压迫性移位并骨质吸收(图4)。
1例肠系膜神经鞘瘤表现为沿肠系膜上动脉分支周围的巨大软组织密度肿块,边界清,增强扫描动脉期可见病灶中央部位一过性强化(图5)。
1例直肠的神经鞘瘤表现为偏心性结节灶,最大径约2.0cm,边界清,增强扫描呈轻度均匀强化。
2.2 MR表现表现为类圆形异常信号,最大径2.1cm~25.3cm,其中实性肿瘤1例,囊实性病灶6例。
实性成分呈稍长T1稍长T2信号,囊性部分呈长T1长T2信号,特征性表现为“瘤在囊内”,即所谓“靶征”(图6)。
1例发生于脑干旁的神经鞘瘤,表现为不规则类圆形肿块,不易分辨脑干内外病灶,增强扫描明显不均匀强化,未表现出沿脑神经走形的特点(图7)。
1例椎管内神经鞘瘤表现为椎管内长条状多囊性病灶,伴有不规则间隔和囊壁,增强扫描囊壁和间隔一致性均匀强化,边界清楚(图8)。
所有病灶均未见与周围神经干相连征象。
图1 图2图1 CT增强扫描。
左侧颈动脉鞘前方囊实性病灶,囊壁呈环形强化,囊内另见类圆形结节(箭示)。
图2 CT增强扫描左侧咽旁病灶呈轻中度不均匀强化,呈“同心圆样”外观(箭示)。
图3 CT增强扫描。
右侧咽后壁肿瘤,边界清,不均匀强化。
图4 CT 平扫。
左侧翼腭窝扩大,内见边界清楚的类圆形软组织密度灶,周围骨质压迫移位并伴有骨质吸收。
图5 CT 增强扫描。
左侧腹腔包绕肠系膜上动脉分支的巨大病灶,边界清,病灶中央部位有不均匀强化。
图6 MR 平扫(6a ,6b)。
左颈后部椎旁病灶,呈稍长T 1稍长T 2信号,囊性部分呈长T 1长T 2信号,形成所谓“靶征”图7 MR 平扫(7a ,7b)。
延髓右侧长T 1长T 2变不易鉴别。
6a 6b8a 8b 8c.图8 MR平扫(8a,8b)及增强扫描(8c)。
腰椎管内长条状囊实性病灶,增强扫描囊壁及间隔明显强化。
3 讨论3.1少见部位神经鞘瘤的分布少见部位的神经鞘瘤分布广泛,可发生于全身任何具有雪旺氏细胞的周围神经。
头颈部可见于颅底、海绵窦区、牙龈、颊部、舌根、咽喉部、咽旁、气管、翼腭窝、颌骨、鼻腔、腮腺、桥小脑脚区、颞下窝、乳突、眼眶等部位。
胸部病灶可发生于肺部、纵隔、肋间隙、腋窝、锁骨上区等部位。
腹部病灶可发生于肝脏、胃、肾脏、肾上腺区、胰腺/胰周、精囊腺区、前列腺、腰大肌/脊柱旁、髂窝、肠道等部位。
还可见于臀部、胸腹壁、阴囊、甚至脑内、脊髓内等其他部位[1-8]。
3.2神经鞘瘤的影像学表现特点典型的神经鞘瘤最常见于头颈部及四肢的屈肌侧,沿着神经干走形方向生长,常呈椭圆形,与神经干关系密切。
梭形肿块、“神经出入征”、“靶征”、“脂肪分离征”是软组织神经鞘瘤较为特征的MRI表现[9-11]。
病理上肿瘤细胞呈栅栏状或束状排列,有的区域肿瘤细胞数量较少(Antoni B区),有的较丰富(Antoni A区)。
血管增生、囊腔形成、网状纤维和胶原纤维混杂其间。
囊壁组织以Antoni A区占优势,囊内主要是Antoni B区。
瘤体较小时,Antoni A区为主,其内可夹杂有Antoni B区成分,呈层状排列,增强扫描可出现同心圆形强化。
瘤体直径较大时,瘤体内出现Antoni B区,易发生囊变坏死,影像学上可表现为靶征。
少见部位神经鞘瘤均不显示病灶与神经干有关联,是容易误诊的重要原因之一。
病灶多呈类圆形或梭形,边界清楚。
CT 平扫肿瘤密度稍低于邻近肌肉,或呈等低混杂密度,与多数病灶合并囊变有关,也可能是神经组织内含脂量较高之故。
增强扫描细胞密集区呈明显强化,囊变、黄瘤变及陈旧性出血区域无强化或轻微不均匀强化。
病灶多呈实性或囊实性,囊实性病灶可表现为囊性病灶内存在强化程度不一的结节灶,笔者认为可能是囊实性神经鞘瘤较为特征性的表现。
实性病灶多较小,本组最大径为3.0cm,增强扫描呈“同心圆样”强化,笔者认为可能是实性神经鞘瘤比较有价值的征象。
有时病灶可完全囊变,实质成分难以显示,诊断困难。
钙化见于病程长的良性或恶性肿瘤[9-11]。
本组病例钙化者较少,仅有2例。
在MRI上,T1WI肿瘤实性部分呈等信号或稍低信号,可伴出血,表现为等信号或稍低信号的肿瘤实性部分混杂有斑点或片状高信号。
囊性部分呈低信号,少部分呈稍低信号或等、高信号。
T2WI实性部分呈稍高和高信号,囊性部分呈更高信号。
钙化灶在T1WI和T2WI上均呈低信号。
