垂体门脉系统 下丘脑
下丘脑和垂体存在怎么样的关系什么是垂体门脉系统

下丘脑和垂体存在怎么样的关系?什么是垂体门脉系统?下丘脑和垂体的关系问题的提出2016年浙江高考生物试题中,考到“垂体门脉”,这是教材上一个不显眼的知识点,很多师生,包括我也没注意到,现通过《动物生理学》学习,发现,垂体门脉也是在生理学上占很重要的位置。
问题:下丘脑和腺垂体神经垂体的关系?垂体是身体内最复杂的内分泌腺,所产生的激素不但与身体骨骼和软组织的生长有关,且可影响内分泌腺的活动。
垂体可分为腺垂体和神经垂体两大部分。
神经垂体由神经部和漏斗部组成,垂体借漏斗连于下丘脑。
位于前方的腺垂体包括远侧部、结节部和中间部,位于后方的神经垂体较小。
1.垂体的结构和主要功能垂体各部分都有独自的任务。
腺垂体细胞分泌的激素主要有7种,它们分别为生长激素、催乳素、促甲状腺激素、促性腺激素(黄体生成素和卵泡刺激素)、促肾上腺皮质激素和黑色细胞刺激素。
神经垂体本身不会制造激素,而是起一个仓库的作用。
下丘脑的视上核和室旁核制造的抗利尿激素和催产素,通过下丘脑与垂体之间的神经纤维被送到神经垂体贮存起来,当身体需要时就释放到血液中(这个内容和浙科版教材的出入,新版教材已经修改,与人教版教材吻合)。
下丘脑和垂体关系图2.神经垂体与下丘脑的关系神经垂体与下丘脑直接相连,因此两者是结构和功能的统一体。
神经垂体主要由无髓神经纤维和神经胶质细胞组成。
下丘脑前区的两个神经核团称视上核和室旁核,核团内含有大型神经内分泌细胞。
视上核和室旁核的大型神经内分泌细胞合成抗利尿素和催产素。
抗利尿素的主要作用是促进肾远曲小管和集合管重吸收水,使尿量减少;抗利尿素分泌若超过生理剂量,可导致小动脉平滑肌收缩,血压升高,故又称加压素。
因此,下丘脑与神经垂体是一个整体,两者之间的神经纤维构成下丘脑神经垂体束。
3.腺垂体与下丘脑的关系下丘脑通过所产生的释放激素和释放抑制激素,经垂体门脉系统,调节腺垂体内各种细胞的分泌活动,因而,将此称为下丘脑腺垂体系。
反之,腺垂体产生的各种激素又可通过垂体血液环流,到达下丘脑,反馈影响其功能活动。
组织学内分泌系统(1)脑垂体、下丘脑、松果体

组织学内分泌系统(1)脑垂体、下丘脑、松果体内分泌系统由内分泌腺和分布于其它器官内的内分泌细胞组成内分泌细胞的分泌物称激素(Hormone)大多数内分泌细胞分泌的激素通过血液循环作用于远处的特定细胞;少部分内分泌细胞的分泌物直接作用于邻近的细胞称旁分泌(Paracrine)内分泌腺的结构特点:腺细胞排列成索状、团状或围成滤泡状;无导管;毛细血管丰富激素分类:化学性质含氮激素(包括氨基酸衍生物、胺类、肽类和蛋白质类激素)。
分泌含氮激素细胞的超微结构特点是:胞质内有粗面内质网和高尔基复合体及有膜包被的分泌颗粒等含为固醇激素:分泌类固醇类激素的细胞超微结构特点是:线粒体较多,嵴呈管状;胞质内有较多的脂滴激素作用的器官或器官的细胞称靶器官或靶细胞。
靶细胞上有激素结合的受体含氮激素受体位于靶细胞的质膜上类固醇激素受体位于靶细胞的胞质内一、脑垂体位于蝶鞍垂体窝内,体积5*10*10mm,重0.5g由腺垂体和神经垂体两部分组成,表面有结缔组织被膜腺垂体:来自胚胎口凹的外胚层上皮。
分远侧部、中间部和结节部三部分。
远侧部最大,中间部位于远侧部与神经部之间;结节部围在神经垂体的漏斗周围。
远侧部又称前叶神经垂体:来自间脑底部的神经外胚层向腹侧突出的神经垂体芽发育而成。
分神经部和漏斗部两部分。
漏斗与下丘脑相连。
神经部和腺垂体的中间部合称后叶(一)腺垂体1 远侧部(Pars distalis)腺细胞排列成团索状,少数围成小滤泡。
细胞间有否定的窦状毛细血管和少量结缔组织分类:HE染色,腺细胞的嗜色性,分为嗜色细胞和嫌色细胞,嗜色细胞(Chromophil cell)又分为嗜酸性细胞和嗜碱性细胞(1)嗜酸性细胞数量较多形态:圆形或椭圆形,直径14~19微米;胞质含嗜酸性颗粒(较大)分类:电镜下①生长激素细胞(Somatotroph,STH cell):数量较多,电镜下,胞质含电子密度高的分泌颗粒。
功能:合成和释放生长激素(Growth hormone,Somatotropin,GH),促进体内多种代谢过程,尤其刺激骺软骨生长,使骨增长幼年时期,GH分泌不足致垂体侏儒症;分泌过多引进巨人症,成人肢端肥大症②催产激素细胞(Mammotroph,prolactin cell):男女均有,男性较多。
下丘脑与垂体PPT参考课件

下丘脑释放激素→腺垂体促激素→靶腺激素 超短反馈 长反馈
9
腺垂体激素(7种)
促肾上腺皮质激素(ACTH)
特异 促甲状腺激素(TSH) 性作 卵泡刺激素(FSH) 用于 促性腺激素(GnRH) 黄体生成素(LH) 各自 生长激素(GH) 靶腺 直接作用 催乳素(PRL) 与靶细胞 或靶组织 促黑(色素细胞)激素(MSH)
31
临床五年制一班 1153176 何怡婧
32
•甲状腺功能的调节
㈠下丘脑-腺垂体-甲状腺轴 ㈡甲状腺的自身调节
㈢其他:神经、激素等影响
33
甲 状 腺 激 素 分 泌 的 调 节
34
(一)下丘脑-腺垂体的调节
1.下丘脑对腺垂体的调节
①TRH的作用
寒冷
应激
下丘脑
通过垂体门脉系统,刺激腺垂体
分泌TSH ②寒冷刺激→CNS递质NE →下 丘脑TRH↑→腺垂体TSH↑→T3、 T4↑ ③应激刺激→下丘脑GHRIH↑→ 下丘脑TRH ↑→腺垂体 TSH↑→T3、T4↑
(SM)
软骨、骨骼肌等细 胞上的IGF受体 通过酶耦联受体或 G蛋白耦联受体介导
促进软骨生长、增殖、骨化,使长骨长长 刺激多种细胞有丝分裂,加强细胞增殖
14
3. 分泌调节:
血糖↓ 氨基酸↓ 慢波睡眠 应激刺激 ⑴下丘脑调节: ⑵反馈调节: 腺垂体 GH 甲状腺素 雌激素 雄激素
15
下
丘
脑
GHRH
GHRIH
游离型
★生长素受体(GHR):分布很广泛
★作用途径: ①JAK-STAT途径途径
②PLC/DG途径
★生长激素介质(SM):
又称胰岛素样生长因子(IGF)
动物生理学名词解释简答整理版

B靶细胞:激素作用的特定效应细胞称靶细胞胞吐作用:指某些大分子物质或物质果位从细胞内排出胞外的过程补呼气量:平和呼气末,再尽力呼气,多呼出的气体量称为补呼气量。
补吸气量:平和吸气末,再尽力吸气,多吸入的气体量称为补吸气量。
不完全强直收缩:加大对肌肉的刺激频率时,在肌肉的舒张期并开始新的收缩,所描记的曲线呈锯齿状,称不完全强直收缩C肠胃反射:食物进入肠道后,抑制胃的排空的反射。
超极化:膜内负电位增大的状态潮气量:平静呼吸时,每次吸入或呼出的气体量。
垂体门脉系统:下丘脑促垂体区神经元的轴突末梢与垂体门脉的初级毛细血管网相接,下丘脑分泌的激素从这里释放入血液,再沿门脉血管到达腺垂体,形成次级毛细血管网。
长反馈调节:指外周靶腺所分泌的激素对下丘脑所起的调节作用。
D代偿间歇:在一次期前收缩之后,有一段较长的心脏舒张期,称代偿间歇单纯扩散:脂溶性物质由高浓度向低浓度的净移动单收缩:肌肉受到一次刺激所引起的一次收缩胆盐的肠肝循环:胆盐排出小肠后,绝大部分可由小肠粘膜吸收入血,经门静脉回到肝脏重新组成胆汁排入十二指肠,这一过程称胆盐的肠肝循环。
等热范围:动物的代谢强度和产热量保持在生理最低水平时的环境温度。
等渗溶液:与细胞和血浆的渗透压相等的溶液等张收缩:肌肉张力不变而长度发生改变的收缩等长收缩:肌肉长度不变而张力发生改变的收缩第二信使:激素与细胞膜上受体结合后,将激素所携带的信息由胞外传递到胞内的物质,包括、、2+、3、等顶体反应:精子与卵子接触时,精子顶体中的酶系释放出来以溶解卵子外围的的放射冠及透明带,这一过程称为顶体反应。
动作电位:可兴奋细胞受到刺激而兴奋时,在原有静息电位基础上膜两侧电位发生快速而可逆的倒转和复原,并可向周围扩布的电位波动窦性节律:由窦房结发出冲动引起的心搏节律F发情周期:由一次发情开始到下次发情开始所经历的时期称一个发情周期反刍:反刍动物在摄食时,饲料不经充分咀嚼,就吞入瘤胃,在休息时返回到口腔,仔细地咀嚼,这种独特的消化活动称反刍。
下丘脑与垂体间功能联系的叙述

下丘脑与垂体间的功能联系
下丘脑和垂体是内分泌系统中两个重要的腺体,它们之间的功能联系非常紧密。
下丘脑通过分泌调节性多肽来调节垂体的激素分泌,而垂体则通过分泌激素来调节其他内分泌腺的活动。
下丘脑对垂体的调节主要包括两种方式:一种是通过分泌促激素释放激素(CRH)来促进垂体分泌促激素(ACTH),进而调节肾上腺皮质激素的分泌;另一种是通过分泌生长激素释放激素(GHRH)来促进垂体分泌生长激素(GH),进而调节生长和代谢。
垂体对下丘脑的反馈调节也非常重要。
当垂体分泌的激素水平升高时,它会通过反馈机制抑制下丘脑激素的分泌,从而使激素水平稳定。
例如,当甲状腺激素水平升高时,它会抑制下丘脑的分泌,从而降低甲状腺激素的水平。
下丘脑和垂体还共同组成了下丘脑 - 垂体系统,这是一个复杂的调节系统,涉及到多种激素的分泌和调节。
例如,下丘脑分泌的促甲状腺激素释放激素(TRH)可以通过垂体门脉系统进入垂体,促进垂体分泌促甲状腺激素(TSH),进而调节甲状腺激素的分泌。
总之,下丘脑和垂体之间的功能联系非常紧密,它们共同参与了内分泌系统的调节。
通过分泌调节性多肽和激素,下丘脑和垂体不仅可以直接调节其他内分泌腺的活动,还可以通过反馈机制使激素水平稳定。
垂体门脉系统和泌乳素的调控

垂体门脉系统和泌乳素的调控什么是垂体门脉系统?垂体门脉系统是一种独特的血液循环系统,连接了下丘脑和垂体腺之间的血管网络。
它起着传输神经信息和激素的重要作用,并在调节垂体腺激素分泌中发挥重要作用。
垂体门脉系统是由下丘脑下部的血管所组成,这些血管通过下丘脑底部的血管系统与垂体前叶中的血管相连接。
这种特殊的血管系统使得调节激素水平的信息传递更为高效和快速。
垂体门脉系统如何调节激素水平?在垂体门脉系统中,神经元通过神经冲动释放激素释放因子(releasing factors)来刺激垂体腺前叶的内分泌细胞释放激素。
这些激素进入血液循环,影响身体的代谢和生理功能。
具体地说,下丘脑释放激素释放因子到垂体腺前叶,刺激前叶内分泌细胞释放不同的激素,如生长激素、促肾上腺皮质激素、甲状腺激素等。
这些激素通过血液系统传送到全身,对生长、代谢、炎症反应等进行调节。
泌乳素的调控机制泌乳素是由垂体腺前叶产生的激素,与生长发育、生殖等过程密切相关。
泌乳素的分泌受到多种调控因素的影响。
1.调节泌乳素释放的神经递质:神经调节是泌乳素释放的重要机制之一。
下丘脑中的多巴胺神经元可以通过抑制垂体腺前叶的泌乳素细胞而降低泌乳素水平。
而催乳素因子则可以刺激泌乳素的分泌。
2.环境因素对泌乳素的影响:环境因素也可以影响泌乳素的分泌,如压力、季节变化等都可能改变泌乳素水平。
3.性激素对泌乳素的调控:雌激素和孕激素对泌乳素的分泌有直接影响,雌激素能够促进泌乳素的产生,而孕激素则能够增加泌乳素分泌。
总结垂体门脉系统和泌乳素作为内分泌系统中的重要组成部分,对身体的生理功能有着重要影响。
垂体门脉系统作为信息传导的通道,可以调节垂体腺前叶激素的分泌,影响全身的代谢和生理功能。
而泌乳素作为一种重要的激素,在生长、生殖等方面发挥着重要作用,受到神经、环境和性激素等因素的调控。
正是通过这些调控机制,垂体门脉系统和泌乳素才能协调地维持身体内部的稳态和功能。
深入了解和研究这些调控机制,对于促进我们对内分泌系统的理解和调节生理功能都具有重要的意义。
内分泌系统—下丘脑与垂体(人体解剖生理学)
血糖降低 氨基酸↓ 慢波睡眠 应激刺激
下丘脑 GHRH GHRIH
⑴下丘脑激素:
⑵GH、IGF的反馈调节:
cAMP/Ca2
(第二信使)
⑶代谢产物: ⑷睡眠:
腺垂体
IGF
GH
⑸运动、应激、性激素:
甲状腺素 雌激素 雄激素
四、神经垂体激素
➢ 血管升压素/VP
1、促进肾远端小管和集合管对水的通透性,抗利尿作用。 2、在失血、血浆渗透压升高时, VP分泌增多,具有缩血管, 升血压的作用。
➢ 催产素/OXT
• 对乳腺作用:泌乳、射乳反射 营养性作用:维持哺乳期乳腺不萎缩
• 对子宫作用:促进妊娠子宫平滑肌收缩
产科常用于引产和产后宫缩乏力出血的治疗。
(三)促黑激素/MSH MSH能促使黑色素细胞合成黑色素。
(四)促甲状腺素/TSH TSH促进甲状腺合成、分泌甲状腺素;促进甲状
腺细胞的生长发育,腺体增大。 (五)促肾上腺皮质激素/ACTH
ACTH促进肾上腺皮质的生长发育,并合成、分 泌肾上腺皮质激素。
(六)促卵泡激素(FSH)和黄体生成素(LH)
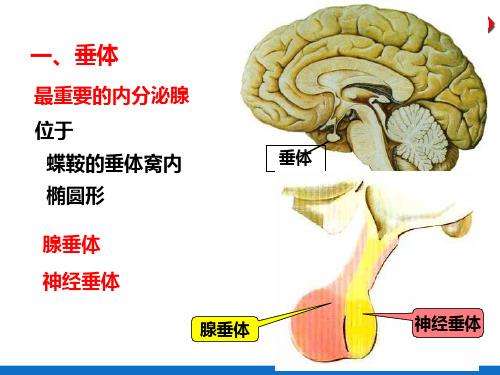
一、垂体
最重要的内分泌腺
位于
蝶鞍的垂体窝内
垂体
椭圆形
腺垂体 神经垂体
腺垂体
神经垂体
二、下丘脑与垂体的联系
1. 下丘脑的神经内分泌细胞 • 肽能神经 • 神经内分泌大细胞 视上核、室旁核 • 神经内分泌小细胞 促垂体区:正中隆起、视前区、腹内侧核、 视交叉上核、弓状核、室周核等
2. 下丘脑-腺垂体门脉系统 下丘脑调节肽 (CRH, TRH, GnRH, GHRH, GHRIH), PRF, PIF, MRF, MIF
3. 下丘脑-神经垂体系统 ➢ 下丘脑——视上核、室旁核 血管升压素、催产素
下丘脑促垂体区分泌的调性多肽(HRP).

4.生长激素释放激素与生长激素释放抑制激素
生长激素释放激素(growth hormone releasing hormone,GHRH)是多肽激素,现已得到由44、40与37个氨基酸组成的3种GHRH。它的生理作用是促进腺垂体生长激素细胞合成和分泌生长激素。近年来用DNA重组技术得到GHRH40与GHRH44的基因,这些基因已被克隆,并在酵母系统中传代和表达,为提供充足与廉价的GHRH开拓了可喜的前景。GHRH呈脉冲式释放,从而导致腺垂体的生长激素分泌也呈现脉冲式。在腺垂体生长激素细胞的膜上有GHRH受体,GHRH与其受体结合后,通过增加细胞内cAMP与Ca2+促进生长激素释放。
促黑素细胞激素释放激素(melanophore-stimulating hormone releasing factor,MRF)促进促黑激素的释放。促黑素细胞激素释放抑制激素(melanophore-stimulating hormone release-inhibiting factor,MIF)抑制促黑激素的释放。
(二)下丘脑调节性多肽分泌的调节
下丘脑分泌神经激素的功能活动,受神经和激素两种机制的调节。
1.神经调节
内外环境变化的各种刺激,通过神经系统传送到下丘脑,影响下丘脑调节性多肽的释放。应激状态下,各种应激刺激都可以促进下丘脑TRH的释放;吮吸乳头可反射性引起下丘脑PRF增加和PIF降低。
与下丘脑肽能神经元联系的中枢其他部位,如来自中脑、边缘系统和大脑皮层的神经纤维,其神经递质主要有单胺类物质、肽类物质两大类。单胺类物质有多巴胺(DA)、去甲肾上腺素(NE)和5-羟色胺(5-HT),它们较集中地分布在下丘脑促垂体区正中隆起附近。单胺类物质对下丘脑调节肽分泌的调节作用见表,通过下丘脑调节肽分泌的变化,还可以进一步影响腺垂体相关激素的分泌。肽类物质包括阿片肽、神经降压素、P物质、CCK等,它们对下丘脑调节肽的释放有明显的调节作用,如注射脑啡肽或β-内啡肽可以促进TRH和GnRH的释放,而对CRH和GHRH的释放有抑制作用。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
垂体门脉系统垂体的血液供应系统。
垂体血液供应来自垂体上动脉和垂体下动脉。
上动脉来自基底动脉环,下动脉来自颈内动脉。
上动脉进入垂体后,在垂体内形成一个特殊的门脉,即垂体门脉系统。
垂体上动脉在下丘脑正中隆起和漏斗柄处分支吻合成毛细血管网,形成门脉的第一级毛细血管丛;第一级毛细血管丛又汇合若干长短不等的静脉血管,沿垂体柄下行至腺垂体的腺细胞之间形成丰富的血窦,构成第二级毛细血管丛,下丘脑细胞分泌物可通过两级毛细血管丛及门静脉运至腺垂体细胞,这里血液与腺细胞间只隔一层窦壁内皮细胞及窦周间隙,因此激素易于透过血液而作用于腺垂体,引起腺垂体有关激素分泌,而实现丘脑下部对腺垂体的调节。
垂体下动脉则进入神经垂体,也分成毛细血管丛,下丘脑的神经分泌物通过神经纤维轴浆流动而至神经垂体细胞。
下丘脑百科名片又称丘脑下部。
位于大脑腹面、丘脑的下方,是调节内脏活动和内分泌活动的较高级神经中枢所在。
通常将下丘脑从前向后分为三个区:视上部位于视交叉上方,由视上核和室旁核所组成;结节部位于漏斗的后方;乳头部位于乳头体。
目录基本信息详细介绍机体调节1生理功能体温调节1摄食行为调节1水平衡调节1对腺垂体激素分泌的调节1对情绪反应的影响1对生物节律的控制能神经元1内分泌功能简介1促甲状腺激素释放激素1促性腺激素释放激素1生长抑素与生长素释放激素1促肾上腺皮质激素释放激素1催乳素释放抑制因子与催乳素释放因子1促黑素细胞激素释放因子与抑制因展开编辑本段基本信息下丘脑又称丘脑下部。
位于大脑腹面、丘脑的下方,是调节内脏活动和内分泌活动的较高级神经中枢所在。
通常将下丘脑从前向后分为三个区:视上部位于视交叉上方,由视上核和室旁核所组成;结节部位于漏斗的后方;乳头部位于乳头体。
下丘脑位于丘脑下钩的下方,构成第三脑室的下壁,界限不甚分明,向下延伸与垂体柄相连。
下丘脑面积虽小,但接受很多神经冲动,故为内分泌系统和神经系统的中心。
它们能调节垂体前叶功能,合成神经垂体激素及控制自主神经和植物神经功能。
编辑本段详细介绍下丘脑位于丘脑下钩的下方,构成第三脑室的下壁,界限不甚分明,向下延伸与垂体柄相连。
下丘脑面积虽小,但接受很多神经冲动,故为内分泌系统和神经系统的中心。
它们能调节垂体前叶功能,合成神经垂体激素及控制自主神经和植物神经功能。
下丘脑的神经分泌物是通过门脉流入垂体前叶的,有的激发垂体前叶的释放,称释放激素(RH);有的抑制垂体前叶激素的释放,称抑制激素(IH)。
抑制的促激素释放或抑制激素有:促甲状腺激素释放素(TRH)、促肾上腺皮质激素释放激素(cRH)、促卵泡生成激素释放激素(FSH-RH)、促黄体生成激素(LH-RH)、生长激素释放激素(GRH)、生长激素抑制激素(GIH或S.S.)、泌乳激素释放激(PRH)、黑色细胞刺激素抑制激素(MRIH)及黑色细胞刺激素释放激素(MRH)等十种。
下丘脑分泌的释放抑制激素、垂体分泌的促激素和靶腺合成的激素,形成一个激素网,调节着集体的许多活动。
编辑本段机体调节下丘脑能通过下述三种途径对机体进行调节:①由下丘脑核发出的下行传导束到达脑干和脊髓的植物下丘脑(垂体后叶)性神经中枢,再通过植物性神经调节内脏活动;②下丘脑的视上核和室旁核发出的纤维构成下丘脑——垂体束到达神经垂体,两核分泌的加压素(抗利尿激素)和催产素沿着此束流到神经垂体内贮存,在神经调节下释放入血液循环;③下丘脑分泌多种多肽类神经激素对腺垂体的分泌起特异性刺激作用或抑制作用,称为释放激素或抑制释放激素。
下丘脑通过上述算途径,调节人体的体温、摄食、水平衡、血压、内分泌和情绪反应等重要生理过程。
如损毁双侧下丘脑的外侧区,动物即拒食拒饮而死亡;损毁双侧腹内侧区,则摄食量大增引起肥胖。
体温调节的高级中枢位于下丘脑,下丘脑前部受损,动物或人的散热机制就失控,失去在热环境中调节体温的功能;如后部同时受损伤,则产热、散热的反应都将丧失,体温将类似变温动物。
损坏下丘脑可导致烦渴与多尿,说明它对水平衡的调节有关。
编辑本段生理功能下丘脑是大脑皮层下调节内脏活动的高级中枢,它把内脏活动与其他生理活动联系起来,调节着体温、摄食、水平衡和内分泌腺活动等重要的生理功能。
体温调节动物实验中观察到,在下丘脑以下横切脑干后,其体温就不能保持相对稳定;若在间脑以上切除大脑后,体温调节仍能维持相对稳定。
现已肯定,体温调节中枢在下丘脑;下丘脑前部是温度敏感神经元的所在部位,它们感受着体内温度的变化;下丘脑后部是体温调节的整合部位,能调整机体的产热和散热过程,以保持体温稳定于一定水平。
摄食行为调节用埋藏电极刺激清醒动物下丘脑外侧区,则引致动物多食,而破坏此区后,则动物拒食;电刺激下丘脑腹下丘脑(垂体)内侧核则动物拒食,破坏此核后,则动物食欲增大而逐渐肥胖。
由此认为,下丘脑外侧区存在摄食中枢,而腹内侧核存在所谓饱中枢,后者可以抑制前者的活动。
用微电极分别记录下丘脑外侧区和腹内侧核的神经元放电,观察到动物在饥饿情况下,前者放电频率较高而后者放电频率较低;静脉注入葡萄糖后,则前者放电频率减少而后者放电频率增多。
说明摄食中枢与饱中枢的神经元活动具有相互制约的关系,而且这些神经元对血糖敏感,血糖水平的高低可能调节着摄食中枢和饱中枢的活动。
水平衡调节水平衡包括水的摄入与排出两个方面,人体通过渴感引起摄水,而排水则主要取决于肾脏的活动。
损坏下丘脑可引致烦渴与多尿,说明下丘脑对水的摄入与排出均有关系。
下丘脑内控制摄水的区域与上述摄食中枢极为靠近。
破坏下丘脑外侧区后,动物除拒食外,饮水也明显减少;刺激下丘脑外侧区某些部位,则可引致动物饮水增多。
下丘脑控制排水的功能是通过改变抗利尿激素的分泌来完成的。
下丘脑内存在着渗透压感受器,它能感受血液的晶体渗透压变化来调节抗利尿激素的分泌;渗透压感受器和抗利尿激素合成的神经元均在视上核和室旁核内。
一般认为,下丘脑控制摄水的区域与控制抗利尿激素分泌的核团在功能上是有联系的,两者协同调节着水平衡。
对腺垂体激素分泌的调节下丘脑的神经分泌小细胞能合成调节腺垂体激素分泌的肽类化学物质,称为下丘脑调节肽。
这些调节肽在合成后即经轴突运输并分泌到正中隆起,由此经垂体门脉系统到达腺垂体,促进或抑制某种腺垂体激素的分泌。
下丘脑调节肽已知的有九种:促甲状腺激素释放激素、促性腺素释放激素、生长素释放抑制激素、生长素释放激素、促肾上腺皮质激素释放激素、促黑素细胞激素释放因子、促黑色细胞激素释放抑制因子,催乳素释放因子、催乳素释放抑制因子。
对情绪反应的影响下丘脑内存在所谓防御反应区,它主要位于下丘脑近中线两旁的腹内侧区。
在动物麻醉条件下,电刺激该区可获得骨骼肌的舒血管效应(通过交感胆碱能舒血管纤维),同时伴有血压上升、皮肤及小肠血管收缩、心率加速和其他交感神经性反应。
在动物清醒条件下,电刺激该区还可出现防御性行为。
在人类,下丘脑的疾病也往往伴随着不正常的情绪反应。
对生物节律的控制下丘脑视交叉上核的神经元具有日周期节律活动,这个核团是体内日周期节律活动的控制中心。
破坏动物的视交叉上核,原有的一些日周期节律性活动,如饮水、排尿等的日周期即丧失。
视交叉上核可能通过视网膜-视交叉上核束,来感受外界环境光暗信号的变化,使机体的生物节律与环境的光暗变化同步起来;如果这条神经通路被切断,视交叉上核的节律活动就不再能与外界环境的光暗变化发生同步。
编辑本段能神经元下丘脑能神经元与来自其他部位的神经纤维有广泛的突触联系,其神经递质比较复杂,可分为两大类:一类递质是肽类物质,如脑啡肽、β-内啡肽、神经降压素、P 物质、血管活性肠肽及胆囊收缩素等;另一类递质是单胺类物质,主要有多巴胺(DA)、去甲肾上腺素(NE)与5-羟色胺(5-HT)。
组织化学研究表明,三种单受类递质的浓度,以下丘脑“促垂体区”正中隆起附近最高。
单胺能神经元可直接与释放下丘脑调节肽的肽能神经元发生突触联系,也可以通过多突触发生联系。
单胺能神经元通过释放单胺类递质,调节肽能神经元的活动。
下丘脑单受能神经元的活动不断受中枢神经系统其他部位的影响,所以它们对下丘脑调节肽分泌的调节作用比较复杂。
阿片肽对下丘脑调节肽的释放有明显的影响。
例如,给人注射脑啡肽或β-内啡肽可抑制CRH的释放,从布使ACTH分泌减少,而纳洛酮则有促进CRH释放的作用;注射脑啡肽或β-内啡肽可刺激下丘脑释放TRH和GHRH,使腺垂体分泌TSH与GH增加,而对下丘脑的GnRH释放则明显的抑制作用。
编辑本段内分泌功能简介下丘脑促垂体区肽能神经元分泌的肽类激素,主要作用是调节腺垂体的活动,因此称为下丘脑调节肽(hypothalamusregulatorypeptideHRP)。
从下丘脑组织提取肽类激素获得成功,并已能人工合成。
1968年Guillemin实验室从30万只羊的下丘脑中成功地分离出几毫克的促甲状腺激素释放激素(TRH),并在一年后确定其化学结构为三肽。
在这一生成成果鼓舞下,Schally实验室致力于促性腺激素释放激素(GnRH)的提取工作。
1971年他们从16万头猪的下丘脑中提纯出GnRH,又经过6年的研究,阐明其化学结构为十肽。
此后,生长素释放抑制激素(GHRIH)、促肾上腺皮质激素释放激素(CRH)与生长素释放激素(GHRH)相继分离成功,并确定了化学结构,此外,还有四种对腺垂体催乳素和促黑激素的分泌起促进或抑制作用的激素,因尚未弄清其化学结构,所以暂称因子。
下丘脑调节肽除调节腺垂体功能外,它们几乎都具有垂体外作用,而且它们也不仅仅在下丘脑“促垂体区”产生,还可以大中枢神经系统其他部位及许多组织中找到它们踪迹,使人们更加广泛深入地研究他们的作用。
促甲状腺激素释放激素促甲状腺激素释放激素(thyrotropin-releasinghormoneTRH)是三肽,其化学结构为:(焦)谷-组-脯-NH2 TRH主要作用于腺垂体促进促甲状腺激素(TSH)释放,血中T4和T3随TSH浓度上升而增加。
给人和动物静脉注射TRH(1mg),1-2min 内血浆TSH浓度便开始增加,10-20min达高峰,TSH的含量可增加20倍。
腺垂体的促甲状腺激素细胞的膜上的TRH受体,与TRH结合后,通过Ca2 介导引起TSH释放,因此IP3-DG系统可能是TRH发挥作用的重要途径。
TRH除了刺激腺垂体释放TSH外,也促进催乳互的释放,但TRH是否参与催乳素分泌的生理调节,尚不能肯定。
下丘脑存在大量的TRH神经元,它们主要分布于下丘脑中间基底部,如损毁下丘脑的这个区域则引起TRH分泌减少。
TRH神经元合成的TRH通过轴浆运输至轴突末梢贮存,延伸到正中隆起初级毛细血管周围的轴突末梢在适当刺激作用下,释放TRH并进入垂体门脉系统运送到腺垂体,促进TRH释放。
