姿势评估与步态分析
步态分析

ห้องสมุดไป่ตู้揭示肌肉的电生理活动与步态的关系。
sEMG(表面肌电图)
髋关节(hip)
• 髋伸肌:臀大肌、腘绳肌
• 髋屈肌:髂肌、腰大肌(髂腰肌)
• 髋外展肌:臀中、小肌、梨状肌、
• 髋内收肌群:耻骨肌、长/短收肌、大收肌
• 髋内旋肌:阔筋膜、臀小肌、臀中肌前部
• 髋外旋肌:臀中肌、臀大肌后部,梨状肌、 闭孔内肌
跨越步态
足下垂患者为使足尖离地,将患肢抬得很高 ,犹如跨越旧式门槛的姿势。见于腓总神 经麻痹患者。
常见异常步态的矫治训练
剪刀步态矫治方法
① 抑制内收肌痉挛; ② 强化拮抗肌; ③ 温热敷或冷敷; ④ 足够的步宽,易化臀中肌,促进两者协同 运动; ⑤ 严重者可行选择性脊神经根切断术。 ⑥ 对顽固性痉挛,局部可考虑神经肌肉阻滞 治疗;全身性可给以口服中枢性解痉药;
• 步速
– 步行速度 – 单位时间内行走的距离(米/秒) – 让测试对象以平常的速度步行 10米的距离,测量 所需的时间 – 计算:步速(米/秒)=距离/所需时间
正常步态参数
• 重心移动 – 行走时,身体重心随 着骨盆的向前移动而 上 下 移 动 大 约 5c m , 侧方移动约5cm 骨盆旋转
当摆动腿向前迈步时, 骨盆向前及向对侧发生 一定的旋转,正常约5°
步态分析的历史进展
• 1895 to 1904 :Braune and Fisher three-dimensional analysis of a walking • 20世纪:三维步态分析飞速发展 -包括Kinematics 、 Kinetics和EMG 检测等 • 21世纪:三维步态分析由试验室研究进 入临床和其他领域应用
观察法
步态分析 Word 文档

实训5 步态分析【实训目的和要求】1.理解正常步态及常见异常步态分析方法。
2.掌握步态评定方法中的目测分析法及定量分析法。
【仪器设备】白粉、皮尺、三角尺、量角器、秒表、照相机或摄象机、评价表、笔。
【实训步骤】临床步态分析一般采用目测分析和定量分析两种方法。
1.目测分析(1)了解病史:患者既往的损伤、疾病以及手术史,对于判断步态有重要参考价值。
(2)体检:检查肌力、肌张力、关节活动范围等,尤其要注意神经系统和骨骼肌系统的检查,有助于分析步态障碍的原因。
(3)步态观察:观察内容如下。
①患者的站立姿势②步态的总体状况包括步行节奏、对称性、流畅性、身体重心的偏移、躯干的倾向、上肢摆动、患者神态表情及辅助器具(矫形器、助行器、假肢)的使用等。
③侧面观察步态包括识别步行周期的时相与分期、观察关节运动情况两个方面。
识别步行周期的时相与分期及其特点,如站立相中,足首次着地及方式、全足底着地、站立中期、足跟离地以及足尖离地;摆动相中,摆动初期、摆动中期以及摆动末期。
各个阶段是否存在异常。
观察关节运动情况,如观察骨盆、髋、膝、踝及足趾关节角度在步行周期中不同阶段的变化是否存在异常。
④正面观察步态,主要观察髋关节内收、外展和内旋、外旋,骨盆运动及身体重心的变化等。
⑤填写步态观察分析表。
此表是由美国加利福尼亚RLA医学中心设计提出,它为临床治疗人员提供了系统观察步态的手段。
该评价表中包含了48种常见的异常表现,如足趾拖地,踝关节过度跖屈或屈曲,踝或膝关节内、外翻,髋关节抬高,躯干侧弯等。
遵循评价表所提示的内容,评定者能够系统地对患者每一个关节或部位,即踝、膝、髋、骨盆及躯干等在步行周期的各个分期中的表现进行逐一分析。
该表横列为步行周期分期;纵列按躯干、骨盆、髋、膝、踝及足趾的顺序将48种异常表现依次列出。
表中涂黑的格子表示与该步行分期相对应的关节运动情况可以省略而无须观察;空白格和浅灰色格子则表示要对这一时间里是否存在某种异常运动进行观察和记录。
步态分析

运动中,不同的步态反应了损伤的肌肉如运动过程中骨盆摆动过大,臀中肌试验(+)称为臀中肌步态,通过训练臀中肌力量,达到5级可以改善下文介绍常见的步态及引起的原因,希望对大家有帮助临床步态分析步态是人类步行的行为特征。
步行是人类生存的基础,是人类与其它动物区别的关键特征之一。
正常步行并不需要思考,然而步行的控制十分复杂,包括中枢命令,身体平衡和协调控制,涉及足、踝、膝、髋、躯干、颈、肩、臂的肌肉和关节协同运动。
任何环节的失调都可能影响步态,而某些异常也有可能被代偿或掩盖。
临床步态分析旨在通过生物力学和运动学手段,揭示步态异常的关键环节和影响因素,从而协助康复评估和治疗,也有助于协助临床诊断、疗效评估、机理研究等。
一、概述(一)自然步态1、步行的基本功能从某一地方安全、有效地移动到另一地方。
2、自然步态的要点(1)合理的步长、步宽、步频。
(2)上身姿势稳定。
(3)最佳能量消耗或最省力的步行姿态。
3、自然步态的生物力学因素(1)具备控制肢体前向运动的肌力或机械能。
(2)可以在足触地时有效地吸收机械能,以减小撞击,并控制身体的前向进程。
(3)支撑相有合理的肌力及髋膝踝角度,以及充分的支撑面。
(4)摆动相有足够的推进力、充分的下肢地面廓清和合理的足触地姿势控制。
(二)步行周期1、支撑相下肢接触地面和承受重力的时相,占步行周期的60%,包括:(1)早期(early stance) 包括首次触地和承重反应,正常步速时占步行周期的10%~12%。
①首次触地指足跟接触地面的瞬间,使下肢前向运动减速,落实足在支撑相的位置的动作。
参与的肌肉包括胫前肌、臀大肌、腘绳肌。
首次触地异常是造成支撑相异常的最常见原因之一。
②承重反应指首次触地之后重心由足跟向全足转移的过程。
骨盆运动在此期间趋向稳定,参与的肌肉包括股四头肌、臀中肌、腓肠肌。
③双支撑相支撑足首次触地及承重反应期相当于对侧足的减重反应和足离地,由于此时双足均在地面,又称之为双支撑相。
一、身体姿态评估与纠正

• 骨盆后倾:
• 松解:手法松解腹部肌群
• 激活:臀部激活(直腿后抬
等)、俯身两头起
• 牵拉:俯身上抬上体拉伸腹直
肌
• 强化:正确姿势强化练习
21
本部分关键词?
• 体能训练的流程是什么? • 纠正训练的流程?
22
12
体态纠正举例:高低肩和长短腿
• 2)高低肩和长短腿 • 简言之,高低肩、长短腿都是
左右不平衡的表现;
•
13
纠正平衡训练建议
• 高低肩:较为复杂,需专业指导
• 松解:泡沫筒松解腰背部、底侧前
锯肌、臀部、髂胫束
• 激活:提肩练习、底的一侧反向体
侧屈、平躺伸臂举腿摇摆
• 牵拉:底侧单手悬垂、单手举哑铃
6
基本评估方法:观察法
• 1) 观察脚是否内外翻 • 观察有无内外翻 • 是否对称。 • 脚的姿态会影响整个身体平衡。
7
基本评估方法
• 2) 观察膝盖是否一样高 • 前部看膝盖、后面看膝盖后的
横纹
8
基本评估方法:观察法
• 3) 观察髋是否一样高 • 观察或测量髂前下棘距离地面
的距离是否一致
• 两手指卡住髂前下棘,看两手
泡沫筒
18
体态纠正举例:头前倾/左、右倾
• 4)头前倾/左右倾 • 请同学们解决纠正问题。
19
体态纠正举例:骨盆前倾后倾
• 5)骨盆前倾后倾
20
纠正平衡训练建议
• 骨盆前倾:
• 松解:腰方肌、腰背部肌群
• 激活:腹部肌群(各种卷腹)、
• 牵拉:拉伸髂腰肌(弓步压
髋)、拉伸骨直肌(后拉脚)
• 强化:臀部、骨骺肌群(卧姿
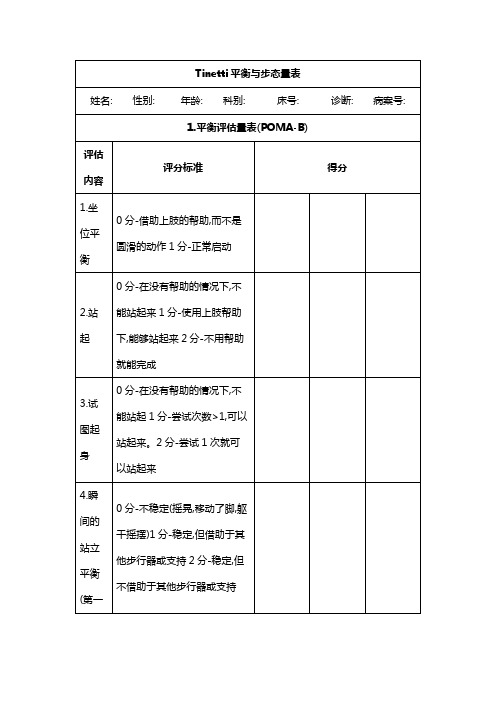
Tinetti平衡与步态量表
0分-开始跌倒1分-摇晃,抓2分-稳定
7.闭眼站立(同姿势6)
0分-不稳定;1分-稳定
8.转身3600
0分-脚步不连续;0分-步态不稳定(抓物摇晃)1分-脚步连续;1分-步态稳定
9.坐下
0分-不安全(距离判断错误,跌坐到椅子上)1分-借助上肢的帮助,或不是圆滑的动作2分-安全圆滑的动作
Tinetti平衡与步态量表
姓名: 性别: 年龄: 科别: 床号: 诊断: 病案号:
1.平衡评估量表(POMA-B)
评估内容
评分标准
得分
1.坐位平衡
0分-借助上肢的帮助,而不是圆滑的动作1分-正常启动
2.站起
0分-在没有帮助的情况下,不能站起来1分-使用上肢帮助下,能够站起来2分-不用帮助就能完成
3.试图起身
7.躯干稳定
0分-身体有明显摇晃或需使用步行轴具1分-身体不晃,但需屈膝或有背痛或张开双臂维持平衡2分-身体不晃,无屈膝,不需要张开双臂或使用辅具
8.步宽(脚跟距离)
0分-脚跟分开(步宽过大)1分-走路时两脚跟几乎靠在一起
步态测试得分:(满分12分)
总分
0分-在没有帮助的情况下,不能站起1分-尝试次数>1,可以站起来。2分-尝试1次就可以站起来
4.瞬间的站立平衡(第一个5秒)
0分-不稳定(摇晃,移动了脚,躯干摇摆)1分-稳定,但借助于其他步行器或支持2分-稳定,但不借步距宽,需借助支撑物2分-窄步距站立,无需支持
3.步长
a.左腳跨步0分-跨步的脚未超过站立的对侧脚1分-有超过站立的对侧脚
b.右脚跨步0分-跨步的脚未超过站立的对侧脚1分-有超过站立的对侧脚
4.步态对称性
步态分析ppt演示课件

揭示肌肉的电生理活动与步态的关系。
.
14
sEMG(表面肌电图)
.
15
.
16
髋关节(hip)
• 髋伸肌:臀大肌、腘绳肌
• 髋屈肌:髂肌、腰大肌(髂腰肌)
• 髋外展肌:臀中、小肌、梨状肌、
• 髋内收肌群:耻骨肌、长/短收肌、大收肌
• 髋内旋肌:阔筋膜、臀小肌、臀中肌前部
• 髋外旋肌:臀中肌、臀大肌后部,梨状肌、 闭孔内肌
. 45
.
46
当摆动腿向前迈步时, 骨盆向前及向对侧发生 一定的旋转,正常约5°
.
12
正常步行周期中骨盆和下肢各关节 角度的变化
关节运动角度
步行周期 骨盆 首次着地 承重反应 站立中期 足跟离地 足趾离地 5°旋前 5°旋前 中立位 5 °旋后 5 °旋后 髋关节 30 °屈曲 30 °屈曲 30 °屈曲 ~0 ° 0 °~10 °过度伸展 10 °过度伸展~0 ° 膝关节 0° 0 °~15 °屈曲 15 °~5 °屈曲 5 °屈曲 5 °~35 °屈曲 踝关节 0° 0 °~15 ° 15 °跖屈~10 °背屈 10 °背屈~0 ° 0 °~20 °跖屈
. 27
观察法
• 一般采用自然步态,即最省力的步行姿态。观察包括前 面观、侧面观和后面观。需要注意全身姿势,包括步行 节律、稳定性、流畅性、对称性、重心偏移、手臂摆动 、诸关节姿态与角度、患者神态与表情、辅助装置(矫形 器、助行器)的作用等。 • 在自然步态观察的基础上,可以要求患者加快步速减少 足接触面(踮足或足跟步行)或步宽(两足沿中线步行 ),以凸现异常;也可以通过增大接触面或给予支撑( 足矫形垫或矫形器),以改善异常,从而协助评估。
• 股直肌、缝匠肌也参与屈髋活动
髋关节评估
髋关节评估髋关节是人体垂直位的基本组成部分,是连接骨盆与大腿骨的关节。
它是一个复杂的关节,由髂骨、坐骨和耻骨三块骨头组成,通过髋臼和股骨头之间的关节面连接在一起。
髋关节不仅能支撑身体的重量,还能承受各种力的影响,因此对髋关节的评估非常重要。
髋关节评估通常包括以下几个方面。
1.姿势评估:评估个体的姿势、步态和站立姿势。
将患者置于立位,观察他们的身体对称性,如肩膀、臀部、腿长等是否对称。
观察患者的步态,是否有跛行或偏斜等异常。
2.疼痛评估:询问患者是否有髋关节疼痛或不适。
进一步询问疼痛的发作时间、性质、程度和持续时间等信息。
通过触摸和压迫相应部位,检查是否存在关节疼痛或压痛。
3.活动评估:评估患者对髋关节的活动范围和功能。
通过观察患者进行髋关节活动的情况,如行走、蹲踞、屈曲和伸直等动作,评估关节活动的灵活性和力量。
也可以进行一些特殊的功能测试,如反曲测试、Thomas测试等。
4.神经评估:评估神经功能是否正常。
可以通过检查腿部的感觉和运动功能来评估髋关节的神经供应情况。
观察患者是否有感觉异常、肌力减退或酸麻等症状。
5.影像学检查:如有必要,可以进行常规X线检查或其他影像学检查,以评估髋关节的结构和病变情况。
X线检查可以显示髋关节的骨质情况、关节间隙和骨刺等异常。
其他影像学检查如MRI、CT等可以提供更为详细的信息。
通过髋关节的评估,可以帮助了解髋关节的结构和功能是否正常,是否存在损伤或疾病。
根据评估结果,可以制定相应的治疗计划,如物理治疗、药物治疗、手术治疗等,以改善关节功能和减轻症状。
此外,评估还可以帮助预测髋关节疾病的发展趋势和预后,为患者提供更好的医疗建议和指导。
总之,髋关节评估是对髋关节结构和功能进行综合评估的过程,通过多方面的观察和检查,可以了解髋关节的状况并确定相应的治疗方案。
它对于髋关节相关疾病的诊断、治疗和预后具有重要的意义。
姿势评估与分析 ppt课件
• 踝外翻肌拉长。
姿势评估与分析
评估项目
侧
垂直体位
面 观
矢状位
膝关节姿势
骨盆倾斜角
胸腰椎姿势
肩关节位置
颈椎姿势
头的位置
前
踝关节位置
面
膝关节胫股角
观/
后
Anterior LL alignment
面
angle
观
膝关节Q角
ASIS高度
PSIS高度
胫骨直立且双腿肌肉 形状及体积相近。 踝关节及足: 铅垂线位于双侧内踝 中间 整体观察: 双侧内踝等高。 脚掌稍微朝向中线往 外旋。
姿势评估与分析
➢ 前面观:是否等高?是否有旋转? ➢ 后面观:臀线是否等高? ➢ 侧面观:骨盆前倾角度?
膝关节位置——正面
中立位
内翻
外翻
可能相关因素:
胫骨内翻 胫骨内旋 髋外展外旋
ASIS: 0.2° ± 1.6°
PSIS: 0.9° ± 2.2°
---1.2° ± 2° 水平:1.5° ± 2.4° 倾斜:91.3° ± 2.5°
评估方法
肩峰—外踝连线与铅锤线之间的夹角 肩峰—股骨大转子—外踝三点间的角度 股骨大转子—膝关节外侧中点—外踝之间角度 ASIS—PSIS连线与水平线之间的夹角
姿势评估与分析
➢骨盆旋转:水平面上左旋(逆时针)或右旋 (顺时针)
➢ 体征 ➢ 双侧ASIS与PSIS到铅垂线之间的距离不相等:如骨盆左 旋后,ASIS到铅垂线的距离缩短,PSIS距离铅垂线的距 离缩短 ➢ 臀沟位于铅垂线的一面,但仍然保持垂直
➢ 机制 ➢ 屈髋肌和内旋肌同侧缩短,对侧拉长 ➢ 伸髋肌和外旋肌对侧缩短,同侧拉长 ➢ 腰椎向同侧旋转
体态健康评估报告模板
体态健康评估报告模板根据体态健康评估报告,以下是对您的体态健康状况的具体评估和建议:1. 姿势评估:您的姿势整体看起来较为端正。
然而,我们注意到您在坐姿和站立姿势中可能存在以下问题:圆肩、低头和驼背。
这可能与长时间保持同一姿势、缺乏锻炼和肌肉力量不足有关。
建议:- 保持正确的坐姿和站立姿势:挺起胸腔,放松肩部,保持头部与身体的垂直对齐。
- 定期进行拉伸和增强肌肉力量的锻炼,特别是针对背部、肩部和颈部的肌肉。
- 在长时间坐立或站立后,适时进行伸展和活动身体,减少持续静止的时间。
2. 步态评估:您的步态在大部分时间内保持平稳温和,有较好的协调性。
然而,我们注意到您可能有轻微的内旋足或外旋足的倾向,其中足部在行走时可能向内或向外旋转。
建议:- 如果足部有明显的内外旋足倾向,可以咨询专业医生或物理治疗师,寻求适当的治疗或矫正方法。
- 使用合适的鞋垫、鞋垫和鞋子,以提供合适的足部支撑和舒适度。
- 保持足部肌肉的灵活度和力量,可以进行一些相关的足部锻炼和伸展运动。
3. 姿势与运动关联:姿势问题可能对您的运动技能和表现产生一定影响。
特别是在需要保持平衡和协调的运动项目中,如跑步或进行高强度的体育活动时,姿势问题可能导致您的性能下降和增加受伤的风险。
建议:- 在从事体育活动之前,进行适当的热身运动,以增强肌肉的灵活性和活动幅度。
- 在进行重要训练或竞技活动时,寻求专业教练的指导和帮助,以改善姿势和技能水平。
- 针对特定的运动项目,进行个性化的身体训练和强化锻炼,以改善相关肌肉群的力量和耐力,减少姿势问题对运动表现的影响。
总结:根据体态健康评估报告,我们建议您保持正确的坐姿和站立姿势,进行适当的拉伸和增强肌肉力量的锻炼,以及在需要时进行足部矫正。
此外,在进行体育活动时,建议您进行适当的热身运动、寻求专业指导和进行个性化的身体训练。
这些举措将有助于改善体态问题,提高运动技能,并减少受伤的风险。
姿势和运动功能的分析和评价
遗传或发育因素
某些遗传或发育因素可能导致 姿势异常,如先天性脊柱侧弯
。
02
运动功能分析
运动能力评估
肌肉力量
评估肌肉力量是否正常, 是否存在肌力不足或肌
力过强的情况。
关节活动度
评估关节的活动范围是 否正常,是否存在关节 僵硬或活动度过大等问
题。
平衡能力
评估身体的平衡能力, 判断是否存在平衡障碍。
04
影响因素
年龄因素
生长发育
年龄越小,姿势和运动功能的发 展越不完善,容易受到外界环境
的影响。
肌肉力量与耐力
随着年龄的增长,肌肉力量和耐力 逐渐增强,对姿势和运动的控制能 力也相应提高。
骨骼与关节
年龄较小的儿童骨骼和关节尚未完 全发育,容易发生弯曲和变形,影 响姿势和运动功能。
性别因素
生理差异
姿势和运动功能的分析和评 价
目录
• 姿势分析 • 运动功能分析 • 评价方法 • 影响因素 • 改善建议
01
姿势分析
静态姿势分析
站立姿势
卧姿
观察站立时头部、脊柱、骨盆和四肢 的位置和姿态,判断是否存在前后倾、 左右侧弯、膝内外翻等异常。
观察卧位时头部、脊柱、骨盆和四肢 的摆放,判断是否符合正常的生理曲 线。
如热敷、温泉浴等,缓解肌肉疼痛和 炎症。
冷敷与冰敷
减轻关节肿胀和疼痛,适用于急性损 伤。
电刺激疗法
通过电流刺激肌肉,缓解疼痛和促进 肌肉恢复。康复训练康复锻炼Fra bibliotek划心理支持
根据个体情况制定个性化的康复锻炼计划 ,包括动作、强度和频率等。
提供心理疏导和支持,帮助患者克服康复 过程中的心理障碍。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
• 步态分析仪 • 足底压力分析
主要功能
• 静态平衡测试 • 足底压力行走测试
测试项目
• 行走心轨迹分析 • - 足底压力分部 • - 足底压力变化分解图 • - 基于脚印的步行类型分析 • 静态平衡测试 • - 静态平衡 • - 足底压力测试(2D/3D) • - 矫形前后对比测试
87
分析项目
10 cm
89
足弓扫描仪 Exbody 7206 System
[ 足弓扫描仪 ]
• 足弓扫描 • 足弓测试 • 足弓尺寸测量
主要功能 • 足底扫描 • 足弓测试
测试项目
• • • •
足弓测试 - 横弓 /纵弓 足大小测量 足变形测量
分析项目
• 足弓类型 - 正常足 • - 扁平足 • - 高弓足 • - 足部变形及角度分析 • - 跖骨变形 • - 跟骨发育情况 • - 足部变形等.
左侧面测试
• 将标记点分别置于C7、L5和腰窝处并
身体骨性标记 点
•肩胛骨内侧沿下角 •肩胛骨内侧沿上角 •C7、L5
能在体侧面检测到的地方。 • 用画线工具将村标记点连接后,可用 角度尺测量相应的V角角度。
C7
水平方向偏离角度 偏离中心的距离 ↑ 身体失衡方向
3 9mm T12 DM
3
3 9mm
← 身体失衡方向 垂直角度 与脊柱的偏离距离
1) Posture Analyzer : Basic Program [2] 点击 ‘拍摄’ 图标
Body Posture Shoot of Customer
• 在系统初始界面,选择患者以后,点击“拍摄”图标,将打开如下窗口。 • 当患者准备就绪时,点击所测试方向的名称,此时的图像即被捕捉。 • 如果想重新捕捉图像,点击该测试方向按钮,此时捕捉的图像将覆盖原图像。 • 捕捉完所有需要分析图像之后,点击“„Analyze”按钮,系统将自动保存已有图像,并退出此窗口。
• 客户信息窗口。 • 首次使用,点击“click Data”进行信息登记,登记完成后进行测试。 • 打开时,登记新客户或选择已有客户。 - 如果未选中任何客户,则只能点击”Client Data。 该显示客户的基本信息。 • • • • 选择不同的测试方向或测试项目。 前/后//右/脊柱生理弯曲/距下关节6项基本测试。 棍状模型和”Q“角,正面和体面的身体结构发展预测。 身体质量指数的计算。
•
不良姿势是一种身体结构之间 的错误关系,增加了支撑结构 的张力,身体有效平衡能力下 降。
静态姿势和动态姿势
动态姿势
静态姿势
良好姿势的益处
姿势肌良好发育
保持身体健康
保护脊柱 防止关节损伤 预防孕期损伤 树立良好感觉
健康的需要
预防疾病
提升自信
不良姿势危害
内脏 骨骼 脊柱 神经
累 积 性 损 伤 : 随 着 时 间 的 推 移 , 紧 张 引 起 劳 损
[ 足底测试仪]
•足底测试仪 • 脚部测试
主要功能
• 小腿和脚部变形
测试项目
• 跟骨测试 • 足拇外翻
• 脚部变形 - 正常 • - 外翻 • - 内翻 分析项目 足拇外翻 - 足拇发育情况 - 足拇角度测试 足弓测试 - 当前足弓测试 - 足弓变形程度评估
跟骨及足拇分析
13
步态分析仪 Exbody 7206 系统
删除所有标记点
A • Ctrl+A 键选中所有标记点。 • 使用 Del 键删除。
Ctrl
1) 身姿分析仪 : 基本程序 打开身姿分析仪程序
身姿分析 用户主界面: 程序快捷方式及功能介绍
• 文件: 可将每个用户的资料用单个文件夹进行管理. 拍摄: 进行图像拍摄. 保存: 对采集的图像或数据进行保存. • 捕捉: 导出视频或图像。 对比: 数据对比功能。打印: 打印报告。 • 链接: 链接其它组件如足弓扫描仪或视频步态训练器。 设置: 设置理想的用户使用环境。
• 在捕捉完某个方向的图像后,只需点击下一张想要的测试方向即可。
• -已经经过处理的图像,将自动显示在界面口中,以免引起误操作。
患者图像编缉
1) Posture Analyzer : Basic Program
[3] 图像分析
• 点击“Analyze”按钮以后,屏幕将进入用户主界面。 • 选择将要分析的图像,然后使用„Auto Focus‟ 或 ‘Move Focus‟ 按钮,将图像中没用的区域剪裁掉。 • 剪裁后,在工具子窗口,使用„Auto Marker‟ 或‘Marker‟ 工具,对图像进行测量分析。
1) Posture Analyzer : Basic Program Posture Balance Test for Customer [6] 后面观测试
• 后面观测试和正面观类似,使用工具子窗口区域内的„Auto Focus‟ 工具。 • 肩胛骨内侧距离测量:使用“尺子”工具,划出两肩胛骨内侧中心点的距离。 • 双侧肩胛骨比较: 使用“水平方位角计” 工具, 测量肩胛骨下角的倾斜度。 • 上体倾斜度测试: 使用“垂直方位角计”工具,测量上体的倾斜度。
• Auto Marker : 自动检测物理标记点。 • Marker : 在自动检测功能不能完全检测到所有标记点时,使用手动标记功能。系统会自动识别手动标记区域,以便进入处理程序。
• „Auto Marker‟为常规使用按钮,只有当出现未能识别的标记时,才使用手动检测功能。 •能否完全检测到标记点,与使用环境有很大关系。
登记和选择患者
[1] 患者列表菜单中点击
•点击左侧的闪亮处”Client Data“按钮。 • 对于新患者,在” Client Data”窗口,点击”Add“提交患者信息。 - 点击”Add“的同时,患者信息将自动存入患者信息列表中。 • 要选择历史患者,打开”Client Data”窗口,选中患者信息,点击“Open”。
•上面图像已经过调焦,以便得到更清晰的看到图像的标记点。
• 标记点可使用“„Auto Marker”自动检测,如果存在未被检测到的标记点,应手动检测。
1) Posture Analyzer : Basic Program
Posture Balance Test of Customer [4] 正面观的测试及分析
• 上体倾斜度的测量,是通过C7和骶骨中心之间的连结。
• 两肩胛骨这间的距离,与第3胸椎的平齐。
1) Posture Analyzer : Basic Program
Posture Balance Test for Customer [7] 侧面观测试
•侧面观测试与正面观相似,使用位于工具子窗口的“Auto Focus”缩放工具。 •Auto Marker 工具只能用于下面观和右侧面观的分析。 -至于其它方向的身姿分析则多用 角度计和尺子工具。
如何使用设备
彩色标记点粘贴的方法
• 更换为测试服装。 • 按如下方法进行标记点的粘贴,做好准备测试。 • 水平、垂直平衡测试都是以标记点为基础的。
分类
正面测试
右侧面测试
身体骨性标记 点
• • • • • •
耳屏或外耳 肩峰 髂前上棘 膝关节中心点 胫骨结节 踝关节中心点
• • • • • •
颞颌关节正后方 肩关节中心点 髂结节 股骨大转子 膝关节中心点 踝关节前方
• Doc No(档案号): 医院内部作为管理患者数据的档 案号。 • D.O.B.: Date of Birth(出生日期)输入出生日期后,系统将自动计算患者的年龄。 • 当身高和体重信息录入后,身高缺失及BMI将自动计算。 - 患者的BMI在屏幕左侧的窗口内。 - 可直接打印在报告里。 • 所有已登记患者的信息将按时间的早晚逆向排序。
与客户进行交流
初始界面布局及功能阐述 0) 打开 Exbody
[ exbody 主界面]
如上图所示, exbody 7206系统所有应用程序均已安装,快捷方式已置于桌面上。
与 Exbody 使用相关的重要按键
Alt
+
+
Tab 键
Tab • 使用 Alt + Tab 键在不同子程序之间切换。 • 仅在两个以上程序打开时使用。
高兴、失望、疲倦 疼痛或者不适 孕期
疾病
其他
年龄 职业 运动 社会文化 情绪
那些人需要姿势评估和慢性疼痛风险预测
疼痛困扰者
颈肩背痛 腰腿痛 运动后疼痛者
特殊人群
固定姿势长期工作 白领 IT人士 孕妇、年轻妈妈 儿童 喜爱运动者 ----
为专家提供信息
骨科 疼痛科 神经科 中医科 理疗科 按摩科 ----
• 分析工具子窗口。 • 通过” 自动取焦“ 和” 移动视窗“可以对图像进行剪裁。 • 自动分析工具或手动分析工具。 • T 角, 尺子, 和距离计算工具; 角度分析工具。 • 角度测量: 水平偏差 和垂直偏差角度测量工具。 • 倾斜度测量。 •Cobb‟s 角测量. • 画线工具.
1) Posture Analyzer : Basic Program
水平方向偏离角度 偏离中心的距离 ↑ 身体失衡的方向
3 9mm 3 3 3 9mm 3 kg ← 身体失衡的方向 垂直方向偏离角度 偏离脊柱的距离 PCMT
彩色标记点的粘贴方法
• 更换为测试服装。 • 按如下方法进行标记点的粘贴,做好准备测试。 • 水平、垂直平衡测试都是以标记点为基础的。
分类
后面观测试
不良姿势是慢性疼痛的主要原因 重
复 性 应 力 : 持 续 的 紧 张 引 起 局 部 创 伤 症 状
人体姿势反映了慢性疼痛形成的病理过程及表现
足部旋前/旋后 呼吸方式 脊柱侧弯 长短腿或上肢不等长 颈肋 椎体融合 韧带柔韧性下降
姿势的影响因素
