神经内镜辅助切除岩斜区脑膜瘤
改良颞下一经小脑幕入路显微手术切除岩斜区脑膜瘤

改良颞下一经小脑幕入路显微手术切除岩斜区脑膜瘤徐善水;江晓春;李真保;戴易;孙克华【期刊名称】《安徽医学》【年(卷),期】2008(029)005【摘要】目的探讨改良颞下一经小脑幕人路显微手术切除岩斜区膜瘤瘤的显微手术技术.方法在传统颞下一经小脑幕人路的基础上,离断颧弓切除Labbe氏静脉前颞下回脑组织.采用显微外科技术切除岩斜区脑膜瘤7例.结果肿瘤全切除2例,次全切除3例,大部分切除2例.术后肢体轻瘫2例.面神经和动眼神经不全麻痹各1例,无手术死亡.随访8~36个月,2例恢复良好,4例生活自理,1例生活需要照顾.结论改良颞下一经小脑幕入路具有操作简单,创伤小,易于掌握,特别适用于中上斜坡脑膜瘤手术,是切除岩斜区脑膜瘤较理想的手术入路.【总页数】2页(P610-611)【作者】徐善水;江晓春;李真保;戴易;孙克华【作者单位】241001,芜湖,皖南医学院弋矶山医院神经外科;241001,芜湖,皖南医学院弋矶山医院神经外科;241001,芜湖,皖南医学院弋矶山医院神经外科;241001,芜湖,皖南医学院弋矶山医院神经外科;第二军医大学长征医院【正文语种】中文【中图分类】R73【相关文献】1.颅底岩斜区脑膜瘤手术新的入路:经颞下-小脑幕入路切除岩斜区脑膜瘤特点的分析 [J], 杨军2.耳前颞下经岩骨经小脑幕硬膜下入路切除岩斜区脑膜瘤 [J], 周辉;吴震;贾桂军;王亮;郝淑煜;李达;张力伟;张俊廷3.颞下经小脑幕入路显微手术切除岩斜区肿瘤20例分析 [J], 王仲伟;史耀亭;王利军;赵新利;张新中4.经颞下-小脑幕入路显微手术切除岩斜区肿瘤 [J], 周国胜;周文科;金保哲;张新中5.颞下经小脑幕岩骨嵴入路切除岩斜区脑膜瘤的显微外科治疗 [J], 张涛;唐晓平;彭华;印晓鸿;赵龙;段军伟;段劼因版权原因,仅展示原文概要,查看原文内容请购买。
岩斜区脑膜瘤的显微外科手术治疗及预后影响因素分析

岩斜区脑膜瘤的显微外科手术治疗及预后影响因素分析路顺利;夏国庆;薛淑洁;冯庆威;田军明【摘要】目的探讨显微外科手术对岩斜区脑膜瘤的疗效及预后影响因素.方法选取86例岩斜区脑膜瘤患者,均给予显微外科手术治疗.观察并记录患者治疗后手术切除程度、术前术后NIHSS评分,随访期间并发症情况以及影响预后的危险因素,评估显微外科手术对岩斜区脑膜瘤的疗效.结果术后MRI复查证实全切除患者52例,占60.5%;部分切除患者34例,占39.5%.死亡3例,死亡率3.5%.术前患者NIHSS评分(23.8±4.6)分,术后患者NIHSS评分为(16.7±3.8)分,术后患者NIHSS评分明显降低(P<0.05).随访期间,86例患者中有2例患者出现新的神经功能障碍;1例肢体功能障碍;2例癫痫;2例脑积水.经单因素分析发现年龄、术前生存质量、肿瘤类型、质地、肿瘤是否包裹神经血管、脑干水肿均是影响预后的危险因素.结论显微外科手术是治疗岩斜区脑膜瘤的首要方法,手术操作过程中注重操作技巧,可降低手术风险,减少术后并发症.影响手术预后的因素较多,故手术治疗应根据患者基本情况制定个体化治疗方案.%Objective To discuss the efficacy of microsurgery in the treatment of 86 cases with petroclival meningiomas and prognostic factors.Methods 86 patients with petroclival meningiomas were selected,they were given microsurgery.The efficacy of microsurgery in the treatment of 86 cases with petroclival meningioma was evaluated by the degree of surgical resection,preoperative and postoperative NIHSS score,complications during follow-up and risk factors affecting the prognosis.Results There were 52 cases with total resection (60.5 %).There were 34 cases with partial resection (39.5 %).3 cases died and mortalityrate was 3.5%.1 patients died of coronary heart disease.The preoperativeNIHSS score was (23.8 ± 4.6) points.The postoperative NIHSS score was (16.7 ± 3.8)points.During follow-up,2 cases showed new neurological deficits.1 cases showed limb dysfunction.2 cases showed epilepsy and 2 cases showed hydrocephalus.Analyzing the risk factors affecting prognosis,it could be known that the age,quality of life,tumortype,texture,encapsulated nerve blood vessel and brain stem edema were the risk factors.Conclusion The microsurgery is the primary method to treat petroclival meningiomas.The operative technique should be paid attention in order to reduce the risk of operation and postoperative complications.There are many factors affecting prognosis ofsurgery.Therefore,the individualized treatment should be based on the basic situation of patients.【期刊名称】《实用癌症杂志》【年(卷),期】2017(032)005【总页数】3页(P856-858)【关键词】岩斜区脑膜瘤;显微外科手术;预后;全切除【作者】路顺利;夏国庆;薛淑洁;冯庆威;田军明【作者单位】454000 河南省焦作市马村区人民医院;454100 河南省焦作市第二人民医院;454000 河南省焦作市马村区人民医院;454000 河南省焦作市马村区人民医院;454000 河南省焦作市马村区人民医院【正文语种】中文【中图分类】R739.45脑膜瘤占原发颅内肿瘤的20%,为良性肿瘤,位于脑部深部,手术治疗困难,一直是神经外科手术的难点之一[1]。
岩骨前部切除在岩斜区脑膜瘤手术中的应用

岩骨前部切除在岩斜区脑膜瘤手术中的应用黄广龙;张喜安;漆松涛【摘要】目的探讨岩骨前部切除入路在岩斜坡区脑膜瘤手术中的应用.方法通过对收治的46例岩斜坡区脑膜瘤患者采用联合岩骨前部切除入路的显微外科治疗方法进行分析,总结患者的影像学资料、临床表现、手术方案及手术疗效.结果该组患者肿瘤全切33例,次全切9例,大部分切除4例,术后原有症状和体征完全消失17例,症状较术前减轻10例,脑神经损害症状同术前6例;原有神经功能障碍加重或出现新神经功能障碍21例.结论岩骨前部切除可以获得对岩斜区良好的暴露,根据肿瘤累及范围选择不同的手术入路是手术成功的关键.【期刊名称】《中国耳鼻咽喉颅底外科杂志》【年(卷),期】2015(021)002【总页数】4页(P88-91)【关键词】岩斜区;脑膜瘤;岩骨前部;颞下入路【作者】黄广龙;张喜安;漆松涛【作者单位】南方医科大学南方医院神经外科,广东广州510515;南方医科大学南方医院神经外科,广东广州510515;南方医科大学南方医院神经外科,广东广州510515【正文语种】中文【中图分类】R739.65岩斜区脑膜瘤占颅内脑膜瘤的5% ~8%,好发于岩骨斜坡交界处靠静脉窦处,位于三叉神经、面听神经内侧。
由于此区脑膜瘤几乎均为良性、生长缓慢,又因脑池的存在使脑移位代偿能力较强,当患者出现明确症状时肿瘤常常扩展至邻近的解剖区域,包括中颅窝、海绵窦、鞍区、桥小脑角区、颈静脉孔区、枕骨大孔区等。
岩斜坡区脑膜瘤可压迫脑干、小脑,部分可与脑干软膜粘连,可推挤甚至包裹椎基底动脉及其分支及脑神经。
并且,岩斜区脑膜瘤一般血供丰富、术前供血动脉栓塞困难、常常累及静脉窦,使得手术难度非常大,术后并发症多,病死率高[1-2]。
在尽可能安全的前提下,手术全切除目前仍是治疗岩斜坡区脑膜瘤患者首选,手术治疗的关键是选择最佳的手术入路。
本文总结了我院自2009 年6 月~2013 年12 月未用联合岩骨前部的显微外科手术治疗46 例岩斜坡区脑膜瘤患者的资料,以探讨岩骨前部切除在该区肿瘤手术中的应用。
乙状窦后入路切除岩斜区脑膜瘤的手术入路探讨

乙状窦后入路切除岩斜区脑膜瘤的手术入路探讨发表时间:2020-12-30T02:29:04.078Z 来源:《医药前沿》2020年26期作者:解哨1 战文建1 谢满意1 施恒亮2(通讯作者)[导读] 本次研究通过乙状窦后入路满意切除16例岩斜区脑膜瘤,讨论乙状窦后入路切除岩斜区脑膜瘤的手术切除范围及临床效果。
(1徐州医科大学附属医院神经外科江苏徐州 221000)(2徐州医科大学附属医院中心实验室江苏徐州 221000)【摘要】目的:探讨岩斜区脑膜瘤经乙状窦后入路的显微手术技巧及临床效果。
方法:回顾性分析2015年1月—2018年12月期间我院收治的16例岩斜区脑膜瘤的经乙状窦后入路的临床资料、手术处理和术后结果。
结果:10例患者术中全切(Simpson Grade 2级),全切率(62.5%)。
次全切(Simpson Grade 3级)6例(37.5%)。
术后吞咽功能障碍1例,面瘫1例,无死亡病例。
结论:乙状窦后入路切除岩斜区脑膜瘤可提高患者神经功能的预后,改善患者术后的生活质量。
【关键词】乙状窦后入路;岩斜区;脑膜瘤【中图分类号】R739.45 【文献标识码】A 【文章编号】2095-1752(2020)26-0065-02脑膜瘤占所有颅内肿瘤20%~25%,其中约10% 的脑膜瘤位于后颅窝。
起源于岩斜区的后颅窝脑膜瘤约占所有后颅窝脑膜瘤的5%~11%,因此岩斜区脑膜瘤约占所有颅内肿瘤的0.15%[1]。
岩斜区脑膜瘤基底部位于斜坡和岩尖区,随着肿瘤的生长,肿瘤可累及小脑幕内侧、Meckel囊、海绵窦以及鞍旁区。
岩斜区脑膜瘤是良性的肿瘤,具有生长缓慢的特性,患者出现临床症状时,通过影像学检查可以发现肿瘤是已经长的很大。
大多数患者临床表现为头痛、小脑症状或者颅神经缺损症状。
切除岩斜区肿瘤对神经外科医生是一个巨大的挑战。
由于岩斜区脑膜瘤临近和粘附颅神经、重要血管及脑干,手术切除肿瘤可引起严重的并发症以及较高的死亡率。
乙状窦前入路切除岩斜区脑膜瘤

乙状窦前入路切除岩斜区脑膜瘤
祝新根;邓志峰;郭华;朱健明;毛国华
【期刊名称】《南昌大学学报(医学版)》
【年(卷),期】2005(045)005
【摘要】目的探索岩斜区脑膜瘤的手术入路及手术方式,并评价其疗效.方法采用乙状窦前入路,应用显微神经外科技术,将岩斜区脑膜瘤分块行全切或部分切除.结果 9例病例中肿瘤全切6例,占66.6%;次全切除2例,占22.2%;大部分切除1例,占11.2%.无手术死亡病例,术后7例随访,平均20个月.6例正常生活,1例生活自理.MRI随访5例,未见肿瘤复发或再生长.结论采用乙状窦前入路、应用显微神经外科技术治疗岩斜区脑膜瘤,能提高该病治愈率,减少并发症.
【总页数】2页(P83-84)
【作者】祝新根;邓志峰;郭华;朱健明;毛国华
【作者单位】南昌大学第二附属医院神经外科,江西,南昌,330006;南昌大学第二附属医院神经外科,江西,南昌,330006;南昌大学第二附属医院神经外科,江西,南
昌,330006;南昌大学第二附属医院神经外科,江西,南昌,330006;南昌大学第二附属医院神经外科,江西,南昌,330006
【正文语种】中文
【中图分类】R739.4
【相关文献】
1.经乙状窦前入路岩斜区脑膜瘤切除术的护理配合 [J], 唐碧云;仇婉金;楼亚艳
2.乙状窦前入路双骨瓣开颅切除岩斜区脑膜瘤 [J], 刘希光;李爱民;李宁;夏咏本;王富元;孙维晔
3.乙状窦前入路切除岩斜区脑膜瘤33例体会 [J], 陶钧;李婷;陆威成;王运杰
4.经岩骨乙状窦前入路治疗岩斜区脑膜瘤的效果 [J], 韩克辉;李云
5.乙状窦前入路双骨瓣开颅切除岩斜区脑膜瘤手术配合 [J], 张妍;掌孝荣
因版权原因,仅展示原文概要,查看原文内容请购买。
什么是非典型脑膜瘤WHO二级
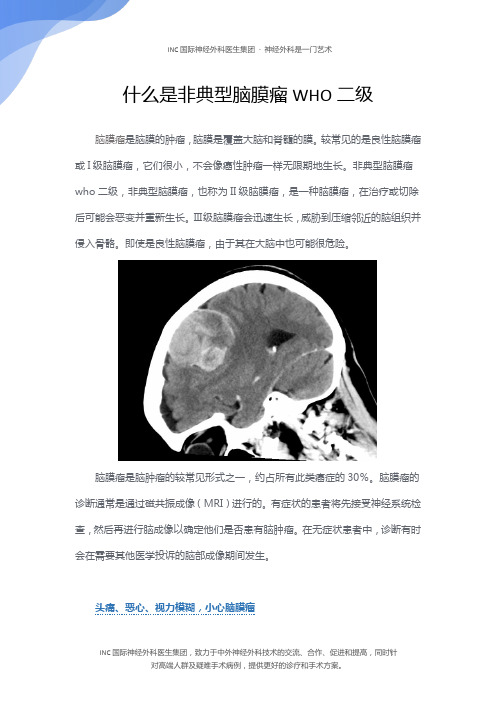
什么是非典型脑膜瘤WHO二级脑膜瘤是脑膜的肿瘤,脑膜是覆盖大脑和脊髓的膜。
较常见的是良性脑膜瘤或I级脑膜瘤,它们很小,不会像癌性肿瘤一样无限期地生长。
非典型脑膜瘤who二级,非典型脑膜瘤,也称为II级脑膜瘤,是一种脑膜瘤,在治疗或切除后可能会恶变并重新生长。
Ⅲ级脑膜瘤会迅速生长,威胁到压缩邻近的脑组织并侵入骨骼。
即使是良性脑膜瘤,由于其在大脑中也可能很危险。
脑膜瘤是脑肿瘤的较常见形式之一,约占所有此类癌症的30%。
脑膜瘤的诊断通常是通过磁共振成像(MRI)进行的。
有症状的患者将先接受神经系统检查,然后再进行脑成像以确定他们是否患有脑肿瘤。
在无症状患者中,诊断有时会在需要其他医学投诉的脑部成像期间发生。
头痛、恶心、视力模糊,小心脑膜瘤有症状的患者通常具有非典型或恶性变种。
他们报告神经系统症状,例如头痛,癫痫发作,感觉丧失,恶心,视力模糊和对光敏感。
它们几乎可以在神经系统中的任何地方发育,但是大多数脑膜瘤发生在头部,通常在脑干,颅底,静脉窦或视神经鞘附近。
非典型脑膜瘤多见于中年以上妇女,少见于儿童。
男性很少见到脊髓型脑膜瘤。
它们的生长速度快于I级肿瘤,但生长速度不及明显的恶性肿瘤。
II级脑膜瘤占总发病率的不到10%。
恶性II级病例约占2%。
非典型脑膜瘤who二级即使手术复发率也很高非典型脑膜瘤可能需要治疗以防止进一步增长。
通常将导致患者症状的任何肿瘤视为恶性的。
治疗包括手术切除和后续放射治疗以杀死剩余的肿瘤细胞。
治疗的选择在于肿瘤的生长,对脑组织,患者年龄和健康的当前和未来风险以及手术的可能后果,例如感染或脑水肿。
有时,放射线和手术的电击可能比肿瘤缓慢生长所带来的风险更大。
例如,在没有快速增长的肿瘤的老年患者中,经常优选定期观察作为治疗方法,因为手术可能比肿瘤本身具有更多威胁生命的并发症。
如果已通过外科手术切除,I级肿瘤很少复发,但非典型脑膜瘤的复发风险更高。
手术切除率决定着复发率的高低脑膜瘤既接受颈外动脉系统如脑膜动脉、板障血管供血,又接受颈内动脉系统如大脑前动脉及大脑中动脉供血,或椎-基底动脉系统的分支供血,故血供非常丰富。
显微手术切除岩斜区脑膜瘤32例分析

显微手术切除岩斜区脑膜瘤32例分析【摘要】目的探讨岩斜脑膜瘤如何依照具体情形给予不同对待。
方式总结32例岩斜区脑膜瘤显微手术方式、结果和术后处置。
结果全切除26例,近全切除6例,肿瘤全切率%。
结论依照术前手术中的策略,选择好手术中入路和运用好显微外科技术能够提高岩斜脑膜瘤的清除率,降低手术病死率。
【关键词】岩斜区;脑膜瘤;显微外科手术岩斜区病变切除是神经外科高难手术之一,我院自1999~2005年共成功救治32例岩斜区脑膜瘤患者,均经病理证明,现报告如下。
1 临床资料一样资料本组32例,男13例,女19例,年龄21~65岁,平均43岁,病程10天~10年不等。
病症体征 50%以上病例有头痛,第二为脑神经损伤表现,累及第Ⅴ~Ⅺ对脑神经等。
有脑病症者17例,要紧表现为共济失调,步态不稳。
影像学表现所有病例均经CT和MRI检查,庞大肿瘤直径>4cm者29例,伴有脑积水1例。
手术医治 27例行一侧枕下乙状窦后入路,3例行颞枕开颅颞下经岩小脑幕入路,2例行乙状窦前入路。
全切除26例,近全切除6例,全切率%。
2 结果手术医治及近期疗效 27例枕下乙状窦后入路全切22例,近全切5例;3例颞下经岩小脑幕入路,全切2例,近全切1例;2例行经乙状窦前入路均全切。
术后显现面瘫或面瘫加重11例,听力下降19例,面神经解剖保留率%,脑脊液漏1例,术后发烧5例,对侧肢体不同程度偏瘫2例,经脑爱惜医治均有所恢复,本组无一例手术死亡病例。
术后随访随访到30例,6个月~5年,恢复良好22例,5例仍有面瘫,听力障碍,1例轻度肢体功能障碍,复发2例,行γ-刀医治。
3 讨论岩斜区脑膜瘤的手术切除一直是神经外科颅底手术的难题之一。
由于该区肿瘤位置深在,与周围重要的神经血管结构关系紧密,手术全切除十分困难,手术病死率及伤残率长期居高不下。
随着显微神经外科技术的进展及不同手术径路的开展,该区肿瘤全切率明显提高[1],由10年前12%左右,已经提高到目前的%~%,因此要提高岩斜区脑膜瘤的手术全切率和术后的生存质量,术前必然要认真检查和评估,选择最正确的手术入路和良好的显微外科队伍。
脑膜瘤不做手术可以吗 脑膜瘤不动手术的严重后果

脑膜瘤不做手术可以吗脑膜瘤不动手术的严重后果患有脑膜瘤的患者,医生一般都会建议进行手术治疗,但是有的患者害怕手术,就会想知道,脑膜瘤不做手术可以吗?一、脑膜瘤不做手术可以吗脑膜瘤属于颅脑常见良性肿瘤,临床上常以手术治疗作为首选,但是手术治疗仍有一定风险。
如患者脑膜瘤的体积较小,约在两厘米以下,又位于非关键部位,可以采用放射治疗等非手术方法。
但对于脑膜瘤体积较大的患者,无论生长部位都必须尽早手术治疗。
但如果患者年龄偏大,身患其他基础性疾病,难以耐受手术风险,则首选姑息治疗,尽量降低风险,延长生存期。
二、脑膜瘤不动手术的严重后果脑膜瘤大多为良性,短时间内不进行手术治疗,可以等待观察。
临床上确有部分脑膜瘤常年保持稳定,体积并不会明显增加。
但随着时间的延长,脑膜瘤如果生长在运动区可逐渐引起偏瘫,如生在在鞍区可引起视力障碍等。
炎症时可引起头痛、呕吐、视神经水肿乃至昏迷,严重威胁到患者的生命,因而,脑膜瘤需要尽早手术治疗,减少手术风险,尤其对于生长迅速的恶性脑膜瘤。
三、脑膜瘤可以做微创吗脑膜瘤的手术治疗并不是单纯仅切除肿瘤本身,还需切除肿瘤附着处硬膜及肿瘤所累及的颅骨,故大多数脑膜瘤需进行开颅手术治疗。
但近年来随着神经内镜技术的进展,对于部分特殊部位的脑膜瘤,如鞍结节脑膜瘤、岩斜区脑膜瘤,进行内镜手术治疗,从而做到相对微创的手术入路及手术切口,从而达到手术切除肿瘤的目的。
四、脑膜瘤放疗效果怎么样脑膜瘤大多数属于良性肿瘤,在治疗方法上,首先选择神经外科手术切除,但对于部分特殊部位的脑膜瘤,如海绵窦内脑膜瘤,斜坡脑膜瘤、包裹了众多的颅脑神经和重要血管,难以做到彻底切除,需要这些残余部位脑膜瘤进行放射治疗。
也有一部分恶性脑膜瘤在手术切除后容易复发,需要考虑放疗,放疗对于脑膜瘤的治疗效而言,总体上是保证脑膜瘤的体积不再继续增大,但是难以通过放疗的方法,使得脑膜瘤完全消失,故而,我们将放疗作为脑膜瘤治疗的次要方法,手术治疗还是作为目前最理想的治疗方法。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
神经内镜辅助切除岩斜区脑膜瘤
目的:探讨神经内镜辅助切除岩斜区脑膜瘤的手术方法,以提高手术全切率与改善预后。
方法:回顾性分析显微手术切除24例岩斜区脑膜瘤患者的临床资料,其中12例采用神经内镜辅助手术(神经内镜辅助组),12例仅采用显微镜切除手术(显微镜手术组),比较两组肿瘤的全切率。
结果:显微镜手术组12例,肿瘤全切3例,次全切4例,大部切除5例;神经内镜辅助组12例,肿瘤全切8例,次全切3例,大部切除1例;神经内镜辅助组肿瘤的全切率高于显微镜手术组(P<0.05)。
结论:神经内镜辅助显微镜切除岩斜区脑膜瘤,有利于提高肿瘤的全切率。
标签:岩斜区脑膜瘤;神经内镜;显微镜
岩斜区脑膜瘤由于位置深,邻近脑干、基底动脉、Ⅲ~Ⅻ颅神经和海绵窦等重要结构,手术难度大[1]。
随着颅底显微外科技术的发展,岩斜区手术入路朝着微侵袭方向发展,成功切除岩斜区脑膜瘤的报道日渐增多[2-5]。
2005年1月-2012年6月笔者所在医院采用显微镜切除岩斜区脑膜瘤24例,其中12例辅助神经内镜,效果良好,对其手术方法和经验进行分析和总结,现报告如下。
1 资料与方法
1.1 一般资料
本组共24例患者,男10例,女14例,年龄19~73岁,平均46.3岁。
病程2个月~8年,平均病程2.4年。
头痛19例,复视10例。
三叉神经症状14例,面神经症状10例,听神经症状11例,肌力障碍9例,共济障碍7例,后组颅神经症状7例。
笔者所在医院将2009年以前的12例设为显微镜手术组,2009年以后的12例设为神经内镜辅助组。
两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 影像学检查
全部患者行MRI平扫及增强扫描检查。
肿瘤直径2.1~5.8 cm。
按照Sekhar 等[6]的标准,根据最大径将肿瘤分为:小型4.5 cm。
本组巨大型12例,大型7例,中型5例。
1.3 手术方法
所有病例均采用枕下乙状窦后-内听道上入路显微手术切除肿瘤,神经内镜辅助组手术要点如下:(1)显露镜下采用各种手术入路分块切除肿瘤,神经内镜,辅助使用;(2)术中使用神经内镜检查,观察颅底是否有肿瘤残留,必要时磨除岩骨。
1.4 手术切除肿瘤的标准
(1)全切除:切除100%的瘤体和肿瘤性包膜;(2)次全切除:切除90% 以上的瘤体;(3)大部切除:切除60%~90%的瘤体;(4)部分切除:切除60%以下的瘤体。
1.5 统计学处理
采用SPSS 17.0软件对所得数据进行统计分析,计数资料以率(%)表示,比较采用字2检验。
P<0.05为差异有统计学意义。
2 结果
肿瘤全切除11例(46%),次全切除(Simpson Ⅲ级)7例(29%),大部切除6例(25%)。
病理结果:脑膜上皮型12例,纤维型8例,沙砾体型4例。
神经内镜辅助组肿瘤全切率高于显微镜手术组,两组全切率比较差异有统计学意义(P<0.05)。
详见表1。
3 讨论
岩斜区脑膜瘤首选治疗方法是显微外科手术。
随着现代神经外科技术的发展,显微外科手术入路的选择、神经内镜辅助对提高颅底肿瘤手术效果起到越来越重要的作用。
岩斜区脑膜瘤的微侵袭手术入路有两个:颞枕经小脑幕-岩嵴入路[7-8]和枕下乙状窦后-内听道上入路[9-10]。
颞枕经小脑幕-岩嵴入路为了消除岩骨嵴的阻挡,通过硬膜下磨除,增加对岩骨后颅窝面的暴露。
枕下乙状窦后-内听道上入路磨除内听道上结节和岩尖骨质,可暴露幕上及中颅窝结构。
本研究为了观察“死角”和盲区,将神经内镜辅助显微镜,应用于肿瘤的观察和切除。
由于神经内镜可以提供良好的照明,具有视角大、可近距离观察的优点,能够更清晰地显示深部结构,而颅底外科的特点就是病变部位深,有脑组织、颅底的血管、神经阻挡,是神经外科手术的难点。
虽然有了显微镜照明,但是对于深部病变,需要显微镜放大许多倍才能看到,同时显微镜得视野是直线的,颅底手术中难免出现视野看不到的位置。
此时,神经内镜可以弥补显微镜在这些方面的不足。
因此,岩斜区脑膜瘤得手术很适合于神经内镜辅助显微镜进行。
此时采用神经内镜辅助,有助于扩大术中显露。
微侵袭颅底外科应用内镜的重要目的是:尽可能减少手术创伤的同时做更大范围的病灶显露。
有报道对于侵袭Meckel腔的肿瘤采用内镜处理这一复杂区域的肿瘤。
本组手术中,2009年以后的12例岩斜区脑膜瘤在肿瘤切除后,应用神经内镜观察肿瘤残留的大小、范围,为下一步的岩骨磨除提供准确的方位。
结果是12例岩斜区脑膜瘤,11例进行了全切或次全切,大大提高了肿瘤的全切率。
参考文献
[1]余新光.岩斜区肿瘤手术入路选择及相关问题[J].中华神经外科杂志,2005,21(6):321-322.
[2]张俊廷,贾桂军,吴震,等.岩斜区脑膜瘤的显微外科治疗[J].中华神经外科杂志,2004,20(2):144-146.
[3]张俊廷,李达,郝淑煜,等.岩斜区脑膜瘤手术治疗及预后分析[J].中华神经外科杂志,2012,28(4):327-332.
[4]陈立华,陈凌,凌锋,等.枕下乙状窦后-内听道上入路显微手术切除岩斜区脑膜瘤[J].中华神经外科杂志,2008,24(12):893-896.
[5]Watanabe T,Katayama Y,Fukushima T,et teral supracerebellar transtentorial approach for petroclival meningiomas:operative technique and outcome[J].J Neurosurg,2011,115(1):49-54.
[6]Sekhar L N,Jannetta P J,Burkhart L E,et al.Meningiomas involving the clivus:a six-year experience with 41 patients[J].Neurosurgery,1990,27(5):764-778.
[7]施炜,徐启武,车晓明,等.岩斜区肿瘤手术入路选择的探讨[J].中华外科杂志,2006,44(2):126-128.
[8]杨军,于春江,齐震,等.大型、巨大型岩斜区脑膜瘤显微外科入路的选择[J].中华神经外科杂志,2008,24(3):190-192.
[9]Goel A,Muzumdar D.Conventional posterior fossa approach for surgery on petroclival meningiomas:a report on an experience with 28 cases[J].Surg Neurol,2004,62(4):332-338.
[10]Samii M,Tatagiba M,Carvalho G A.Resection of large petroclival meningiomas by the simple retrosig-moid route[J].J Clin Neurosci,1999,6(1):27-30.。
