股骨头坏死的症状体征表现是什么
股骨头坏死的分期和治疗手段

股骨头坏死的分期和治疗手段股骨头坏死是一种常见的髋关节疾病,临床上常常根据股骨头坏死的病程、病变程度和病变部位进行分期。
常见的分期方法包括法国学派(Ficat)分期、Steinberg分期和ARCO分期。
Ficat分期:Ficat分期是股骨头坏死最早的分期方法,根据X线和CT等影像学表现,将股骨头坏死分为四期。
Ⅰ期:股骨头坏死前期,无症状或轻微症状,X线检查正常。
Ⅱ期:股骨头坏死早期,轻度疼痛,X线检查出现局部硬化和骨小梁消失。
Ⅲ期:股骨头坏死中期,疼痛加重,X线检查出现股骨头塌陷、骨质疏松和关节间隙变窄。
Ⅳ期:股骨头坏死晚期,疼痛严重,X线检查出现骨性关节炎、关节破坏和骨性强直。
Steinberg分期:Steinberg分期主要依据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,症状轻微,影像学表现未见异常。
Ⅱ期:股骨头坏死初期,症状轻度,影像学表现股骨头局限性骨质疏松或骨小梁消失。
Ⅲa期:股骨头坏死进展期,症状加重,影像学表现股骨头局限性坍塌或裂隙。
Ⅲb期:股骨头坏死进展期,症状加重,影像学表现股骨头广泛性坍塌或裂隙。
Ⅳ期:股骨头坏死晚期,出现严重关节破坏和骨性强直。
ARCO分期:ARCO分期也是一种常用的股骨头坏死分期方法,与Steinberg分期相似,也是根据股骨头坏死的病变程度和病变部位,将股骨头坏死分为五期。
Ⅰ期:股骨头坏死前期,影像学表现正常。
Ⅱa期:股骨头坏死早期,影像学表现股骨头骨小梁消失、局限性骨质疏松和股骨头局限性坍塌程度小于2mm。
Ⅱb期:股骨头坏死早期,影像学表现股骨头局限性坍塌程度大于等于2mm。
Ⅲa期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度小于2mm。
Ⅲb期:股骨头坏死中期,影像学表现股骨头广泛性坍塌程度大于等于2mm。
Ⅳ期:股骨头坏死晚期,影像学表现关节破坏和骨性强直。
股骨头坏死的分期有助于指导临床治疗和预后评估。
在早期(Ⅰ-Ⅱ期),保守治疗和手术治疗的成功率较高,预后较好;在晚期(Ⅲ-Ⅳ期),骨关节保留手术效果不佳,常常需要进行人工髋关节置换术。
股骨头坏死
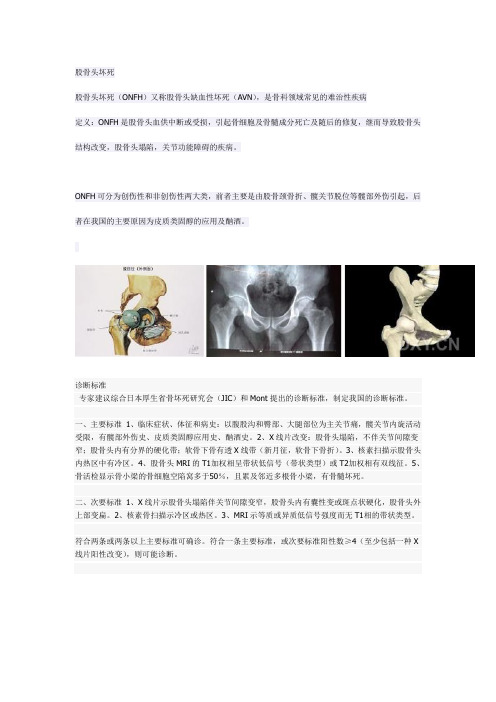
股骨头坏死股骨头坏死(ONFH)又称股骨头缺血性坏死(AVN),是骨科领域常见的难治性疾病定义:ONFH是股骨头血供中断或受损,引起骨细胞及骨髓成分死亡及随后的修复,继而导致股骨头结构改变,股骨头塌陷,关节功能障碍的疾病。
ONFH可分为创伤性和非创伤性两大类,前者主要是由股骨颈骨折、髋关节脱位等髋部外伤引起,后者在我国的主要原因为皮质类固醇的应用及酗酒。
诊断标准专家建议综合日本厚生省骨坏死研究会(JIC)和Mont提出的诊断标准,制定我国的诊断标准。
一、主要标准1、临床症状、体征和病史:以腹股沟和臀部、大腿部位为主关节痛,髋关节内旋活动受限,有髋部外伤史、皮质类固醇应用史、酗酒史。
2、X线片改变:股骨头塌陷,不伴关节间隙变窄;股骨头内有分界的硬化带;软骨下骨有透X线带(新月征,软骨下骨折)。
3、核素扫描示股骨头内热区中有冷区。
4、股骨头MRI的T1加权相呈带状低信号(带状类型)或T2加权相有双线征。
5、骨活检显示骨小梁的骨细胞空陷窝多于50%,且累及邻近多根骨小梁,有骨髓坏死。
二、次要标准1、X线片示股骨头塌陷伴关节间隙变窄,股骨头内有囊性变或斑点状硬化,股骨头外上部变扁。
2、核素骨扫描示冷区或热区。
3、MRI示等质或异质低信号强度而无T1相的带状类型。
符合两条或两条以上主要标准可确诊。
符合一条主要标准,或次要标准阳性数≥4(至少包括一种X 线片阳性改变),则可能诊断。
各诊断方法要点可通过询问病史、临床查体、X线摄片、磁共振成像(MRI)、核素扫描、计算机体层成像(CT)等方法对股骨头坏死进行诊断。
一、临床诊断应仔细询问病史,包括髋部外伤、应用皮质类固醇、饮酒或贫血史等。
对临床症状要明确疼痛部位、性质、与负重的关系等。
查体应包括髋关节旋转活动情况。
股骨头坏死早期临床症状并不典型,内旋髋关节引疼痛是最常见的症状。
股骨头塌陷后,可出现髋关节活动范围受限。
体征:局部深压痛,内收肌止点压痛,部分病人轴叩痛可呈阳性。
股骨头坏死如何鉴别诊断

股骨头坏死属于病理演变的过程,经常会因为股骨头长期负重而导致坏死骨小梁,结构出现明显的损伤,如果不能够及时的进行修复与治疗,很容易引起股骨头整体的结构变形,甚至引发关节炎以及功能障碍等问题,必须要加强对股骨头进行早期的诊断与治疗,只有提高鉴别的效果,才能够保证患者能够及时的得到救治。
4.股骨头坏死的预后处理
在股骨头坏死以及髋关节进行预后处理时是应该判断是否引起功能性障碍,并且判断病理的结果,如果能够消除股骨头坏死病变,并且停止进展,则可以进行逆转,通常情况下股骨头没有塌陷变形或者变形轻微的情况,能够保证病变得到快速修复,而且股骨头坏死还可以治愈,保持整个髋关节的功能,如果长久反复的疼痛或者负重行走时,则必须要利用人工髋关节进行置换。根据股骨头坏死的病因能够明确,要想及时有效的预防股骨头坏死疾病,最主要的就是避免过度饮酒,同时要尽可能的避免糖皮质激素的使用,在股骨头颈骨折内固定手术时,必须要进行解剖复位。
1.股骨头坏死产生的主要病因
股骨头坏死产生的原因有两方面,第一方面是因为在股骨颈部位,骨折之后没有得到充足的愈合,导致股骨头的负重骨小梁自身的承受能力受到影响。如果患者长时间负重行走,很容易导致骨折愈合处坏死。而另一种则是因为骨组织自身发生病变,例如通过长期酗酒,或者是使用糖皮质,很容易导致骨坏死,而且也无法促进骨组织的再生修复能力,少年儿童也会在成长发育的过程中引发股骨头坏死,又被称之为扁平髋。股骨头坏死尽管是属于一种组织病变,但是在早期能够及时的进行治疗,而且还能够进行治愈,如果没有及时有效的进行治疗,还可以通过利用人工髋关节置换的方式来治疗股骨头坏死的问题,依然可以帮助患者恢复步行能力,患者在患有股骨头坏死的疾病时使内心不能够感到恐慌,必须要积极配合治疗,只有这样才能够确保患者早日康复。
股骨头坏死的临床表现

股骨头坏死的临床表现由于股骨头坏死的骨组织脆弱,加之髋关节需要负重,日久就会发生股骨头塌陷,影响全部髋关节;各期症状表现如下:早期症状有:腰痛,患侧臀部疼痛,患侧腹股沟疼痛,患肢膝关节疼痛,患肢畏寒,活动多时无力,酸痛,易疲劳。
这些症状不能同时出现,有人出现一二个症状或几个症状;很多人常用一些止痛药或封闭等疗法,症状消失,即认为病愈了,造成误诊误治,郴州市骨科医院骨科专家提醒您别使病情发展到中晚期,从而耽误了的最佳治疗时机;中期股骨头坏死:症状非常明显,主要有跛行、行走疼痛、功能发生障碍,拍X片时,会看到骨小梁大部分消失,囊状改变,骨质硬化,股骨头软骨断裂塌陷。
晚期股骨头坏死:患者跛行更加严重,明显感到腿短,行走困难,疼痛,X片会看到股骨头扁平,塌陷,关节间隙狭窄或消失,囊状改变明显,骨质硬化面积较大,股骨头软骨完全断裂,关节面粗糙。
总体说来股骨头坏死的主要症状表现在以下五点:(1)疼痛:疼痛可为间歇性或持续性,行走活动后加重,有时为休息痛。
疼痛多为针刺样、钝痛或酸痛不适等,常向腹股沟区,大腿内侧,臀后侧和膝内侧放射,并有该区麻木感。
(2)关节僵硬与活动受限:患髋关节屈伸不利、下蹲困难、不能久站、行走鸭子步。
早期症状为外展、外旋活动受限明显。
(3)跛行:为进行性短缩性跛行,由于髋痛及股骨头塌陷,或晚期出现髋关节半脱位所致。
早期往往出现间歇性跛行,儿童患者则更为明显。
(4)体征:局部深压痛,内收肌止点压痛,4字实验阳性,托马斯征阳性。
外展,外旋或内旋活动受限,患肢可缩短,肌肉萎缩,甚至有半脱位体征,有事轴向叩击痛阳性;(5)X线表现:骨小梁细疏或中断,股骨头囊肿,硬化,扁平或塌陷,髋臼图像骨赘骨形成,关节间隙变窄;。
股骨头坏死病理变化

股骨头坏死病理变化1. 微血管病变:股骨头内的血供受到损害,微血管血栓形成,血液供应不足。
这可能与血管内皮细胞损伤、血管壁增厚、血液黏稠度增高等因素有关。
2. 骨细胞死亡:血液供应不足导致股骨头内的骨细胞发生坏死,主要是骨小梁内的骨细胞受到影响。
骨细胞死亡后,细胞碎片溶解释放到骨间质中,引起炎症反应。
3. 骨髓水肿:股骨头坏死时,骨髓腔内可能出现水肿,该水肿可能与骨细胞死亡和炎症反应有关。
4. 骨质疏松:在股骨头坏死过程中,骨基质受到破坏,骨小梁稀疏,骨质疏松。
5. 骨坏死后骨再生:在早期坏死区域,骨坏死后可能存在骨再生与修复尝试,出现骨小梁重塑、纤维组织填充等现象。
总的来说,股骨头坏死的病理变化是一个复杂的过程,涉及到血管病变、骨细胞死亡、炎症反应、骨质疏松和骨再生等多个方面。
根据《精神障碍分类及诊断统计手册(DSM-5)》的定义,智力障碍(Intellectual Disability)的诊断标准如下:1. 智商水平:智商(智力商数,IQ)是通过智力测验来衡量的。
智力障碍的主要特征是智商水平的显著低于平均水平。
智商测验通常使用标准分数(Standard Scores)来表示,一般认为智力障碍的智商分数在70以下。
2. 自适应功能:除了智力水平的低下,个体在日常生活活动中的自适应功能(如社交能力、沟通能力、学习能力、自理能力等)也显著受限。
自适应功能评估通常包括一系列结构化的问卷和观察。
3. 起病年龄:智力障碍的起病年龄通常是在儿童期期间,早期起病的情况较为常见。
然而,由于有些智力障碍可能在成年期才被诊断,因此没有年龄限制。
4. 严重程度分级:根据智商水平和自适应功能程度,智力障碍被分为轻度、中度、重度和极重度四个严重程度级别。
需要注意的是,智力障碍的诊断应综合考虑智商水平和自适应能力的评估,并排除其他引起智力低下的可能原因,如脑损伤、遗传疾病等。
此外,智力障碍也可伴随其他精神和发育障碍,如孤独症、注意力缺陷多动障碍等。
股骨头坏死伤残鉴定标准

股骨头坏死伤残鉴定标准股骨头坏死是一种常见的骨骼疾病,主要是由于股骨头血液供应不足,导致骨骼组织死亡而引起的。
这种疾病常常发生在40岁以上的中老年人群中,对于患者的生活和工作都会带来很大的影响,甚至可能导致伤残。
因此,为了保障患者的合法权益,我们需要制定一些股骨头坏死伤残鉴定标准。
一、股骨头坏死的定义股骨头坏死是指股骨头骨质组织发生坏死和缺血坏死的病变,临床表现为髋关节疼痛、活动受限等症状。
股骨头坏死的病因很多,包括外伤、骨折、酗酒、吸烟、糖尿病等因素。
二、股骨头坏死的诊断标准1、症状:患者出现髋关节疼痛、活动受限等症状,持续时间超过3个月。
2、影像学检查:X线、CT、MRI等影像学检查显示股骨头坏死的特征性改变,如股骨头骨质密度减低、骨质破坏、骨小梁消失等。
3、病理检查:通过活组织检查或手术取材检查,能够明确股骨头坏死的病理学改变。
三、股骨头坏死伤残鉴定标准1、股骨头坏死程度分级根据股骨头坏死的程度,可将其分为轻、中、重三级:轻度:股骨头骨质密度减低,但未出现明显骨质破坏。
中度:股骨头骨质密度减低,出现明显骨质破坏,但未涉及骨关节面。
重度:股骨头骨质密度减低,出现明显骨质破坏,涉及骨关节面,导致髋关节功能严重受限。
2、伤残程度评定根据股骨头坏死对患者日常生活和工作的影响,可将其伤残程度分为轻、中、重三级:轻度:患者能够完成大部分日常生活和工作,但需避免重体力劳动和长时间行走。
中度:患者能够完成部分日常生活和工作,但需借助助具,如拐杖、轮椅等。
重度:患者无法完成日常生活和工作,需借助助具或他人帮助。
四、结语股骨头坏死是一种常见的骨骼疾病,对于患者的生活和工作都会带来很大的影响,甚至可能导致伤残。
因此,我们需要制定一些股骨头坏死伤残鉴定标准,以保障患者的合法权益。
通过对股骨头坏死的定义、诊断标准和伤残鉴定标准的详细介绍,相信读者已经对这种疾病有了更深入的了解。
股骨头坏死确诊的金标准
股骨头坏死确诊的金标准
股骨头骨坏死是指骨的活性成分死亡的病理过程,Mont等提出的股骨头坏死诊断标准包括特殊诊断标准和非特殊诊断标准。
一、特殊诊断标准:
1、股骨头出现塌陷;
2、软骨下骨在X线片上可见异常透射;
3、前外侧出现死骨;
4、骨扫描显示存在被活性增加区包围的冷区;
5、MRIT2加权像呈现双环状特征;
6、骨活检样本显示有空虚骨陷窝,且影响邻近的多根骨小梁。
二、非特殊诊断标准:
1、股骨头塌陷同时伴随关节间隙变窄;
2、股骨头内出现斑点状囊性变或骨硬化;
3、同位素扫描显示活性增加;
4、MRI显示骨髓水肿或纤维化;
5、髋关节在活动时疼痛,但X线片显示正常;
6、有饮酒或服用皮质类固醇的历史;
7、非特异性的但异常的骨活检显示骨髓水肿和纤维化。
股骨头坏死的报告模板
股骨头坏死的报告模板一、背景介绍股骨头坏死(Avascular Necrosis of the Femoral Head,简称ANFH)是一种常见的骨髂关节疾病,主要由于股骨头血供不足引起,导致局部缺血坏死。
该疾病多发生在年轻人身上,严重影响患者的生活质量,其早期诊断及早期治疗非常重要。
二、病因分析1. 缺血性因素:如血管闭塞、血栓形成等;2. 骨髂关节损伤:如骨折、关节脱位等;3. 长期应用类固醇激素:激素对骨骼的影响可引发股骨头坏死;4. 酒精滥用:长期酗酒可造成股骨头血管收缩、血小板聚集等。
三、临床表现1. 髋关节疼痛:疼痛常为间歇性,可逐渐加重;2. 步态异常:出现跛行、行走不稳等症状;3. 关节活动受限:继发于关节疼痛,患者日常活动受限;4. 髋关节活动范围减少:由于关节软骨的破坏,患者可出现关节僵硬等症状。
四、诊断方法1. 临床表现:详细询问患者病史并进行体格检查;2. 影像学检查:X线、MRI等影像学检查有助于明确诊断;3. 乙酰盐酸骨显像:对于早期诊断股骨头坏死有一定帮助。
五、治疗方案1. 保守治疗:对早期病例可以采取减轻关节负荷、保护关节等措施;2. 外科手术治疗:包括骨髂关节置换术、关节镜下手术、骨移植等。
六、康复措施1. 生活习惯调整:避免过度疲劳和重载运动;2. 热敷及理疗:通过热敷、按摩等物理治疗减轻疼痛;3. 保守康复治疗:通过理疗师的指导,进行关节活动范围恢复和肌力增强的康复训练;4. 手术后康复:根据手术类型和术后情况制定康复计划,包括早期功能锻炼和康复训练等。
七、预后评估股骨头坏死的预后与病变的程度、患者的年龄、治疗方法等因素有关。
早期诊断、积极治疗和科学康复,可以提高患者康复的成功率。
八、结论股骨头坏死是一种严重影响患者生活质量的疾病,早期诊断及早期治疗非常重要。
合理的治疗方案和科学的康复措施对于股骨头坏死患者的康复至关重要。
通过对该疾病的深入研究,可以为患者提供更好的诊断、治疗和康复指导,以提高患者的生活质量。
股骨头坏死的中医辩证与辨病
股骨头坏死的中医辩证与辨病
……
辩证是根据股骨头坏死病发展到某一阶段和在这一阶段呈现的
临床表现,进行辨证分型与诊断。
辩病是根据病因将股骨头坏死病分为激素性、创伤性、慢性酒精中毒性、先天髋臼发育不良性、强直性脊柱炎等不同病因,再结合X线分期作出明确诊断。
Ⅰ期(早期):此期病程短,正气不虚,或正气偏虚,多是气滞血瘀,实证为主。
Ⅱ期(中期):此期病程较长,多伴有功能障碍,平素活动量减少,体质减弱,以本虚标实,虚实相兼证为主。
Ⅲ期(晚期):此期病程长,一般要1~2年或数年以上,功能障碍明显,有的需扶双拐,活动困难,体质显著减弱,正气不足,肝肾气血均虚兼有血瘀证为主。
早中晚期辩证一般的规律如上所述,由于人的个体差异很大,禀赋又有不同,病因不同。
在临床上可见X线虽属中期,但其人正气不虚,而出现气滞血瘀型证候,或可见X线虽属Ⅰ期,但其人正气虚弱,肝肾不足、肾阳虚等证候。
辨病是根据病因将股骨头坏死病分为激素性、创伤性、慢性酒精中毒性、先天发育不良性、类风湿性等不同。
,再结合作出明确诊断。
在治疗中应辩证与辨病相结合,见其证用其药。
对于X线分期与辩证辨不可硬套,而
应灵活应变,以提高治疗效果。
大腿跟部疼痛是怎么回事?
如对您有帮助,可购买打赏,谢谢大腿跟部疼痛是怎么回事?
导语:在平时很多人出现大腿根部疼痛总是不知道是什么原因引起的,有的时候总是特别的担心,大腿是我们身体中用来行走的部位,但是由于我们平时劳
在平时很多人出现大腿根部疼痛总是不知道是什么原因引起的,有的时候总是特别的担心,大腿是我们身体中用来行走的部位,但是由于我们平时劳累过度或者一些不良的生活习惯总是会导致退步出现一些疾病,那么究竟大腿根部疼痛是怎么回事?下面小编带大家了解一下。
股骨头坏死症,最早出现的症状是髋关节酸、困,有时呈间断性疼痛,这是本病早期的主要症状。
虽然引起髋关节疼痛的原因很多,可股骨头坏死症仅是诸多引起髋关节疼痛的一种,但是又有它自己的特殊性。
从以下几个方面进行自我检查,判断自己是否患有股骨头坏死症
一:髋关节有疼痛感,疼痛有时向腹骨沟或臂后侧,外侧或膝内侧放射。
二:髋关节僵硬、无力、活动受限、抬腿不灵活,盘腿或向外撇腿以及下蹲困难。
三:走起路来患肢不敢负重,即跛行。
四:骨折、脱位或髋关节扭伤或愈合后,又逐渐或突然出现髋部间歇性或持续性疼痛,活动后加重。
五:长期或短期大量使用激素类药物,或经常饮酒者出现髋关节疼痛,多为隐痛,钝痛,常位于腹股沟,活动时明显,休息后减轻。
如果出现了上述情况者,就有可能患有股骨头坏死症。
需立即到医院确诊,争取早日治疗。
我们在身体出现这样的症状时一定要及时的
生活中的小知识分享,对您有帮助可购买打赏。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
股骨头坏死的症状体征表现是什么
股骨头坏死的症状和体征多种多样,病痛出现的时间,发作的程度也不尽相同,但都是以病理演变作为基础。
股骨头坏死最常见的症状就是疼痛,疼痛的部位是髋关节、大腿近侧,可放射至膝部。
一、股骨头坏死的主要症状表现:
疼痛:疼痛可为间歇性或持续性,行走活动后加重,有时为休息痛。
疼痛多为针刺样、钝痛或酸痛不适等,常向腹股沟区,大腿内侧,臀后侧和膝内侧放射,并有该区麻木感。
关节僵硬与活动受限:患髋关节屈伸不利、下蹲困难、不能久站、行走鸭子步。
早期症状为外展、外旋活动受限明显。
跛行:为进行性短缩性跛行,由于髋痛及股骨头塌陷,或晚期出现髋关节半脱位所致。
早期往往出现间歇性跛行,儿童患者则更为明显。
体征:局部深压痛,内收肌止点压痛,4字试验阳性,伽咖s征阳性,A11is 征阳性TKdele叻uq试验阳性。
外展、外旋或内旋活动受限,患肢可缩短,肌肉萎缩,甚至有半脱位体征。
有时轴冲痛阳性。
X线表现:骨纹理细小或中断,股骨头囊肿、硬化、扁平或塌陷。
二、股骨头坏死的分型
根据坏死部位的范围大小和形状分为六类,具体如下:
1. 股骨头全部坏死。
较少见,是指股骨头从关节边缘起全部坏死。
头下型股骨颈骨折常常可以引起全头坏死。
2. 股骨头锥(楔)形坏死。
最多见。
正常股骨头分为中心持重区和内、外无压区。
头中心锥形坏死即为持重区骨坏死。
3. 股骨头顶半月状坏死。
发生率很高,骨坏死发生于股骨头的前上方,死骨呈半月状,髋关节蛙式外展位X线照片显示最为清楚。
4. 股骨头灶性骨坏死。
股骨头灶性骨坏死是最轻的,这一类型一般不发生股骨头塌陷。
5. 股骨头核心性坏死。
6. 非血管性骨坏死。
三、股骨头坏死的分期
骨坏死的发生,演变和结局,有其规律性病理过程,即坏死发生一死骨被吸收一新骨形成。
X线表现不管坏死范围大小,单发或多发,都是这一过程的缩影。
股骨头坏死的X线分期方法很多,但我们一般采用Arlet,Ficat和Hageffard 的5期分法:
Ⅰ期(前放射线期):此期约有50%的患者可出现轻微髋痛,负重时加重。
查体:髋关节活动受限,以内旋活动受限最早出现,强力内旋时髋关节疼痛加重。
X线显示:可为阴性,也可见散在性骨质疏松或骨小梁界限模糊。
Ⅱ期{坏死形成,头变扁前期):临床症状明显,且较I期加重。
X光片显示:股骨头广泛骨质疏松,散在性硬化或囊性变,骨小梁紊乱、中断,部分坏死区,关节间隙正常。
Ⅲ期(移行期):临床症状继续加重。
X光片显示:股骨头轻度变扁,塌陷在2mm以内,关节间隙轻度变窄。
Ⅳ期(塌陷期):临床症状较重。
下肢功能明显受限,疼痛多缓解或消失,患肢肌肉萎缩。
X光片显示:股骨头外轮廓和骨小梁紊乱、中断,有半月征,塌陷大于2mm,有死骨形成,头变扁,关节间隙变窄。
Ⅴ期(骨关节炎期):临床症状类似骨性关节炎表现,疼痛明显,关节活动范围严重受限。
X光片显示:股骨头塌陷,边缘增生,关节间隙融合或消失,髋关节半脱位。
正确的诊断和分期,对决定治疗方法和治疗效果有密切的关系。
早期X线上发现或怀疑有骨坏死,可继续做磁共振(MRI)或CT扫描。
但以上两种检查费用较高,故一般建议患者拍骨盆正位X线片即可,或加拍双侧髓部X线片,屈髋至90°外展位髋关节片。
原文链接:/ggths/2014/0709/181317.html。
