糖尿病并发泌尿系结石感染的常见因素分析及治疗对策
尿道结石治疗方案

尿道结石治疗方案第1篇尿道结石治疗方案一、方案背景尿道结石是泌尿系统常见疾病,其形成原因复杂,与个人生活习惯、遗传因素、地域环境等有关。
治疗方案需结合患者具体病情、体质、年龄等因素,制定个体化、人性化的综合治疗方案,以达到缓解症状、消除结石、预防复发的目的。
二、治疗原则1. 安全性:治疗方案必须保证患者的生命安全,避免治疗过程中出现严重并发症。
2. 有效性:治疗方案需针对患者病情,确保治疗效果,提高结石清除率。
3. 个体化:根据患者年龄、体质、结石类型等,制定个性化的治疗方案。
4. 人性化:关注患者治疗过程中的舒适度,减轻患者痛苦,提高生活质量。
5. 预防性:治疗同时,指导患者改变不良生活习惯,预防结石复发。
三、治疗方案1. 保守治疗(1)药物治疗:根据患者病情,选用抗感染、解痉、止痛、利尿等药物,缓解症状,促进结石排出。
(2)饮食调理:指导患者合理膳食,增加水分摄入,降低结石形成风险。
(3)生活方式调整:鼓励患者进行适量的运动,避免长时间久坐,减少结石复发。
2. 体外冲击波碎石(ESWL)适应症:适用于直径小于2厘米的尿道结石,且无严重尿路梗阻、感染等情况。
操作步骤:在严格无菌条件下,采用体外冲击波碎石机对患者进行治疗。
注意事项:治疗前后需进行血常规、尿常规、泌尿系超声等检查,评估病情及治疗效果。
治疗后密切关注患者症状及并发症,及时处理。
3. 内窥镜碎石取石术适应症:适用于直径大于2厘米的尿道结石,或体外冲击波碎石失败的病例。
操作步骤:在全身麻醉或腰麻下,经尿道插入内窥镜,采用激光、超声波等设备碎石,并将结石取出。
注意事项:术前评估患者心肺功能、凝血功能等,排除手术禁忌症。
术后密切观察患者病情,预防感染、出血等并发症。
4. 开放性手术适应症:适用于尿道结石合并严重尿路梗阻、感染、尿道损伤等情况。
操作步骤:根据患者病情,采用相应的手术方式,如尿道切开取石、尿道修补等。
注意事项:术前进行详细的影像学检查,明确结石部位、大小、数量等。
糖尿病合并尿路感染

临床症状与诊断治疗:糖尿病病人发生泌尿系感染最主要的就是发生无症状细菌尿[11],无症状性菌尿是指在进行培养的清洁中段尿标本中至少有105个菌落/ml,但患者没有明显的症状。严重时可能会发生的感染症状有:膀胱炎(表现为尿频、尿急、尿痛及膀胱区局部不适)、肾盂肾炎。糖尿病合并泌尿系感染的病人其感染症状相对不明显,而且容易被糖尿病本身多尿或其他并发症掩盖而被忽略,因而不易早发现,导致炎症迁移,延误治疗,如无症状菌尿可能最终会导致肾脏功能的损害。
关键字:糖尿病Biblioteka 尿路感染机制:糖尿病患者机体的自我防御能力降低可能是其易发感染的一个重要原因。糖尿病患者机体代谢紊乱,对入侵微生物正常的抵御能力下降,比如白细胞正常的游走、吞噬、调理、趋化、杀菌作用等都降低,从而增加了感染的几率[2]。糖尿病患者糖代谢紊乱,机体对葡萄糖的利用障碍,依靠糖酵解供能的白细胞因而可能发生功能缺陷,中性粒细胞的吞噬、趋化功能受到影响。细胞杀菌能力减弱可能与过氧化氢的减少有关,过氧化氢能增强其杀菌作用,而过氧化氢由糖酵解的产物NADH与氧结合生成,糖尿病患者体内糖酵解的关键酶–磷酸果糖激酶–1活性低,糖酵解减弱。糖代谢的异常使NK细胞功能异常,T淋巴细胞总数减少,辅助T细胞减少,因而T细胞介导的各种反应减少,如:Th1和Th2分泌的各种发挥体液和细胞免疫作用的细胞因子会减少,CD4+/CD8+比值降低,而且糖尿病患者蛋白质代谢出现异常,呈现负氮平衡,蛋白质的分解增多,合成减少,体内重要的免疫球蛋白、补体、酶等重要的免疫应答和正常代谢物质生成减少[3]。高血糖除了为微生物的生长繁殖提供营养物质,使患者体内细菌繁殖加快,易发感染,高血糖的存在也会升高血浆渗透压,不利于白细胞对细菌的各种杀伤作用。
糖尿病并发泌尿系结石感染的常见因素分析及治疗对策

糖尿病并发泌尿系结石感染的常见因素分析及治疗对策
胡建听; 姜志鹏; 古爱军; 冯栋栋; 杨洋; 赵雷佐
【期刊名称】《《国际感染杂志(电子版)》》
【年(卷),期】2018(007)003
【摘要】目的:对糖尿病并发泌尿系结石感染因素及治疗措施进行探讨。
方法:选取本院2017年8月至2018年8月期间收治的186例泌尿系结石感染患者,其中将合并糖尿病的93例患者作为观察组,未合并糖尿病的93例患者作为对照组,对比分析两组感染因素,并给予患者积极治疗。
结果:免疫功能各指标对比,观察组均低于对照组;血糖水平对比,观察组明显高于对照组,两组差异有统计学意义,P<0.05。
结论:对糖尿病患者而言,因其血糖水平较高、免疫力低下,因此发生泌尿系结石感染的可能性较大,对糖尿病并发泌尿系结石感染患者积极治疗,对患者临床症状能有效缓解,值得推广。
【总页数】2页(P25-26)
【作者】胡建听; 姜志鹏; 古爱军; 冯栋栋; 杨洋; 赵雷佐
【作者单位】海阳市人民医院泌尿外科山东海阳 265100; 东营市人民医院泌尿外科山东东营 257000
【正文语种】中文
【相关文献】
1.糖尿病并发感染的常见因素分析及治疗对策 [J], 侯再强
2.糖尿病足的常见因素分析及护理对策 [J], 梁桂珍
3.糖尿病并发泌尿系结石感染的常见因素分析及治疗对策 [J], 付云
4.糖尿病并发泌尿系结石感染的常见因素分析及治疗对策 [J], 胡建听;姜志鹏;古爱军;冯栋栋;杨洋;赵雷佐;
5.糖尿病足常见因素分析及护理对策 [J], 潘君
因版权原因,仅展示原文概要,查看原文内容请购买。
泌尿系结石术前伴感染性休克的因素分析及护理研究进展

泌尿系结石术前伴感染性休克的因素分析及护理研究进展发布时间:2022-07-06T08:18:07.151Z 来源:《护理前沿》2022年10期作者:李胜珍蓝玉洁,唐超,咸虹伊,林贤萍[导读] 所谓的泌尿结石就是在经过尿液的浓缩以及沉淀后所导致块状或者是颗粒状的聚集物产生李胜珍蓝玉洁,唐超,咸虹伊,林贤萍广西医科大学第二附属医院广西南宁530007摘要:所谓的泌尿结石就是在经过尿液的浓缩以及沉淀后所导致块状或者是颗粒状的聚集物产生,作为泌尿外科中较为常见的疾病类型,会发病于尿道输尿管、膀胱以及肾等任意部位,但是临床中主要以输尿管结石以及肾结石较为常见。
结石出现在不同的部位所表现出的症状有着较大差异,其中主要以尿痛、尿频、尿液的颜色浑浊以及腰痛等为临床表现,严重时尿液中可能含有砂石或者是血。
在随现阶段人们日常生活节奏的加快以及饮食习惯出现变化,导致此类疾病的发病率呈现出逐年上升的趋势,并且较常见于南方以及青壮年的男性群体中,患者的年龄大多处于20-40岁。
此病有着较高的复发率,且可能导致尿路梗阻,产生损伤等情况,与此同时感染发生后常常伴随结石,除此之外,此病的相关并发症在临床治疗中较难,因此对于泌尿系结石要有足够的认识以及重视程度。
患者的肾盂在受到结石影响下,使其压力增加,回流的细菌会入侵血液致使感染性休克发生,对肾功能产生严重损害。
依据相关的调查研究显示,泌尿系结石现目前并不能进行根治,对此护理人员在临床治疗中加强护理干预,患者要积极配合护理工作的开展来卧床休养,从而降低相关并发症的发生概率,有效提高日常生活质量。
本文通过对泌尿系结石术前伴随感染性休克的发生因素以及护理干预措施做以详细讨论,现将内容如下报告。
关键词:泌尿系结石;感染性休克;因素分析;护理干预前言:现阶段人们日常生活质量改进以及日常生活习惯出现不规律等,加之随着经济发展中产生的环境污染对于人们带来较多不良影响,致使泌尿系结石成为危害人们生命健康重要的威胁之一。
泌尿系结石的发病机制及相关危险因素分析

泌尿系结石的发病机制及相关危险因素分析泌尿系结石是一种常见的疾病,其发病机制涉及多个因素。
了解泌尿系结石的发病机制以及相关的危险因素对于预防和治疗结石病具有重要意义。
一、发病机制1. 尿液成分异常:泌尿系结石的主要成分包括钙、尿酸、草酸盐、氨基酸、磷酸盐等物质。
当尿液中这些物质的浓度过高、排泄异常或尿液pH偏离正常范围时,易导致结石形成。
2. 钙代谢异常:钙是泌尿系结石中最常见的成分之一。
当体内钙的吸收过多或排泄不足时,可以使尿液中的钙浓度增高,进而促使结石形成。
与此同时,维生素D摄入过多或甲状旁腺功能亢进也会增加钙代谢异常的风险。
3. 尿液浓缩和稀释:尿液的浓缩和稀释对结石发生起着重要作用。
尿液浓缩可以增加尿液中溶质的浓度,促使结石形成。
而尿液过度稀释则可能导致结晶物质溶解不完全,增加结石形成的风险。
4. pH值异常:尿液的酸碱度(pH值)异常也是泌尿系结石的重要因素。
尿液过酸或过碱都会使结石的形成风险增加。
例如,尿液过碱可使尿酸结石易于形成,尿液过酸则有利于草酸盐结石的形成。
二、危险因素分析1. 饮食习惯:高盐、高糖、高蛋白质饮食会增加尿液中钙、尿酸、草酸盐等物质的含量,进而增加结石形成的风险。
此外,摄入过多的维生素D、咖啡因和草酸食物也与结石形成有关。
2. 缺水和尿液浓缩:尿液过少或过于浓缩会增加结石形成的风险。
饮水不足会导致尿液浓缩,增加结石形成的几率。
此外,缺乏适量的尿液排出也可能使结石在尿路中滞留,促进结石的形成。
3. 生活习惯:长期久坐、缺乏运动容易导致尿液滞留,增加结石的形成。
此外,烟草和酒精也会使泌尿系统代谢产物的排泄受阻,液体超饱和促进结石的形成。
4. 疾病和药物:有一些疾病和药物也与结石形成相关。
例如,高血压、糖尿病、代谢性综合征等疾病会增加结石形成的风险。
某些药物如利尿剂、镁制剂等也可能增加尿液中结石成分的浓度。
5. 遗传因素:有研究发现,结石病可能与遗传有关,家族中有结石病史的人患结石的风险较高。
泌尿系结石 --并发感染性休克原因及防治进展

Hale Waihona Puke 常见尿石 物理特性尿石名 称
外形
表面
草酸钙
圆或卵 圆形
粗糙
磷酸盐
不定形 或鹿角 形
颗粒状
碳酸盐 成块
光滑或 稍粗糙
尿酸盐
圆或卵 圆形
光滑或 粗糙
胱氨酸 不定 光滑
黄嘌呤
圆或卵 圆形
光滑
颜色 深褐
微黄
灰白 黄至褐 淡黄 棕黄
硬度 坚硬
较硬
脆 坚实 较脆 坚实
X线显影 度 (+ + +)
初始液体复苏尽早进行
前6小时液体复苏目标:
中心静脉压8-12mmHg 动脉平均压≥65mmHg 尿量≥ 0.5 mL • kg-1 • hr -1 中心静脉或混合静脉血氧饱和度≥70%或65%
1、 晶体作为休克的首选复苏液体 胶体和晶体补液治疗同样有效,对病死率无影响,但胶体价 格昂贵
2、不建议使用羟已基淀粉作为休克液体复苏
国内外报道感染性休克的病死率达 20%~63%,一旦发生病 情凶险、发展迅速、持续时问长.
临床感染中较为危重的情况之一。
潜在并发症
脓毒血症 (感染性)
术后6小时
输尿管损伤
术前未控制的尿路感染 感染性结石
术中液体灌注压力过高 手术时间过长
细菌及毒素 释放入血
PCNL 并发感染性休克是多种因素共同作用的结果,一般不存在单 一的决定性因素。
• 尽早开始静脉抗生素治疗 • 及早使用敏感抗生素是改善休克预后的关键 • 每延迟1h使用抗菌药物,患者存活率降低7.6%
推荐初使经验性抗感染治疗方案采用覆盖所有可能的致病菌 一旦明确有明确病原学依据,应考虑降阶梯治疗策略 建议使用低水平的降钙素原作为脓毒症停用抗菌药物的辅助指标 脓毒血症患者抗菌药物使用时间7-10d
2型糖尿病并发泌尿系感染相关因素分析
染发 病 率较 高 , 采 取 针 对 性 的 预 防 措 施 。 应
【 关键词】 2 型糖尿病; 尿路感染; 相关因素
中外 医学研究
21 0 2年 3月 第 1 0卷
第 7期 ( 总第 1 9期 ) 5
曩≯ 曩≯参季 ≯ 季争 ≯雩鲁委 曩 譬 管毒多 誊爹 誊 旁碧 誊 霉≯∥曩≯ 。 ≯ √--0雾 l 拿 。 ,l 誊
2型糖尿病并发泌尿 系感染相关 因素分 析
周 曙 光
南 京 市 江 宁 区 东山街 道 卫 生服 务 中心 ( 苏 南 京 2 10 ) 江 110
本研究 的结果说 明,2 M患者泌 尿系感染 的危险 因素主要 TD 有 : 1 性别 : () 由于女性泌尿系统解 剖特点 特殊 , 染发生 率明显 感
高于男性 。( ) 2 年龄 : 糖尿 病患者 医 院感染 率与 年龄密 切相 关 , 随年龄增 长, 膀胱功能衰退 , 残余尿量增多 , 因各器官组 织功能 且
输 尿 管镜 钬激 光 术治 疗 输 尿 管 结 石合 并 息 肉的 临 床 分 析
韦强华 广 西桂 东人 民 医院 ( 西 梧 州 5 3 1 ) 广 I 4 0 1
【 摘要 】 目的: 讨输尿管镜钬激 光术治疗输尿 管结石合并 息肉的 方法及临床疗 效。方法 : 探 回顾性 分析 4 例 采 用硬性 榆尿管镜 3
2 结 果
21 T D . 2 M泌尿系感染发生率
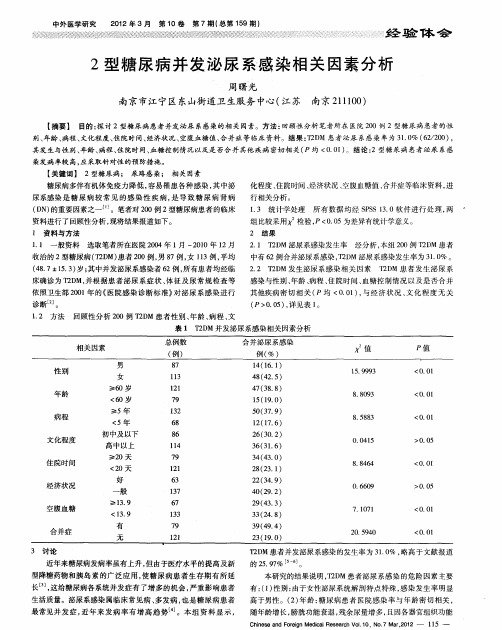
经分析 , 本组 2 0例 T D 0 2 M患者
收治 的 2型糖尿病 ( 2 M) T D 患者 2 0例, 8 , 13例 , 0 男 7例 女 1 平均 (8 7±1. ) ; 中并发泌尿系感染者 6 , 有患者均经 临 4. 53 岁 其 2例 所 床确诊为 T D 并根 据患者 泌尿 系症状 、 2 M, 体征及 尿 常规检 查 等 依照卫生部 2 0 年 的《 01 医院感 染诊 断标 准》 泌尿 系感染 进行 对
泌尿系结石病因与预防 ppt课件

八、临床意义:
尿检查不仅可测出患者的结石类型;对制定的治疗 方案、病程观察、防止复发和预后判断等也有帮助: 还对了解结石构成、分布、流行病的调查和防治研 究具有重要的意义。
九、饮食禁忌
患有本病的患者饮食中应禁食含胆固醇高的动物肝 脏、肾脏、脑、海虾、蛤蟹等。 少食含草酸、钙 高的食品,如菠菜、油菜、海带、核桃甜菜、巧克 力、代乳粉、芝麻酱、腌带鱼等。 最好不要喝酒、 浓茶、浓咖啡。
四、常见原因
原因不明、机制不清的尿结石称为原发性尿石。 代谢性尿石,这类结最为多见,是由于体内或肾泌 尿系结石内代谢紊乱而引起,如甲状腺功能亢进、 特发性尿钙症引起尿钙增高、痛风的尿酸排泄增加、 肾小管酸中毒时磷酸盐大量增加等。基形成的结石 多为尿酸盐、碳酸益、胱氨酸黄嘌呤结石。
继发性或感染性结石。主要为泌尿系统的细菌感染, 特别是能分解尿素的细菌和变形杆菌可将尿素分解为 游离氨使尿液碱化,促使磷酸盐、碳酸盐以菌团或脓 块为核心而形成结石。 此外结石的形成与种族(黑人 发病少)、遗传(胱氨酸石遗传趋势)、性别、年龄、 地理环境、饮食习惯、营养状况以及尿路本身疾患如 尿路狭窄、前列腺增生等均有关系。
体力好的时候还可以原地跳跃,同样有利于预防泌尿 系结石复发。饮食预防泌尿系结石是泌尿系统的常见 病,包括肾结石、输尿管结石、尿道结石和膀胱结石。 肾结石是由草酸钙组成的化学物质,可引起肾绞痛。 建议采用减少饮食中钙摄入量的方法来预防肾结石的 复发。 根据结石的成分调节饮食结构,决定预防结 石的饮食。 尿酸结石应采用低嘌呤饮食,膀胱酸结 石应采用低蛋氨酸饮食。
碳酸盐:成块光滑或稍粗糙灰白脆; 尿酸盐:圆或卵圆形光滑或粗糙黄至褐坚实;
胱氨酸:不走光滑淡黄较脆;
黄嘌呤: 圆或卵圆形光滑棕黄坚实; 结石的化学的成分分析有助于确定结石主要化学杨成 分,以便根据结石的类型制定治疗方案。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
糖尿病并发泌尿系结石感染的常见因素分析及治疗对策
作者:付云
来源:《糖尿病新世界》2019年第04期
[摘要] 目的研究糖尿病并发泌尿系结石感染的常见因素以及针对其的治疗对策。
方法选取2017年5月—2018年5月在该院确诊为泌尿系结石感染的患者200例,其中100例患者患有糖尿病,100例患者未患有糖尿病,将未患有糖尿病的患者设为对照组,将患有糖尿病的患者设为研究组。
对比两组患者的免疫功能、血糖水平、性别比例、年龄分布分析导致糖尿病并发泌尿系结石感染的因素,并通过有效的治疗措施对患者进行积极的治疗。
结果对照组患者的免疫功能显著高于研究组患者(P50岁的有84例(74%)(P男性,老年患病几率>青年。
有效的治疗措施可改善糖尿病并发泌尿系结石感染患者的临床症状,因此,值得推广。
[关键词] 糖尿病;泌尿系结石感染;并发疾病;因素分析;治疗对策
[中图分类号] R587.1;;;;;;;;; [文献标识码] A;;;;;;;;; [文章编号] 1672-4062(2019)02(b)-0016-02
随着我国居民生活质量的提高,一些不良生活习惯在人们日常生活中出现的概率越来越高,导致我国糖尿病患者的人数逐年增多,并且患病数仍有明显的增高趋势。
糖尿病的临床表现为高血糖、多尿、消瘦等。
糖尿病患者会出现许多并发疾病,如:神经及血管系统病变、泌尿系感染等,其中泌尿系感染较为多见。
而泌尿系结石感染是泌尿系统常见的一种感染类型,近年来在我国有着较高的发病率。
其会导致患者出现下腹疼痛、尿路梗阻、尿路感染等不良症
状[1],对患者的身体健康及正常生活造成较明显的消极影响。
在这样的背景下,通过临床研究分析糖尿病并发泌尿系结石感染的因素及治疗方法,有着积极的临床意义。
该研究选取2017年5月—2018年5月200例泌尿系结石感染患者,研究糖尿病并发泌尿系结石感染的常见因素以及针对其的治疗对策,现报道如下。
1; 资料与方法
1.1; 一般资料
该次研究中,选取了在该院确诊为泌尿系结石感染的患者200例,其中100例患者患有糖尿病,100例患者未患有糖尿病,将未患有糖尿病的患者设为对照组,将患有糖尿病的患者设为研究组。
对照组中,男性患者25例,女性患者75例,年龄25~78岁,平均年龄
(63.11±1.21)岁,观察组中,男性患者10例,女性患者90例,年龄26~77岁,平均年齡(70.51±1.12)岁。
因为此次患者的性别及年龄亦是分析因素,因此,不对该两项一般资料进行统计学分析。
所选取的患者本人及其家属对此次研究的目的、方法、内容等均知情,同意此次研究并签署了研究知情且同意书。
糖尿病诊断标准:患者空腹情况下血糖水平≥7 mmol/L,餐后血糖水平≥11.1 mmol/L。
泌尿系结石诊断标准:通过超声检查,可见患者泌尿系统有直径≥0.3 cm的结石存在。
纳入及排除标准:①对照组患者均符合泌尿系结石诊断标准,观察组患者均符合糖尿病诊断标准及泌尿系诊断标准;②排除患有器官功能衰竭、认知障碍以及严重精神疾病的患者;③排除在研究前3 d内服用了激素类治疗药物的患者[2]。
1.2; 方法
1.2.1; 相关因素分析方法; 在患者治疗前的空腹情况下,抽取患者静脉血液,检测其血糖水平、免疫细胞比例,回顾性分析患者的年龄、性别比例等情况。
1.2.2; 治疗对策; 根据对相关因素的分析结果,针对性的对患者进行有效的治疗及护理。
①泌尿系结石治疗:对于泌尿系结石的治疗,利用输尿管镜腔内碎石取石术进行,亦可通过采用微通道经皮肾镜碎石取石术进行治疗。
除此之外,给予患者一定的抗菌治疗,如:左氧氟沙星、哌拉西林舒巴坦等。
同时注意抗菌药物不能对患者的血糖水平产生影响。
②糖尿病治疗:通过健康教育联合药物进行疾病控制。
1.3; 观察指标
对比两组患者的免疫功能、血糖水平、性别比例、年龄分布分析导致糖尿病并发泌尿系结石感染的因素。
1.4; 统计方法
该次研究中的数据均采用SPSS 19.0统计学软件进行分析处理,计数资料(碎石成功率、结石清除率、性别比例、年龄分布)以例数和百分率表示,以χ2检验,将均数±标准差
(x±s)作为计量资料(免疫功能、血糖水平、餐前餐后血糖水平)等的表示方法,以t检验。
P
2; 结果
2.1; 患者免疫功能及治疗前空腹血糖水平对比
对照组患者的免疫功能显著高于研究组患者,差异有统计学意义(P
2.2; 患者性别比例及年龄分布情况
对照组患者中,男女比例为1:3,研究组患者中,男女比例为1:9,差异有统计学意义(P50岁的有61例(31%),观察组中,患者年龄≥50岁的有84例(74%),差异有统计学意义(P
3; 讨论
泌尿系感染性结石是指能分解尿素的细菌感染所形成的六水磷酸镁铵、磷酸钙和铵的尿酸盐结石[3]。
糖尿病患者的糖代谢功能存在障碍,因此免疫球蛋白的水平较正常人低,体内淋巴细胞的水平以及白细胞的正常功能亦会受到影响,因此糖尿病患者的免疫功能较弱,导致其泌尿系统受到细菌感染的几率加大[4];其外,高血糖会影响患者的血浆渗透压,进而影响吞噬细胞的正常功能,高血糖、高尿糖的环境也十分适合细菌的增长[5]。
因此,免疫力降低、血糖水平过高导致细菌的增长是糖尿病患者并发泌尿系结石感染的最主要原因。
相比于男性,女性糖尿病患者感染泌尿系结石的概率更大,因为女性的尿道无论是宽度、长度都较男性小,性生活中尿道受到压迫,分娩时输尿管也会受到一定程度的压迫,导致细菌在患者泌尿系统内增长繁殖,进而导致泌尿系结石的产生;此外,年龄较大的糖尿病患者更易并发泌尿系结石感染,因为其免疫力随着年龄的增长有所降低,并且老年糖尿病患者多数还患有其他疾病,进一步导致其机体机能的降低[6]。
对于糖尿病并发泌尿系结石感染的治疗,由于该种结石的形成是由于细菌感染所致,因此除了碎石取石治疗外,还应给予患者一定的抗菌治疗,要注意抗菌药物不能对患者的血糖水平产生影响。
但是随着治疗的深入,患者体内细菌极有可能出现耐药性,因此要在治疗一段时间后对患者体内的病原菌进行耐药性分析,若治疗药物已无法满足患者身体的抗菌需求,应适当
加大药量或更换药物。
而糖尿病目前临床上并无根治方法,因此主要通过一定的手段帮助患者进行疾病控制,如健康教育、自我血糖监测、降血糖药物、运动及饮食干预等[7]。
综上所述,患有糖尿病的患者,其免疫功能较低、血糖水平較高,导致其对细菌的抵抗能力下降,因此其并发泌尿系结石感染的几率较大,并且,女性患病几率>男性,老年患病几率>青年。
有效的治疗措施可改善糖尿病并发泌尿系结石感染患者的临床症状,因此,值得推广。
[参考文献]
[1]; 侯再强. 糖尿病并发感染的常见因素分析及治疗对策[J]. 现代诊断与治疗, 2016, 27(7):1256-1257.
[2]; 王亚平,李文红. 糖尿病合并脓毒症休克的危险因素分析及相关防治对策[J].世界最新医学信息文摘,2018,11(4):32-35.
[3]; 杨英,郭天蓉,安永东,等. 糖尿病合并泌尿系感染的临床分析[J]. 中外女性健康研究, 2015(13):2065-2066.
[4]; 王斐,全会标,陈开宁,等. 2型糖尿病并发多重耐药菌泌尿系感染75例临床分析[J]. 山东医药,2015,21(46):52-53.
[5]; 董玉梅,靳桂明.糖尿病并发泌尿系统感染特点与治疗[J]. 医药导报, 2016, 35(6):555-558.
[6]; 王维波,邓昂,徐明. 一例糖尿病合并泌尿系感染患者的用药分析与药学监护[J].实用药物与临床, 2015,18(3):323-325.
[7]; 王小瑞. 糖尿病合并泌尿系感染患者临床特征及病原菌药敏试验分析[J].国际泌尿系统杂志,2015,23(4):213-215.。
