简析后颅窝占位病变
枕骨大孔疝(专业知识值得参考借鉴)

枕骨大孔疝(专业知识值得参考借鉴)一概述枕骨大孔疝(transforamenmagnaherniation)是后颅窝占位性病变或严重的幕上占位性病变晚期,使小脑扁桃体通过枕骨大孔后缘疝入椎管,致使延髓与上颈髓受压所引起的继发性脑损害。
二病因1.多见于颅窝占位性病变(如小脑或脑干血肿、肿瘤等占位性病变)直接引起幕下颅腔内压力增高,使小脑扁桃体受挤压,向下疝出。
2.幕上病变所致小脑幕切迹疝的中、晚期,幕上压力增高传至小脑幕下,亦可引起枕骨大孔疝。
三分类1.急性枕骨大孔疝。
2.慢性枕骨大孔疝。
四临床表现1.延髓急性枕骨大孔疝以延髓急性损害症状为主,颅神经与颈神经损害症状次之,慢性枕骨大孔疝过程为渐进性。
2.颅内压急性枕骨大孔疝常表现为严重的颅内压增高症状,头痛剧烈,有时呈阵发性加重,恶心、呕吐频繁。
3.生命体征改变出现较早而明显,呼吸、脉搏减慢,血压升高,1/3可见Cushing反应。
4.肌力半数出现颈部活动受限或强迫头位,四肢肌张力减低,肌力减退。
5.意识和瞳孔意识障碍和瞳孔变化发生较晚,可无意识障碍或昏迷仅发生在死亡前数分钟或数小时,一旦出现则很快出现生命中枢衰竭表现,突然呼吸停止、心跳停止。
五检查一般根据此前的神经影像学检查和患者临床表现即可诊断,且不可因盲目检查而错过抢救时机。
因患者病情危重,如确需检查则以CT检查为首选,患者往往难以耐受时间较长的MRI检查。
六诊断1.有后颅窝病变,如小脑或脑干出血或肿瘤等。
2.有上述典型临床表现。
3.CT可见相应部位的脑组织移位、受压可确诊。
七鉴别诊断枕骨大孔疝主要需与小脑幕切迹疝相鉴别,其主要临床特点为呼吸和循环障碍出现较早,瞳孔改变和意识障碍在晚期才出现;影像学检查可发现幕下病变。
八治疗1.原则关键在于预防枕骨大孔疝的形成,一旦出现脑疝表现则强调早期诊断和紧急抢救。
2.内科治疗主要为脱水治疗,可静脉输注甘露醇、速尿、特苏尼或甘油果糖。
3.手术治疗⑴治疗脑积水小脑幕切迹疝者多有梗阻性脑积水,应及时通过脑室穿刺放出脑脊液。
颅内占位性病变
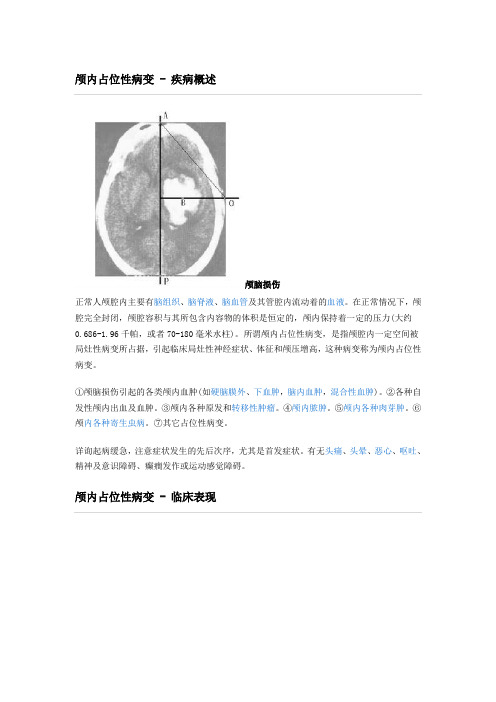
颅内占位性病变 - 疾病概述颅脑损伤正常人颅腔内主要有脑组织、脑脊液、脑血管及其管腔内流动着的血液。
在正常情况下,颅腔完全封闭,颅腔容积与其所包含内容物的体积是恒定的,颅内保持着一定的压力(大约0.686-1.96千帕,或者70-180毫米水柱)。
所谓颅内占位性病变,是指颅腔内一定空间被局灶性病变所占据,引起临床局灶性神经症状、体征和颅压增高,这种病变称为颅内占位性病变。
①颅脑损伤引起的各类颅内血肿(如硬脑膜外、下血肿,脑内血肿,混合性血肿)。
②各种自发性颅内出血及血肿。
③颅内各种原发和转移性肿瘤。
④颅内脓肿。
⑤颅内各种肉芽肿。
⑥颅内各种寄生虫病。
⑦其它占位性病变。
详询起病缓急,注意症状发生的先后次序,尤其是首发症状。
有无头痛、头晕、恶心、呕吐、精神及意识障碍、癫癎发作或运动感觉障碍。
颅内占位性病变 - 临床表现颅内压增高在颅腔内占有一定空间位置的肿块样病变。
如脑肿瘤、脑脓肿和脑血肿。
随着病变体积的增大,颅内压生理调节失代偿,其颅内压力超过正常值(80-180mmH2O),常伴有脑功能障碍。
①头痛。
颅内压增高时其脑膜、重要的血管神经受牵拉引起。
发病初起不典型,重时可逐渐呈持续性,甚至难以忍受。
②呕吐。
是脑干移位和牵拉或肿瘤直接刺激延髓的呕吐中枢,呕吐呈喷射性,不伴有其他消化道症状,常在头痛剧烈时出现,呕吐后头痛稍缓解。
儿童因肿瘤常发生在后颅凹,早期即可出现呕吐,易被误诊为消化道疾病。
③视乳头水肿。
颅内压增高,眼静脉回流受阻,视乳头边界欠清、静脉充血、渗出或出血。
早期视力正常,中晚期因继发性视神经萎缩而视力逐渐减退。
④癫痫发作。
是占位性病变刺激皮层产生的异常放电。
成年人的癫痫发作往往是占位性病变引起。
⑤复视、耳鸣、精神异常。
⑥脑疝。
是颅内压增高的晚期并发症。
手术是唯一可靠的选择手段,可去除病变,缓解颅压高,改善症状,恢复脑功能。
个别病变不能手术切除者可行颅内或颅外减压术,缓解症状,延长寿命。
脱水药物可暂时减轻颅高压,缓解症状。
后颅窝肿瘤CT及磁共振成像诊断价值

后颅窝肿 瘤 C 及磁共振成像诊断价值 T
广 东省农 垦中心 医 ̄(2 0 2 540 ) 王朝文 黄 小茹 潘海锋 谢 磊
本 文回顾性 收集 了 4 2例后颅窝肿瘤患者 , 并结合手术 和 病理证实 的后颅 窝瘤 的影像学 资料与临床有 关资料 , 进行讨
论分析 , 力求提 高对后颅 窝肿瘤诊 断与鉴别诊断 的准确率 。
3 0mg 0 / mL碘 海 醇 注 射 液 。 M I 是 Se n s n 超 导 R 机 i mesE s z e A
肿 , T值 6 1 。蛛 网膜囊肿 1 , 于左后 小脑 , C ~ 2Hu 例 位 与颅 骨
部分相连 , 局部颅 骨变薄 , 呈类 圆形 , 增强扫 描无强化低 密度
胞瘤 4例 ,Ⅱ~ Ⅲ级 星形 细胞瘤 5 , 例 少支胶质细胞瘤 1 , 例
均位 于小脑半球 。囊性 星形细胞瘤 一般为 I 星形细胞瘤 , 级 边 缘 尚清 , 强扫 描未 见 明显强 化 , 周 围有轻 度水 肿 , 增 灶 第 四脑 室受 压变形 , 实性一 囊 星形细胞瘤有 4例是 Ⅱ Ⅲ级 星形 细胞 瘤 , 增强扫 描实性肿块有 明显强化 , 围水肿 比较明显 。 周 后颅 窝转移 瘤一般都 有原 发恶性 肿瘤 存在 ,可为单 发或 多
医技杂 志 2 1 年 1 月第 1鲞 勇 0 01 0 8
Ju a oPata M d a Tcn us Ot e 21 , o 1, o 1 or lf r i ei l ehi e, c br 0 1 V 1 8 N .0资 料 与 方 法
号 , 2 示实质部分呈略高信号 ,囊变或坏死区呈明显高信 T WI
号。 增强后实质部分明显强化 , 而囊变或坏死 区不强化 。 髓母 细胞瘤 1 例均位于小脑蚓 部 ,平扫 T WI 后颅窝小脑蚓 部 2 见
颅内占位性疾病护理课件

疾病可能导致患者生活质量的 下降,从而影响其自尊心。
依赖感增强
疾病带来的身体不适和活动受 限可能使患者更加依赖他人。
信息需求
患者及其家属往往对疾病和治 疗方案有强烈的信息需求,以
增加对疾病的了解和安全感。
心理护理方法与技巧
01
02
03
04
倾听与理解
护理人员应耐心倾听患者的感 受和需求,理解其处境,建立
信任关系。
信息提供
向患者及其家属提供关于疾病、 治疗方案和预期效果的信息,
以减少不确定性。
应对技巧指导
教授患者应对恐惧、焦虑和疼 痛的技巧,如深呼吸、放松训
练等。
心理支持
鼓励患者表达自己的感受,提 供积极的心理暗示和情绪支持。
家庭与社会支持
家庭支持 鼓励家属参与患者的护理,提供情感 支持和日常生活的帮助。
社会支持网络
为患者建立社会支持网络,如病友互 助小组、志愿者服务等,增强其社会 归属感。
工作与学习安排
根据患者的身体状况和医生的建议, 协助其合理安排工作和学习的计划。
应对危机干预
对于出现严重心理问题的患者,如抑 郁、自杀倾向等,应进行及时的危机 干预和转诊治疗。
CHAPTER 04
颅内占位性疾病的康复护理
颅内占位性疾病护理课 件
• 颅内占位性疾病的护理要点 • 颅内占位性疾病患者的心理护理 • 颅内占位性疾病的康复护理 • 颅内占位性疾病的预防与保健
CHAPTER 01
颅内占位性疾病概述
定义与分类
定义
颅内占位性疾病是指颅内出现异常物质,占据一定的空间,导致颅内压升高或 压迫脑组织,引起一系列临床症状的疾病。
康复评估与计划
颅底结构的影像解剖及病变分析-+肖慧

颈静脉孔
颈静脉球瘤(glomus jugulare tumor)
多发生于颈静脉球外膜的球样小体 浸润性生长的分叶状实性肿块,血供丰富,内 含丰富的血管网和血窦 常以搏动性耳鸣、听力减退为首发症状 颈静脉孔区不规则软组织肿块,常累及骨室, 可跨颅内外生长 MRI:盐-胡椒征为特征性表现
M,53岁
鼻咽癌侵犯右侧翼腭窝
翼腭窝炎性假瘤
常继发于邻近的眼眶、鼻窦等部位的炎性病变, 为原因不明的非特异性炎症 CT:翼腭窝脂肪低密度被软组织影取代,边界 不清,周围骨质表现为增生或硬化
MRI:脂肪高信号被低或等信号取代,T2WI明显 低信号为典型表现,增强后明显强化
M
49 岁
海绵窦(cavernous sinus)
前界是颞骨岩部和枕骨斜坡 后界是枕骨和颞骨乳突部 包括枕骨大孔、舌下神经管和颈静脉孔等重要 孔道
颈静脉孔(jugular foramen)
位于前外侧颞骨岩部与后内侧枕骨之间 颞骨岩部的颈静脉嵴将其分为前内方较小的神经 部和后外侧较大的血管部 神经部通过结构:舌咽神经及鼓室支(Jacobsen 神经)、岩下窦 血管部通过结构:迷走神经及听支(Arnold神 经)、副神经和颈内静脉
F,26Y. Left trigeminal neuralgia.
MRTA的局限性
三叉神经根及面听神经邻近的小血管袢环绕神 经走行,MRTA成像时可造成假阳性 少数三叉神经痛及面肌痉挛患者是由于静脉压 迫所致,MRTA成像对静脉通常不显示,可以出现 假阴性 MRTA 在判断是否有神经血管接触关系上存在 着一定的主观因素
手术讲解模板:后颅窝开颅术

手术资料:后颅窝开颅术
注意事项:
2.颅后窝开颅过程中易出血的部位是 枕下肌肉,枕骨中线旁导血管和乳突后导 血管,枕骨大孔和寰椎间的枕下静脉丛。 为减少出血,取枕下中线切口时,严格沿 正中项韧带切开,尽量避免切开肌肉。若 取中线旁切口、钩形或倒钩形切口,切断 肌肉时可用电刀或用电凝止血;导血管处 软组织应剥离干净,以骨蜡
手术资料:后颅窝开颅术
手术步骤:
形及倒钩形切口 以及乳突后的切口,适用于一侧颅后窝病 变。两侧的弓形切口损伤大,目前已很少 应用。
手术资料:后颅窝开颅术
手术步骤:
选好体位后,以龙胆紫或亚甲蓝划出切口 线。常规消毒,消毒范围应上至额顶,下 达双肩,两侧达耳前及颈侧部。铺盖单巾 并用切口膜粘贴或缝合固定于皮肤上,防 止术中滑动。沿切口线以0.25%~0.5%普 鲁卡因(加肾上腺素)浸润各层组织,在 切口线两侧分点以长针头刺至枕骨或近第 1、2颈椎椎板,每处
术后处理:
术后24~48h一般不予饮食,以免呕吐。 频繁呕吐可增加颅压,为术后一大禁忌, 对颅后窝手术者尤为紧要。吞咽障碍病人, 食物易误吸入气管,引起窒息或吸入性肺 炎,必须在完全清醒后,试行少量进食, 证明无问题时方可进食。昏迷或吞咽障碍 短时间不能恢复者,肠鸣音恢复后可置胃 管鼻饲。
手术资料:后颅窝开颅术
手术资料:后颅窝开颅术
注意事项: 填塞止血;枕下静脉丛出血可用电凝控制 或用明胶海绵压迫止血。
手术资料:后颅窝开颅术
注意事项:
椎动脉由寰椎上关节块后方入颅。剥离及 咬除枕骨大孔后缘和寰椎后弓时不可过宽, 每侧限于1~1.5cm范围内,以免损伤椎动 脉。
手术资料:后颅窝开颅术
注意事项:
硬脑膜切开时,枕窦及环窦有时出血较多, 可用银夹夹闭,或用缝合或电灼止血。硬 脑膜表面出血尽量少用电灼,以免硬脑膜 皱缩,缝合困难。
颅内占位
术后并发症的护理:
1)出血(颅内压增高)是脑手术后最危险的并 发症。多发生在术后24~48小时内。 2)脑脊液漏:注意伤口、鼻等有无脑脊液漏。 3)尿崩症 4)便秘
END
症状体征
三、小脑: 小脑半球:患侧肢体共济失调,如指鼻及跟膝胫
试验不稳 准,快复轮替运动不能、辨距不良、回 缩现象、构音困难、眼球震颤、肌张力减低,深 反射迟钝或消失,步态不稳、向患侧跌倒等。 小脑蚓部:躯干共济失调为主,步态蹒跚,左右 摇晃,站立不稳。 小脑桥脑角:眩晕、患侧耳鸣、耳聋、面部感觉 障碍、周围性面瘫、眼震及小脑性共济失调,可 出现声音嘶哑、吞咽困难,对侧锥体束征等。
>200mm 水柱为颅内压增高
颅内压增高的病理生理
颅内容积的组成:
脑组织
脑脊液
血液
颅内占位性病变 - 临床表现 :
头痛 呕吐 视乳头水肿 癫痫发作 、脑疝 复视、耳鸣、精神异常
分类
脑内、脑外 幕上和幕下 颅内肿瘤,包括原发性和转移性肿瘤 颅内肿瘤,包括外伤性血肿(硬膜外血肿、硬膜下血
手术后护理
颅内肿瘤在术后常出现一些并 发症和不良反应,会直接导致手术 的效果,因此术后的护理是非常重 要的,我们建议患者家属需要注意 以下护理,让患者防止不必要的感 染和并发症。
术后护理
一、一般护理
1、体位:全麻未醒病人,取侧卧位 ;意识清醒, 血压平稳取头高足低位;幕上开颅术后取健侧卧 位;体积较大肿瘤切除术后取24小时内术区应保 持高位。 2、营养及输液:维持营养给予足够的肉类蛋白质; 颅脑手术后均有脑水肿反应,应适当控制输液量, 每日以1500—2000ml。
上皮样囊肿
(二) 继发性肿瘤 1. 转移瘤:肺癌 ,乳腺癌等。 2. 邻近侵入:鼻咽癌,眼眶肿瘤等。
pfr指标

PFR指标简介PFR指标(Posterior Fossa Ratio)是一种用于评估颅内病变的指标,特别用于评估小儿颅内病变。
它通过测量颅内后颅窝区域的大小与全颅内区域的比例来判断颅内病变的严重程度。
PFR指标可以帮助医生准确诊断和评估颅内病变,指导治疗方案的选择。
原理颅内病变常常导致颅内压力的改变,从而引起颅内结构的变化。
其中,后颅窝区域是颅内病变最常见的部位之一。
PFR指标通过测量后颅窝区域的大小与全颅内区域的比例,反映了颅内病变对颅内结构的影响程度。
PFR指标的计算公式为:PFR = 后颅窝区域面积 / 全颅内区域面积其中,后颅窝区域面积是指后颅窝区域的实际面积,全颅内区域面积是指整个颅内区域的实际面积。
PFR指标的值越大,说明后颅窝区域所占比例越高,颅内病变的严重程度也越高。
应用PFR指标主要应用于小儿颅内病变的诊断和评估。
小儿颅内病变包括先天性异常、肿瘤、感染等多种情况。
通过测量PFR指标,医生可以判断颅内病变的严重程度,评估病情的进展和预后,指导治疗方案的选择。
PFR指标的应用主要分为以下几个方面:1. 诊断PFR指标可以帮助医生快速准确地诊断颅内病变。
通过测量PFR指标,医生可以判断后颅窝区域的大小,从而判断是否存在颅内病变。
如果PFR指标较高,说明后颅窝区域所占比例较大,可能存在颅内病变。
2. 评估病情PFR指标可以帮助医生评估颅内病变的严重程度。
通过比较不同时间点的PFR指标,医生可以判断颅内病变的进展情况。
如果PFR指标逐渐增大,说明后颅窝区域所占比例逐渐增大,颅内病变可能进展较快。
3. 预测预后PFR指标可以帮助医生预测颅内病变的预后。
通过测量PFR指标,医生可以判断颅内病变对颅内结构的影响程度。
如果PFR指标较高,说明后颅窝区域所占比例较大,颅内病变可能对颅内结构造成较大影响,预后可能较差。
4. 指导治疗PFR指标可以帮助医生选择合适的治疗方案。
通过测量PFR指标,医生可以判断颅内病变的严重程度,从而选择适当的治疗方案。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
天津老年时报/2005年/9月/26日/第002版
颐寿
简析后颅窝占位病变
田更戌
后颅窝包括后颅窝骨、脑膜、小脑、脑干及后组颅神经等。
这些结构占整个颅脑的比例较小,占位病变发生率也较少。
发生病变后有共同的表现如头疼、眼颤、共济失调等,不同病也各有其特征,值得注意。
胶质细胞瘤:生长在小脑实质内,有良性恶性之分。
其中星形细胞瘤中年多见,髓细胞瘤、室管膜瘤青年及小孩多见。
小脑也会发生转移瘤。
一般比较早出现头疼、呕吐、视力下降、眼颤、共济失调等。
第四脑室内肿瘤如胆脂瘤、室管膜瘤、脉络丛乳头状瘤等。
常头晕、头疼、呕吐明显,活动多时加重。
脑干肿瘤发病几率少。
有见胶质细胞瘤等。
患者表现病变同侧有颅神经病征如面瘫、动眼神经麻痹等,病变对侧有肢体不同程度瘫。
颅神经肿瘤常见听神经瘤,首发症状为耳鸣,逐渐发展成耳聋。
当肿瘤长大影响面神经后会有面瘫。
再加重会有共济失调等。
如肿瘤生长在其他神经,会引起其他神经相应病征如吞咽困难等。
颅骨肿瘤有颅骨骨瘤,也可见颅骨转移瘤。
颅骨会有增生、破坏。
脑血管疾病小脑、脑干会发生脑出血和脑梗塞,也有的发生脑血管畸形,个别椎基底动脉有动脉瘤。
这些疾病常突发,病情较重。
不少病人有脑动脉硬化、高血压等病史,有情绪激惹或过累等诱因。
脑囊虫病可发生在脑实质、第四脑室或脑膜等。
这些患者多有吃猪囊虫肉或带有猪绦虫卵的蔬菜病史。
临床表现会有头疼等,常有皮下囊虫结节。
做血或脑脊液猪囊虫补体结合实验会利于诊断。
小脑脓肿常有身体其他部位感染史,尤其慢性中耳乳突炎反复急性发作者更警惕脑脓肿发生。
根据患者具体临床表现以及必要的头CT和核磁共振检查会得到明确诊断。
早期诊断治疗会有好或较好结果。
第1页共1页。
