紧密型县域医共体评判标准
关于对xxx年度紧密型县域医共体建设工作进行考评的考评细则

35
运营管理(50分)
.制定医共体章程,明确医共体牵头医疗机构和成员单位权责关系(5分);
2.健全牵头医疗机构与各成员单位共同参与、定期协商的议事决策制度(5分);3.成立集团“一办六部”红头文件、场所设置、工作制度等(5分);4.医共体考核及内部激励机制,查看2022年度集团内部医共体建设考核及结果运用(5分)。
附件2.1:xxx医疗集团总医院2022年度考核评价指标I
被考核单位:考核时间:年月日
评判维度
评判标准
考核内容
考核方法
分值
责任部门
得分
总分
责任共同体(100分)
党建引领(50分)
1.是否参照中组部、国家卫健委党组《公立医院党委会会议和院长办公会议议事规则示范文本》,制定《医共体党委会会议和总院长办公会议议事规则》,细化明确党委会和院长办公会议的议事决策范围、事项、程序等(5分);2.医共体党委是否对医共体建设发展、“三重一大”等重要事项进行决策(10分)。
30
管理共同体(100分)
统一人员管理
(20分)
.探索建立县招乡用、乡聘村用、轮岗派驻等人才引进、使用、管理机制(10分);2.日常工作指导、业务培训、等额对调等落实执行情况;定期安排基层医疗机构医务人员到上级医院轮流进修、学习。(10分)。
.查阅医共体(集团)各成员单位人员统一管理相关制度文件资料、人员正式移交记录及移交人员花名册。2.现场查看医共体(集团、总医院)人事部门统一人事管理日常工作场景及常态化工作痕迹。3.查看人才下沉帮扶方案,查看人才技术培训记录,业务科室管理记录。
10
医政股
医疗质量安全18项核心制度。有18项医疗质量安全核心制度;组织职工每月定期开展业务学习培训;建立交接班记录本、会诊记录登记本、危重记录病例
紧密型县域医疗卫生共同体建设评判标准和监测指标体系

紧密型县域医疗卫生共同体建设评判标准和监测指标体系紧密型县域医疗卫生共同体建设是指在县域范围内医疗卫生资源整合,实现医疗资源的优化配置和协同发展,提高基层医疗机构的服务能力,以解决基层医疗卫生服务能力不足的问题。
为评判紧密型县域医疗卫生共同体建设的成效和监测其发展状况,需要建立科学合理的评判标准和监测指标体系。
评判标准:1. 医疗机构覆盖率:统计县域内各类医疗机构的数量和分布情况,评估医疗机构的覆盖面和布局是否合理,是否能满足人民群众的基本医疗需求。
2. 医疗资源配置均衡性:衡量医疗资源分配的公平性和合理性,评估各类医疗机构的设施设备、人力资源以及医疗服务能力的配置是否均衡,能否满足不同人群的就医需求。
3. 医疗服务能力提升:评估基层医疗机构的诊疗水平、医疗技术和服务质量的提升情况,通过对基层医疗机构的服务能力进行量化评价,反映基层医疗卫生共同体建设的成效。
4. 医联体协同发展程度:评估医联体内各成员医疗机构之间的合作关系和协同发展程度,包括医疗资源共享、病人转诊和转运、专科医生远程会诊等方面,反映紧密型县域医疗卫生共同体的协作效果。
5. 医疗服务覆盖率和效果:评估医疗服务的覆盖范围和质量,包括对于常见病、多发病和疑难病症的诊疗能力、康复服务和终末关怀等方面的覆盖情况和效果。
监测指标体系:1. 基层医疗机构数量和分布情况:统计县域内各类医疗机构的数量、类型和分布情况,明确基层医疗资源的总量和布局情况。
2. 基层医疗机构的设施设备和人力资源配置情况:统计基层医疗机构的设施设备状况和人员编制情况,评估基层医疗机构的服务能力。
3. 基层医疗机构的服务水平:通过对基层医疗机构的医疗服务能力进行定量评估,包括诊疗水平、药物供应和康复服务等方面。
4. 医联体成员机构间的协作情况:评估医联体内各成员机构之间的合作机制和协同发展情况,包括病人转诊、专家远程会诊和医疗资源共享等方面的情况。
5. 质量评价指标:通过对医疗服务质量的监测,包括医疗机构的满意度、疗效评价、人员流动情况和医疗事故发生率等方面的指标,评价医疗服务质量。
紧密型县域医疗卫生共同体(紧密型医联体)评价标准和评价指标体系

23.国家基本公共卫生服务项目效果。
24.65-74岁老年人失能发生率有下降。
4.人员有序流转。推动落实县域医共体内岗位设置、績效考核、收入分配、职称评聘等自主权。
5.财务统一管理。县域医共体内财务统一管理,完善预算统一支付货款、统一用药目录等。
(三)服务共同体
7.患者有序转诊。建立县域医共体内部患者急慢分治和双向转诊范围、流程和分配机制。
8.信息互联互通。建立县域医共体内卫生健康信息共享平台,共享检査检验和影像等诊断资源。
(四)利益共同体
9.医保管理改革。医保支付方式适XX域医共体改革,县域医共体内医保基金分配合理。
10.财政投入统一管理。基层的基本公共卫生经费依据县域医共体统一考核结果进行拨付。
二、评价指标体系
指标项目
具体评价指标
(五)落实分级诊疗制度
12.县域内住院率有上升(若县域内有一个以上医共体,则评价县域医共体增加一个指标,即该医共体在县域内住院人次占比有提升)。
13.医保基金县域内支出率有上升。
14.县域医共体内基层医疗卫生机构住院率有上升。
15.县域医共体内基层医疗卫生机构医保基金占比有上升。
16.县域医共体内基层医疗卫生机构门急诊人次占比有上升。
(三)深化薪酬制度改革
7.县城医共体内基层医疗卫生机构与牽头医院人均薪酬比有上升。
8.县域医共体牵头医院技术劳务性收入占医疗收入比例有上升。
9.县域医共体牵头医院人员经费占业务支出比例有上升。
10.县域医共体内基层医疗卫生机构技术劳务性收入占医疗收入的比例有上升。
(四)深化医保支付方式改革
11.县域医共体内医保资金占业务收入比例有上升。
17.牵头医院下转康复护理患者数量占比有上升。
医院紧密型医共体绩效考核指标及分值
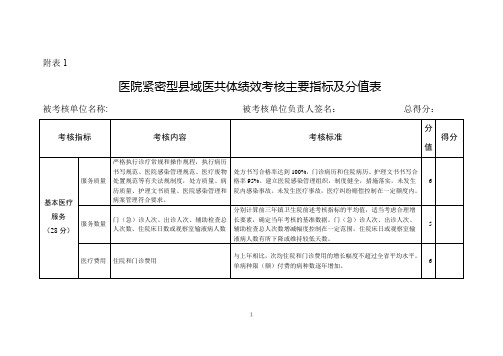
2
“两卡制”执行情况
“两卡制”运行稳定得1分,按照“两卡制”工分值兑现绩效得1分,否则不得分。
2
人事财务管理
(8分)
人员配备情况
人员岗位设置合理,配备到位,卫生专业技术人员具备相应岗位的执业资格。
4
财务管理、分配制度建立执行情况
严格执行各项财务管理制度,会计资料真实完整,会计核算符合规定。内部分配机制体现服务质量和服务数量、岗位责任和绩效,落实岗位绩效工资制。
处方书写合格率达到100%,门诊病历和住院病历、护理文书书写合格率95%。建立医院感染管理组织,制度健全,措施落实,未发生院内感染事故。未发生医疗事故,医疗纠纷赔偿控制在一定额度内。
6
服务数量
门(急)诊人次、出诊人次、辅助检查总人次数、住院床日数或观察室输液病人数
分别计算前三年镇卫生院前述考核指标的平均值,适当考虑合理增长要素,确定当年考核的基准数据。门(急)诊人次、出诊人次、辅助检查总人次数增减幅度控制在一定范围,住院床日或观察室输液病人数有所下降或维持较低天数。
4
老年人保健
老年人健康检查、健康登记管理情况
定期为65岁以上的老年人进行一般体格检查,开展健康危险因素调查,并向老年人提供自我保健、伤害预防和自救等健康指导。老年人规范管理率达67%以上。老年人中医药健康管理率45%以上。
2
慢性病管理
高血压、糖尿病等慢性非传染病的防治及管理情况
对确诊的高血压、糖尿病患者进行登记管理,定期进行体格检查,指导村卫生室人员定期开展随访,询问病情,并对用药、饮食等进行健康指导。两类人群的规范管理率达60%以上。
1
应急处理、卫生监督等
突发公共卫生事件的应急处理、卫生监督协管管理等
紧密型县域医共体信息化建设指南及评价标准

紧密型医共体建设工作总院绩效考核细则

2.家庭医生签约服务
5
(1)成立有全科医生、公卫和村医组成的家庭医生团队得1分,不组建团队不得分,组建不规范扣0.5分;(2)有签约方案、制度和专人管理,使用全县内容统一的协议书和登记本,且记录规范得1分,缺一样扣0.2分,记录资料不规范每样扣0.2分,扣完为止;
1.特色专科建设
3
县医院完成医共体分院妇产科、影像科、检验科、内科、口腔科特色专科建设并通过验收得3分,有一分院不完成扣1分;
2.基层医疗机构门急诊人次占比
3
基层医疗机构门急诊人次占比与上年度同比上升得3分,持平得2分,同期每少1%扣0.2分,扣完为止。
3.医务性收入占比
3
医务性收入高于35%得3分,持平得2分,同期每少1%扣0.2分,扣完为止。
(四)财务管理
5.财物清算
2
在规定时间内完成财物盘点、接管工作得1分,合理安排分院财务工作得1分,不接管不得分。
(五)基本药物制度
6.实施国家基本药物制度
4
(1)基药资料、数据收集完整,归档保存,工作开展规范,按时报送相关材料和报表得1分,资料不全扣0.1分,基药采购、销售相关数据统计不全扣0.2分,工作开展不规范扣0.2分,不按时上报相关材料和报表每次扣0.1分,扣完为止;(2)加强乡村药品管理,统一为村级网上采购基药,严格执行两个百分百(即:100%网上采购、100%零差率销售)得3分,网上采购达不到100%扣1分,基药使用品种占比总院达不到45%,分院达不到70%,基本药物销售金额占医疗机构药品销售总金额比例总院达不到35%,分院达不到60%,药品零差率销售达不到100%(中药饮片除外)该项4分全扣。
紧密型县域医疗卫生共同体建设评判标准(试行)2020版 (2)

4
13.国家基本公 共卫生服务项 目实施情况
【计算方法】 国家基本公共卫生服务项目实施情况绩效评价得分。 【数据来源】县级卫生健康行政部门。
2
14.牵头医院医 疗服务收入占 医疗收入的比 例(%)
【计算方法】 牵头医院医疗服务收入占医疗收入的比例(%)=(医疗收 入-药品、耗材、检查和化验收入)/总医疗收入×100% 【数据来源】卫生财务年报。
紧密型县域医疗卫生共同体建设监测指标体系(试行)
一级指标
二级指标
指标说明
1.县域内住院人 次占比(%)
【计算方法】 县域内住院人次占比(%)=参保人员县域内住院人次/参保 人员住院总人次×100% 【数据来源】卫生健康部门或医保信息系统。
2.县域就诊率 (%)
【计算方法】 县域就诊率(%)=参保人员县域内门急诊人次/参保人员门 急诊总人次×100% 【数据来源】卫生健康部门或医保信息系统。
疗卫生服
【数据来源】卫生健康统计年鉴。
务能力提 升
11.牵头医院帮 助基层开展新 技术、新项目的 数量
【计算方法】 开展新技术、新项目名称、数量、进展情况等佐证支撑材料。 【数据来源】牵头医院。
12.“优质服务基 层行”活动达到 基本标准和推 荐标准的机构 数量
【计算方法】 达到国家卫生健康委、国家中医药局“优质服务基层行”活 动《乡镇卫生院服务能力标准》《社区卫生服务中心服务能 力标准》中基本标准和推荐标准的机构数量。 【数据来源】县级卫生健康行政部门。
【计算方法】 15.基层医疗卫
基层医疗卫生机构医疗服务收入占医疗收入的比例(%)= 生机构医疗服
(医疗收入-药品、耗材、检查和化验收入)/总医疗收入 务收入占医疗
×100% 收入的比例(%)
医共体测评标准

医共体测评标准
医共体测评标准是指对医共体的组织结构、功能开展、服务水平等方面进行评估和考核的一套标准。
1. 组织结构标准:评估医共体的组织结构是否合理、科学,包括医共体的成员构成、管理层级、决策机制等方面。
2. 功能开展标准:评估医共体的功能开展是否完善,包括诊疗服务、健康管理、科研教学、人员培养等方面。
3. 服务水平标准:评估医共体的服务质量是否高效、优质,包括患者满意度、医疗技术水平、医疗资源利用率等方面。
4. 绩效评价标准:评估医共体的绩效表现是否达到预期目标,包括财务绩效、医疗质量绩效、人力资源绩效等方面。
5. 制度建设标准:评估医共体的制度建设是否规范、科学,包括内部管理制度、风险防控制度、学术伦理规范等方面。
6. 协同合作标准:评估医共体的协同合作能力是否强大,包括与基层医疗机构、政府卫生部门、社区居民等合作的情况。
以上是一些医共体测评的常见标准,不同地区和国家可能会有一些差异,具体的测评标准需要根据实际情况进行制定和调整。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
三四级手术台次数/同期出院患者手术台次数
10.区域内千人口全科医生数
11.牵头医院帮助基层开展新技术、新项目的数量
开展项目名称、数量、进展情况等
12.“优质服务基层行”活动达到推荐标准机构数量
达到推荐标准卫生院和社区中心数量和比例
13.国家基本公共卫生服务项目效果
绩效评价得分
3.县域内基层医疗机构门急诊占比
基层医疗机构住院人数/县域内住院总人数
4.县域内基层医疗机构医保基金占比
基层医疗机构医保基金收入/县域内医保基金
总支出
5.牵头医院下转康复护理患者数量占比
6.慢病患者基层机构管理占比
7.基层机构人均工资收入达牵头医院人均工资收入的比例
二、县域医疗卫生服务能力提升
8.牵头医院是否达到县域医院综合能力推荐标准
医保管理改革。支付方式适应医共体改革,医共体内医保基金分配合理。
财政投入统一管理。基本公共卫生经费依据医共体统一考核结果进行拨付。
附2
县域医共体建设监测评价指标体系
一级指标
二级指标
指标说明
备注
一、有序就医格局基本形成
1.县域内住院人次占比
县域住院人数/县内县域内医疗机构医保基金/县域基金总支出
附1
紧密型县域医共体评判标准
评判维度
评判标准
建设情况(是/否)
责任共同体
政府主导。成立专门独立的医共体管理负责机构,如委员会等。
医共体有决策权。建立医共体管理章程及相关制度,成员单位参与决策。
针对医共体有效考核。对医共体建设发展情况进行考核,并将考核结果与院长的聘任和年薪挂钩。
管理共同体
人员有序流转。推动落实医共体内岗位设置、绩效考核、收入分配、职称聘任等自主权。
财务统一核算。医共体内财务统一核算,完善预算管理。
药品统一管理。医共体内部药品耗材统一管理、统一采购配送、统一支付货款、统一用药目录等。
服务共同体
患者有序转诊。建立医共体内部患者急慢分治和双向转诊范围、流程和分配机制。
信息互联互通。建立医共体内卫生健康信息共享平台,通过远程医疗共享化验和影像设备。
利益共同体
三、医疗卫生资源有效利用
14.牵头医院出院患者平均住院日
15.基层机构床位使用率
16.牵头医院医疗服务性收入占医疗收入比例
剔除药品、耗材、检查和检验收入
17.牵头医院人员经费占业务支出比例
18.基层机构服务性医疗收入占总收入的比例
19.医共体内医保资金占业务收入比例
20.基层机构财政收入占总收入的比例
