室间隔缺损分型
室间隔缺损分型及相关鉴别
•室间隔缺损介入封堵术的禁忌症: •(1)缺损过大; •(2)室间隔缺损局部解剖结构不适合进行介入治疗,放置后影响主动 脉瓣或房室瓣功能; •(3)导管插入处有静脉血栓形成,封堵器安置处有血栓存在; •(4)重度肺动脉高压和右向左分流而有紫绀者(艾森曼格氏综合症); •(5)主动脉瓣脱垂,主动脉关闭不全; •(6)主动脉瓣中度以上的返流; •(7)术前明显的房室传导阻滞或束支传导阻滞,术中三度房室传导阻 滞频发或恢复不良者; •(8)合并其他先天性心脏畸形不能进行介入需要外科治疗者; •(9)活动性心内膜炎,心内有赘生物,或引起菌血症的其它感染; •(10)干下型室间隔缺损。
室间隔缺损封堵术的适应症、禁忌症
•室间隔缺损介入封堵术的适应症: •(1)年龄大于3岁 ,体重大于10kg; •(2)室间隔缺损直径:①膜周部缺损左室面直径3~12mm②膜部室间隔缺损右室 侧呈多孔时 ,其缺损大孔直径应 ≥2mm,儿童<10mm③膜周部室间隔缺损伴并发 膜部瘤 ,缺损左室面直径13~18mm为相对适应证症,要求右室面出口小 ,且其粘 连牢固④肌部缺损左室面直径 5~14mm,儿童一般应 <10mm; •(3)①膜周部缺损缘距主动脉右冠瓣距离:偏心型封堵器 >1.5 mm,对称型封堵 器 >2.0 mm。②同时主脉右冠瓣脱垂瓣叶未遮挡缺损口③不合并病理性主动脉瓣 返流④肌部缺损残端距主动脉瓣距离要大于5mm; •(4)①缺损缘距右房室瓣(三尖瓣)距离:偏心型封堵器 ≥2mm,对称型封堵器 >1.5mm②同时无明显右房室瓣发育异常及中度以上右房室瓣返流 ③肌部缺损残 端距右房室瓣距离要大于5mm;
心血管系统疾病——室间隔缺损

心血管系统疾病——室间隔缺损【概述】室间隔缺损(VSD)是指在心室间隔上存在有一个或多个左、右心室间的分流通道。
室间隔缺损可能为某种复杂先天性心脏病的组成部分之一,例如:法洛氏四联征、完全性房室间隔缺损、矫正型大动脉转位、共同动脉干、三尖瓣闭锁以及主动脉弓中断等。
单纯室间隔缺损占初生婴儿的0.2%,占先天性心脏畸形的20%。
据有关资料表明,我国先天性心脏病中室间隔缺损约占35%,发病率居第一位。
(一)室间隔缺损按照解剖位置可以分为:1. 膜周型是最常见的室间隔缺损,约占室缺总数的80%,该缺损位于三尖瓣隔、前瓣的交界处。
2. 肺动脉瓣下型约占室缺总数的5-10%,位于右室流出道的漏斗部,其上缘直接与肺动脉瓣及主动脉右冠瓣相连。
3. 肌部型约占室缺总数的5%,可发生于室间隔肌部的任何位置,可为多发性。
4. 房室通道型在室缺中所占比例<5%,其位于右室流入道、三尖瓣隔瓣后,上缘为肌部室间隔,甚至可以延伸至膜部。
5. 混合型即同时存在以上类型中的任何两种或两种以上的室间隔缺损,约占室缺总数的0.67%。
(二)病理生理1. 自然闭合,室缺的病程发展与缺损口径的大小、左向右分流量、肺血管阻力以及是否合并有其他畸形有关。
小室缺约有20%的患儿可在不同年龄内闭合。
但随着年龄的增长,该种可能性成下降趋势。
缺损直径小于0.5cm的膜周部室缺的自然闭合几率最大,小型肌部缺损也有自然闭合的可能。
室缺的自然闭合与缺损周围组织增生以及三尖瓣隔瓣粘连有关。
肺动脉瓣下型室缺几乎不能自然闭合。
2. 充血性心力衰竭,约10%的室缺患儿可发生充血性心力衰竭,尤其是年龄小于1岁的大型室缺患儿。
3. 肺血管病变,中-大型室间隔缺损能产生大量左向右分流,从而致使肺动脉压力逐渐升高,肺小血管壁肌层逐渐肥厚,导致肺血管阻力增高,最后发展成肺血管壁不可逆性病变,即Eisenmenger综合症。
4. 右室流出道梗阻,约5-10%的室间隔缺损患儿可并发右室流出道梗阻,其主要是由漏斗部继发性心肌肥厚导致的。
室间隔缺损的分型

室间隔缺损的分型室间隔缺损是一种常见的心脏发育异常,它指的是心脏室间隔在胚胎发育过程中未正常闭合,导致左右心室之间存在开放的缺口。
这种情况会使血液从左心室中流向右心室,导致血液在心脏循环系统中的氧气浓度降低,从而对身体各个系统造成影响,并可能导致心衰、肺高压等严重后果。
下面我们来详细了解一下室间隔缺损的分型。
1. 手术修补可行型室间隔缺损(VSD)这种类型的室间隔缺损一般比较小,缺损位于心脏的下部,左右心室之间的流量较小,不会对身体造成严重的影响。
因此,可以通过手术修补来解决。
手术过程中,医生通常会在缺损位置上缝合一块特殊材料,将缺损处密封,从而实现左右心室的正常分隔。
2. 压力负荷型室间隔缺损(VSD)这种类型的室间隔缺损通常较大,缺损位于心脏的高位。
由于压力负荷大,左右心室之间的流量也比较大,此时修补缺损的难度比较大,手术风险较高。
因此,医生将会根据患者的具体情况采用药物治疗来减轻缺损带来的影响,如辅助用药物调节心脏功能,避免局部静脉压力过高。
3. 有心动过速病史的室间隔缺损(VSD)有心动过速病史和室间隔缺损的关系并不明确,但是有一些研究表明心动过速和这种缺损的发生有一定联系。
此时,除了针对心动过速的治疗,还需要进行对室间隔缺损的治疗,因为这种缺损往往会加重心脏负担,使心脏更加容易产生不正常的心律。
4. 成年人发现的室间隔缺损这种类型的室间隔缺损比较少见,通常是出生时的缺损没有被发现或没有及时治疗,导致在成年人时才被发现。
成年人发现的室间隔缺损存在一定的不确定性,因为在成年人时,随着身体的成长发育和生活方式的变化,心脏功能也会随之改变,这可能会对室间隔缺损的诊断和治疗造成一定的影响。
室间隔缺损的分型有很大的参考价值,对于诊断和治疗具有很大的指导作用。
通过了解这些分型,可以让我们更加深入地了解不同类型室间隔缺损的发病机制、治疗方式和预后情况,有助于我们更加科学地进行心血管疾病的预防和治疗。
室间隔缺损B5DAC1F9D5C2

五、超声心动图定量诊断 (一)分流量估测 1.缺损直径 2.缺损面积 3.分流量 缺损面积×分流速度时间积分 4.肺循环血流量/体循环血流量 (二)肺动脉球压力测量 1.肺动脉收缩压 三尖瓣返流法 2.肺动脉平均压 肺动脉瓣返流法
动脉导管未闭
动脉导管未闭(Patent Ductus Arteriosus)是胚胎时期开放的动脉导管在出生后来能正 常闭合而导致的主动脉与肺动脉之间的异常连接,是一种常见的先心病,约占先心 病的10-15%。 一、病理解剖学 动脉导管大小形态不一,长度0.55-1.3cm,内径0.15-1.3cm,可分三种: 1.管型 约占80%以上,导管长度大于内径,两端粗细相等,呈管状。 2.漏斗型 少见,导管主动脉端粗,肺动脉端细,呈漏斗状。 3.窗型 少见,导管短粗,主肺动脉直接吻合,呈窗型。 二、病理生理学 动脉导管未闭时产生降主动脉向肺动脉的连续性血液分流,肺循环血流量大于体 循环血流量,造成肺动脉高压和左房左室容量负荷过重,出现主肺动脉扩张和左房 左室扩大。当肺动脉压超过主动脉压时,出现肺动脉向主动脉分流,即艾森曼格氏 综合征。 分流量大的取决动脉导管的宽度和导管两端压差。动脉导管未闭一旦确诊即应考 虑手术治疗。
二、DeBakey分型 Ⅰ型:夹层从升主动脉起扩展到主动脉弓和全部主动脉 Ⅱ型:夹层从主动脉根部起扩展到主动脉弓 Ⅲ型:夹层从降主动脉峡部向下延伸,可达腹主动脉 三、超声心动图诊断 1.主动脉扩张,内经一般大于4.0cm 2.主动脉内膜分离,形成真假腔 3.见主动脉脉内膜破裂口位于主动脉窦干部、降主动脉峡部或主动脉弓部。 4.假腔内见血栓形成 5.可累及主动脉弓的分支血管和主动脉主要分支 6.可累及主动脉瓣环出现主动脉瓣返流 7.可破入心包引起心包积液和急性心包填塞。
四、超声心动图定性诊断 (一)二维超声心动图 1.降主动脉与主肺动脉分支处或左肺动脉出现交通。 2.肺动脉扩张 3.左房左室扩大 (二)频谱多普勒超声心动图 1.动脉导管内出现连续性左向右分流信号 2.肺动脉内出现湍流信号 3.其他血流异常 (三)彩色多普勒血流显像 1.动脉导管内出现左向右连续性分流束 2.其他血流异常
室间隔缺损

流行病学
本病的发病率约占存活新生儿的0.3%,先天性心血管疾 病的30%。由于室间隔缺损有比较高的自然闭合率,故 本病约占成人先天性心血管疾病的10%。
病因
遗传缺陷(染色体异常、基因突变);
环境因素:妊娠3月子宫病毒感染(柯萨奇病毒感染)、酗酒、放射 线、细胞毒药物、高原缺氧等。
先天性心血管发育畸形的常见类型
16
室缺临床表现
症状: 1. 缺损小,一般无症状 2. 缺损大,婴儿期反复发生呼吸道感染,
甚 至左心衰 3. 2岁后呼吸道症状好转,但出现劳累后心 悸 4. 肺动脉高压病例可出现紫绀和右心衰
体征:
1. 心前区隆起,L3-4可扪及震颤 2. L3-4可闻及全心缩期杂音,高位VSD杂音
位于L2。P2↑,分流量大者,心尖区可闻及 DM。 3. 肺高压者,杂音减轻或消失,P2↑↑、分 裂,可闻及肺动脉瓣关闭不全的舒张期杂音
约占20% ,分为干 下型和嵴 内型二个 亚型。
约占2% ,分为流 入道和小 梁区二个 亚型。
9
室 间 隔 易 缺 损 的 位 置
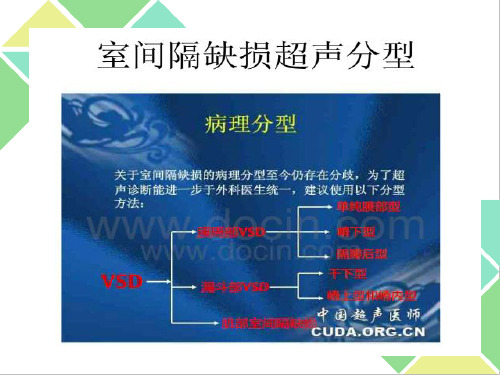
室间隔缺损的分型
膜 部 Ⅰ型:嵴下型, VSD位于室上嵴下缘,主动脉右冠瓣下 方。缺损上缘 为肌缘,下缘可部分累积膜部间隔。
Ⅱ型:单纯膜部型,仅限于膜部室间隔的小缺损,缺 损四周为纤维组织组成。
手术治疗
适应证 : ➢ 缺损很小,无症状,房室无扩大,长期观察; ➢ 缺损小,分流量少,肺血增多,房室扩大,2岁左右或学龄前手术; ➢ 缺损大,分流量大,肺动脉高压者,应尽早手术; ➢ 出生后顽固性心力衰竭和肺功能不全,经积极药物治疗后,于1—3月
内手术; ➢ 肺动脉瓣下缺损伴发主动脉瓣脱垂或主动脉瓣关闭不全,即使分流量
VSD及主动脉瓣返流。
室间隔缺损大小分型标准

室间隔缺损大小分型标准室间隔缺损(VSD)是指心脏室间隔上的缺损,是一种常见的先天性心脏病。
根据缺损的大小和位置不同,VSD可分为多种类型,这些类型对临床诊断和治疗具有重要意义。
下面将对室间隔缺损大小分型标准进行详细介绍。
一、小型VSD。
小型VSD是指缺损直径小于3mm的室间隔缺损。
这种类型的VSD通常不会引起明显的症状,有时甚至可以自行愈合。
对于小型VSD,通常采取观察和保守治疗的方式,定期复查心脏超声,以监测病情的变化。
二、中型VSD。
中型VSD是指缺损直径在3mm至6mm之间的室间隔缺损。
这种类型的VSD可能会引起心脏负荷增加和肺动脉高压等症状,需要及时进行治疗。
对于中型VSD,通常可以采取药物治疗或者介入性闭孔术来改善症状和预防并发症的发生。
三、大型VSD。
大型VSD是指缺损直径大于6mm的室间隔缺损。
这种类型的VSD通常会引起明显的心功能不全和肺动脉高压,需要进行手术治疗。
手术治疗可以选择传统的开放性手术或者介入性闭孔术,目的是封闭缺损,减轻心脏负荷,改善心功能。
四、多发性VSD。
多发性VSD是指心脏室间隔上存在多个缺损的情况。
这种类型的VSD通常需要进行手术治疗,手术方式和治疗方案需要根据具体情况进行选择。
五、VSD伴有其他心脏畸形。
有些患者的VSD可能伴有其他心脏畸形,如主动脉瓣闭锁、肺动脉瓣闭锁等。
这种情况下,治疗方案需要综合考虑VSD和其他心脏畸形的影响,制定个体化的治疗方案。
六、VSD伴有其他系统畸形。
有些患者的VSD可能伴有其他系统的畸形,如唇裂、腭裂等。
这种情况下,治疗方案需要综合考虑VSD和其他系统畸形的影响,制定个体化的治疗方案。
综上所述,室间隔缺损大小分型标准对于临床诊断和治疗具有重要意义,不同类型的VSD需要采取不同的治疗方案,以达到最佳的治疗效果。
在临床实践中,医生需要根据患者的具体情况,综合考虑各种因素,制定个体化的治疗方案,以提高治疗的成功率和患者的生活质量。
室间隔缺损病理生理学

室间隔缺损病理生理学
室间隔缺损是一种常见的先天性心脏病,其主要病理生理学改变包括左向右分流、肺动脉高压和心室肥大。
1. 左向右分流:由于室间隔缺损的存在,左心室的高压血液会在收缩期通过缺损部位分流到右心室,从而增加了右心室的血流量和负荷。
同时,由于左心室的部分血液没有经过肺部进行氧合,导致动脉血氧饱和度降低。
2. 肺动脉高压:长期的左向右分流会导致肺动脉血流量增加,肺动脉压力逐渐升高。
肺动脉高压的发展会导致右心室负荷增加,进而引起右心室肥厚。
3. 心室肥大:随着肺动脉高压的进展,右心室为了适应增加的负荷而发生代偿性肥厚。
同时,左心室由于部分血液分流到右心室,也可能出现相对性的缩小。
4. 艾森曼格综合征:如果肺动脉高压持续发展,导致肺动脉压力超过左心室压力,会出现右向左分流,即艾森曼格综合征。
此时,动脉血氧饱和度进一步降低,出现紫绀等症状。
室间隔缺损的病理生理学改变会导致心脏功能异常和并发症的发生。
早期可能无明显症状,但随着病情的进展,可能出现肺动脉高压、心力衰竭、感染性心内膜炎等并发症。
因此,对于室间隔缺损的患者,早期诊断和治疗非常重要,以避免病情的进一步恶化。
室间隔缺损标准

室间隔缺损标准一、诊断标准室间隔缺损是一种常见的先天性心脏病,通过以下标准进行诊断:1. 症状:患者可出现呼吸困难、乏力、反复肺部感染等症状。
2. 体征:心脏听诊可闻及心脏杂音,肺动脉瓣区第二心音亢进或分裂。
3. 辅助检查:胸部X线片显示心脏外形增大,肺动脉段突出,肺血管影增加;心电图显示左、右心室增大,电轴左偏或右偏。
超声心动图可直接显示室间隔缺损的部位、大小和分流情况。
二、病情评估标准对室间隔缺损患者进行病情评估,以指导治疗方案。
评估标准包括:1. 缺损大小:根据缺损面积的大小,可将室间隔缺损分为小型、中型和大型缺损。
2. 缺损位置:室间隔缺损的位置可分为膜部、漏斗部和肌部缺损。
3. 心脏功能:根据左、右心室的收缩和舒张功能,可分为收缩功能不全和舒张功能不全。
4. 合并症:室间隔缺损患者可合并其他先天性心脏病或其他系统疾病。
三、手术适应症标准室间隔缺损的手术适应症包括:1. 缺损大小:小型缺损可不必手术,中型和大型缺损应尽早手术。
2. 心脏功能:出现心脏失代偿或心功能不全时,应考虑手术。
3. 合并症:合并其他先天性心脏病或其他系统疾病,如肺动脉高压、感染性心内膜炎等。
4. 生长发育:患者年龄较小,生长发育尚未成熟,应考虑在生长发育成熟后再进行手术。
四、手术禁忌症标准室间隔缺损的手术禁忌症包括:1. 已确诊为室间隔缺损,但无症状且缺损较小,可暂不手术。
2. 合并其他严重疾病,如肝肾功能不全、呼吸系统疾病等,不适合手术。
3. 患者年龄较大,已进入终末期心衰,手术风险较大,不宜进行手术。
五、术后评估标准术后评估标准包括:1. 生命体征:术后应密切监测患者的生命体征,包括心率、呼吸、血压等。
2. 心功能:术后评估患者的心功能恢复情况,包括左、右心室的收缩和舒张功能。
3. 并发症:术后应观察患者是否有并发症发生,如出血、低心排综合征、肺部感染等。
4. 效果评估:术后评估患者的治疗效果,包括临床症状的改善、心脏杂音的消失等情况。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
分型
膜周部室间隔缺损
缺损中心位于室间隔膜部,但很少单纯累及膜部室间隔,常扩展累及毗邻的肌部室间隔的某一部分,系室间隔后上方与动脉圆锥心内膜垫未融合所致。
此型又可分为3个亚型,所有这类缺损都与三尖瓣隔瓣为邻,其上缘总是靠近主动脉瓣,而下缘都接近传导组织。
单纯膜部型:单发而局限于膜部间隔的小缺损.缺损四周为纤维结缔组织,有时与三尖瓣腱索相互粘连,甚至形成膜片状结构或形成膜部间隔瘤,有助于自然闭合。
嵴下型:室上嵴下方的膜周部缺损,常较大,其后上方常与主动脉瓣右叶相邻。
隔瓣下型:缺损大部分位于三尖瓣隔瓣下方,三尖瓣隔瓣附着处构成缺损的上缘。
漏斗部室间隔缺损
缺损位于漏斗部室间隔、肺动脉和主动脉瓣下。
干下型:也称为肺动脉瓣下型。
缺损位于室上嵴上方肺动脉瓣下,肺动脉瓣环下缘即为缺损上缘,其间没有肌性组织。
经缺损左向右分流血流直接射入肺动脉。
嵴上型:缺损位于室上嵴之上肺动脉瓣下,其上缘与肺动脉瓣环之间有肌组织隔开。
经缺损左向右分流血流直接射入右室流出道。
嵴内型:位于室上嵴之内,周围一般有完整的肌肉组织,缺损位于肺动脉瓣以及三尖瓣之间,从左心室分流的血液往往直接进入右室流出道。
肌部缺损
缺损位置较低,四周有完整的肌肉组织边缘,单个或多个缺损,形态和大小不一。
对位不良型
由于心室流出道与大动脉的对位错开,二者没有对位在一条直线上。
常见于法洛四联症、右室双出口、肺动脉闭锁、永存动脉干等畸形。
室间隔缺损可以单独存在,同时也可以有两处以上缺损口并存,还可与其他畸形并存。
