改良Kawase入路切除岩斜区脑膜瘤
岩骨前部切除在岩斜区脑膜瘤手术中的应用

岩骨前部切除在岩斜区脑膜瘤手术中的应用黄广龙;张喜安;漆松涛【摘要】目的探讨岩骨前部切除入路在岩斜坡区脑膜瘤手术中的应用.方法通过对收治的46例岩斜坡区脑膜瘤患者采用联合岩骨前部切除入路的显微外科治疗方法进行分析,总结患者的影像学资料、临床表现、手术方案及手术疗效.结果该组患者肿瘤全切33例,次全切9例,大部分切除4例,术后原有症状和体征完全消失17例,症状较术前减轻10例,脑神经损害症状同术前6例;原有神经功能障碍加重或出现新神经功能障碍21例.结论岩骨前部切除可以获得对岩斜区良好的暴露,根据肿瘤累及范围选择不同的手术入路是手术成功的关键.【期刊名称】《中国耳鼻咽喉颅底外科杂志》【年(卷),期】2015(021)002【总页数】4页(P88-91)【关键词】岩斜区;脑膜瘤;岩骨前部;颞下入路【作者】黄广龙;张喜安;漆松涛【作者单位】南方医科大学南方医院神经外科,广东广州510515;南方医科大学南方医院神经外科,广东广州510515;南方医科大学南方医院神经外科,广东广州510515【正文语种】中文【中图分类】R739.65岩斜区脑膜瘤占颅内脑膜瘤的5% ~8%,好发于岩骨斜坡交界处靠静脉窦处,位于三叉神经、面听神经内侧。
由于此区脑膜瘤几乎均为良性、生长缓慢,又因脑池的存在使脑移位代偿能力较强,当患者出现明确症状时肿瘤常常扩展至邻近的解剖区域,包括中颅窝、海绵窦、鞍区、桥小脑角区、颈静脉孔区、枕骨大孔区等。
岩斜坡区脑膜瘤可压迫脑干、小脑,部分可与脑干软膜粘连,可推挤甚至包裹椎基底动脉及其分支及脑神经。
并且,岩斜区脑膜瘤一般血供丰富、术前供血动脉栓塞困难、常常累及静脉窦,使得手术难度非常大,术后并发症多,病死率高[1-2]。
在尽可能安全的前提下,手术全切除目前仍是治疗岩斜坡区脑膜瘤患者首选,手术治疗的关键是选择最佳的手术入路。
本文总结了我院自2009 年6 月~2013 年12 月未用联合岩骨前部的显微外科手术治疗46 例岩斜坡区脑膜瘤患者的资料,以探讨岩骨前部切除在该区肿瘤手术中的应用。
神经内镜颞下锁孔Kawase入路切除岩斜区脑膜瘤

68J Clin Neuosura,Febtarf2021‘Vol.18,No.1 DOI:10.3969/j.Rsn.1672-770.2021.01.014-论著-神经内镜颖下锁孔Kawasc入路切除岩斜区脑膜张绍林,顾晔,谢涛,李宸,刘腾飞,张晓彪!摘要】目的探讨内镜颖下锁孔Kawasc入路切除岩斜区脑膜瘤的方式及治疗效果。
方法回顾性|分析用内镜经颖下锁孔Kawasc入路切除5例岩斜区脑膜瘤患者的临床资料和术后效果及并发症$结果本|组患者中4例患者的全,1例患者次全(无例。
术后复查CT示手术区域和手术路丨径均无脑组织挫伤$1例复发脑膜瘤患者术后出现嗜睡、肢体偏瘫,经治疗后意识恢复正常、右侧肢体肌|力;3例患者术后出现颅神经损害表现,经疗后2例好转、1例无明显(1例患者术后无任|并,且术术后明显$术后随访13~20个,患者活,复$丨结论内镜颖下锁孔Kawasc入路手术具有微创、暴露范围广、视野清晰等优点,治疗岩斜区脑膜瘤的效果良|楙孵《OS!D)好、安全性高$!关键词】神经内镜;颖下入路;Kawasc入路;锁孔;岩斜区脑膜瘤!中图分类号】R739.41;R651【文献标志码】A【文章编号】1672-770(2021)01-068-5 Neeroendoscopic subtemporal keyhole Kawass approact for petroclival meeingioma resection ZHANGShao-Co,GU Ye,XIE Tao,eh al Degartmeoi af Neurosurgfg,40—^NanpOg FOstHospital O Fujian Medical UnOeTsPy,Naopiog353000,ChinaCorrespoodiog author:ZHANG Xiao-CiaoAbstract:Objective To investigate the method and efect of endoscopic subtemporal keyholeKawase approach fgr petroclival meningioma resection.Methods The clinical data,postoperativeeesu tsand comp ocatoonsot5patoentswoth peteocoeaDmenongoomaseesected bytheendoscopockeyhole Kawase approach wee a niyzed retrospectively.Results Total resection was achieved in4cases,and subtotal resection in1-There was no death.Brain tissue contusion was no-obseoedamong these patienW-1patient with recurrent meningioma who suffered from postoperative letharayand Oght hemipmgia,and consciousnes returned to normal and muscle strength of Oght fibiipoved gter treatwent.3patients presented the mild dysfunction of cranial neoes,which2iipoved and1showed no siynificant improvement after treatwent.1patient had no postoperative complications,and the preoperative symptoms wee siynificantly improved after operation-Thefollow-up from13to20months showed it patients had a noonat life without tumor recurrence orrapCd growth.Conclusions Endoscopic subtemporal keyhole Kawase approach has the advantagesof minirna invasion,wide exposure and clear vision.It is eCective and high safety in petroclivalmeningioma tsection.Key wo+s:neuroendoscopy;subtemporal approach;Kawase approach;keyhole;petroclival meningioma岩尖斜坡区脑膜瘤因位置深在、毗邻很多神经基金项目:2016年福建医科大学启航基金项目(2016QH093)者单位:353000南平,福建学平第一神经%);复旦大学中山神经(,谢涛,,,)通信作者:张晓彪,E-mail:zhany.xiaobiao@ 和血管等结构、术中暴露的空间有限,如牵过大容易损伤神经、血和脑组织,手术难度,全,术后并;长期以被.为是神经的高难度手术之一。
岩斜区肿瘤常见的8种类型、10种手术入路,手术难度何在?

岩斜区肿瘤常见的8种类型、10种手术入路,手术难度何在?岩斜区位于颞骨岩部背面与枕骨斜坡部的岩斜裂汇合处,从岩骨尖至颈静脉孔。
内侧至斜坡中线,外侧至第Ⅴ、Ⅶ 和Ⅷ脑神经,上缘为鞍背,下缘为颈静脉孔水平;下方为枕骨大孔区。
岩斜区肿瘤位置深,毗邻重要解剖结构,肿瘤全切除难度巨大,且有较高的术后致残率,较高的术后复发率,一直是神经外科手术的治疗难点。
近年,显微外科技术的提高和各种颅底入路的尝试和改进,显著改善了手术的治疗效果。
本文主要介绍岩斜区肿瘤的常见病理类型及临床表现及手术入路等的选择手术难度,并附INC德国巴特朗菲教授岩斜区脑膜瘤手术病例一例。
岩斜区复杂的骨质、神经、血管解剖关系,图来自D. Fisher一、常见病理类型1. 脑膜瘤:约1%颅内脑膜瘤起源于岩斜区,是岩斜区常见病变。
它向上可侵犯岩骨尖、小脑幕、Meckel腔、鞍旁和海绵窦;向下侵犯内听道和颈静脉孔;向内侧达脑干和椎基底动脉。
当肿瘤很大时,可包绕同侧Ⅲ~Ⅺ 脑神经。
患者临床可表现头痛、复杂的脑神经麻痹、共济失调等症状,严重者表现为偏瘫、认知功能障碍。
岩斜区脑膜瘤多数表现良性过程,目前,仍以手术切除为首选治疗方式。
2. 脊索瘤:岩斜区是脊索瘤的第二好发部位,约占35%。
脊索瘤起源于胚胎残留的脊索组织,从rathkes憩室扩展至斜坡,继续向下累及尾部的椎体。
典型的斜坡脊索瘤的特点为居中线区的肿块,内见部分钙化,破坏斜坡骨质,并可见软组织肿块突入蝶窦或鼻咽。
3. 软骨肉瘤:软骨肉瘤发生部位不一,常与颅缝相关。
在岩斜区,其通常发生于岩枕缝。
大部分颅面部的软骨肉瘤是低级别的,其罕见、生长缓慢、局部侵犯。
4. 垂体腺瘤:侵袭性垂体腺瘤生长迅速可侵袭和破坏骨质。
5. 转移瘤:斜坡转移瘤少见,骨质破坏通常与转移瘤组织代替正常脂肪信号骨髓组织所致。
6. 腺样囊性癌:腺样囊性癌占涎腺肿瘤总数不到10%,但占恶性大小涎腺肿瘤的40%左右。
该肿瘤的特点有生长缓慢、容易复发、较长的临床病程、晚期转移。
手术讲解模板:岩骨斜坡区肿瘤切除术

手术资料:岩骨斜坡区肿瘤切除术
手术步骤:
(3)肿瘤显露和切除:岩尖切除后,沿 岩上窦切开颅中窝硬脑膜。夹闭或缝扎岩 上窦两端后切断之(注意后端夹闭或缝扎 位置应尽量选择在岩静脉汇入岩上窦之 前)。沿肿瘤后界切开小脑幕直至游离缘, 将小脑幕两叶用缝线牵开,显露颅后窝的 肿瘤。
手术资料:岩骨斜坡区肿瘤切除术
手术资料:岩骨斜坡区肿瘤切除术
术前准备: 流量变化。若肿瘤供血丰富,宜做术前栓 塞。准备切断横窦或乙状窦者,需了解对 侧横窦、乙状窦的通畅情况。
手术资料:岩骨斜坡区肿瘤切除术
术前准备: 3.需在其他部位切取组织用以重建颅底者, 要做好相应部位的皮肤准备工作。
手术资料:岩骨斜坡区肿瘤切除术
术前准备: 4.做好术中监护(如脑干诱发电位监护等) 的准备工作。
手术资料:岩骨斜坡区肿瘤切除术
手术步骤:
质用咬骨钳咬开,形成一完整游离骨瓣取 下。横窦-乙状窦移行处的硬脑膜与颅骨 间常有明显粘连,在形成掀起骨瓣时应注 意。
手术资料:岩骨斜坡区肿瘤切除术
手术步骤:
(2)乳突和岩骨切除:磨除乳突,显露 乙状窦直至颈静脉球及Citelli静脉窦-硬 脑膜角,根据该角可确定岩上窦的位置。 将外耳道后方的乳突浅组气房和面神经管 后方的深组气房磨除,显露面神经管和外、 后半规管(图4.3.3.9-13)。沿岩锥向岩 尖方向继续磨除岩骨,注意保留面神经管、 中耳和
手术资料:岩骨斜坡区肿瘤切除术
手术步骤:
硬脑膜外和岩尖的肿瘤。如果肿瘤不是很 大,采用Hakuba等人的岩骨-小脑幕入路 又无必要,而Kawase提出的岩尖-小脑幕 入路比较合适。该入路的主要优点是:中 斜坡区显露较好,可切除同时累及鞍旁 (海绵窦)、岩尖和颅后窝的斜坡肿瘤, 不影响听功能,不引起面瘫和后组颅神经 麻痹,不会导致脑脊液漏。具体步骤如下:
Kawase's入路手术切除岩斜区脑膜瘤的临床研究

Kawase's入路手术切除岩斜区脑膜瘤的临床研究宋国智;李书瑞;王霞;常成;陈建军;晁艳艳;李海红;张钧【摘要】目的探究颞下经岩骨前入路(Kawase's入路)手术切除岩斜区脑膜瘤的临床效果.方法选取2014年1月~2017年1月笔者医院收治的岩斜区脑膜瘤患者56例为研究对象.患者均行显微外科手术治疗,根据手术入路方式不同将患者分为研究组(Kawase's入路组,27例)、对照组(颞下经小脑幕入路组,29例).观察两组肿瘤切除情况、术前与术后6个月的神经功能缺损评分(NIHSS)及生活质量评分(KPS)、并发症发生情况.结果研究组肿瘤全切除率(62.96%)高于对照组(58.62%),次全切除率(33.33%)、部分切除率(3.70%)低于对照组(34.48%、6.90%),但差异无统计学意义(x2=0.111、0.008、0.281,P>0.05).术前两组NIHSS、KPS评分差异无统计学意义(t=0.439、0.470,P>0.05);术后6个月两组NIHSS、KPS评分均显著改善,研究组NIHSS评分低于对照组(t=8.694,P<0.05),而KPS评分的组间比较差异无统计学意义(t=0.456,P>0.05).研究组皮下积液发生率(0)、并发症总发生率(11.11%)低于对照组(13.79%、34.48%)(x2=4.011、4.285,P均<0.05).结论Kawase's入路手术切除岩斜区脑膜瘤可提高肿瘤切除率,降低并发症发生率,更有利于术后神经功能恢复及生活质量改善.【期刊名称】《医学研究杂志》【年(卷),期】2018(047)010【总页数】4页(P84-86,91)【关键词】Kawase's入路;显微外科手术;岩斜区脑膜瘤;临床效果【作者】宋国智;李书瑞;王霞;常成;陈建军;晁艳艳;李海红;张钧【作者单位】056000 邯郸市中心医院神经外科;056000 邯郸市中心医院神经外科;056002 邯郸市第一医院神经外科;056000 邯郸市中心医院神经外科;056000邯郸市中心医院神经外科;056000 邯郸市中心医院神经外科;056000 邯郸市中心医院神经外科;056000 邯郸市中心医院神经外科【正文语种】中文岩斜区脑膜瘤是指生长于颅底岩骨与斜坡区的脑膜瘤,肿瘤位置较深,与周围脑干、血管、神经的解剖关系复杂,增加了手术切除难度,且易导致神经血管损伤,术后并发症增多[1,2]。
Kawase入路上斜坡区基底动脉瘤的一种手术入路

© 1994-2010 China Academic Journal Electronic Publishing House. All rights reserved.
18 Pile Spellman J , Young WL , Joshi S , et al . Adenosine2induced cardiac pause for endovascular embolization of cerebral arteriovenous malforma2 tions : technical case report . Neurosurgery , 1999 , 44 (4) : 8812887.
以往对斜坡的上 、中 、下分区较含混 ,甚至一些 人将鞍后区混淆为上斜坡区 。Aziz 等[1] 建议按如下 标准划分 : (1) 鞍后区 :位于鞍背上缘至蝶鞍底水平 ; (2) 上斜坡区 :位于蝶鞍底水平至两侧内耳孔下壁连 线 ; (3) 中斜坡 :位于两侧内耳孔下壁连线至两侧颈 静脉结节上缘连线 ; (4) 下斜坡 :位于两侧颈静脉结 节上缘连线至枕大孔边缘 。
动脉瘤夹闭术的一个重要原则就是能做到临时 控制 。对上斜坡区基底动脉瘤 ,要求骨窗足够低 ,以 充分显露近端载瘤血管 ,看清并保护两侧穿动脉 。 上斜坡区动脉瘤有多种手术入路可供选择 。然而 , 即便辅以后床突磨除 ,惯常使用的经外侧裂或经颞 下 - 小脑幕入路也难以显露上斜坡区的下界 。其他 入路包括眶颧 - 颞极入路 、额颞 - 经海绵窦入路 ;经 蝶窦入路 、经口 - 中面部入路 、经迷路入路 、经颞下 - 乙状窦前入路 、枕下入路 。这些入路或因显露不 足或因并发症多而各有缺点[1 ,3 ,4] 。
岩斜区肿瘤的解剖和手术

岩斜区肿瘤的解剖和手术岩斜区是颅底解剖结构最复杂的区域之一,由颞骨岩骨尖端、蝶骨表面的后下部以及枕骨的斜坡部分共同构成。
该区域的肿瘤往往涉及许多重要的血管神经,压迫颅神经、后循环重要血管和推挤脑干和小脑等,这些因素增加手术的难度和风险。
岩斜区脑膜瘤较为少见,在脑膜瘤所占比例不到2%。
大部分沿着上2/3斜坡生长,位于颈静脉孔上方,岩斜区颅神经孔内侧,该部位深在、难以接近,手术入路选择多样同时又都具有局限性,不同病变的形态、生长特点不同,手术入路设计对于肿瘤的切除程度及减少并发症至关重要。
图:颅骨内面观,岩斜区处在颅中窝和颅后窝交界区域。
图:颅骨底面观岩斜区手术入路很多,入路的选择应根据病变部位与斜坡和硬膜的解剖关系,选用能最大限度地切除肿瘤,保护好周围重要组织和最小副损伤的手术入路。
目前,岩斜区手术入路主要有前方入路和侧方入路。
根据肿瘤部位、中心的定位、扩展方向、大小、患者年龄、临床生理状态和术前计划切除的程度,采用不同的手术入路。
图:手术入路,①颞下窝入路Type A、B、C;②以翼点入路为代表的前外侧入路;③以乙状窦后入路为代表的后外侧入路;④ 以岩前入路、岩后入路、岩前后联合入路等为代表的侧方入路;⑤ 前方入路。
1.侧方入路 1.1 枕下乙状窦后入路:经枕下乙状窦后入路切除斜坡区肿瘤的方法与切除听神经瘤相仿。
德国Samii教授介绍了一种改良的乙状窦后岩骨入路,即乙状窦后硬膜内内听道上入路,包括枕下乙状窦后开颅,磨除内听道上方岩骨,抵达颅中窝。
1.2 枕下远外侧、极外侧入路:以德国Bertalanffy及Seeger 教首创及倡导的远外侧入路,及 Spetzler倡导采用极外侧入路,处理下斜坡、枕骨大孔和上颈段腹侧病变,要求术者具有娴熟精湛的颅底外科技术。
1.3 经岩骨—小脑幕入路:Hakuba在经迷路—小脑幕入路的基础上加以改良,形成岩骨—小脑幕入路来切除斜坡—岩尖肿瘤,即在经幕上、幕下显露切除肿瘤前,先作颞骨部分切除。
岩斜区脑膜瘤手术入路介绍
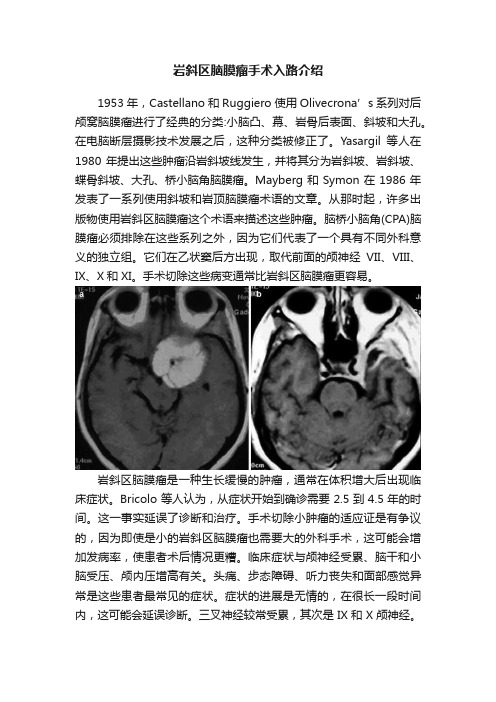
岩斜区脑膜瘤手术入路介绍1953年,Castellano和Ruggiero使用Olivecrona’s系列对后颅窝脑膜瘤进行了经典的分类:小脑凸、幕、岩骨后表面、斜坡和大孔。
在电脑断层摄影技术发展之后,这种分类被修正了。
Yasargil等人在1980年提出这些肿瘤沿岩斜坡线发生,并将其分为岩斜坡、岩斜坡、蝶骨斜坡、大孔、桥小脑角脑膜瘤。
Mayberg和Symon在1986年发表了一系列使用斜坡和岩顶脑膜瘤术语的文章。
从那时起,许多出版物使用岩斜区脑膜瘤这个术语来描述这些肿瘤。
脑桥小脑角(CPA)脑膜瘤必须排除在这些系列之外,因为它们代表了一个具有不同外科意义的独立组。
它们在乙状窦后方出现,取代前面的颅神经VII、VIII、IX、X和XI。
手术切除这些病变通常比岩斜区脑膜瘤更容易。
岩斜区脑膜瘤是一种生长缓慢的肿瘤,通常在体积增大后出现临床症状。
Bricolo等人认为,从症状开始到确诊需要2.5到4.5年的时间。
这一事实延误了诊断和治疗。
手术切除小肿瘤的适应证是有争议的,因为即使是小的岩斜区脑膜瘤也需要大的外科手术,这可能会增加发病率,使患者术后情况更糟。
临床症状与颅神经受累、脑干和小脑受压、颅内压增高有关。
头痛、步态障碍、听力丧失和面部感觉异常是这些患者最常见的症状。
症状的进展是无情的,在很长一段时间内,这可能会延误诊断。
三叉神经较常受累,其次是IX和X颅神经。
30%的患者会出现面神经障碍。
视觉障碍、小脑体征和躯体运动障碍通常是由于疾病的进展而出现较晚。
需要治疗的脑积水患者很少见,因为这些生长缓慢的病变在肿瘤达到大尺寸时会产生晚期的脑脊液通路阻塞。
岩斜区脑膜瘤的特征性表现是相对于严重累及三叉神经和尾侧脑神经的听力较好。
大型岩斜区脑膜瘤的手术切除给神经外科医生带来了巨大的挑战。
手术死亡率很高,但随着新的诊断和外科手术方法的发展可以降低。
尽管最近在神经外科、神经放射学和放射治疗方面取得了进展,但手术治疗大型岩斜区脑膜瘤的发病率仍然很高。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
查体:双眼活动自如,瞳孔等大等圆,约2.5mm,对光反 射灵敏,左耳听力下降,左侧颜面部痛温觉减退,四肢 肢体肌力5级,肌张力无亢进,双侧巴氏征(-)。
MRI
(直接增强)
MRI:
入院诊断:1.左侧桥小脑角占位:脑膜瘤? 2.高血压病
查体:双眼活动自如,瞳孔等大等圆,约2.5mm,
对光反射灵敏,右侧口角扳机点触痛(+),四肢 肢体肌力5级,肌张力无亢进,双侧巴氏征(-)。
入院诊断:1.三叉神经痛 2.高血压病 3.2型糖尿病
MRI:
MRI:
修正诊断:1.继发性三叉神经痛
右侧岩斜区肿瘤 2.高血压病Ⅲ级(极高危) 3.2型糖尿病
2013.11.30 全麻下行左侧岩斜区脑膜瘤切除,术中仔细分离后 行肿瘤全切; 术后左侧颜面部麻木、左耳听力下降较术前未见好转; 12.6 患者因反复“发热”行腰椎穿刺,脑脊液检查提示颅内感 染,予多次鞘内注射庆大霉素等抗感染; 12.19 患者病情稳定出院(病理提示“左岩斜区”脑膜上皮型脑 膜瘤,大小4.5*2.8*2cm,免疫组化支持诊断)。
12.22 患者病情稳定出院(病理提示“左岩斜区”脑膜上皮型脑 膜瘤,大小2.3*1.5*1.1cm,免疫组化支持诊断)。
MRI复查 (出院时):
MRI复查 (7月后):
Case 2
姓名:虞某 性别:女 年龄:54岁 职业:农民 地址:湖州德清 病案号:791518
主诉:耳鸣5年余,左耳听力下降2年伴面部麻木半月
入院诊断:左侧三叉神经痛
MRI:
MRI:
MRI:
修正诊断:继发性三叉神经痛 左侧岩斜区肿瘤
2014.4.20 全麻下行左侧岩斜区脑膜瘤切除,术中见肿瘤 与三叉神经、外展神经、动眼神经均粘连紧密,部分肿瘤 位于动眼神经与颈内动脉之间,仔细分离后行肿瘤全切;
术后患者左侧上睑下垂,眼球向外上凝视,瞳孔散大,对 光反射消失,右眼活动自如,间接对光反射消失,左侧颜 面部麻木;
*1. Kawase T, Shiobara R, Toya S (1991) Anterior transpetrosaltranstentorial approach for sphenopetroclival meningiomas: surgical method and results in 10 patients. Neurosurgery 28:869–875
MRI:
MRI:
入院诊断:1.左侧继发性三叉神经痛 左侧岩尖部及桥小脑角脑膜瘤
2.高血压病
2013.12.6 全麻下行左侧岩斜区脑膜瘤切除,术中发现天幕、滑 车神经有粘连,仔细分离后行肿瘤全切
术后患者出现左侧颜面部麻木、痛温觉减退
12.10 患者因反复“发热”行腰椎穿刺,脑脊液检查提示颅内感 染,予多次鞘内注射庆大霉素等抗感染;
Case 1
姓名:夏某 性别:女 年龄:55岁 职业:农民 地址:绍兴嵊州 病案号:793882
主诉:左侧颜面部发作性疼痛8月
既往发现高血压病史10年余,最高血压155/95mmHg,未 采取药物治疗。
查体:双眼活动自如,瞳孔等大等圆,约2.5mm,对光反 射灵敏,左耳听力下降,左侧鼻旁扳机点触痛(+),四 肢肢体肌力5级,肌张力无亢进,双侧巴氏征(-)。
主要临床表现:
I. 一侧颅神经功能障碍,累及第3-10颅 神经 II.同侧小脑体征 III.锥体束征 IV.颅高压症状
手术难点
A. 脑干面可能粘连紧密 B. 包裹多支颅神经 C. 包绕基底动脉及分支 D. 需要充分颅底部显露
➢经岩骨乙状窦前入路 ➢颞下经岩骨前路入路-----Kawase入路(1) ➢枕下乙状窦后入路 ➢联合入路
MRI复查
(出院时)
MRI复查
(三月后)
Case 3
姓名:杨某 性别:女 年龄:58岁 职业:退休 地址:连云港灌南 病案号:810487
主诉:左侧颜面部发作性疼痛7年
既往体健,否认高血压、糖尿病病史。
查体:双眼活动自如,瞳孔等大等圆,约2.5mm, 对光反射灵敏,左侧鼻翼旁扳机点触痛(+), 四肢肢体肌力5级,肌张力无亢进,双侧巴氏征 (-)。
5.5 患者病情稳定出院(病理提示“左岩斜区”脑膜内皮型 脑膜瘤,送检大小3*2*1cm,免疫组化支持诊断)。
复查
(出院时)
Case 4
姓名:胡某 性别:女 年龄:69岁 职业:退休 地址:宁波江北 病案号:825457
主诉:右侧颜面部发作性疼痛3年
既往发现高血压病史40余年,服用“复代文”1片每天,控 制一般;13年前在“宁波李惠利医院”行胆囊切除术;9年 前在“宁波妇保医院”行子宫全切术;糖尿病病史3年,服 用“达美康”1片每天,诉控制可;
改良Kawase入路切除 岩斜区脑膜瘤
岩斜区脑膜瘤
后颅窝脑膜瘤约占脑膜瘤的10%, 其中岩斜脑膜瘤约占11%。其中女 性多见,女:男约为2:1;发病年 龄多为中年。
分型(Natarajan)
Small Medium Large Giant
<1cm 1cm-2.4cm 2.5-4.4cm >4.5cm
经典Kawase入路的不足
需要长时间颅底实验室训练 脑膜与岩鳞缝粘连紧密,剥离损伤岩浅大神经致面 瘫 术后硬膜外渗血 术后脑脊液漏 术中需另行切口采取脂肪组织填塞岩骨缺损
改良Kawase入路
改良Kawase入路
改良Kawase入路
以三叉神经压迹(TI)、岩骨嵴(PEPR)为标记
三叉神经压迹向侧方(A)不超过1.5cm 向岩骨嵴方向(B)不超过6mm 岩骨表面向下深度不超过8mm
2014.7.31 全麻下行右侧岩斜区脑膜瘤切除,术中仔细分离 后行肿瘤全切;
术后患者右侧颜面部疼痛消失,无颜面麻木
8.4 患者因“发热”行腰椎穿刺,提示颅内感染,予抗感染 治疗后现体温恢复正常。
头颅CT
(术后)
MRI复查
切口
自颧弓下0.5cm,沿耳屏前方2cm处弧形向后上方延伸10-11cm
分离、暴露
保 留颞浅筋膜,近颞下颌关节处切开,以保留面神经额颞支
T型切开颞浅筋膜,便于牵开以暴露术野
肌肉切开
