骨质疏松危险因素
骨质疏松的预防与管理

,如胃肠道反应、肝肾功能损害等。
03
患者依从性差
由于骨质疏松症的治疗需要长期用药和定期随访,患者的依从性往往较
差,导致治疗效果不佳。
未来发展趋势预测
1 2
早期诊断技术的改进
随着医学技术的不断进步,未来可能会出现更加 准确的早期诊断方法,如基于生物标志物的检测 、影像学技术的改进等。
个性化治疗方案的制定
根据患者的具体情况,制定个性化的治疗方案, 以提高治疗效果和减少副作用。
3
多学科协作模式的建立
骨质疏松症的预防和管理需要多学科协作,包括 骨科、内分泌科、营养科等,未来可能会建立更 加完善的多学科协作模式。
行业内外资源整合利用
加强国际合作与交流
学习借鉴国际先进经验和技术,加强国际合作与交流,提高我国骨质疏松症的预防和管理 水平。
02
及时干预
一旦确诊骨质疏松,应及时采 取药物治疗、生活方式调整等 干预措施,减缓病情进展。
03
定期随访
对已确诊的患者进行定期随访 ,监测病情变化,及时调整治 疗方案。
04
提高公众认知
加强骨质疏松的宣传教育,提 高公众对疾病的认知度和重视 程度。
04
管理方法与实践
药物治疗选择及注意事项
药物治疗选择
诊断方法
双能X线吸收测定法(DXA)、定量计算机断层照相术(QCT)、X线平片等。 其中,DXA是诊断骨质疏松的金标准。
02
危险因素及评估
年龄、性别等不可控因素
01
02
03
年龄
随着年龄的增长,骨质疏 松的风险逐渐增加,特别 是女性绝经后。
性别
女性比男性更容易患骨质 疏松,尤其是在绝经后。
种族
骨质疏松

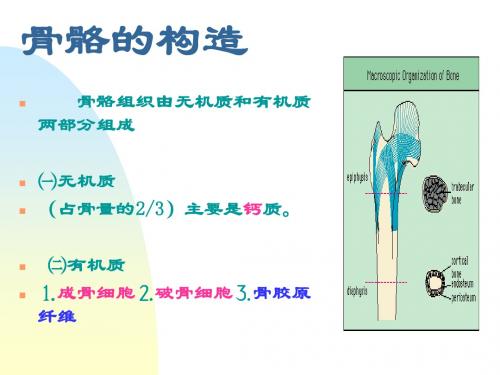
骨质疏松症的诊断:
诊断标准: 正常:T值大于-1 骨量减少:T值在-1~2.5之间 骨质疏松:T值在-2.5以 下。
骨密度检测方法:
X光片测量——不适用于早期骨质疏松的评估。 单光子吸收测定法:设备简单,价格低廉,适于 流行病学调查,但其精确性和重复性欠理想。 双能X线吸收测定法:此法较准确,重复性好,值 得推广应用。 超声波:可测定骨密度和骨强度与DEXA法相干性 良好,操作简单,安全无害,价格便宜,值得推 广。
钙剂的分类:
合成钙: -无机钙:碳酸钙、醋酸钙等。 -有机钙:氨基酸钙、枸橼酸钙、葡萄糖酸 钙等。 天然钙: -各种动物的骨粉等。
维生素D与骨质疏松:
-有益于钙的吸收 -预防跌倒、改善平衡能力 -活性维生素D可预防脊椎骨折 -活性维生素D可预防非脊椎骨折
维生素D的作用:
对小肠的作用——促进肠钙的吸收 对骨代谢的作用——及促进骨形成,又能 刺激骨吸收 对肾的作用——可促进肾小管对尿钙和磷 的重吸收 对骨骼肌的作用
疏松日。
•什么是骨质疏松症?
骨质疏松症:一种以 骨量降低、骨微结构 破坏、骨脆性增加、 骨强度下降、骨折风 险性增大为特征的全 身性、代谢性骨骼系 统疾病,可分为原发 性骨质疏松症和继发 性骨质疏松症。
骨量降低 骨微结构破坏 骨脆性增加、骨强度下降
骨折风险增大
骨量降低 骨微结构破坏 骨脆性增加、骨强度降 骨折风险增大
并发症:驼背胸廓畸形者可出现胸闷、气短、呼
吸困难等表现。从而并发上呼吸到和肺部感染。 髋部骨折后生活自理能力下降后长期卧床加重骨 丢失使骨折难愈合。
骨质疏松症的诊断:
骨质疏松症
均衡饮食 进食足够富含钙质的食物 从食物或晒太阳中,吸取充足维生素D,有助于钙质吸收 适量进食肉类(每天约四至六两),以免吸取过量蛋白质, 增加钙质流失 每天进食1至2个水果,其中以橙、柑、西柚、奇异果较 佳,因其含有丰富维生素C,有助骨骼健康 减少用盐量及减少吃腌制食物,如榨菜、腊味、罐头食 品等,可减少钙质流失。
X线检查
骨密度检查
如何预防『骨质疏松症』?
预防骨质疏松症,应从儿童期开始,在35岁之前,达到 个人最高的骨量。
1. 的负重运动
3.家居安全,以防骨折 4.健康的生活习惯 5.女性在更年期后,经医生同意后选择补充雌激素,摄取合适量的钙质
2.适量亦能保持骨密度。
30
骨质疏松症的防治
营养疗法
合理膳食,科学养生
7-脱氢胆固醇 (维生素D3原) 25羟维生素D3
肾脏 1a羟化酶 波长为290至315nm 紫外线B 25羟化酶 肝脏
前维生素D3
热诱导
维生素D3
1,25双羟维生素D3
正常人每日维生素D的推荐量
每天400IU(10微克)
维生素D的来源
•日常食物每天提供约100IU
•日光照射生成(安全和价廉)
•维生素D制剂的补充 维生素D3体内半衰期为29.5天
6.材料性质 矿化匀一性
胶原胶联
原发性骨 质疏松症 的病因
1.骨密度峰值低:遗传因素占80%,与多基因和种族有关。 环境因素占20%,与钙、蛋白质摄取和运动因素有关。 2.骨丢失因素:年龄增加。青春期延迟。过早绝经。妊娠、 哺乳妇女。营养不良。体力活动减少。女性。
继发性骨质疏松症的病因
一次散步的时间在 30 min 之内 ,50~60 岁的中老年 ,
骨质疏松

肠及肾吸收钙↓ 肠及肾吸收钙↓ 血钙↓ 血钙↓ 胃,肠内主动性钙运转障碍 矿化↓ 矿化↓ 低骨量 骨软化 骨折 继发性PTH 继发性PTH ↑ 骨质疏松
易跌倒
2.常见继发性骨质疏松症 2.常见继发性骨质疏松症
肾上腺皮质激素性骨质疏松症
包括内源性皮质类固醇激素过多(库欣综合征)和外源性(长期皮 质激素治疗)两种.是一种常见的继发性骨质疏松 库欣综合征伴骨质疏松者至少占40% 使用超出生理剂量的激素6个月以上, 几乎50%的患者可发生激素性 骨质疏松症; 其发病机制较复杂,尚未完全阐明.
I型(绝经后) 绝经后)
年龄 女/男比 骨量丢失 易骨折部位 饮食钙摄入 小肠钙吸收 甲状旁腺功能 1,25-(OH)2D3生成 1,25-(OH)2D3生成 主要发病因素 55——70 55——70 6:1 松质骨大于皮质骨 锥体, 锥体,远端桡骨 重要 降低 降低或正常 继发降低 雌激素缺乏
II型(老年性) II型 老年性)
1,25(OH)2D3
老年人血1,25(OH)2D3降低,与老年人光照少,肾功能减退,肾 1α-羟化酶活性降低有关. 1,25(OH)2D3降低致小肠钙吸收降低,血 钙下降,继发甲状旁腺功能亢进,骨吸收增加,骨量减少.
营养因素
钙:已发现幼年时的钙摄入量与成年时的骨峰值直接相关.有作者观 察低钙饮食者3/4患有骨质疏松,而高钙饮食者仅1/4患有骨质疏松 长期蛋白质营养缺乏:造成血浆蛋白降低,骨基质蛋白合成不足,新 骨形成落后,同时有钙缺乏,骨质疏松即会加快出现.但高蛋白饮食有 尿钙排出增多. 维生素C:是骨基质羟脯氨酸合成不可缺少的,如缺乏可致骨基质合 成减少
四.实验室检查
对于骨质疏松患者,应常规检查血常规,血钙,磷和碱性 磷酸酶(AKP)和血抗酒石酸酸性磷酸酶(TRAP),尿钙,尿 磷酸酶(AKP)和血抗酒石酸酸性磷酸酶(TRAP),尿钙,尿 磷,和尿羟脯氨酸,血清蛋白电泳,肝肾功等;根据有关 病史可酌情检查甲状腺功能,甲状旁腺激素,血25病史可酌情检查甲状腺功能,甲状旁腺激素,血25(OH)D3和1,25-(OH)2D3.必要时可行骨组织形态学检查; 1,25有条件者可检查有关骨转换率指标,如血清骨钙素,尿胶 原吡啶啉(Pyd)或尿胶原脱氧吡啶啉(d-Pyd),前者反映骨 原吡啶啉(Pyd)或尿胶原脱氧吡啶啉(d-Pyd),前者反映骨 形成,后二者反映骨吸收.
2024《骨质疏松症》PPT课件

《骨质疏松症》PPT课件•骨质疏松症概述•骨质疏松症的危险因素•骨质疏松症的诊断方法目录•骨质疏松症的治疗策略•骨质疏松症的康复与护理•总结与展望01骨质疏松症概述定义与发病机制定义骨质疏松症是一种以骨量减少、骨组织微结构破坏、骨脆性增加和易于骨折为特征的全身性骨骼疾病。
发病机制涉及多种因素,包括遗传、激素、营养、生活方式等,这些因素共同作用于骨骼,导致骨吸收与骨形成之间的动态平衡被打破。
流行病学特点发病率随年龄增长而增加,女性高于男性,白种人高于黄种人。
危险因素包括年龄、性别、种族、遗传因素、激素水平、营养状况、生活方式等。
临床表现及分型临床表现疼痛、脊柱变形、骨折等,其中骨折是最严重的并发症。
分型根据病因可分为原发性、继发性和特发性骨质疏松症。
诊断标准与鉴别诊断诊断标准基于双能X线吸收测定法(DXA)测量的骨密度值,结合临床表现和实验室检查进行诊断。
鉴别诊断需与多种疾病进行鉴别,如骨软化症、成骨不全、骨转移瘤等。
02骨质疏松症的危险因素年龄、性别因素年龄随着年龄的增长,骨质疏松症的发病率逐渐增加,尤其是女性绝经后。
性别女性比男性更容易患上骨质疏松症,这与女性的生理特点有关,如雌激素水平下降等。
遗传因素与家族史影响遗传因素骨质疏松症有明显的家族聚集性,遗传因素在骨质疏松症的发病中占有重要地位。
家族史影响有家族骨折史的人群患骨质疏松症的风险更高,需要更加关注骨骼健康。
缺乏运动、长期卧床、日照不足等不良生活方式会增加患骨质疏松症的风险。
环境因素长期接触某些化学物质或药物,如糖皮质激素等,也可能对骨骼健康产生不良影响。
生活方式生活方式及环境因素VS药物使用及其他疾病影响药物使用长期服用某些药物,如抗癫痫药、甲状腺激素等,可能增加患骨质疏松症的风险。
其他疾病影响患有某些疾病,如糖尿病、类风湿性关节炎等,也可能增加患骨质疏松症的风险。
这些疾病可能影响骨骼代谢和激素水平,从而增加骨质疏松症的发病风险。
03骨质疏松症的诊断方法临床表现评估疼痛以腰背痛多见,疼痛沿脊柱向两侧扩散,仰卧或坐位时疼痛减轻。
《骨质疏松》PPT课件

骨质疏松患者易发生骨折等严重并发症,影响患 者生活质量,甚至危及生命。
3
骨质疏松预防意识不足
目前社会对骨质疏松的认识和重视程度不够,很 多人缺乏预防意识,导致骨质疏松发病率逐年上 升。
未来发展趋势预测
01
精准医疗在骨质疏松领域的应用
随着精准医疗技术的发展,未来骨质疏松的诊断和治疗将更加个性化、
通过X射线或超声波等方法测量骨密 度,评估骨质疏松风险。
FRAX工具
FRAX是一种基于临床危险因素的算 法,用于预测10年内髋部骨折及任 何重要骨质疏松性骨折的概率。
QFracture工具
QFracture是一种基于临床数据和统 计模型的算法,用于预测未来骨折的 风险。
风险评估问卷
通过问卷调查的方式收集相关信息, 评估个体骨质疏松的风险。
药物治疗方案
抗骨吸收药物
如双膦酸盐、降钙素等, 通过抑制破骨细胞活性, 减少骨吸收,从而增加骨 密度。
促骨形成药物
如甲状旁腺激素类似物等 ,通过促进成骨细胞活性 ,增加骨形成,提高骨密 度。
其他药物
如雌激素、选择性雌激素 受体调节剂等,通过调节 内分泌系统,改善骨代谢 平衡。
新型药物研究进展
RANKL抑制剂
03 诊断方法与标准
骨密度测定技术
双能X线吸收法(DXA)
01
通过测量骨骼对两种不同能量X线的吸收程度来计算骨密度,具
有精度高、辐射量低的优点。
定量计算机断层扫描(QCT)
02
利用CT技术对骨骼进行三维重建和骨密度测量,可更准确地评
估骨质疏松程度。
超声骨密度仪
03
通过测量骨骼对超声波的传导速度和振幅衰减来评估骨密度,
正确认识骨质疏松
正确认识骨质疏松骨质疏松症是一种全身骨病,其特点是骨量减少,骨组织的显微组织退化,导致骨质的脆性增高,并容易导致骨折。
骨质疏松多见于中老年人,特别是更年期妇女。
根据数据,全世界大约有两亿人患有骨质疏松,这是一个越来越严重的公众健康问题。
骨质疏松症早期没有明显的临床表现,一般都是比较严重的,甚至有可能出现骨折,所以要正确认识骨质疏松的危险因素,及早发现和预防骨质疏松。
1、骨质疏松骨质疏松症是一种全身性的骨病,其原因有很多,主要是由于骨密度、骨质量的降低、骨微结构的破坏、骨脆性增加。
骨质疏松有两种类型:原发性和继发性。
原发性骨质疏松症分为三类:绝经后骨质疏松(Ⅰ型)、老年性骨质疏松(Ⅱ型)、特发性骨质疏松(包括青少年型)。
更年期后骨质疏松通常出现于女性绝经后5~10年;老年骨质疏松症是指老年人70岁以后出现的骨质疏松症;而原发性骨质疏松症多见于青少年,原因不明。
2、治疗单纯的补钙还不足以治疗骨质疏松症。
(1)抗骨吸收药物1)一种可供选择的双膦酸盐类药物是阿仑膦酸盐、唑来膦酸钠、利塞膦酸钠等。
2)对有疼痛症状的骨质疏松病人,降钙制剂更适宜。
长期服用是不可取的。
三文鱼降钙素,按情况一周2-5次皮下或肌肉内注射;三文鱼降钙素鼻喷雾;鳗鱼降钙素,肌肉注射。
3)对妇女病人应用选择性雌激素受体调节剂,可减少乳腺癌中雌激素受体阳性的侵袭性乳腺癌,而不会使子宫内膜增生和子宫内膜癌的风险增加。
雷诺昔芬,因静脉栓塞或有血栓的患者,如长期卧床或久坐时,均应慎用。
4)雌激素类药物仅适用于女性。
应该综合评价优缺点,并遵守下列原则:①对有绝经期症状(潮热、出汗等)、/或骨质疏松症和/或骨质疏松症的女性,特别是在绝经前期使用,获益较大,风险较低。
②禁忌症:禁忌症:乳腺癌、子宫内膜癌、血栓性疾病、不明原因阴道出血、活动性肝病、结缔组织病等。
注意子宫肌瘤、子宫内膜异位症、乳腺癌家族史、胆囊疾病及垂体分泌瘤的患者。
有子宫的女性在使用雌激素的时候要配合使用合适的黄体酮制剂来抑制体内的雌激素,对于已经做过子宫手术的女性,应该只使用雌激素而不使用黄体酮。
骨质疏松诊疗指南
原发性骨质疏松诊疗指南一、概述(一)定义和分类骨质疏松症(osteoporosis,OP)是一种以骨量低下,骨微结构损坏,导致骨脆性增加,易发生骨折为特征的全身性骨病(世界卫生组织,WHO)。
2001年美国国立卫生研究院(NIH)提出骨质疏松症是以骨强度下降、骨折风险性增加为特征的骨骼系统疾病,骨强度反映骨骼的两个主要方面,即骨矿密度和骨质量。
骨质疏松症可发生于不同性别和年龄,但多见和年性。
骨质疏松症分原发性和继发性2类。
原发性骨质疏松症分骨质疏松症(Ⅰ型)、老年骨质疏松症(Ⅱ型)和特发性骨质疏松(包括青少年型)3类。
绝经后骨质疏松症一般发生在妇女绝经后5~10年内;老年骨质疏松症一般指老年人70岁后发生的骨质疏松;继发性骨质疏松症指由任何影响骨代谢的疾病和(或)药物导致的骨质疏松;而特发性骨质疏松主要发生在青少年,病因尚不明。
本指南仅涉及原发性骨质疏松症。
(二)流行病学骨质疏松症是一种退化性疾病,随年龄增长,患病风险增加。
随着人类寿命延长和老龄化社会的到来,骨质疏松症已成为人类的重要健康问题。
目前,我国60岁以上老龄人口估计有1.73亿,是世界上老年人口绝对数量最多的国家。
2003年至2006年一次全国性大规模流行病学调查显示,50岁以上人群以椎体和股骨颈骨密度值为基础的骨质疏松症总患病率女性为20.7%,男性为14.4%。
60岁以上人群中骨质疏松症的患病率明显增高,女性尤为突出。
按调查估算全国2006年在50岁以上人群中约有694万人患有骨质疏松症,约2亿1千万人存在低骨量。
北京等地区基于影像学的流行病学调查显示,50岁以上妇女脊椎骨折的患病率为15%,相当于每7名50岁以上妇女中就有一位发生过脊椎骨折。
近年来,我国髋部骨折的发生率也有明显上升趋势,北京市髋部骨折发生率研究表明,用同样的美国人口作标化后1990~1992年间,北京市50岁以上的髋部骨折率在男性为83/10万,女性为80/10万;而在2002~2006年间,此发生率分别增长为男性129/10万和女性229/10万。
骨质疏松ppt课件完整版
诊断方法
包括临床表现评估、骨密度测定、X线检查、实验室检查等。其 中,骨密度测定是诊断骨质疏松的重要依据。
诊断标准
根据世界卫生组织(WHO)制定的诊断标准,以骨密度值为主 要依据,结合临床表现和实验室检查结果,可明确诊断骨质疏 松。同时,还需排除其他可能导致骨密度降低的疾病。
02 骨质疏松危险因 素及评估
预防和治疗骨质疏松的并发症,如骨 折、疼痛等。
对患者进行心理支持和护理,提高生 活质量。
跨学科合作与政策支持
加强各学科之间的合作与交流,共同推进骨质疏松的防 治工作。
建立完善的骨质疏松防治体系和服务网络。
政府加大对骨质疏松防治工作的投入和支持力度。 加强对骨质疏松防治工作的宣传和推广力度。
04 药物治疗选择及 注意事项
06 患者日常管理与 教育
定期随访监测指标设置
骨密度检测
定期通过DXA等方法检测骨密度,评 估骨质疏松程度。
实验室检查
包括血钙、磷、碱性磷酸酶等指标, 了解患者骨代谢状况。
骨折风险评估
结合年龄、性别、骨折史等因素,评 估患者未来骨折风险。
生活方式调整建议
均衡饮食
增加钙、维生素D等营养素的摄入,如奶制 品、豆制品、绿叶蔬菜等。
个体化治疗方案制定
根据患者病情、年龄、 性别等因素制定个体 化治疗方案
定期评估疗效和调整 治疗方案,以达到最 佳治疗效果
考虑患者合并症和用 药史,避免药物相互 作用和不良反应
05 非药物治疗方法 探讨
运动处方制定与实施
个性化运动处方
根据患者病情、年龄、身体状况 等制定个性化运动方案。
运动类型选择Biblioteka 饮食禁忌提醒患者避免过多摄入咖啡因、碳酸饮料等影响骨健康的食物。
骨质疏松科普小知识
骨质疏松科普小知识
骨质疏松是一种常见的骨骼疾病,主要表现为骨质密度降低和骨质微结构异常,导致骨骼易碎和骨折风险增加。
以下是一些骨质疏松的科普小知识,希望能帮助大家更好地了解和预防这种疾病。
1. 骨质疏松的危险因素
骨质疏松的危险因素包括年龄、性别、遗传因素、生活方式、营养不良、慢性疾病等。
女性、年龄大于50岁、家族中有骨质疏松病史、长期服用激素类药物、缺乏运动、饮食不均衡等人群更容易患上骨质疏松。
2. 骨质疏松的预防
骨质疏松的预防包括增加钙、维生素D的摄入、保持适当的体重、进行适量的运动、避免吸烟和过度饮酒等。
此外,定期进行骨密度检查也是预防骨质疏松的重要措施。
3. 骨质疏松的治疗
骨质疏松的治疗包括药物治疗和非药物治疗。
药物治疗包括钙、维生
素D、雌激素、雄激素、双磷酸盐等药物。
非药物治疗包括运动、饮食、针灸、按摩等。
4. 骨质疏松的并发症
骨质疏松容易导致骨折,尤其是脊椎骨折和髋部骨折。
骨折会导致疼痛、残疾和死亡等严重后果。
5. 骨质疏松的饮食
骨质疏松的饮食应该注意增加钙、维生素D的摄入。
钙含量较高的食物包括牛奶、豆腐、鱼类、虾皮等。
维生素D含量较高的食物包括鱼肝油、蛋黄、牛奶等。
此外,应该避免过度饮酒和吸烟。
总之,骨质疏松是一种常见的骨骼疾病,但是通过预防和治疗,我们可以降低患病的风险。
希望大家能够重视骨质疏松的预防和治疗,保护好自己的骨骼健康。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
骨质疏松严重威胁人的生存质量和 生存时间
ü 全世界每3秒发生一次骨质疏松骨折
ü1/2女性和1/5的男性会在50岁后遭遇一次骨折
ü20% 的髋部骨折者在骨折后6个月内死亡
IOF report 2012,Capture the Fracture: A global campaign to break the fragility fracture cycle
绝经后骨质疏松(I型)
--雌激素水平急剧下降 --骨量减少呈一过性 --高转换型
原发性骨 质疏松
老年性骨质疏松(II型)
--増龄引起的生理性退变 --以低转换型多见 --除脊椎外长骨骨量减少
特发性骨质疏松
1. 骨质疏松概述
• 骨质疏松的临床表现
疼痛
腰背疼痛或全身骨骼疼痛 负重时疼痛加重或活动受限 严重时翻身、起坐及行走困难
• 遗传性疾病
成骨不全 马凡综合征 血色病 高胱氨酸尿症 卟啉病
• 其他原因
任何原因维生素D不足、酗酒、神经性厌食、营养不良、 妊娠及哺乳 、慢性阻塞性肺疾病、脑血管意外、淀粉样变、 多发性硬化、获得性免疫缺陷综合征
服用这些药物时注意其骨质疏松风险
p 激素治疗
Ø糖皮质激素 Ø甲状腺激素 Ø促性腺激素释放激素激动剂 Ø醋酸甲羟孕酮
1. 骨质疏松概述
骨强度
骨密度
骨强度
骨质量 骨密度
--单位面积(或体积)内矿 物质的含量
骨质量
--骨骼构筑、骨代谢转换 、骨骼累积性破坏(显微 骨折)和骨矿化程度
骨质疏松特征
全身性的骨骼疾病 --骨量减少 --骨组织微结构破坏
骨量减少--骨矿物质和 骨有机质等比减少
骨组织微结构破坏— 不仅是退变,因骨吸 收和骨形成失衡所致 ;呈自发性、进行性
治疗费 用高昂
骨质疏松住院患者 年度治疗费用巨大
美国28亿美元 中国3-5万元/人次
骨质疏松的高危人群 有哪些?
•高危因素
固有因素
• 人种(白、黄种人高于 黑种人) • 老龄 • 绝经 • 母系家族史
非固有因素
• 低体重、营养不良 • 性腺功能低下 • 吸烟、过度饮酒、咖啡 • 缺乏运动 • 影响骨代谢药物、疾病
发生骨折的终生危险 女性40%,男性13% 70%患者不能独立移动
BMD每降低1.0s,骨 折危险度增加2倍
20%-60%患者在6-12 个月内不能恢复到骨 折前的功能水平
死亡率 升高
髋部骨折1年后死 亡率升高15%20%
多数死亡发生在髋 部骨折后4个月内
髋部骨折后的死亡 危险性岁年龄增长 而呈线性增加
骨质疏松危险因素
东南大学附属中大医院内分泌科 金晖
中国约每7个人中就有1个骨质疏松症患者 • 全国骨质疏松的总患病率为6.6%-19.3%,平均
13%
• 按13%的患病率计算,平均每7.7个人中就有1个患者 • 按13亿人计算,全国约有1.7亿骨质疏松患者
Y. Wang, et al. Osteoporos Int (2009) 20:1651–1662
骨质疏松结果
骨强度下降 骨脆性增加 极易发生骨折
--骨组织质与量异常
--骨骼载荷能力降低
--易发生微骨折乃至骨折 ,常见腰椎压缩性骨 折、股骨近端、桡骨 远端和肱骨上端骨折
1. 骨质疏松概述
• 骨质疏松的流行病学
退化性 疾病
随年龄增长 患病风险显增加 60岁以上患病率明显
升高
尽早预防、诊断、治疗 危害
严重
患病 率高
诊疗 不足
骨折危险性女性40%,男性13% 髋部骨折1年之内死亡率20% 存活者中50%致残
仅1.6%患者得到诊断 就诊率不足1%
患病总人数超过1.75亿 60岁以上女性29%,男性15%
2.1亿人群存在低骨量
1. 骨质疏松概述
• 骨质疏松的病因学分类
原发性、继发性和特发性骨质疏松
继发性骨质疏松
“大部分高危患者错过了在 多数医院检查出跌倒和骨折 风险的最佳或唯一的机会,
而大部分初级医疗机构
缺乏足够预防二次跌倒和骨 折的服务。”
IOF report 2012,Capture the Fracture: A global campaign to break the fragility fracture cycle
哪些人可能已经是骨质疏松患者?
腰背疼痛,用力时 加剧
身高缩短或驼背
胸廓畸形
不明原因跌倒
便秘、腹痛腹胀( 腰椎骨折所致)
日常活动中骨折(起床、 走路、抱孩子、或其他轻
微外力)
IOF report 2012,Capture the Fracture: A global campaign to break the fragility fracture cycle 中华医学会骨质疏松和骨矿盐疾病分会. 原发性骨质疏松症诊治指南(2011年)[J]. 中华骨质疏松和骨矿盐疾病杂志, 2011(4):2-17.
早期无明显症状 ,骨折后发现
骨骼 变形
骨折
身高缩短和驼背 脊柱畸形和伸展受限 胸廓畸形、腹部结构改变
胸、腰椎、髋部、桡尺骨 易发生脆性骨折 骨折后再发风险明显增加
1. 骨质疏松概述
• 骨质疏松的后果
骨折
生活质 量降低
骨折后1年功能状态
发病率20%,危害严重 50%髋部骨折患者不能 恢复独立行走能力
继发性骨质疏松症的常见原因
• 内分泌疾病
库欣综合征 性腺功能低减 甲状腺功能亢进症 /甲减 原发性甲状旁腺功能亢进症 1型糖尿病/2型糖尿病
• 风湿系统疾病
类风湿关节炎 系统性红斑狼疮 强直性脊柱炎
继发性骨质疏松症的常见原因
• 胃肠道疾病
慢性肝病(尤其是原发性胆汁性肝硬化) 炎性肠病(尤其是克罗恩病) 胃大部切除术
骨折比例
二次骨折风险是首发骨折风险的2倍
各年龄段女性5年内骨折风险
年龄
International Osteoporosis Foundation. Bone Care for the Postmenopausal Woman. October 10, 2013
初级医疗在骨质疏松/骨折防治中的重要性
• 肾脏疾病
肾功能不全或衰竭(肾性骨病)
• 血液系统疾病
白血病、淋巴瘤、多发性骨髓瘤、高雪病和骨髓异常增 殖综合征等。继发性骨质疏松源自的常见原因• 神经肌肉系统疾病
各种原因所致的偏瘫、截瘫、运动功能障碍、 肌营养不良症、僵人综合征和肌强直综合征等
• 长期制动
如长期卧床或太空旅行
• 器官移植术后
继发性骨质疏松症的常见原因
