血脂异常的分类及药物使用
2023调脂药物的基本分类、作用机制与使用原则

2023调脂药物的基本分类.作用机制与使用原则血脂异常是动脉粥样硬化性心血管疾病(ASCVD)发生发展最主要的危险因素。
有效控制血脂异常,对ASCVD防控具有重要意义。
一、什么是血脂及血脂异常血脂是血清中脂类的统称,包括甘油三酯(TG)、胆固醇(CH)、磷脂以及游离脂肪等。
血脂中70%~80%由体内合成,20%~30%由食物消化吸收。
由于血浆中TG和CH都是疏水性物质,必须与血液中的特殊蛋白质和磷脂等组成亲水性的球形大分子,才能在血液中被运输,并进入组织细胞。
这种球形大分子复合物称作脂蛋白。
载脂蛋白则通过结合和转运脂质、参与脂蛋白代谢关键酶活性的调节、参与脂蛋白受体的识别的作用,在血浆脂蛋白代谢中起到重要作用。
血脂异常通常指血清中总胆固醇(TC)、TG、低密度脂蛋白胆固醇(1D1-C)水平升高,高密度脂蛋白胆固醇(HD1-C)水平降低。
其中1D1-C升高是动脉硬化(AS)的主要危险因素,在ASCVD致病中起着核心作用。
大量研究表明无论以何种干预方式降低1D1-C的水平均可降低ASCVD的发生率和病死率。
提倡以降低血清1D1-C水平来防控ASCVD,也是目前国内外血脂异常防治指南推荐的调脂治疗首要干预靶点。
二.如何应对血脂异常首先采用非药物方式进行干预如改变饮食方式、适量运动、减轻体重、减少酒精摄入等。
当生活方式改变,1D1-C及非1D1-C水平仍未达标时,则需启动药物干预。
三、临床常用的调脂药物的作用机制及使用原则临床上应用的调脂药物大致分为两类:主要降低TG类药物及主要降低CH类药物。
值得一提的是,对于严重的血脂异常患者多需联合多种调脂药物才能取得理想效果。
1.主要降低CH类药物:包括他汀类药物、CH吸收抑制剂、PCSK9抑制剂.胆酸螯合剂等。
(1)他汀类药物:又称3羟基3甲基戊二酰辅酶A(HMG-CoA)还原酶抑制剂。
能够抑制CH合成限速酶HMG-COA还原酶合成,从而降低CH的合成,继而上调细胞表面1D1受体,加速血清1D1分解代谢,此外还可以抑制极低密度脂蛋白(V1D1)合成。
中国成人血脂异常防治指南 pdf

中国成人血脂异常防治指南一、血脂异常概述血脂异常是指血脂水平异常,包括胆固醇、甘油三酯、低密度脂蛋白和高密度脂蛋白等指标的升高或降低。
血脂异常是心血管疾病的重要危险因素,与动脉粥样硬化、冠心病、脑血管病等疾病的发生和发展密切相关。
二、血脂异常的分类和诊断根据中国成人血脂异常防治指南(2016年修订版),血脂异常主要分为以下几类:1.高胆固醇血症:总胆固醇≥5.2mmol/L或低密度脂蛋白胆固醇≥3.4mmol/L。
2.高甘油三酯血症:甘油三酯≥1.7mmol/L。
3.低高密度脂蛋白血症:高密度脂蛋白胆固醇<1.0mmol/L。
诊断血脂异常时,应综合考虑个体的血脂水平、心血管疾病风险、家族史等因素。
对于高危人群,应每3个月进行一次血脂检查;对于一般人群,应每年进行一次血脂检查。
三、血脂异常的流行病学近年来,随着人们生活水平的提高和生活方式的改变,血脂异常的发病率逐年上升。
根据《中国居民营养与慢性病状况报告(2015年)》显示,我国18岁及以上居民血脂异常患病率为19.3%,预计未来还将继续上升。
四、血脂异常的危险因素血脂异常的危险因素主要包括以下几个方面:1.遗传因素:家族史是血脂异常的重要危险因素。
2.不良的生活方式:饮食结构不合理、缺乏运动、吸烟、酗酒等不良的生活方式均可导致血脂异常。
3.其他疾病的影响:糖尿病、甲状腺功能减退症、肥胖等疾病均可影响血脂水平。
4.年龄和性别:随着年龄的增长和性别的差异,血脂水平也会发生变化。
五、血脂异常的预防和治疗预防和治疗血脂异常应采取综合措施,主要包括以下几个方面:1.改善生活方式:饮食清淡、控制体重、适量运动、戒烟限酒等措施有助于降低血脂水平。
2.药物治疗:对于血脂异常较严重或存在心血管疾病的患者,应在医生指导下使用药物治疗。
药物治疗主要包括他汀类药物、贝特类药物等。
3.中医药治疗:中医药在调节血脂方面具有一定的疗效,可根据个体情况辨证施治。
4.控制其他危险因素:控制血压、血糖等危险因素也有助于预防和治疗血脂异常。
血脂异常及常用调脂药物精品文档40页

乳糜微粒(CM)、极低密度脂蛋白(VLDL)、中 间密度脂蛋白(IDL)、低密度脂蛋白(LDL)、高密 度脂蛋白(HDL)、脂蛋白小a LP(a)
血浆脂蛋白的特性及功能
分类
水合密度 (g/ml)
颗粒大小 (nm)
主要脂 质
CM <0.950 80~500 TG
VLDL <1.006 30~80 TG
临床上检测血脂的项目较多,血脂的基本检 测项目为TC、TG、HDL-C和LDL- C。
其他血脂项目如载脂蛋白apoA I、apoB,脂 蛋白小a Lp(a)等的检测属于研究项目,不在临 床基本检测项目之列。
1. 总胆固醇(TC)
TC是指血液中各脂蛋白所含胆固醇之总和。影响TC水平的主要 因素有:(1)年龄与性别。(2)饮食习惯。(3)遗传因素:与脂蛋白 代谢相关酶或受体基因发生突变,是引起TC显著升高的主要原 因。
2. 甘油三酯(TG)
临床上所测定的TG是血浆中各脂蛋白所含TG的总和。与TC不 同,同一个体的TG水平受饮食和不同时间等因素的影响较大, 所以同一个体在多次测定时,TG值可能有较大差异。人群中血 清TG水平呈明显的正偏态分布。
3. 高密度脂蛋白(HDL-C)
基础研究证实,HDL能将外周组织如血管壁内胆固醇转运至肝 脏 进 行 分 解 代 谢 , 提 示 HDL 具 有 抗 动 脉 粥 样 硬 化 作 用 。 由 于 HDL所含成分较多,临床上目前尚无方法全面地检测HDL的量 和功能,故通过检测其所含胆固醇的量,间接了解血浆中HDL 的多少。
5~17
TG TC
TC
磷脂 TC
apoB100 apoE
VLDL中TG经脂酶 水解后形成
高脂血症类型、病理、分类及ASCVD危险分层指导作用及调节血脂要点

高脂血症类型、病理、分类及ASCVD危险分层指导作用及调节血脂要点血脂是血清中的胆固醇、甘油三酯(TG)和类脂等的总称,与临床密切相关的血脂主要是胆固醇和TG。
高油脂饮食、内分泌相关疾病或甲状腺功能减退症等均可导致高脂血症。
高脂血症是如动脉粥样硬化性心脑血管疾病、脂肪肝等许多高死亡率、高致残率疾病的危险因素,有效控制血脂异常对于这些疾病的防控具有重要意义。
高脂血症高脂血症,常被称为高血脂,医学上又称为血脂异常,通常指血浆中TG和(或)总胆固醇(TC)升高,也包括低密度脂蛋白胆固醇(LDL-C)升高和高密度脂蛋白胆固醇(HDL-C)降低。
高脂血症一般无明显不适的症状,且大多数都是在常规体检或因其他疾病就诊时发现,常被称为“隐形的杀手”。
血脂异常分类比较复杂,一般根据病因将其分为原发性高脂血症和继发性高脂血症。
原发性高脂血症又分为三类:高胆固醇症,混合性高脂血症(胆固醇与TG均升高)与高TG症。
原发性与先天性和遗传因素有关,是由于单基因缺陷或多基因缺陷所致,具有明显的遗传倾向,具有家族聚集性。
包括家族性高胆固醇血症(FH),家族性高甘油三酯血症等。
表1:原发性高脂血症的分类继发性高脂血症是指由其他疾病及已知原因导致的血脂异常。
其中疾病主要包括:糖尿病、肾病综合征、肝脏疾病、甲状腺功能减退、多囊卵巢综合征等,且其本质亦是升高胆固醇和(或)TG(如表3)。
除此之外,长期应用某些药物也可能引起高脂血症:糖皮质激素、噻嗪类利尿剂、β受体阻滞剂、部分抗肿瘤药物等(如表4)。
另外,雌激素缺乏也可导致高脂血症的发生。
继发性高血脂症的病因表3:继发性高血脂症具体病因(疾病)ASCVD危险分层指导调脂治疗LDL-C、TG升高,HDL-C降低等血脂异常会增加动脉粥样硬化、脂肪肝、急性胰腺炎等众多疾病的发病风险。
为更好地预防血脂异常造成的疾病风险,并指导调脂治疗的启动时间与治疗方案,临床上需评估血脂结果:首先要排除继发因素,然后结合患者的基础状况进行ASCVD危险分层,确定治疗的目标值。
中国成人血脂异常防治指南(2016年修订版)

中国成人血脂异常防治指南(2016年修订版)中国成人血脂异常防治指南(2016年修订版)引言:血脂异常是一种常见的代谢性疾病,严重影响着人们的健康。
随着生活方式的改变和食品结构的调整,血脂异常在中国人群中的发生率逐年升高。
为了指导医务人员在临床实践中对成人血脂异常进行有效的防治,特制定本文——中国成人血脂异常防治指南(2016年修订版)。
一、背景与目的血脂异常是指血浆中胆固醇、甘油三酯(TG)或高密度脂蛋白胆固醇(HDL-C)的含量超出正常范围,引起心血管疾病的重要危险因素。
本指南的目的是对中国成人血脂异常的分类、预防、诊断和治疗提出明确的指导,以降低心血管疾病的风险。
二、分类与诊断根据血脂成分的异常程度,血脂异常可分为三类:高胆固醇血症、高甘油三酯血症和混合性高脂血症。
通过测量血浆中的胆固醇、甘油三酯和高密度脂蛋白胆固醇水平,可对血脂异常进行初步诊断。
若血脂异常持续存在,则必要时进行基因检测以确定遗传性血脂异常。
三、预防与干预1.生活方式干预:(1)饮食控制:推荐控制每日总胆固醇摄入量不超过300mg,饱和脂肪酸摄入量不超过10%。
(2)适量增加非饱和脂肪酸摄入。
(3)限制每日饮酒量,男性不超过30g,女性不超过20g。
2.体育锻炼:推荐每周至少进行150分钟有氧运动,或者每周进行75分钟的高强度有氧运动。
3.控制体重:在BMI指数超过24时,应积极进行减重。
4.戒烟限酒:提倡戒烟和限制酒精摄入。
四、药物治疗1.胆固醇吸收抑制剂:适用于高胆固醇血症和混合性高脂血症。
2.他汀类药物:适用于富含胆固醇和低密度脂蛋白胆固醇(LDL-C)的血症。
3.纤维酸类药物:可降低胆固醇、甘油三酯以及LDL-C水平,适用于混合性高脂血症。
4.贝特类药物与噻唑烷难解残基(Niacin):适用于谨慎选择的特定患者群,如高危患者、家族性高胆固醇血症等。
五、随访与评估对于已进行药物治疗的患者,需要定期进行随访,以调整药物剂量、监测血脂水平和相关指标,评估治疗效果。
血脂异常基层诊疗指南(2019年)完整版精选全文完整版

可编辑修改精选全文完整版血脂异常基层诊疗指南(2019年)完整版一、概述近年来随着社会老龄化和城市化进程加快,不健康生活方式流行,我国居民动脉粥样硬化性心血管疾病(atherosclerotic cardiovascular disease,ASCVD)危险因素普遍暴露,ASCVD 死亡占居民疾病死亡构成40%以上,居首位[1]。
中国ASCVD负担日渐加重,已成为重大的公共卫生问题。
血脂异常为ASCVD发生发展中最主要的致病性危险因素之一[2]。
WHO最新资料显示,全球超过50%的冠心病的发生与胆固醇水平升高有关。
在ASCVD 防控方面,美国在20世纪80年代就借助于完成降脂治疗为主的三大任务,成功降低了冠心病死亡率[3];其中,贡献最大的胆固醇水平降低占24.25%的权重。
而近年我国冠心病死亡率不断增加,首位原因为胆固醇水平升高的影响,占77%,明显超过糖尿病和吸烟,成为首要致病性危险因素[4]。
有效控制血脂异常,对我国ASCVD防控具有重要意义。
随着医疗改革的深入,基层以及社区医务工作者是防治心血管疾病的主力军。
提高基层医生对血脂异常的认识、防治水平,对降低人群整体心血管风险,防治ASCVD发生有重要意义。
(一)定义总胆固醇(TC)分为高密度脂蛋白胆固醇(high-density lipoprotein cholesterol,HDL-C)和低密度脂蛋白胆固醇(low-density lipoprotein cholesterol,LDL-C)。
1.血脂与脂蛋白:血脂是血清中的胆固醇、甘油三酯(triglyceride,TG)和类脂(磷脂、糖脂、固醇、类固醇)的总称,与临床密切相关的血脂主要是胆固醇和TG。
血脂不溶于水,必须与特殊的蛋白质即载脂蛋白(apolipoprotein,Apo)结合形成脂蛋白(Lp)。
脂蛋白为球状的大分子复合物,其表面是少量蛋白质、极性磷脂和游离胆固醇,它们的亲水基团突入周围水相中,从而使脂蛋白分子溶于血液,并被运输至组织进行代谢。
血脂异常的定义和分类
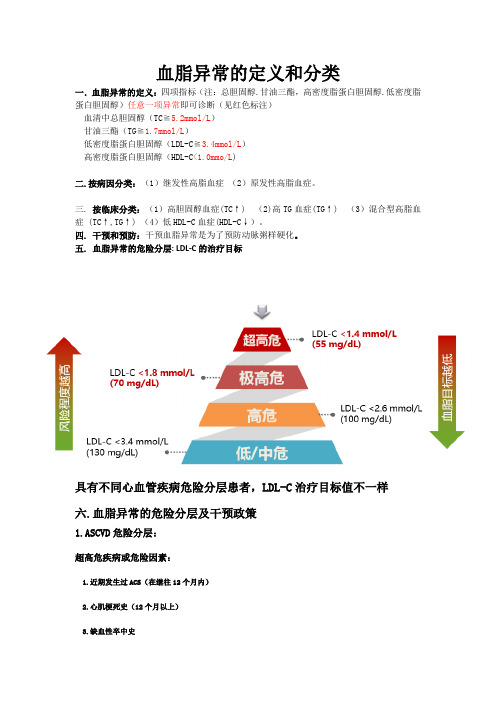
血脂异常的定义和分类一.血脂异常的定义:四项指标(注:总胆固醇.甘油三酯,高密度脂蛋白胆固醇.低密度脂蛋白胆固醇)任意一项异常即可诊断(见红色标注)血清中总胆固醇(TC≧5.2mmol/L)甘油三酯(TG≧1.7mmol/L)低密度脂蛋白胆固醇(LDL-C≧3.4mmol/L)高密度脂蛋白胆固醇(HDL-C<1.0mmo/L)二.按病因分类:(1)继发性高脂血症(2)原发性高脂血症。
三. 按临床分类:(1)高胆固醇血症(TC↑) (2)高TG血症(TG↑) (3)混合型高脂血症(TC↑,TG↑) (4)低HDL-C血症(HDL-C↓)。
四. 干预和预防:干预血脂异常是为了预防动脉粥样硬化。
五. 血脂异常的危险分层: LDL-C的治疗目标具有不同心血管疾病危险分层患者,LDL-C治疗目标值不一样六.血脂异常的危险分层及干预政策1.ASCVD危险分层:超高危疾病或危险因素:1.近期发生过ACS(在继往12个月内)2.心肌梗死史(12个月以上)3.缺血性卒中史4.有症状的周围血管病变,既往接受过血运重建或截肢5.多血管床病变(2~3处)6.早发冠心病(男<55,女<65)7.LDL-C≥4.98.既往有PCI治疗史9.糖尿病、高血压、慢性肾病(3/4期)、吸烟极高危疾病或危险因素:1.ASCVD患者2.糖尿病+高血压3.糖尿病+1项其它危险因素中/高危疾病或危险因素:高危:1. 年龄≥40岁的糖尿病患者2.高血压+2项及以上危险因素3.慢性肾脏疾病(3/4期)4. LDL-C≥4.9mmol/L(190mg/dl)中危:1.无高血压,2~3项危险因素2.高血压+1~2项危险因素低危疾病或危险因素;1.无高血压,0~1项危险因素2.高血压,0项危险因素临床确诊的ASCVD:①急性冠脉综合征(ASC);②稳定性冠心病;③血运重建术后;④缺血性心肌病;⑤缺血性脑卒中;⑥短暂性脑缺血发作(TIA);⑦动脉粥样硬化源性周围动脉疾病(PAD) 危险因素:○收缩压≥160 mmHg或舒张压≥100 mmHg ○BMI≥28kg/㎡○非-HDL-C≥ 5.2 mmol/L ○吸烟○HDL-C<1.0mmol/L(40mg/dl) ○男性≥45岁或女性≥55岁七.血脂异常的治疗原则1.临床上应根据个体 ASCVD 危险程度,决定是否启动药物调脂治疗。
血脂异常防治指南-V1

血脂异常防治指南-V1
血脂异常防治指南重要性不言而喻。
血脂异常会增加患心血管病的风险,严重的还可能导致肥胖或者糖尿病等疾病。
在这篇文章中,将详
细阐述血脂异常防治指南的关键内容。
一、血脂异常的概念和危害
1. 血脂异常是指血液中的脂质含量超过正常范围。
2. 血脂异常会导致心血管病、肥胖和糖尿病等疾病的发生。
二、血脂异常的分类和诊断标准
1. 血脂异常根据不同的脂质类型和含量进行分类,包括总胆固醇、低
密度脂蛋白胆固醇、高密度脂蛋白胆固醇和甘油三酯。
2. 诊断标准根据人群不同而有所差异,具体包括:总胆固醇、低密度
脂蛋白胆固醇、高密度脂蛋白胆固醇和甘油三酯的标准。
三、血脂异常的预防和治疗
1. 生活方式的改变是预防和治疗血脂异常的首选方法,包括合理饮食、适量运动和戒烟限酒。
2. 药物治疗包括降脂药物和控制胰岛素等药物,必须在医生的指导下
使用。
四、血脂异常防治常识
1. 健康饮食是预防血脂异常的重要方面,应避免过多的饱和脂肪酸和胆固醇的摄入。
2. 每天适量的运动可以帮助控制血脂,建议每周至少进行150分钟的中等强度运动。
3. 维生素和矿物质等营养物质对于调节血脂也有一定的帮助。
总之,通过本文对血脂异常防治指南的重新整理和阐述,希望能够帮助读者更加深入地了解和掌握血脂异常的相关知识,预防和治疗血脂异常,提高身体健康水平。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
血脂异常----心血管疾病的高危险因素一、血脂和血脂异常的概念血脂是血液中脂类物质的总称,其主要成分为胆固醇(CH)、甘油三酯(TG)、磷脂及游离脂肪等,通常所说的血脂是指血浆中的甘油三酯和胆固醇。
由于甘油三酯和胆固醇不能以游离的形式存在于血浆中,必须与脂蛋白的形式才能在血液中被转运。
因此,临床主要检测血浆脂蛋白中所含甘油三酯和胆固醇,所测各类脂蛋白中的胆固醇,如高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)等等(注:LDL-C是通过Friedwald公式计算而得),他们分别具有不同的临床意义。
血脂异常与高脂血症有什么区别?血脂异常是血脂代谢异常的简称,习惯上也称高脂血症、高脂蛋白血症。
血脂异常的临床类型主要有:高胆固醇血症、高甘油三酯血症、高LDL-C血症、低HDL-C血症,另外也包括小而致密的低密度脂蛋白(Small densy LDL,SLDL)和载脂蛋白(Apo)的代谢异常。
血脂异常与高脂血症两者没有本质的区别,只是称谓的不同。
将低HDL-C血症也称高脂血症逻辑上似有不妥,因此将高脂血症称为血脂异常更准确。
同理,习惯所说的降脂药也不符合实际情况,有些降脂药也有升高HDL-C的作用,因此不论是“降”是“升”,将降脂药称为调脂药更合理。
那么血脂异常有哪些危害呢?简言之,血脂过高容易造成血液粘稠,即所谓“血稠”。
但更重要的是血脂过高时,过多的脂质在血管壁上沉积,逐渐形成小的“斑块”,即我们常说的“动脉粥样硬化”。
这些“斑块”增多增大,逐渐堵塞血管,狭窄的血管使血流变慢,严重时血流被中断,可以引发危及生命的急性事件。
这种情况如发生在心脏血管,就称之为冠心病;如发生在脑血管,就称之为脑血管意外、脑卒中。
此外,血脂异常还有引发或加重周围血管病、脂肪肝、高血压、男性功能障碍、老年痴呆等,还可诱发胆石症、胰腺炎等疾病。
二、血脂异常与冠心病的关系血脂异常与冠心病关系最为密切,血脂异常是冠心病的独立危险因素,这点我们从冠心病的命名上即可略知一般。
冠心病的全称为“冠状动脉粥样硬化性心脏病”,冠心病的本质是冠状血管粥样硬化引起的心肌缺血缺氧,其病理基础是动脉粥样硬化。
引起动脉粥样硬化的原因复杂,但血脂代谢异常是其中最重要的因素已为公认。
大量研究,无论是动物实验、人群流行病学调查、临床实践及大规模临床试验都证明,总胆固醇和LDL-C与冠心病发生为正相关,而HDL-C与冠心病发生为负相关。
美国Framingham心脏研究1979年公布,对5209名Framingham镇居民长达30年的随访发现,总胆固醇>7.8mmol/L(300mg/dl)有90%发生冠心病,凡发生心肌梗死男性患者的总胆固醇为5.2~7.0mmol/L(200~270mg/dl),平均为6.3mmol/L(244mg/dl)。
另外,从胆固醇升高与冠心病死亡率的关系来看,两者也是正相关。
这种关系在总胆固醇大于3.5mmol/L(135mg/dl)即可看到,当总胆固醇大于5.2mmol/L(200mg/dl)时正相关的趋势更加明显,即血中总胆固醇每升高10%,冠心病发生的风险增高20%,死亡的危险增高23%。
近年来,人们把研究的目标更加对准LDL-C,沉积在动脉粥样硬化斑块上的脂质来源于血浆中LDL-C。
血管内皮在动脉粥样硬化形成伊始,有两个关键过程。
一是内皮组织功能受损,二是脂质聚集氧化与修饰。
正常的内皮细胞有阻止动脉粥样硬化发生发展的功能,内皮功能受损后,巨噬细胞吞噬大量经氧化修饰的LDL-C而形成泡沫细胞,泡沫细胞融合成脂质条纹,进而发展为成熟的粥样斑块。
因此,LDL-C被认为是冠心病真正的元凶。
相反,HDL-C与冠心病发病是负相关。
近来认为,HDL-C降低也是冠心病发病的独立危险因素之一。
最新研究发现,血浆HDL-C每升高0.03mmol/L(1mg/dl),冠心病危险性降低2%~3%。
关于甘油三酯与冠心病的关系有较多的争议,既往流行病学研究,未能肯定高甘油三酯是冠心病的独立危险因素。
近年来研究结果提示,高甘油三酯血症与冠心病事件及冠心病死亡有密切关系。
早期Framingham心脏研究显示血浆甘油三酯水平是女性(≥50岁)冠心病的独立危险因素,随后发现50岁以上的男性也是如此。
荟萃分析还显示,高甘油三酯血症致冠心病是独立于HDL-C降低之外而存在的。
以后的冠状动脉造影研究观察到富含甘油三酯的脂蛋白(TRLs)与冠状动脉狭窄程度是显著正相关,这种作用在冠状动脉粥样硬化病变早期更为明显。
有研究认为,高甘油三酯血症是冠心病重要的条件危险因素。
除上述几个方面外,血脂异常与冠心病之间的关系还有其他因素。
如近年提出的脂质三联症(Lipid triad)理论,指甘油三酯增高,HDL-C降低,小而密的LDL-C增高,是导致冠心病的发病因素。
由此扩大到“致动脉粥样硬化脂蛋白谱”(Atherogenetic Lipoprotein Profile, ALP)的概念,这是对LDL-C致冠心病传统学说的有益补充。
三、治疗冠心病,稳定斑块是关键冠心病有多种类型,根据病程、病理改变和临床特征可归纳为两大类,即急性冠脉综合征(ACS)和慢性冠心病,对冠心病患者危害最大的是急性冠脉综合征。
急性冠脉综合征主要指急性心肌梗死和不稳定性心绞痛,其病变基础是冠状动脉内有粥样硬化斑块形成,并且是不稳定性的斑块,或称易损斑块。
近年来研究表明,急性冠脉事件的发生不取决于冠状动脉狭窄程度,而取决于斑块的性质。
稳定型冠心病病人其冠脉狭窄程度可能很严重,但临床症状轻或没有什么症状,如对其二级预防做得好,总体预后较好;而不稳定斑块导致的急性冠脉综合征,其冠脉狭窄程度可能较轻,但预后很严重,常危及生命。
研究发现,95%的斑块破裂发生在冠脉狭窄小于70%的冠脉血管,65%的斑块破裂甚至发生在狭窄程度小于50%的冠状动脉。
要知道,按既往冠心病诊断的“金标准”,狭窄程度小于50%时是不能诊断临床冠心病的。
这是怎么回事?急性冠脉综合征虽然冠脉狭窄程度轻,但其中的斑块是不稳定性斑块,斑块内脂肪含量高,并有大量活跃的炎性细胞,纤维帽薄,极易破裂出血形成血栓事件。
“这就象一个薄皮大馅的饺子,一煮就破”。
因此,冠脉粥样硬化斑块是否稳定是分析冠心病严重程度的关键因素。
直接发现易损斑块需要借助冠脉血管内超声(IVUS)检查,但医院条件、材料价格及有创检查等使其在临床的应用受限,这样迫使我们从寻找易损斑块转向发现易损病人。
易损病人是指近期极易发生心脏病急性事件者。
我们要从易损斑块、易损血液、易损心肌等方面综合分析是否为易损病人或危险病人。
斑块活动是易损病人的重要特征,实验室检查参考C反应蛋白(CRP)(特别是超敏C反应蛋白(hs-CRP)),细胞因子CD-40L,外周血白细胞等。
临床综合判断易损病人还应参考:性别、年龄、吸烟史、总胆固醇、LDL-C,超敏C反应蛋白加总胆固醇比HDL-C(hs-CRP+TC / HDL-C)、总胆固醇比HDL-C(TC / HDL-C>5.0则危险性高)、脂蛋白a(La)、载脂蛋白B(Apo-B)、以及同型半胱氨酸血症。
易损血液指血液易凝固,要分析反映血流高凝状态指标,如纤维蛋白原、D-dimer、血流变、血小板活性等。
易损心肌是有活动性心肌缺血,及缺血或非缺血导致的电生理异常,这样的心肌易发生致死性的心律失常。
通过上述因素综合分析以判断是否为易损病人。
既然急性冠脉综合征的核心病变是不稳定斑块,不言而喻,防治此类病人的重点应放在稳定斑块上,而调脂治疗又是稳定斑块的基础,其中后面所提到的他汀类调脂药为稳定斑块发挥了重要作用。
四、中国《中国成人血脂异常防治指南》与美国ATP III的提示说到血脂异常的防治,不能不提到两个具有重要意义的文件:即《中国成人血脂异常防治指南》和美国国家胆固醇教育计划-成人治疗组第三次报告(NCEP-ATP Ⅲ)。
高脂血症治疗的原则首先要区别具体的患者是属于一级预防还是二级预防,然后进行预防对象的血脂水平和危险因素的评估,最后根据病情、危险因素、血脂水平来决定是否或何时开始药物治疗。
不管是否给予药物治疗,饮食治疗永远是治疗的基础。
对血脂异常的诊断国内外尚无统一的标准。
1993年美国国家胆固醇教育计划关于成人高胆固醇血症的检测、评估和治疗的第二次专项报告—ATP II出台,其血脂异常的诊断标准见表一:表一美国ATP II血脂异常诊断标准单位:mg/dl(mmol/L)血脂类型合适临界异常高危水平TC <200(5.2)200~239(5.2~6.2)≥240(6.2)LDL-C <130(3.4)130~159(3.4~4.1)≥160(4.1)HDL-C >35(0.9)≤35(0.9)TG <200(2.3)200~400(2.3~4.5)>400(4.5)对血脂异常中国既往无统一的诊断标准,上世纪九十年代中期,国内心血管病专家根据血脂抽样调查结果,参考美国、欧洲、日本等有关高脂血症防治对策,多次在全国血脂学术研讨会上提出符合我国国情的中国血脂异常的诊断与治疗意见。
1996年底至1997年初,中华心血管病杂志编委会两次组织有关专家制定了中国的《血脂异常防治建议》,2007年进行了更新,制定了《中国成人血脂异常防治指南》这是我国在血脂异常防治方面的指南性文件,该文提出了中国血脂异常的诊断标准,见表二:我国人群流行病学长期队列随访资料表明,在任一TC水平,仅合并高血压时缺血性心血管病发病的绝对危险已相当于合并3项其他危险因素时的绝对危险,高血压对我国人群心血管病发病的影响远大于其他危险因素,是我国人群发生心血管病事件的首要危险因素。
为了提高对我国人群心血管病综合危险估计的准确性,指南将高血压单列,等同于任何其他3项危险因素的集合。
建议按照有无冠心病及其等危症、有无高血压、其他心血管危险因素的多少,结合血脂水平来综合评估心血管病的发病危险,将人群进行危险性高低分类,此种分类也可用于指导临床开展血脂异常的干预(表四)。
注:其他危险因素包括年龄(男≥45岁,女≥55岁)、吸烟、低HDL-C、肥胖和早发缺血性心管病家族史2001年发表的美国国家胆固醇教育计划(NCEP-ATP III),依据超过3万人的大规模临床试验,证明降低LDL-C可使急性冠脉事件、冠心病死亡率降低27%~35%,因此降低LDL-C是调脂治疗的重中之重。
不仅LDL-C高者应予降低,即使是以甘油三酯升高为主者、代谢综合征者及糖尿病者,只要是LDL-C未达到目标水平时,均应首先考虑降低LDL-C。
同时,要对冠心病危险状态进行分层评估,层次不同,启动治疗的血脂水平和达标值也不同。
2004年7月,NCEP又出了ATP III更新版或称补充版,增加了极高危险层的概念,提出了更为积极的调脂目标,强调干预不仅要针对胆固醇水平,更重要的是针对危险水平。
