儿童肺功能系列指南(二):肺容积和通气功能(完整版)
肺功能

FEV1
常用的判断指标
FVC%
判断通气障碍程度 FVC% 中度50%-80% 极重度<30% 判断通气障碍 FEV1/FVC<=70% >=80 轻度 重度30%-50%
肺功能检查-通气功能
其他
PEF MMEF(最大呼气中期流速) MV()最大分钟通气量 FEF 25-75%(用力呼出肺活量25-75%的平均流量) FEF 25% FEF5O% ......
肺功能检查-肺容量
VC(肺活量
)
RV(残气量) TLC (肺总量)
TLC>40%
肺气肿
肺功能检查-换气功能
1Leabharlann 通气/血流比值失调 缺氧 肺炎肺水肿 肺栓塞 2弥散功能 DLco DLco 与肺泡通气量VA比值
肺功能检查-通气功能
FVC
(用力肺活量) (第一秒末呼出的容积) FVC(一秒量) FEV1/FVC(一秒率) 正常成人>=80%
阻塞性是指呼吸道狭窄或阻塞使
气道阻力增加所致的肺泡通气不足。 可以理解为气体进出受阻。就好比
气球的口被堵上了。
多见于肺气肿 喉头水肿 慢性支 气管炎 支气管哮喘 支扩 肿瘤 结 核
多见于肺间质纤维化,胸廓畸形, 胸腔积液,胸膜增厚或肺切除术后等。
常见原因:1呼吸中枢受损 2呼吸机运
动障碍 3胸廓或肺顺应性降低
肺功能检查-通气功能
• 上述指标如何检查 • 大气道与小气道检查一样吗 • 通气障碍种类和疾病 • 怎么鉴别阻塞和限制
如何检查
-最大呼气-容量曲线
大气道与小气道检查一样吗
大气道 小气道
气道软骨环 平滑肌 V50 V25
儿童肺功能报告解读科普

儿童肺功能报告是一种评估儿童呼吸系统健康状况的工具。
它通常通过测量儿童在不同呼气和吸气阶段的肺活量、气流速度和肺容积等参数来分析儿童的肺功能。
以下是一些常见的肺功能参数及其解读:1. 肺活量(Lung V olume):肺活量是指在最大吸气或最大呼气后,肺部能够容纳的最大空气量。
正常情况下,儿童的肺活量会随着年龄增长而增加。
如果肺活量较低,可能表明肺部容量受限,可能存在某些问题,如肺炎、支气管炎等。
2. 呼气峰流速(Peak Expiratory Flow, PEF):PEF是指在最大呼气过程中气流的最大速度。
它可以用来评估儿童的呼气功能和支气管狭窄程度。
较低的PEF值可能提示支气管炎、哮喘等呼吸道疾病。
3. 最大呼气流速(Forced Expiratory V olume in 1 second, FEV1):FEV1是指在第一秒钟内能够呼气的空气量。
它可以评估儿童的呼气功能和肺活力。
较低的FEV1值可能提示肺部疾病或阻塞性肺疾病。
4. 肺泡通气量(Alveolar Ventilation, V A):V A是指每分钟进入肺泡的新鲜空气量。
它可以用来评估儿童的氧合能力和肺通气功能。
较低的V A值可能与呼吸衰竭、肺血管疾病等有关。
需要注意的是,儿童的肺功能会随着年龄和身体发育而变化,因此肺功能报告的解读应该结合儿童的年龄、身高、体重以及临床症状等综合考虑。
此外,如果报告中出现异常值,建议及时向医生咨询,以便进行进一步的诊断和治疗。
请注意,我是一个智能助手,提供的信息仅供参考,不能替代专业医生的诊断和建议。
如有任何健康问题,请咨询医生。
1。
肺功能检查指南
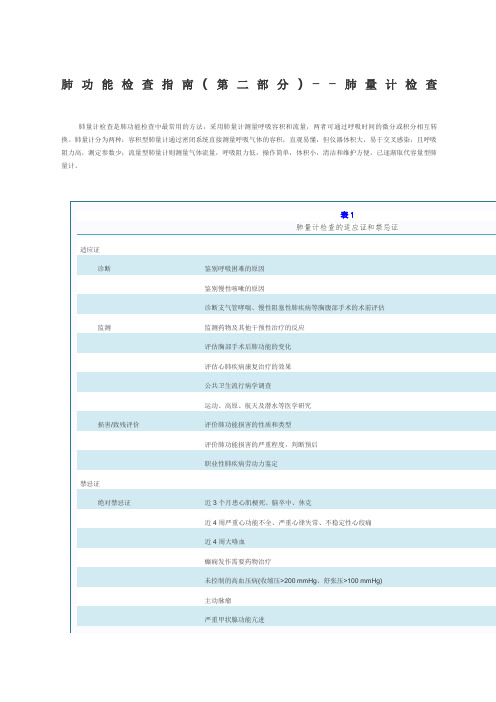
肺功能检查指南(第二部分)––肺量计检查肺量计检查是肺功能检查中最常用的方法,采用肺量计测量呼吸容积和流量,两者可通过呼吸时间的微分或积分相互转换。
肺量计分为两种:容积型肺量计通过密闭系统直接测量呼吸气体的容积,直观易懂,但仪器体积大,易于交叉感染,且呼吸阻力高,测定参数少;流量型肺量计则测量气体流量,呼吸阻力低,操作简单,体积小,清洁和维护方便,已逐渐取代容量型肺量计。
(一)肺量计技术标准见。
1.测试环境的校准:由于气体容积受环境温度、压力、湿度等因素的影响而变化,故肺量计检查时需将测试环境校准为生理条件,即正常体温(37 ℃)、标准大气压(760 mmHg,1 mmHg=kPa)及饱和水蒸气状态(BTPS)。
若仪器已内置温度计和压力计,需确认其可靠性。
2.肺量计校准:是对实际测量值与理论值之间的误差进行校准。
用于校准肺量计的校准仪,常称为定标筒,须精确到总量程的±%。
校准时应确保肺量计与定标筒的连接无漏气、无阻塞。
若校准超出范围应及时查找原因,必要时请专业人员检修。
关键措施见。
容量计的质量控制:①每天检查是否漏气:封闭容量计的出口,给予≥ cmH2O(1 cmH2O=kPa)的持续正压,若1 min后容积减少>30 ml则存在漏气。
②每天用定标筒检查容积精确度,误差应≤±3%。
③每个季度检查容积线性,方法有2种,一种以1 L 容积递增,连续注入肺量计,如0~1、1~2、2~3、……、7~8 L;另一种初始容积以1 L递增,以3 L容积分次注入肺量计,如0~3、1~4、2~5、3~6、4~7和5~8 L。
比较相应的累积容积与实测容积的差异,若误差均符合容积精确性要求,则其容积线性可接受。
流量计的质量控制:①校准:每次启动流量计均需经定标筒校准,误差应≤±3%,校准后可获得一个校准系数。
流量计检查的结果是以传感器计量的数值乘以校准系数所得的。
②校准验证:每天都应用定标筒在~L/s范围内以不同流量进行校准验证,至少操作3次,误差应≤±3%。
肺功能检查指南

肺功能检查指南(第二部分)––肺量计检查肺量计检查是肺功能检查中最常用的方法,采用肺量计测量呼吸容积和流量,两者可通过呼吸时间的微分或积分相互转换。
肺量计分为两种[1,2,3,4,5,6]:容积型肺量计通过密闭系统直接测量呼吸气体的容积,直观易懂,但仪器体积大,易于交叉感染,且呼吸阻力高,测定参数少;流量型肺量计则测量气体流量,呼吸阻力低,操作简单,体积小,清洁和维护方便,已逐渐取代容量型肺量计[4,5,6,7]。
(一)肺量计技术标准[1,4,5]见表2。
1.测试环境的校准:由于气体容积受环境温度、压力、湿度等因素的影响而变化,故肺量计检查时需将测试环境校准为生理条件,即正常体温(37 ℃)、标准大气压(760 mmHg,1 mmHg=0.133 kPa)及饱和水蒸气状态(BTPS)[6,8,9,10]。
若仪器已内置温度计和压力计,需确认其可靠性。
2.肺量计校准:是对实际测量值与理论值之间的误差进行校准。
用于校准肺量计的校准仪,常称为定标筒,须精确到总量程的±0.5%。
校准时应确保肺量计与定标筒的连接无漏气、无阻塞。
若校准超出范围应及时查找原因,必要时请专业人员检修。
关键措施见表3[1]。
容量计的质量控制:①每天检查是否漏气:封闭容量计的出口,给予≥3.0 cmH2O(1 cmH2O=0.098 kPa)的持续正压,若1 min后容积减少>30 ml则存在漏气。
②每天用定标筒检查容积精确度,误差应≤±3%。
③每个季度检查容积线性,方法有2种[4,10],一种以1 L容积递增,连续注入肺量计,如0~1、1~2、2~3、……、7~8 L;另一种初始容积以1 L递增,以3 L容积分次注入肺量计,如0~3、1~4、2~5、3~6、4~7和5~8 L。
比较相应的累积容积与实测容积的差异,若误差均符合容积精确性要求,则其容积线性可接受。
流量计的质量控制[10]:①校准:每次启动流量计均需经定标筒校准,误差应≤±3%,校准后可获得一个校准系数。
儿童肺功能检查

病因分析
结合儿童的临床表现、家 族史、环境因素等,分析 异常结果的病因。
处理建议
根据异常结果的性质和程 度,提出相应的处理建Байду номын сангаас, 如药物治疗、生活方式调 整、定期复查等。
复查与追踪
复查时机
根据异常结果的性质和程度,以及儿童的临床表现,确定复查的时机和频率。
03
儿童肺功能检查的方法与流 程
静态肺容量检查
总结词
静态肺容量检查是评估儿童呼吸系统功能的重要手段,通过 测量肺活量和潮气量等指标,了解儿童呼吸系统的容量和通 气能力。
详细描述
静态肺容量检查包括肺活量(VC)和潮气量(VT)的测量。肺 活量是深吸气后所能呼出的最大气体量,潮气量是平静呼吸时 每次吸入或呼出的气体量。这些指标有助于评估儿童的呼吸系 统发育状况和通气功能。
注意儿童安全
在检查过程中,家长应注意儿童的 安全,避免发生意外事故。
检查后的建议与注意事项
遵循医生建议
家长应遵循医生的建议,根据检 查结果采取相应的措施,如调整
饮食、加强锻炼等。
定期复查
对于需要定期复查的儿童,家长 应按照医生要求定期带儿童进行
复查。
注意儿童症状变化
家长应密切关注儿童的症状变化, 如出现异常情况应及时就医。
指导儿童配合
由于儿童可能不理解检查 过程,家长需要耐心指导 孩子如何配合医生进行肺 功能检查。
避免使用药物
在检查前应避免给孩子使 用影响呼吸的药物,如镇 静剂等。
儿童肺功能检查的常见问题与解答
问题1
为什么要进行儿童肺功能检查?
答1
肺功能检查是评估儿童肺部健康的重要手段,可以检测 出呼吸道疾病、哮喘等疾病,有助于早期发现和治疗。
2013.10儿科肺功能 (2)

(包括学龄前儿童)
福建省妇幼保健院儿科 王世彪
适合儿童的肺功能检查
(包括学龄前儿童)
❖ 拟人化的检查画 ❖ 严格的质量控制 ❖ 尽量少的配合、快速
检查
通气功能评估
最大通气量测试界面
PEF最大呼气流速限制(重要参数)
流速 (l/s)
10
儿童常见的用力配
8
合问题对PEF的影
响(不包括吸气不
6
够的影响)
4
2
0 01234567
容量 (l)
一秒量 FEV1(重要参数)
与用力配合成度无关(成人) 是敏感性和可重复性两者之间最好
的选择 是气道激发和舒张实验主要判断指
标
在获得 FEFV 曲线时的常见错误
曲线 1 a) 开始慢 PEF 迟出现, 在低肺容量时获得PEF, 因此比曲线2 数据要低
❖ 如果 TE <1s 就不能得到 FEV1 (目前市场上大部 分仪器都有这个问题!!)
❖ F因E为V1往在往学数龄据前非儿常童接中近可F能V没C 有独特的意义了, ❖ 在幼年期(Ranganathan, Ped Pulm 2002) ,使用
FEV0.75 或 FEV0.5 也许可能更适合学龄前儿童 ❖ 注意:
所遭遇到的困难
❖ Kanengiser Ped Pulm 1994
Retrospective review of spirometry from 98 children 3-5 y, less than 30% fulfilled ATS criteria for both FVC and FEV1, (none under 4y)
(一)肺功能检查对小儿哮喘的意义:
儿童肺功能系列指南(一):概述(完整版)

儿童肺功能系列指南(一):概述(完整版)呼吸系统的疾病占儿童所有疾病的首位,其病死率也是5岁以下儿童的第1位。
儿童经历自胎儿至青春期的年龄跨度以及身体迅速发育的过程[1],有着特有的生长发育规律。
肺功能测定对于判断呼吸系统疾病尤其是在喘息性疾病的诊断、鉴别诊断、治疗及预后评估方面均有重要意义[2]。
肺功能检查是指运用特定的手段和仪器对受检者的呼吸功能进行检测、评价[3],是描述呼吸功能的一种重要方法,牵涉呼吸力学、流体力学和热力学等,理论上复杂。
但经过一定的测试和计算机计算后,能用比较简单的方式回答临床问题[4]。
目前,国内儿童肺功能检查的普及率不高,尤其是欠发达地区和基层医院更低,检测质量参差不齐,亦无统一规范的儿童肺功能指南。
故中国儿童肺功能协作组经过多年努力,就目前较为成熟的检测方式推出如下系列指南。
本系列指南将从概述、肺容积和通气功能法、潮气呼吸法、脉冲振荡法、气道反应性测定(激发试验、舒张试验)及呼出气一氧化氮测定等领域进行阐述。
1 儿童肺功能检测技术的发展肺功能技术最早是在古罗马时期,希腊医生Claudius Galen进行了最简单的肺容量测试。
19世纪中期,伦敦的John Hutchinson发明了世界上第一台可定标的肺容量计。
20世纪初期,丹麦的Christian Bohr提出弥散学说,并采用静态法完成了使用一氧化碳作为测试气体的弥散测定。
一氧化碳弥散测定法现在仍然是大多数肺功能设备的首选方式。
21世纪,气道阻力(Raw)的测定理论和测试技术逐渐成熟。
在婴幼儿肺功能检测方面,1890年Eckerlein成功测定每分通气量(MV);1970年第一台婴幼儿体描仪问世;1980年Turner等发明强迫呼气(Squzee);20世纪80年代,由于计算机技术的迅速发展,儿童肺功能技术才开始广泛普及。
肺功能检测仪中,流速-容量传感器至关重要。
最早出现的是水封式容量传感器,然后在水封式传感器的基础上发展出了干式滚桶式,之后由于计算机技术的发展,又出现了涡轮式、热丝式及压差式、超声式流量传感器,并一直使用至今,目前使用最多的是压差式的流量传感器。
肺通气功能检查在儿童大叶性支原体肺炎中的应用

DOI:10.19368/ki.2096-1782.2023.15.170肺通气功能检查在儿童大叶性支原体肺炎中的应用李永国,杨立立,李金欢河北省泊头市医院儿科,河北泊头062150[摘要]目的观察儿童大叶性支原体肺炎的肺通气功能改变特征并探讨发生机制。
方法选取2022年1—12月在河北省泊头市医院住院的72例儿童大叶性支原体肺炎患儿为研究对象,对其进行肺通气功能检查。
在入院后第2天进行急性期肺通气功能检查,对肺通气功能异常的患儿在治疗14 d后进行恢复期复查。
结果急性期检查结果:限制性通气功能障碍59例(81.9%),阻塞性通气功能障碍5例(6.9%),肺通气功能正常8例(11.1%);肺通气功能异常率88.9%。
64例肺通气功能异常患儿恢复期复查结果:肺通气通气功能正常56例(87.5%),限制性通气功能障碍2例(3.1%),阻塞性通气功能障碍2例(3.1%),小气道功能障碍4例(6.3%)。
急性期限制性通气功能异常例数及肺通气功能正常例数与与恢复期比较,差异有统计学意义(P<0.05)。
恢复期用力肺活量、第1秒用力呼气容积、呼气峰流速、最大呼气中期流量、用力呼出75%肺活量的呼气流量实测值较急性期明显提高,差异有统计学意义(P<0.05)。
结论儿童大叶性支原体肺炎急性期肺通气功能以限制性通气功能障碍为主,恢复期部分患儿存在小气道功能障碍,肺通气功能检查能对儿童大叶性支原体肺炎肺功能评价、治疗效果的评估提供客观依据。
[关键词]肺通气功能检查;儿童;大叶性支原体肺炎[中图分类号]R4 [文献标识码]A [文章编号]2096-1782(2023)08(a)-0170-04Application of Pulmonary Ventilation Function Test in Children with Lo⁃bar Mycoplasma PneumoniaLI Yongguo, YANG Lili, LI JinhuanDepartment of Pediatrics, Botou Hospital, Botou, Hebei Province, 062150 China[Abstract] Objective To observe the characteristics and mechanism of pulmonary ventilation function in children with mycoplasma lobar pneumonia. Methods From January to December 2022, seventy-two children with lobar myco⁃plasma pneumonia hospitalized at Botou Hospital were selected as research objects, and examined for pulmonary venti⁃lation function. Acute pulmonary ventilation function tests were performed on the second day after admission. The chil⁃dren with abnormal pulmonary ventilation function were reexamined in the convalescent period after 14 days of treat⁃ment. Results The acute stage examination: 59 cases (81.9%) of restricted ventilation dysfunction, 5 cases (6.9%) of obstructive ventilation dysfunction, 8 cases (11.1%) of normal pulmonary ventilation function. The abnormal rate of pulmonary ventilation function was 88.9%. The results of reexamination in the recovery period of 64 children with ab⁃normal pulmonary ventilation function were as follows: 56 cases (87.5%) of normal pulmonary ventilation function, 2 cases (3.1%) of restrictive ventilation dysfunction, 2 cases (3.1%) of obstructive ventilation dysfunction, 4 cases (6.3%) of small airway dysfunction. There was statistically significance difference in the number of cases of restricted ventila⁃tion dysfunction and normal pulmonary ventilation function between acute phase and recovery phase (P<0.05). The measured values of forced vital capacity, forced expiratory volume in the first second, peak expiratory flow rate, maxi⁃mum mid-expiratory flow rate and expiratory flow rate of 75% expiratory capacity in forced exhalation in recovery pe⁃riod were significantly higher than those in acute period, and the difference was statistically significant (P<0.05). Con⁃[作者简介] 李永国(1973-),男,本科,副主任医师,研究方向为儿科急救、呼吸专业。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
儿童肺功能系列指南(二):肺容积和通气功能(完整版)肺通气功能检查又称肺量计检测,是肺功能检查中最常用的一种方式。
肺量计一般分为2种[1,2,3,4],一种是容积型,一种是流量型。
前一种也称之为直接描记法,后一种又称之为间接描记法,其通过开放的管路可同步测定流量和容积(流量对时间的积分为容积)。
因流量型体积小,操作简便,故为目前常用。
在讨论通气功能前,先讨论肺容积。
1 肺容积肺容积反映的是肺内气体量的多少,在呼吸周期中,其大小随胸廓的扩张、收缩及呼吸肌肉的运动而改变,其变化幅度主要与呼吸深度有关。
肺容积是肺通气和换气功能的基础,容积的减少将导致患儿所需通气量的减少,影响呼吸功能。
肺容积(图1)主要包括4种基础肺容积(lung volume)[3]及4种基础肺容量。
基础肺容积:(1)潮气容积(VT)指平静呼吸时,每次吸入或呼出的气量;(2)补吸气容积(IRV),平静吸气后再用力吸入的最大气量;(3)补呼气容积(ERV),平静呼气后再用力呼出的最大气量;(4)残气容积(RV),补呼气后肺内不能呼出的残留气量。
图1肺容积Figure 1Lung capacity由2个或2个以上的基础肺容积组成基础肺容量,包括:(1)深吸气量(IC),指平静呼气后所能吸入的最大气量(VT+IRV);(2)肺活量,最大吸气后所能呼出的最大气量(IC+ERV或VT+IRV+ERV),若不讲求速度的称为慢肺活量(又称最大肺活量,VCmax),而用力快速呼气所得的肺活量称之为用力肺活量(FVC)或时间肺活量,正常情况下二者相等,有阻塞性通气功能障碍时(尤其存在气体陷闭时)前者大于后者;(3)功能残气量(FRC),指平静呼气后肺内所含气量(ERV+RV);(4)肺总量(TLC)指深吸气后肺内所含有的总气量(肺活量+RV)通过肺量计所测的肺容积不包括RV,由此也不包含与之相关的FRC 和TLC。
RV需体积描记法或气体稀释法进行测定。
对不能配合肺功能检查的患者,肺容积也可通过放射影像或肺核素检测来估算[5],但在儿童中很少应用。
肺容积与身高、体质量、年龄、性别、体位、平时的运动情况等有关。
根据是否能直接用肺量计检测到,又分为直接测定的肺容积(VT、IRV、IC、ERV、肺活量)和间接测定的肺容积[6],在此重点讨论可直接测定的肺容积。
1.1 VTVT与呼吸频率决定了每分钟通气量(MV),为保证儿童正常的通气量,年龄小的儿童,VT小,所以其呼吸频率就高。
限制性病变患者由于VT偏小,故呼吸频率也偏快。
严格地说,吸气和呼气的VT并不完全相等。
若以正常呼吸商为0.8来计算,机体氧摄取量稍大于二氧化碳排出量,故吸入量应稍多于呼出量,但这种差异与MV相比可以忽略不计。
VT与年龄、性别、身高、体质量、平时的运动情况等有关。
有学者认为VT约75%源于膈肌的运动。
1.2 IRV与ICIRV和VT构成IC,其与吸气肌力量大小、呼吸道的管径、阻力、胸和肺的弹性等均有关系,IC是肺活量的主要构成部分,约占肺活量的75%[6],也是构成最大通气量的主要部分。
IC降低往往提示有限制性通气功能障碍。
若最大通气量减低,而IC正常,可能与体质衰弱使呼吸肌无力有关,待体力恢复后,其最大通气量会增加[7]。
1.3 ERVERV的大小主要与呼气肌和腹肌的力量有关。
健康人变异较大,一般占肺活量的1/3[6],与体位关系明显。
不同体位的测定,如立位和坐位会对其有一定影响。
阻塞明显及肥胖的患者,ERV会下降。
1.4 肺活量VT、IRV和ERV共同构成肺活量,是肺最大扩张和收缩的幅度,其与性别、年龄、身高、体质量、胸廓和肺的弹性、呼吸肌肌力、气道阻力等因素均有关系,个体差异较大。
肺活量又分成:"慢"肺活量(VCmax)和"快"肺活量(FVC),正常情况下二者相等,有阻塞性通气功能障碍时(尤其存在气体陷闭时)前者大于后者;若再细分,又可分为吸气肺活量(IVC)、呼气肺活量(EVC)、分次肺活量等。
EVC[5]:受试者从TLC位开始,呼气至RV位所能呼出的气量。
IVC:患儿从RV位开始,深吸气至TLC位所能吸入的气量(图2B)。
分次肺活量:将分别测定的IC和ERV相加称为分次肺活量(图2C)。
图2各种类型肺活量[1]Figure 2Various types of lung capacity引起肺活量降低的常见疾病有:肺实质病变,如肺不张、肺实变、肺叶切除等;肺间质疾病,如肺纤维化、支气管肺发育不良等。
严重的气道阻塞性疾病也会引起肺容量的下降、还有胸廓扩张受限的疾病,如儿童中较多见的鸡胸、漏斗胸等,或肺扩张受限的疾病,如胸膜疾病、气胸、胸腔积液以及神经肌肉疾病等。
肺容积异常的分级标准:实测值/预计值:≥80%,正常;60%~79%,轻度下降;40%~59%,中度下降;≤39%,重度下降[3,8]。
肺容积的检测要求患儿按技术员的要求分别测量平静时的VT及慢呼吸时的IRV、ERV,以达到最佳的检测结果。
检测时的要求(如环境、检测前准备、校准等)与肺通气检测相似。
2 肺通气功能肺的主要功能就是通气和换气。
通过肺量计检测的就是通气功能。
换气功能主要依据肺弥散功能检测。
肺通气是肺与外界环境之间的气体交换过程,需要动力克服阻力,肺泡与外界环境的压力差是肺通气的直接动力,呼吸肌的舒张收缩运动是肺通气的原动力。
通气功能测定为肺功能测定的最基本内容,也是一系列肺功能检查中的初始项目[8]。
2.1 检测2.1.1 肺功能室的要求宽敞、通风,保持相对稳定的温度、湿度,具备消毒条件。
一般推荐理想室内温度:18~24 ℃,理想湿度:50%~70%[9]。
同时肺功能室须备有急救措施和物品:吸氧、雾化吸入、药品等以防万一,如哮喘急性发作等情况。
2.1.2 校准每天开机后首先进行校准。
2.1.2.1 环境温度、湿度、大气压的校准气体容积易受环境温度、湿度、大气压力等因素的影响而变化,故肺通气功能检查时需将测试环境校准为生理条件,即达到BTPS(body temperature and pressure saturated)状态,即正常体温(37 ℃)、标准大气压(760 mmHg,1 mmHg=0.133 kPa)、饱和水蒸气的状态。
2.1.2.2 容积、流量的校准在环境校准的同时,还需进行容积校正。
年长儿童用1~3 L的定标筒,婴幼儿用100 mL的定标筒,容积误差应小于±3%。
若能用定标筒做不同流量的线性验证(L/s)(0.5~1.5,1.5~5.0,5.0~12.0)将更加准确。
2.1.3 检测前患儿的准备松解衣服常规测体质量(精确到0.1 kg)、身高(精确到0.5 cm)。
记录性别、出生年月。
胸廓畸形影响身高测量时,可通过测量指尖到指尖的臂距来估算身高。
测试前应避免:(1)测试前30 min内剧烈运动,包括患儿的哭闹;(2)穿戴严重限制胸部和腹部舒张的衣物;(3)测试前2 h内大量进食。
测试前应休息15~20 min,以确保受试者平静呼吸状态,这是检查结果具有高重复性的先决条件。
同时患儿须遵从技术员的指导,积极配合。
2.1.4 技术员的准备技术员应在开始测试前向患儿耐心解释测试的目的和过程,让患儿放松,不要紧张、哭闹,并作必要的演示,让受试者练习经口呼吸,用力呼气、吸气、尽可能长时间地呼气。
2.1.5 体位儿童检测尽量取立位。
要求患儿站直,头保持正直,下颌自然水平。
立位时,膈肌的位置较低,双肺及胸廓有足够的扩张空间来进行深吸气深呼气,IC及ERV均较坐位增加。
坐位仅对于一般情况差、衰弱或不能站立的儿童。
2.1.6 检测过程鼻夹夹住两侧鼻翼。
受试者应牙齿轻含咬口,嘴唇包紧,不能漏气。
受试者的舌头位于咬口下面,不能堵住咬口。
右手握住传感器手柄或机器上的支撑臂,为了提高儿童的积极性、配合度,部分肺功能检测仪还配有动画辅助程序。
2.2 质量控制2.2.1 流量-容积环的测定受试者从平静呼气末开始,尽可能深地快速吸气至TLC位。
之后立即用最大爆发力呼气,尽可能快地达到呼气峰值流量(PEF),保持并尽可能长地呼气至RV位,不得中断。
完全呼净后应立刻尽最大努力再快速吸气至TLC位。
后再回到潮气呼吸,形成1个轮回。
注意:在整个检查过程中,受试者不得离开咬口,不漏气、避免喉中发声。
在用力呼气过程中主动发力,尽最大可能呼气到极限。
质量控制:由于儿童不同年龄段呼吸特点有差别,故不同年龄段儿童最大用力呼气流量-容积曲线的质控标准亦不同。
主要分为3个年龄段。
2.2.1.1 14岁以上儿童此年龄段儿童身心迅速发育,不论是体格上还是心智上迅速接近成人,可以参照成人的标准[2,3,4,7,10]。
(1)单次操作标准:①流量-容积曲线显示受试者呼气达到最大努力,PEF尖峰迅速出现,外推容积(VBE)<5%FVC或0.15 L;②呼气相降支曲线平滑,至少呼气6 s,若受试者呼气时间<6 s,其时间-容积曲线须显示呼气相平台出现且超过1 s以上,容积变化<0.025 L。
(2)单次合格流量-容积曲线的特征:潮气呼吸均匀,基线平稳;深吸气后不停顿不犹豫立即开始用爆发力呼气;起始点VBE低。
呼气过程中上升支陡直,迅速上升至顶端并出现明显峰值。
下降支平滑,呼气末曲线逐渐出现平台并接近零坐标轴。
呼气过程中不停顿不咳嗽,用力吸气曲线饱满光滑。
(3)重复性测定:①测定过程中要求受试者至少测定3次(一般最多不超过8次);②可接受的操作中,第1秒用力呼气容积(FEV1)和FVC最佳值与次佳值两者间差异少于0.2 L。
(4)FVC测定测试质量评估分级标准:可接受的操作:见(1)单次操作标准。
(5)测试质量分级标准:①获得至少3次可接受的操作,且FEV1最佳值与次佳值间差异少于0.15 L,FVC最佳值与次佳值间差异<0.15 L;②获得3次可接受测试,且FEV1的最佳值与次佳值差异<0.20 L, FVC的最佳值与次佳值差异<0.20 L;③获得至少2次可接受的测试,且FEV1的最佳值与次佳值差异<0.25 L,FVC的最佳值与次佳值差异<0.25 L;④至少2次可接受测试,但不可重复;或只有1次可接受的测试,结果不可靠;⑤未获得可接受的操作,结果不可靠;(6)结果报告:以FVC+FEV1最大且曲线平滑的该次测量值为最佳值。
2.2.1.2 6~14岁的儿童此年龄段的儿童肺和呼吸肌的发育尚不完善,气道通畅性较佳而肺容积较小(气道管径与肺容积比值较成人大),因而其用力呼气时间较短。
北京[11]、苏州[12]、广州地区[13]的儿童肺功能正常预计值的检测都指出,该年龄段的儿童用力呼气时间(FET)在2~3 s,达不到成人的6 s。
