医学生理学期末重点笔记 第四章 血液循环
生理学:第四章_血液循环

第四章血液循环血液系统:心脏和血管组成。
血循环的功能:①物质运输(主要功能)②体液调节(运输各种内分泌激素和其他体液物质)③血液防卫功能④内分泌功能(研究证实心脏和血管还具有此项功能)第一节心脏的泵血功能血液循环的过程:心脏不断地、有节律地收缩与舒张,将血液从静脉吸入心脏,并射入动脉而实现其泵血功能。
左侧——体循环右侧一一肺循环瓣膜起着活门的作用,控制血液沿一个方向流动。
心脏的特点:①功能合胞体:心肌细胞闰盘处的缝隙连接是细胞间通道,是低电阻区,具有高度的通透性。
兴奋能够以局部电流的形式直接进入相邻细胞,实现同步性活动,增强心肌的收缩力。
②对Ca2+依赖性大:心肌细胞肌浆网不发达,钙离子储备少。
引起心肌细胞收缩的概离子大多来自细胞外。
第一节心脏的泵血功能一)心动周期(掌握)心脏一次收缩和舒张,构成一个机械活动周期,称为心动周期。
通常指心室的活动周期。
在一个心动周期中,心房和心室的机械活动都可分为收缩期和舒张期。
心动周期可作为分析心脏机械活动的基本单元。
心动周期的长短与心率有关。
成年人心率为75次/分,则每个心动周期持续 0.8秒。
全心舒张期:心房和心室均进入舒张状态,持续0.4秒。
在一个心动周期中,心房和心室的活动依一定次序和时程先后进行,心房和心室的收缩期均短于舒张期。
当心率加快时,收缩期和舒张期均缩短,但舒张期缩短的程度更大,因此,心率过快时对心脏的持久活动不利。
二)心脏的泵血过程(掌握)1•心室收缩期(0.3s)等容收缩期(0.05秒):房室瓣关闭一动脉瓣关闭特点:心室容积不变,血液是不可压缩的,因此室内压ff。
射血期快速射血期:0.10秒,泵出血量2/3 (此期室内压升高达峰值)减慢射血期:0.15秒,泵出血量1/32.心室舒张期(0.5s)等容舒张期(0.06 — 0.08s):动脉瓣关闭一一房室瓣关闭特点:心室容积不变,室内压JJ。
心室充盈期快速充盈期:0.11秒,占2/31/6。
心脏各部分在泵血活动中作用1•心室收缩:心室—动脉压力梯度,心室射血]舒张:心房—心室压力梯度,心室充盈因此,心室的活动对于心脏泵血功能起关键作用。
生理第四章血液循环

第四章 血液循环
第一节 心脏的泵血功能 心脏泵血的过程和机制 心动周期 定义:心房或心室每收缩和舒张一次, 称为一个心动周期。 正常安静:心率60—100次/分 心律75次/分时,心动周期为0.8秒
心脏泵血过程 心室收缩期 → 射血过程 等容收缩期 射血期 心室舒张期 → 充盈过程 等容舒张期 充盈期 心房收缩期
01
02
If的离子电导
浦肯野细胞的动作电位及离子基础
90mV
3期末达最大复极电位后,4期电位不稳定,存在自动去极化
IK的离子电导 If递增 IK递减
①浦肯野细胞:属快反应自律细胞,
AP波形及0、1、2、3期离子基础
与心室肌细胞相似。
当自动去极至阈电位(-70mV)时
爆发新的AP。
一个起搏电流。
心室肌细胞(A)和窦房结细胞(B)跨膜电位比较
脉压 =收缩压-舒张压 30~40mmHg (4.0~5.3kPa)
PART ONE
影响动脉血压的因素 出量: 搏出量↑动脉血压升高 → 收缩压升高明显 收缩压高低主要反映搏出量的多少。 心率: 心率快,动脉血压升高 舒张期短→舒张压升高明显
阻力: 外周阻力↑ 舒张压↑为主 舒张压高低主要反映外周阻力的大小 脉和大动脉的弹性: A硬化,顺应性小→使收缩压过高, 舒张压过低,脉压加大 血量和血管容量的比例: 循环血量少,动脉血压↓
(2) 复极化过程: 1期:由+30→0mV左右,K+外流 2期(平台期):稳定于0mV, Ca2+内流和K+ 外流,处于平衡。
3期:0mV→-90mV,
Ca2+通道关闭,K+外流。
4期(静息期):电位稳定于-90mV 。
Na+-K+交换; Ca2+-Na+交换:
生理学—血液循环知识点

第四章血液循环一、心脏的泵血功能1.心动周期心脏一次收缩和舒张,构成一个机械活动周期称为心动周期,2.心动周期与心率的关系心动周期时间的长短与心率有关,心率增快时,心动周期将缩短,收缩期和舒张期都相应缩短,但舒张期缩短的比例较大,心肌工作的时间相对延长,所以心率过快将影响心脏泵血功能。
二、一个心动周期中,各时期压力、容积、瓣膜启闭、血流方向变化情况如何?以左心室为例,现将心动周期中瓣膜开关、心室压力、心室容积、血流方向等四项变化简扼归纳下表心动周期心室内压力房室瓣半月瓣血流方向心室容积心房收缩期↑房>室 <动开关房→室增大等容收缩相↑↑房<室 <动关关 -- --快速射血相↑↑房<室 >动关开室→动缩小减慢射血相↓房<室 <动关开室→动缩小等容舒张相↓↓房<室 <动关关 -- --快速充盈相↓↓房>室 <动开关 -- 增大减慢充盈相↓房>室 <动开关房→室增大注:房:代表左心房;室:代表右心室;动:代表主动脉三、简述心脏泵血功能的评价指标1.每搏输出量和心输出量一侧心室一次收缩所射出的血液量为搏出量;每搏输出量与心率的乘积为心输出量。
2.射血分数每搏输出量与心室舒张末期的容积的百分比。
人体安静时的射血分数约为55%~65%。
射血分数与心肌的收缩能力有关,心肌收缩力越强,则每搏输出量越多,在心室内留下的血量将越少,射血分数也越大。
3、心指数以单位体表面积(m2)计算的每分输出量称为心指数。
年龄在10岁左右,静息心指数最大,以后随年龄增长而逐渐下降。
4.心脏做功量心脏收缩将血液射人动脉时,是通过心脏做功释放的能量转化为血流的动能和压强能,以驱动血液循环流动。
其中压强能的大部分用于维持血压,搏出血液的压强能一般用平均动脉压表示。
四、试述心室肌细胞动作电位产生的机制。
心室肌细胞动作电位的全过程分为五个时期:(一)0期(去极化期) 在兴奋激发下,当心室肌细胞的静息电位去极化到达阈电位-70mV时,膜的钠通道开放,Na+快速大量流人细胞内流,使膜内电位迅速上升到+30mV,由去极化到反极化。
生理学总结 第四篇 血液循环

第四篇血液循环总结一.心脏的泵血功能:心房或心室每收缩和舒张一次所经历的机械活动周期,称为心动周期。
按心率75次/分计算,每个心动周期持续0.8秒。
首先心房收缩,0.1s后心房舒张,心室收缩,分为等容收缩期、快速射血期和慢速射血期。
在等容收缩期,心室有收缩的趋势,而房室瓣关,动脉瓣关,心室容积不变,导致室内压急剧升高。
当室内压高过主动脉压时,进入快速射血期,动脉瓣冲开,血液快速射入动脉,室内压下降。
当室内压下降到与主动脉压相等时,进入慢速射血期。
此后射血的速度逐渐减慢,直至为0。
此后心室进入舒张期,分为等容舒张期、快速充盈期和慢速充盈期。
在等容舒张期,心室有舒张的趋势,而动脉瓣关,房室瓣关,心室容积不变,导致室内压急剧下降。
当室内压下降到低于房压时,房室瓣冲开,血液快速进入心室,室内压上升。
当室内压上升到与主动脉压相等时,进入慢速充盈期。
心房的收缩、舒张原理与心室类似,不过心房的收缩期占0.3s,舒张期占0.5s。
心脏的工作具有很多评价指标,比如心脏的搏出量是指每次心跳一侧心室射出的血量,心脏的射血分数是指搏出量占心室充盈血量的百分比,还有每分心输出量、心指数、每搏功和每分功等,这些指标对心脏的评价具有重要作用。
心脏的输出量不是一成不变的,可以随机体代谢需要而增加,称为心力储备,包括搏出量的储备和心率储备。
心输出量等于搏出量与心率的乘积,因此搏出量与心率影响心输出量。
而博出量取决于心室的前负荷、后负荷和心肌收缩能力等。
二.心脏的生物电活动心肌细胞静息电位的形成与K+外流有关,与骨骼肌神经细胞类似。
而动作电位可分为5个时期:去极相的0期和复极化相的1、2、3、4期。
0期去极化主要是因为电压门控钠通道开放,Na+内流引起的,持续时间很短。
1期复极化则主要是K+外流引起的。
在2期复极化,由于Ca2+内流和K+外流处于相对平衡,形成一个平台,因此也叫平台期。
由于Ca2+逐渐停止内流和K+增加外流,膜电位再次下降,出现3期复极化。
生理学_第四章血液循环

第四章血液循环在整个生命活动过程中,心脏不停地跳动,推动血液在心血管系统内循环流动。
心血管系统(cardiovascular’system)由心脏和血管组成,血管又由动脉、静脉和毛细血管组成。
血液循环的主要功能是完成体内的物质运输。
细胞代谢所需的营养物质和o2,以及代谢产生的代谢产物和CO:都依靠血液循环来运输。
此外,由内分泌细胞分泌的各种激素及生物活性物质也通过血液循环运送至相应的靶细胞,实现机体的体液调节;机体内环境理化特性相对恒定的维持以及血液的防卫免疫功能的实现,都依赖于血液的循环流动。
循环功能一旦发生障碍,机体的新陈代谢便不能正常进行,一些重要器官将受到严重损害,甚至危及生命。
心血管系统的活动受神经和体液因素的调节,且与呼吸、泌尿、消化、神经和内分泌等多个系统相互协调,从而使机体能很好地适应内、外环境的变化。
第一节心脏的泵血功能心脏是推动血液流动的动力器官,其主要功能是泵血。
心脏的泵血依靠心脏收缩和舒张的交替活动而得以完成。
心脏收缩时将血液射入动脉,并通过动脉系统将血液分配到全身各组织;心脏舒张时则通过静脉系统使血液回流到心脏,为下一次射血做准备。
正常成年人安静时,心脏每分钟可泵出血液5L左右。
,一、心脏泵血的过程和机制(一)心动周期心脏的一次收缩和舒张,构成一个机械活动周期,称为心动周期(carc~tc cycle)。
在一个心动周期中,心房和心室的机械活动都可分为收缩期(systole)和舒张期(diastole)。
由于心室在心脏泵血活动中起主要作用,故心动周期通常是指心室的活动周期。
心动周期是心率的倒数。
如果心率为每分钟75次,则每个心动周期持续().8s。
如图4—1所示,在心房的活动周期中,先是左、右心房收缩,持续约0.1s,继而心房舒张,持续约0.7s。
在心室的活动周期中,也是左、右心室先收缩,持续约0.3s,随后心室舒张,持续约0.5s。
当心房收缩时,心室仍处于舒张状态,心房收缩结束后不久,心室开始收缩。
生理学血液循环笔记

第四章血液循环一.基本要求掌握:1、心动周期,心脏泵血功能及机制,心输出量的调节及影响因素。
2、工作心肌细胞的静息电位、动作电位及其形成机理。
3、动脉血压的形成,正常值及影响因素,心血管神经调节和体液调节。
4、掌握心交感神经,心迷走神经,交感缩血管神经的递质,受体及作用。
5、掌握颈动脉窦和主动脉压力感受性反射。
熟悉:1、心脏泵功能的评价指标。
2、自律性心肌动作电位及形成机理,心肌的生理特性及影响因素。
3、各类血管的功能特点,血流量、血流阻力和血压,静脉血压和静脉回流,组织液的生成及影响因素。
4、延髓心血管中枢及其紧张性活动。
了解延髓以上的心血管中枢,5、熟悉心肺感受性反射,颈动脉体和主动脉体化学感受性射。
了解:1、心脏泵功能贮备,心音、正常心电图波形及意义。
2、动脉脉搏,微循环、淋巴循环、器官循环。
3、了解心血管反射的中枢整合。
二.基本概念心动周期(cardiac cycle)、每搏输出量(stroke volume)、舒张末期容量(end-diastolic volume) 、收缩末期容量(end-systolic volume)、射血分数( ejection fraction)、心输出量(cardiac output)、心指数(cardiac index )、心肌收缩能力(cardiac contractility)、心力储备(cardiac reserve)、兴奋性(excitability)、自律性(autorhythmicity)、传导性(conductivity)、收缩性(contractivity)、绝对不应期(absolute refractory period)、有效不应期(effective refractory period)、相对不应期( relative refractory period)、血压(blood pressure)、收缩压(systolic pressure,SP)、舒张压(diastolic pressure,DP )、脉压(pulse ressure)、平均动脉压(mean arterial pressure,MAP)、动脉脉搏(arterial pulse)、中心静脉压(central venous pressure, CVP)、压力感受性反射(baroreceptor reflex)三.学习要点1.心房或心室每收缩和舒张一次构成一次心动周期。
生理学:第四章 血液循环
①Na+-Ca2+ exchanger(Na+-Ca2+交换体): 经同一载体,1个Ca2+ 出细胞;3个Na+进细胞
刺激Na+泵
将Na+泵出细胞
② Ca2+ 泵活动:
将2期内流的Ca2+ 泵出细胞。
1期 平台期
0期
3期
由于泵出与泵入 的正电荷总数相 等,膜电位稳定 于-90mV。
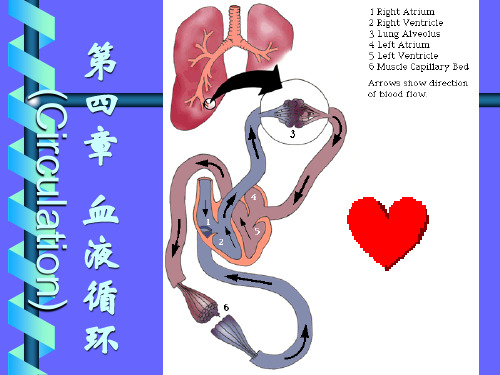
第 四 章 血 液 循 环
(Circulation)
血液循环的主要生理功能是:
① 完成机体内的物质运输,将体内物 质代谢过程中的原料和代谢产物运送 到各有关器官;
② 运输并传送各种内分泌腺所分泌的 激素,以实现机体的体液性调节功能;
③ 维持机体内环境的相对恒定;
④ 保证血液对机体的防卫功能活动的 发挥和实现。
4期
(二)自律细胞的生物电活动
1、浦肯野细胞的动作电位
心室肌细胞
浦肯野细胞
与心室肌细胞相比,浦 肯野细胞动作电位的0、 1、2、3期的图形和离 子流都是相同的,不同 的是4期。心室肌细胞 动作电位的4期很稳定, 如果没有外来刺激,也 没有兴奋传来,它可较 长时间地保持-90mV的 静息电位。
而浦肯野细胞动作电位的4期不稳定,在 没有外来刺激,也没有兴奋传来的情况下, 可自动缓慢地去极化,一旦达到阈电位就 爆发新的动作电位,并如此反复。
若按照去极化、 复极化的顺序 过程,心室肌 工作细胞的动 作电位可区分 为0~4期五个 时期。
1、极化期(0期):
心室肌去极化过程(动作电位的升支), 膜电位立即从静息的极化状态下的-90mV迅 速上升到30mV左右。该期时程极为短暂,仅 占1~2ms,其幅度较大,约为120mV,其电 位变化的速率较快,可达300V/s。0期的形 成机制与神经细胞和骨骼肌细胞基本相同。
【生理学笔记】血液循环

【生理学笔记】血液循环一、心脏的泵血功能心率:单位时间心跳的次数。
心动周期:心脏一次收缩和舒张,构成一个机械活动周期。
(正常成年人心率平均每分钟75次,每个心动周期持续0.8s)1)心房收缩期(心房的初级泵血功能)特点:房内压升高;房室瓣为开、动脉瓣为闭的状态。
2)心室收缩期(心室的射血功能)——包括等容收缩期、快速射血期、减慢射血期等容收缩期:室内压升高、动脉压>室内压>房内压;房室瓣关闭、动脉瓣仍为闭合状态。
快速射血期:室内压进一步升高、室内压>动肪压;动脉瓣打开、房室瓣闭合状态(由于大量血液进入主动脉,主动脉压相应增高。
)减慢射血期:室内压下降;房室瓣闭合状态、动脉瓣打开。
(心室内压和主动脉压都相应由峰值逐步下降。
)3)心室舒张期(心室的充盈过程)等容舒张期:室内压急剧↓、房内压<室内压<动脉压;动脉瓣关闭、房室瓣为闭合状态。
快速充盈期:室内压降<房内压;房室瓣打开。
减慢充盈期:室内压降<房内压;房室瓣开。
(此后,进入下一个心动周期。
心房开始收缩并向心室射血,心室充盈又快速增加。
)时相压力瓣膜心室容积变化血流变化心房心室动脉AV SV等容收缩期Pa<Pv<PA关关无变化无快速射血期Pa<Pv>PA关开迅速减少心室到动脉减慢射血期Pa<Pv>PA关开缓慢减少心室到动脉等容舒张期Pa<Pv<PA关关无变化无快速充盈期Pa>Pv<P开关迅速增加心房到心室A开关缓慢增加心房到心室减慢充盈期Pa>Pv<PA开关继续增加心房到心室心房收缩期Pa>Pv<PA心房、心室舒缩和瓣膜在心脏泵血活动中的作用:1)心室→动脉:心室收缩形成心室-动脉压力梯度2)心房→心室:主要依靠心室的舒张 + 心房收缩心泵血过程中,心房与心室之间及心室与主动脉的压力梯度变化是推动血液在相应腔室内流动的主要动力,而心室肌额收缩和舒张所形成的室内压力变化是造成房室之间以及心室与主动脉间压力梯度的最根本原因。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
血液循环(1-4节)第一、二节心脏生理一、心肌细胞的类型(一)根据4相有无自动去极化1.非自律细胞(工作细胞):心房肌、心室肌细胞,为快反应细胞,具有兴奋性、传导性、收缩性、无自律性。
2.自律细胞:具有兴奋性、传导性、自律性(除结区),但无收缩性。
组成特殊传导系统,包括:(1)窦房结、房室交界(房结区、结希区)——慢反应细胞。
其中,房室交界的结区细胞无自律性,传导速度最慢,是形成房—室延搁的原因。
(2)房室束、左右束支、浦肯野细胞——快反应细胞(二)根据去极化(0相)速度快慢快反应细胞:0相去极化速度快。
多由Na+内流形成,如心房肌、心室肌细胞,浦肯野细胞。
慢反应细胞:0相去极化速度慢,由Ca2+内流形成,如窦房结细胞。
二、心室肌细胞的跨膜电位及其形成原理1.静息电位——K+外流的平衡电位(I K1通道)。
2.动作电位——复极化复杂,持续时间较长。
0相(去极化)——Na+内流接近Na+电化平衡电位,构成动作电位的上升支(I Na通道)。
1相(快速复极初相)——K+外流所致(I to通道)。
2相(平台期)——Ca2+、Na+内流与K+外流处于平衡(I Ca-L通道和I K通道)。
平台期是心室肌细胞动作电位持续时间很长的主要原因,也是心肌细胞区别于神经细胞和骨骼肌细胞动作电位的主要特征。
3相(快速复极末相)——Ca2+内流停止,K+外流增多所致(I K1通道和I K通道)。
4相(静息期)——工作细胞3相复极完毕,膜电位基本上稳定在静息电位水平,细胞内外离子浓度维持依靠Na+—K+泵的转运。
自律细胞无静息期,复极到3相末后开始自动去极化,3相末电位称为最大复极电位。
Ca-L3相:慢钙通道渐失活关闭+ 激活钾通道(I K)→ Ca2+内流↓+ K+外流↑4相:K+外流(I K)+ Na+递增性内流(I f)+ Ca2+内流(I Ca-T型钙通道)→缓慢自动去极化4.心室肌与快反应自律细胞(以浦肯野细胞为例)膜电位的不同点:快反应自律细胞4相缓慢去极化。
机制:I f通道,起搏电流由Na+内流形成。
三、心肌细胞生理特性1.自律性:概念:心肌细胞在没有外来刺激的条件下,自动地产生节律性兴奋的能力和特性(1)心肌的自律性来源于特殊传导系统的自律细胞,其中窦房结细胞的自律性最高,称为起搏细胞,是正常的起搏点。
潜在起搏点的自律性由高到低顺序为:房室交界区→房室束→浦肯野氏纤维。
(2)窦房结细胞通过抢先占领和超驱动压抑(以前者为主)两种机制控制潜在起搏点。
(3)窦性心律和异位心律:以窦房结为起搏点的心跳节律为窦性节律,以窦外为起搏点的心跳节律为异位节律。
(4)心肌细胞自律性的高低决定于4相去极化的速度即Na+、Ca2+内流超过K+外流衰减的速度,同时还受最大复极电位和阈电位差距的影响。
2.传导性:心肌细胞之间通过闰盘连接,整块心肌相当于一个机能上的合胞体,动作电位以局部电流的方式在细胞间传导。
传导的途径:(1)主要传导途径为:窦房结→心房肌→房室交界→房室束及左右束支→浦肯野氏纤维→心室肌传导的特点(1)房室交界处传导速度慢,形成房—室延搁,以保证心房、心室顺序活动和心室有足够充盈血液的时间。
(2)心房内和心室内兴奋以局部电流的方式传播,传导速度快,从而保证心房或心室同步活动,有利于实现泵血功能。
心肌兴奋传导速度与细胞直径成正比,与动作电位0相去极化速度和幅度成正变关系。
3.兴奋性:(1)影响兴奋性的因素:Na+通道的状态、阈电位与静息电位的距离等。
理解:血钾浓度是影响心肌兴奋性的重要因素,当血钾逐渐升高时,心肌的兴奋性会出现先升高后降低的现象。
血中K+轻度或中度增高时,细胞膜内外K+浓度梯度减小,静息电位绝对值减小,距阈电位接近,兴奋性增高;当血中K+显著增高,静息电位绝对值过度减小时,Na+通道失活,兴奋性则完全丧失。
因此,血中K+逐步增高时,心肌兴奋性先升高后降低。
(2)动作电位过程中心肌兴奋性的周期变化:有效不应期→相对不应期→超常期。
特点是有效不应期较长,相当于整个收缩期和舒张早期。
(3)心肌兴奋性的周期变化对心肌收缩的影响①心肌不会出现强直收缩:由于有效不应期较长,相当于整个收缩期和舒张早期,因此心肌不会出现强直收缩。
②期前收缩和代偿间隙:心室肌在有效不应期终结之后,受到人工的或潜在起搏点的异常刺激,可产生一次期前兴奋,引起期前收缩。
由于期前兴奋有自己的不应期,因此期前收缩后出现较长的心室舒张期,这称为代偿间隙。
4.收缩性:心肌收缩的特点:①“全或无”式收缩或同步收缩②不发生强直收缩③对细胞外Ca2+的依赖性(钙诱导钙释放)。
四、心动周期1.概念:心脏一次收缩和舒张构成一个机械活动周期称为心动周期。
由于心室在心脏泵血活动中起主要作用,所以心动周期通常是指心室活动周期。
2.心率与心动周期的关系:如果心率75次/分钟,心动周期为0.8秒特点:①舒张期时间>收缩期时间;②心房和心室不会同时收缩,全心舒张期0.4s;意义:利心肌休息和心室充盈③心动周期时程的长短与心率有关,心率增大,心动周期缩短,收缩期和舒张期都缩短,但舒张期缩短的比例较大,心肌工作的时间相对延长,故心率过快将影响心脏泵血功能。
3.心脏泵血(1)射血与充盈血过程(以心室为例):①等容收缩期:心室开始收缩时,室内压迅速上升,当室内压超过房内压时,房室瓣关闭,而此时主动脉瓣亦处于关闭状态,故心室处于压力不断增加的等容封闭状态。
当室内压超过主动脉压时,主动脉瓣开放,进入射血期。
②快速射血期和减慢射血期:在射血期的前1/3左右时间内,心室压力上升很快,射出的血量很大,称为快速射血期;随后,心室压力开始下降,射血速度变慢,这段时间称为减慢射血期。
③等容舒张期:心室开始舒张,主动脉瓣和房室瓣处于关闭状态,故心室处于压力不断下降的等容封闭状态。
当心室舒张至室内压低于房内压时,房室瓣开放,进入心室充盈期。
④快速充盈期和减慢充盈期:在充盈初期,由于心室与心房压力差较大,血液快速充盈心室,称为快速充盈期,随后,心室与心房压力差减小,血液充盈速度变慢,这段时间称为减慢充盈期。
⑤心房收缩期:在心室舒张末期,心房收缩,心房内压升高,进一步将血液挤入心室。
随后心室开始收缩,进入下一个心动周期。
(2)特点:①血液在相应腔室之间流动的主要动力是压力梯度,心室的收缩和舒张是产生压力梯度的根本原因。
②瓣膜的单向开放对于室内压力的变化起重要作用。
③一个心动周期中,右心室内压变化的幅度比左心室的小得多,因为肺动脉压力仅为主动脉的1/6。
④左、右心室的搏出血量相等。
⑤心动周期中,左心室内压最低的时期是等容舒张期末,左心室内压最高是快速射血期。
因为主动脉压高于左心房内压,所以心室从血液充盈到射血的过程,是其内压从低于左心房内压到超过主动脉压的过程,因此心室从充盈到射血这段时间内压力是不断升高的。
而舒张过程中压力是逐渐降低的,左心室内压应在充盈开始之前最低即等容舒张期末最低。
(3) 心音第一心音与第二心音的异同:五、心脏泵血功能的评价1.每搏输出量(stroke volume)及射血分数(ejection fraction):一侧心室每次收缩所输出的血量,称为每搏输出量,简称搏出量,人体安静状态下约为60~80ml。
每搏输出量与心室舒张末期容积之百分比称为射血分数,人体安静时的射血分数约为55%~65%。
射血分数与心肌的收缩能力有关,心肌收缩能力越强,则每搏输出量越多,射血分数也越大。
2.每分输出量与心指数:又称为心排血量(Cardiac Output ),每分输出量=每搏输出量×心率,即每分钟由一侧心室输出的血量。
心指数(cardiac index):每平方米体表面积的心输出量,正常成人安静时为3.0~3.5L/min.m2空腹和安静状态下的心指数称为静息心指数。
意义:评定不同个体心功能。
3.心脏作功心脏收缩将血液射入动脉时,是通过心脏作功释放的能量转化为血液的动能和压强能,以驱动血液循环流动。
六、影响心输出量的因素心输出量是搏出量和心率的乘积,凡影响到搏出量或心率的因素都将影响心输出量。
心肌收缩的前负荷、后负荷通过异长自身调节机制影响搏出量,而心肌收缩能力通过等长自身调节机制影响搏出量。
1.前负荷(preload):衡量心室前负荷的指标:心室舒张末期容积和心室舒张末期压力异长自身调节(heterometric autoregulation):通过心肌本身初长度的改变,引起心肌收缩强度变化,继而影响搏出量的调节,又称为Frank-Starling机制机制:粗细肌丝有效重叠程度意义:能精细调节每搏输出量,维持心输出量和静脉回心血量的平衡2.后负荷(afterload):衡量心室后负荷的指标:动脉血压后负荷增大,肌缩张力↑,但肌缩速度、幅度↓,⑴.当动脉血压>150mmHg时:⑵.当动脉血压<150mmHg时:3.心肌收缩能力指心肌在前、后负荷不变,而改变肌缩程度、速度和张力等方面,实现调节每搏输出量的内在特性。
这种不依赖前后负荷,依靠心肌收缩能力的变化进行的调节称为等长调节。
收缩能力↑→心缩力↑→搏出量↑收缩能力↓→心缩力↓→搏出量↓小结:影响搏出量的因素4.心率对心泵功能的影响40~180次/分:心率↑→每分心输出量因此,在一定范围内,增加心率,可以增加心输出量;>180次/分→心动周期缩短(尤其心舒期)→充盈量↓→每搏出量↓↓→每分心输出量↓<40次/分→心动周期延长(尤其心舒期)充盈量达极限而心率太慢→每分心输出量↓因此,心率过快或过慢,心输出量都减少。
第一、二节小结心室肌细胞、窦房结细胞、浦肯野细胞生物电产生、特点和机制*心肌生理特性:兴奋性*:影响因素、兴奋的周期性变化、对心肌收缩的影响自律性*:概念、特点、影响因素传导性:原理、途径、特点、影响因素收缩性:特点心电图心动周期*心脏泵血过程及特点*心音评价心脏泵血功能的指标:搏出量*、射血分数*、心排血量*、心指数*心脏泵血功能(心排血量)的影响因素:前负荷*、心肌的收缩能力*、后负荷*、心率心力储备第三节血管生理一、各类血管的功能特点弹性贮器血管(弹性)——大动脉:缓冲心缩压和维持心舒压分配血管(大动脉~小动脉) ——将血液输送至各器官组织阻力血管(管径)——小(微)动脉、小(微)静脉交换血管——真毛细血管容量血管——静脉(微静脉~大静脉)容纳循环血量(60-70%)二、血流量,血流阻力和动力血流量:指单位时间内流经某一血管截面的血液量。
血流阻力:血液在血管内流动时所遇到的阻力血压:血液对单位面积血管壁的侧压力。
三、动脉血压血液对单位面积动脉管壁的侧压力。
1. 形成机制(一个前提、三个因素)前提条件:足够的血液充盈决定因素:心室射血、外周阻力、动脉的弹性贮器作用2.正常血压收缩压(Systolic Pressure):心室收缩时动脉压升到的最高值,正常值100-120mmHg舒张压:心室舒张时动脉压降到的最低值,正常值60-80mmHg脉压:收缩压和舒张压的差值。
