随访病例颅底软骨肉瘤
颅底软骨肉瘤的CT和MRI表现

颅底软骨肉瘤的CT和MRI表现王秀芹;王鹤翔;聂佩;郝大鹏;崔久法;展金锋【摘要】目的:探讨颅底软骨肉瘤的CT与MRI表现.方法:回顾分析9例经病理证实的颅底软骨肉瘤的CT与MRI表现.结果:6例普通髓腔型表现为分叶状软组织肿块伴邻近骨质破坏;CT均见到环形或絮状钙化影;MRI表现以长T1长T2信号为主的明显混杂信号影,内见长T1短T2信号分隔,增强扫描呈"花瓣状"强化.3例黏液型表现为类圆形软组织肿块伴邻近骨质破坏;CT见局限、轻微钙化;MRI表现为明显长T1长T2信号为主的轻度混杂信号影,增强扫描呈"蜂窝状"强化.结论:根据颅底软骨肉瘤的影像学表现可以推测其病理学类型,为临床提供更多的信息.【期刊名称】《中国临床医学影像杂志》【年(卷),期】2015(026)012【总页数】3页(P897-899)【关键词】软骨肉瘤;颅底肿瘤;体层摄影术,X线计算机;磁共振成像【作者】王秀芹;王鹤翔;聂佩;郝大鹏;崔久法;展金锋【作者单位】河北省黄骅市人民医院放射科,河北黄骅061100;青岛大学附属医院放射科,山东青岛266003;青岛大学附属医院放射科,山东青岛266003;青岛大学附属医院放射科,山东青岛266003;青岛大学附属医院放射科,山东青岛266003;青岛大学附属医院放射科,山东青岛266003【正文语种】中文【中图分类】R739.41;R738.3;R814.42;R445.21.1 病例资料收集2003年5月—2015年1月经手术病理证实的9例颅底软骨肉瘤患者的临床和影像学资料,其中男5例,女4例,年龄22~57岁,中位年龄35岁。
病程2月~3年,主要症状为恶心、头痛、呕吐等颅内压增高症状以及Ⅱ、Ⅴ、Ⅶ、Ⅷ组颅神经麻痹。
1.2 影像学检查9例病例中2例直接行MRI增强扫描,余均行MRI平扫和增强扫描,其中6例行CT平扫。
CT检查采用GE Highspeed双层、Lightspeed 16层CT扫描仪。
颅底软骨母细胞型骨肉瘤1例
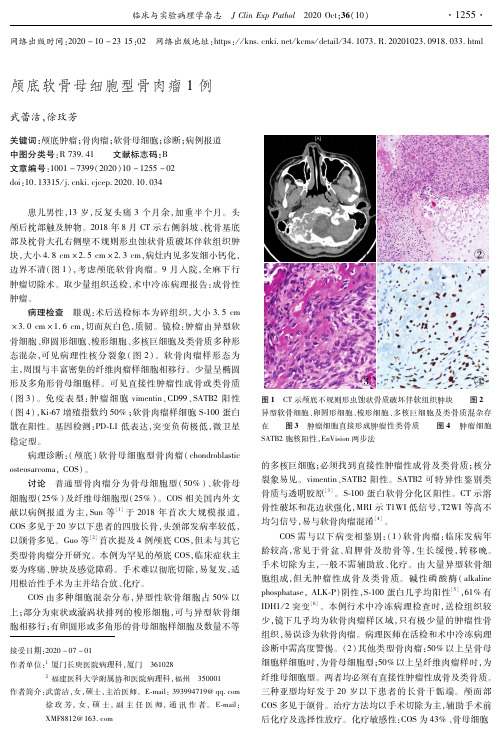
网络出版时间:2020-10-2315:02 网络出版地址:https://kns.cnki.net/kcms/detail/34.1073.R.20201023.0918.033.html颅底软骨母细胞型骨肉瘤1例武蕾洁,徐玫芳关键词:颅底肿瘤;骨肉瘤;软骨母细胞;诊断;病例报道中图分类号:R739 41 文献标志码:B 文章编号:1001-7399(2020)10-1255-02doi:10.13315/j.cnki.cjcep.2020.10.034接受日期:2020-07-01作者单位:1厦门长庚医院病理科,厦门 3610282福建医科大学附属协和医院病理科,福州 350001作者简介:武蕾洁,女,硕士,主治医师。
E mail:393994719@qq.com徐玫芳,女,硕士,副主任医师,通讯作者。
E mail:XMF8812@163.com 患儿男性,13岁,反复头痛3个月余,加重半个月。
头颅后枕部触及肿物。
2018年8月CT示右侧斜坡、枕骨基底部及枕骨大孔右侧壁不规则形虫蚀状骨质破坏伴软组织肿块,大小4 8cm×2 5cm×2 3cm,病灶内见多发细小钙化,边界不清(图1),考虑颅底软骨肉瘤。
9月入院,全麻下行肿瘤切除术。
取少量组织送检,术中冷冻病理报告:成骨性肿瘤。
病理检查 眼观:术后送检标本为碎组织,大小3 5cm×3 0cm×1 6cm,切面灰白色,质韧。
镜检:肿瘤由异型软骨细胞、卵圆形细胞、梭形细胞、多核巨细胞及类骨质多种形态混杂,可见病理性核分裂象(图2)。
软骨肉瘤样形态为主,周围与丰富密集的纤维肉瘤样细胞相移行。
少量呈椭圆形及多角形骨母细胞样。
可见直接性肿瘤性成骨或类骨质(图3)。
免疫表型:肿瘤细胞vimentin、CD99、SATB2阳性(图4),Ki 67增殖指数约50%;软骨肉瘤样细胞S 100蛋白散在阳性。
基因检测:PD L1低表达,突变负荷极低,微卫星稳定型。
原发性颅内软骨肉瘤1例

中国临床神经外科杂志2021年3月第26卷第3期Chin J Clin Neurosurg,March 2021,Vol.26,No.3●个案报告●【关键词】颅内肿瘤;软骨肉瘤;手术【文章编号】1009-153X (2021)03-0224-01【文献标志码】B【中国图书资料分类号】R 739.41;R 651.1+1原发性颅内软骨肉瘤1例王庆林周伟刘晨旭马海畅颅内原发性间叶性软骨肉瘤(intracranial mesenchymal chondrosarcoma ,IMC )为少见恶性肿瘤,生长缓慢,多发生于颅底软骨结合处。
IMC 术前诊断较困难,易误诊,需与脑膜瘤、血管外皮瘤等鉴别,病理检查是诊断金标准。
本文报道1例IMC 。
1病例资料29岁女性,因头痛、视物模糊1个月入院。
头颅CT 示额叶大脑纵裂占位,向大脑镰两侧生长,周围可见小片状水肿(图1A )。
头颅MRI 示额叶大脑纵裂占位,向大脑镰两侧生长,大小约为5.6cm×6.0cm×6.1cm ,T 1WI 为等或低信号(图1B ),T 2WI 高低混杂信号(图1C ),DWI 呈等低信号,增强扫描后病变实性成分明显不均匀强化,中央低信号影未见强化(图1D 、1E ),双侧脑室旁可见斑点状FLAIR 信号。
考虑脑膜瘤,行开颅手术,术中见肿瘤呈分叶状,周围形成结节状突起,与脑组织界限不清,肿瘤质地坚硬,大部分形成钙化。
肿瘤血供丰富,后方可见双侧大脑前动脉A2段及其分支受压。
先切断肿瘤位于颅前底的基底部分,再电凝剪断肿瘤位于大脑镰的基底部分,沿肿瘤周边电凝切断硬膜。
肿瘤质地坚硬,剪刀无法剪断肿瘤组织,超声吸引切除部分肿瘤组织,钙化部分用磨钻磨除肿瘤内部,再用咬骨钳分块咬除肿瘤组织。
如此反复操作,逐渐缩小肿瘤体积。
最后处理肿瘤后下方,将大脑前动脉及其分支予以游离保存。
直至全切肿瘤组织。
术后复查头颅MRI 未见明显肿瘤组织残留(图1F )。
左颞骨软骨肉瘤1例

左颞骨软骨肉瘤1例患者,女,24岁。
半年前无明显诱因发现头部左侧有一肿物,花生大,质硬,不活动,近期生长迅速。
2010年10月4日来我院外科诊治。
查体:头部左侧颞部可见一肿块,约3.5×3.5厘米,质硬,表面光滑,无结节,移动度差,但无明显压痛,周围皮肤充血、红、热、痛,颈部及枕后未触及肿大的浅表淋巴结。
患者时有头痛,无抽搐,无意识障碍,无二便失禁。
CT示颞骨呈斑片状溶骨性骨质破坏,骨质两侧见边界较清对称性软组织肿块, 肿块内见点状钙化,肿块突入颅内,边缘局部见半环状钙化。
肝胆超声正常,肝功、肾功均正常,初步诊断:颞骨骨瘤,经手术治疗,术中见肿物3.5×3.5厘米,向下已蔓延至耳根部,切除瘤体可见肿物穿破颞骨已突入颅内。
完全清除瘤体后裁取钛网植骨,钛钉固定。
逐层缝合关皮。
术后病人恢复较好。
病理大体检查:送检椭圆形肿物一块,大小3.5×3.5×1厘米,包膜不完整,切开色棕黄,有沙粒感,质地硬脆。
病理镜下检查:可见肿瘤大部由成软骨细胞和软骨基质组成,成软骨细胞位于基质陷窝中,局部细胞大小、形态极不一致,细胞核较大,呈梭形、三角形或多角形。
可见双核、多核软骨细胞,可见核分裂及瘤巨细胞。
可见软骨内钙化及骨化。
肿瘤边缘细胞致密异型性大,少见基质。
病理诊断:中分化软骨肉瘤。
免疫组织化学:Vimentin(+)S-100(+),后经北京天坛医院会诊同意诊断软骨肉瘤。
2 讨论软骨肉瘤是一种成软骨组织来源的恶性肿瘤。
发病年龄大都在30-60岁之间,30岁以下软骨肉瘤相当少见而且大都发生在四肢。
尤以股骨下端、胫骨上端和肱骨上端的干骺端最为多见。
其他如肋骨、髂骨、肩胛骨或胸骨等亦有发病,发生于短骨者少见。
软骨肉瘤发生在颞骨者罕有报道。
此例软骨肉瘤生长迅速,X线表现典型:溶骨伴点状钙化,肿瘤穿破皮质,在软组织中发展并形成钙化阴影。
结合临床及X线表现以及病理镜下改变应确诊软骨肉瘤。
中颅窝底软骨瘤CT与MRI表现(附2例报告)

本组2 例 均位 于 中颅 窝 底 ,均 为 单 发 ,与 文献 报
大体 病 理 :肿瘤 呈 分 叶状 ,灰 蓝 色 ,质地 坚 硬 ,
显 ,核 分裂 像 难 见 。免 疫组 织 化学 :瘤细 胞 细胞 角 蛋 道 相符 ( 蝶 岩斜 坡之 颅底 型) 。
作 者 简介:周全 中,男,在读硕 士研 究生 ,主治 医师 ,主要从事C T  ̄ . M R I 诊断和研究_ T - 作
软 骨瘤 是起 源 于 透 明软 骨 的常 见 的 良性肿 瘤 ,多 皮 膜抗 原 ( E M A ) ( 一 ) 。病 理诊 断 :软骨 瘤 。如 图卜5 。 见于 长 骨干 骺端 ,发 生在 颅 底者 少 见 ,颅 底 软骨 瘤属 病例2 ,男性患者,2 9 岁 ,因 “ 左眼视物模糊6 于进 行 性软 骨 内化 骨 发育 不 良和 增 生紊 乱 的 良性 骨肿 个 月 ”入 院 。体检 :视 力粗 测提 示左 眼 视 力下 降 。行 瘤 ’ 。现 搜 集 我 院经病 理 证 实 的患 者2 例 ,结 合 国内 走 步 态 欠 平 稳 。生 理 反 射 存 在 ,病 理 反 射 未 引 出 。 R I 示左 鞍 旁 中颅 窝 底 混 杂信 号 团块 ,边 界清 楚 ,大 外 文 献 分析 其 影像 学表 现 , 旨在 提 高对 其 的认 识 和诊 M
2 讨
Hale Waihona Puke 论 2 . 1临床及病理表现 中颅窝底软骨瘤可见于任 上 池 及右 侧海 绵 窦类 圆形 肿块 ,边缘 呈 浅 分叶 ,边 界 何年 龄 , 高峰年 龄 为3 0 岁 ,无 明显性 别差 异 。临床 除 清 楚 ,病 灶 内信 号 混杂 ,T I W I 以低 信 号 为主 ,T 2 W I 以 出现 颅 神经 受 压症 状 ,还 常有 迅 速增 大 的肿 块及 肿 块
【读片时间】第0352期:颅底软骨肉瘤

【读片时间】第0352期:颅底软骨肉瘤颅底软骨肉瘤病史:女性,51岁。
因左侧面部麻痹,左眼闭合不全1年,头痛伴呛咳2个月就诊。
左侧桥小脑角区软骨肉瘤A.CT骨窗;B.CT平扫;C.T1WI横断面;D.T2WI横断面;E.FLAIR冠状面;F.增强横断面影像学表现:图A、B:CT平扫骨窗及脑实质窗,图C~F为T1WI橫断、T2WI 横断,水抑制冠状位,增强T1WI横断面。
CT显示左侧岩骨骨质破坏,可见低密度病灶,内见钙化。
MR显示肿块位于桥小脑角区及乳突部,约4.7cm×3.1cm×3.0cm,T1WI主要为低信号,T2WI主要为高信号,外侧见斑片状T1WI、T2WI稍高信号影。
增强扫描见病灶呈散在不规则斑点状轻度强化,肿瘤与左侧小脑半球分界不清,脑干脑桥、4脑室受压变形。
术中所见:肿瘤质软,灰黄色,约6cm×6cm×5cm,血供一般。
肿瘤在乳突尖部从胸锁乳突肌间长出,乳突侧骨质明显受累,骨质较疏松,其内充填大量黄色质软肿瘤。
病理结果:(左桥小脑角)组织镜下:肿瘤组织分叶状分布,瘤细胞圆形或短梭形,核大,可见双核,间质明显水肿,黏液样变,形态上符合软骨肉瘤(II级)。
免疫组化:CK(-),S-100(+),Vimentin(+)。
分析与讨论:扁平骨软骨肉瘤以骨盆及肩胛骨为多,颅底软骨肉瘤较少见。
肿瘤体积一般较大,形状不规则,骨皮质膨胀性破坏,常见边缘呈弧形压迹。
肿瘤突破骨皮质在软组织内形成肿块,此时肿瘤一部分位于骨内,一部分位于骨外,如本病例,其骨内病灶与骨外病灶信号不一,肿瘤以实性为主,由于软骨基质含水分较多,故在T1WI上主要呈低信号,在T2WI上呈高信号。
肿瘤实质常被纤维隔膜分为数叶,部分病例可发生黏液变性或出现小囊,亦可出血、坏死。
增强扫描,肿瘤可呈周边及间隔强化,而中心软骨核不强化。
软骨肉瘤周围骨髓及软组织多有明显水肿,呈长T1长T2信号,与正常骨髓及软组织间分界不清,在脂肪抑制T2WI上最容易显示。
蝶窦颅底软骨肉瘤二例

基质,胞质较丰富,胞核大探染,可见双核,臣核.束她明显技分裂象,HE
X200
瘤恶变为软骨肉瘤病理表现主要为:细胞核的异形性.如双 核增多、出现多核或巨核软骨细胞;观察肿瘤有无浸润宿主 骨,如骨皮质消失.肿硝性软骨中心出现残存的皮质…j术 组例2即由软骨瘤恶变为软骨肉瘤。大多数脊索瘤发生于 中线.而颅底软骨肉瘤偏中线.两者MRI平扫信号相似,增
生坐昱璺堕噬达塑之E型苤查垫!!至!旦箜塑鲞筮!翅堡!i!』Q堡些i!!!!丝殴!旦!盟盟!丛!!强:!尘婴!翌垫!!:!!!:!!:盟!:!
・155・
.病例报告.
蝶窦颅底软骨肉瘤二例
孟粹达李琳安立峰沙骥超
高鸽杨占泉朱冬冬
右侧鼻咽部软组织团块影,右侧咽隐窝及耳咽管消失,局部 向蝶窦内突入,周围骨质呈溶骨性破坏,双侧上颌窦、筛窦及 额窦内可见密度增高影(图1b)。MRI示肿物位于后鼻孔、 鼻咽区、蝶窦及蝶鞍周围、斜坡处,形态不规则,大小约
4.6 cm×3.6 cm×3.7
软骨肉瘤是一种由软骨细胞转化而来的生长缓慢且具 有局部侵袭性的肿瘤…,发生在颅底并侵及颅内的较少见。 颅底软骨瘤及软骨肉瘤的发病率为0.06%~0.09%,多位 于鞍旁结合部旧o。颅底软骨肉瘤可直接起源于软骨样组织 或软骨样骨,也可起源于不含软骨的其他组织,另外,颅底软 骨肉瘤也可继发于放疗后或其他良性病变,如在软骨瘤基础 上发生恶变∞]。我科在1980--2010年诊治2例蝶窦颅底软 骨肉瘤,其中1例为软骨瘤恶变为软骨肉瘤。 例1患者女,30岁。因双侧进行性鼻塞10年于1980 年3月入院,术前活检病理为软骨肉瘤,诊断为鼻腔鼻窦软 骨肉瘤,于1980年4月在局麻下行外鼻椎体侧翻术,见肿物 位于中鼻道嗅裂区,侵及双侧筛窦、蝶窦及前颅底,全部切除 肿瘤。术后病理:软骨肉瘤。术后6年出现鼻出血和鼻塞症 状,肿瘤复发,于1986年7月在静脉复合麻醉下行颅面联合 进路颅前窝探查术及外鼻侧翻肿瘤切除术,沿发际做右侧半 个冠状切口,转向下方达左侧内眦,再由此作横切口达右侧 内眦,行鼻侧切开,下达鼻小柱下缘,凿断双侧上颌骨额突, 将外鼻椎体翻向左侧,剥离右侧额部皮瓣行颅前窝骨瓣开颅 术,见颅前窝硬脑膜正常,筛骨筛板有骨质破坏。肿瘤包膜 与硬脑膜无粘连。双侧筛骨纸样板有骨质吸收,未侵入眶 内。肿瘤位于鼻腔、筛窦和蝶窦,蝶窦前壁消失,上壁完整。 肿瘤向后达到鼻咽部,硬腭骨质无破坏。沿肿瘤边缘包膜仔 细剥离,将肿瘤整体切除,大小约6
1例颅内骨外粘液样软骨肉瘤.doc

---------------------------------------------------------------最新资料推荐------------------------------------------------------ 1例颅内骨外粘液样软骨肉瘤.doc1 例颅内骨外粘液样软骨肉瘤在颅内肿瘤中,骨外粘液样软骨肉瘤(EMC)非常罕见。
文献报导以个案为主。
本文报导一例颅内的 EMC,并对相关文献进行复习,探讨其治疗方案及临床预后。
1 临床资料患者,女 20 岁,大学生。
2019 年 1 月 10 日无明显诱因下出现左枕部持续性疼痛,伴头晕、恶心呕吐,无视物模糊、无癫痫发作,后病情进行性加重。
2019 年 1 月 21 日于泰州市中医院查头颅 MRI 示:左枕叶占位。
2019 年 1 月 30 日于江苏省人民医院行幕上深病变切除术,术中见肿瘤呈胶冻样,色淡,呈黄褐色,血供丰富。
上方与脑组织无分界,余与脑组织稍粘连。
术后病理经宣武医院、华山医院会诊示:骨外粘液样软骨肉瘤。
免疫组化示:INI(-)S100(-)Vim(+),EMA(-),Syn(-/+),CgA(-/+)D2-40(+)CK(-)SMA(-)MSA(+)calponin(-)Des(-),HMB45(-),MelanA(-),PGM1(-)。
2019 年 3 与 7 日~4 月 19 日于解放军第八一医院行术后放1 / 5射治疗。
给予靶区:GTVtb:术后瘤床+水肿区 CTV:GTVtb 外放 1.5 cm,PTV:CTV 外放 0.3 cm。
照射 Dt 60 Gy/30 F,PGTVtb:GTVtb外放 0.3 cm,同步照射 Dt 66 Gy/33 F。
随访至目前,未发生复发或转移。
2 讨论1953 年Stout 及verner 首次描述了EMC[1]Enzinger 和 Shirakit 首先将其命名为骨外粘液样软骨肉瘤[2],它只占软组织肉瘤的 3%,发病年龄在 50~60 岁,男女比例为2∶1,其好发于四肢近端和肢带部位的深部软组织。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
颅底软骨肉瘤多起源于颅底骨缝连接处软骨, 如蝶岩、岩枕和蝶枕软骨结合处,有累及斜坡 侧面,偏离中线的倾向。
临床表现
颅神经受压症状,最常见的复视。 头痛也是常见症状。 与肿瘤发生部位多位于鞍旁有关。
MR信号
T1WI呈低、中等信号,T2WI为不均匀高信 号,其中混杂散在不规则低信号或更高信号 区。
低信号区:钙化 高信号区:软骨基质的液化坏死、囊变及少许出血
肿瘤增强后呈显著不均匀强化,延迟强化。
颅底软骨肉瘤的几个特征
1、钙化
钙化是软骨源性肿瘤重要的影像特征 CT表现为形态不一的钙化,包括颗粒状、结 节状及片絮状;MRI T2WI呈现形态不一的低信号 区
2、骨质破坏
软骨肉瘤大部分呈溶骨性骨质破坏,破坏边界 不清晰
谢谢~
溶骨性骨质破坏 4、增强扫描呈“花环样”、“蜂窝样”改
变,渐进性强化。
参考文献
1、张水兴,郭建东,《颅底软骨肉瘤与软 骨瘤影像征象对照分析》,临床放射学杂志, 2013年第32卷第8期
2、涂建华,王钢,《颅底软骨肉瘤的CT和 MR诊断》,临床放射学杂志,2003年第 22卷第7期
3、彭泽峰,夏宇,《颅底软骨肉瘤CT、 MR与病理表现》,中国医学影像技术, 2006年第22卷第3期
肿瘤内部可见残留骨嵴而非钙化,软骨肉瘤钙 化较脊索瘤常见
特别是位于鞍旁的脊索瘤与软骨肉瘤鉴别困难, 须通过病理检查及免疫组化加以区别
鉴别诊断
(二)脑膜瘤
中年女性多见 T1WI及T2WI均为中等信号 多以宽基底与颅骨相邻,增强明显均匀强化,
可见特征性“脑膜尾征” 钙化呈散在沙粒样,邻近骨质增生改变
(四)鞍旁神经鞘瘤
起源于第Ⅲ、Ⅳ、V1、V2和Ⅵ 对颅神经,常 累及第V对颅神经。
骑跨于中后颅窝之间呈哑铃状是三叉神经鞘瘤 典型的形态特征
易囊变 颞骨岩尖可有骨质吸收。
Case 男,44岁,左耳听力下降1个月
鉴别诊断
(五)胆脂瘤
最常见于桥小脑角区, 鞍旁次之。 为分叶状或不规则形,呈塑形或填充式向鞍内
及桥小脑角生长,有包绕或在正常神经结构中 缓慢生长的趋势。(见缝就钻) DWI高信号是特征性改变。 增强后大多未见强化,少数部分囊壁见强化
男,51岁
颅底软骨肉瘤-小结
1、好发于颅底软骨结合处 2、T1WI:等、低信号,T2WI混杂高信号
(低信号—钙化,高信号—软骨基质囊变) 3、CT可见多发颗粒状、片絮状钙化,可见
3、增强扫描
(1)渐进性强化,于延迟期强化更明显
(与瘤内肿瘤细胞少,血供差且含有大量粘液基质,黏蛋 白有吸附聚积Gd-DTPA分子等作用有关)
(2)增强扫描呈“花环”、“蜂窝”样改变。
(软骨基质被多发含血管的纤维束带分隔,软骨细胞及粘 液成分多集中周边区域,肿瘤中年余
鉴别诊断
(一)脊索瘤
好发部位:斜坡、骶骨。 病理上为分叶状柔软胶冻状肿块。 T2WI显著高信号是脊索瘤的特征,也反映了脊
索瘤的组织学特性,肿瘤组织主要由长T2弛豫 时间的黏液间质和分泌黏液的液滴状瘤细胞构 成。
脊索瘤VS软骨肉瘤
大多发生于中线,易引起颅底骨质破坏,累及 枕骨斜坡为主,颅底软骨肉瘤偏中线居一侧多 见
Case 女,60岁,发作性眩晕3年
鉴别诊断
(三)侵袭性垂体瘤
正常垂体看不见 束腰征 侵袭性垂体瘤包绕颈内动脉,但不引起颈内动
脉的移位和狭窄,此特征可与脑膜瘤鉴别,后 者包绕并推移颈内动脉常引起颈内动脉移位和 狭窄。
Case 女,56y,视物不清10余年,加重3个月
鉴别诊断
颅底软骨肉瘤
福建医科大学附属第一医院 影像科 郑婉静
颅底软骨肉瘤
颅底软骨肉瘤是一种生长缓慢,具有侵袭性 的低级别恶性肿瘤,好发于颅底软骨结合处。
颅底软骨肉瘤的好发部位与胚胎发育基础相 关。
颅骨的骨化分为骨膜内化骨、软骨内化骨。 骨膜内化骨:额骨垂直部、顶骨、颞骨、枕骨鳞部 等颅盖骨; 软骨内化骨:额骨水平部、筛骨筛板、蝶骨、岩骨、 枕骨大部;
