10、阿尔茨默病
阿尔茨海默病科普10问答神内

阿尔茨海默病科普十问十答1.什么是阿尔茨海默病?答:老年痴呆以前是阿尔茨海默病一种通俗的叫法,也就是民间的叫法,发生于老年期和老年前期、以进行性认知功能障碍和行为损害为特征的中枢神经系统退行性病变。
临床上表现为记忆障碍、失语、失用、失认、视空间能力损害、抽象思维和计算力损害、人格和行为改变等。
阿尔茨海默病是老年期最常见的痴呆类型,约占老年期痴呆的70%。
2.目前阿尔茨海默病的发病率高吗?答:随着年龄的增长,阿尔茨海默病患病率逐渐上升,根据最新世界阿尔茨海默病报告显示,每 3 秒钟,全球就会新增一位失智症患者,其中,约 50~70% 是阿尔茨海默病患者。
阿尔茨海默病已经成为世界第五大死亡病因。
阿尔茨海默病患病率与年龄密切相关,年龄每增加6.1岁,患病率升高1倍,65岁以上者年人群体发病率达7%,对于85岁以上的老年人(尤其是女性),其发病率可高达20-30%。
脑部曾受过外伤者,有中风病史者、高血压患者、糖尿病和其他代谢病、抑郁患者患病风险增高。
中国现有老年痴呆患者1507万;预计到 2050 年,我国阿尔茨海默病患者,将有2898万人。
阿尔茨海默病女性患者数量约为男性患者数量的2倍。
绝经期后激素水平的变化是重要的原因。
阿尔茨海默病具有高患病率、高致死率、高经济负担,其实痴呆本身并不可怕,痴呆预防指南的发表及各种药物的研发上市,痴呆已逐渐成为一种可防可治的疾病,但可怕的是老百姓对它认识不足,不能识别早期征象,就医观念、防病意识不强,往往在疾病很严重的阶段才寻求医疗帮助,导致确诊时已错过最佳的干预时期。
3.多大年纪的老人要开始警惕老年痴呆?答:65岁以上老年人应该每年做1次记忆筛查;对于吸烟、中年高血压与肥胖、听力损害、脑外伤、缺乏锻炼、社交孤独、糖尿病及抑郁障碍者可调整为50岁左右开做记忆评估或近1年主诉记忆力下降情况的居民不论年龄大小即开始记忆评估。
因为在痴呆症状出现前10余年脑内就开始出现病理改变,出现痴呆症状后,大多数已经是中晚期,病程不可逆,危害严重,目前的专家共识是将痴呆症的治疗干预期前移至轻度认知障碍阶段,以实现早预警、早诊断、早干预。
阿尔茨海默病简介【最新版】

阿尔茨海默病简介【什么是阿尔茨海默病】阿尔茨海默病(Alzheimer’s disease,AD)是慢性进行性中枢神经系统变性病,是引起老年痴呆最常见的疾病。
病因迄今未明。
【阿尔茨海默病的名称来源】1906年11月3日,德国病理学家Alois A1zheimer医生首次在图宾根举行的第37届德国西南精神病学年会上,报告了一例1901年由家人陪同,前来就诊的51岁已婚妇女奥古斯特·蒂的病历。
奥古斯特有严重的记忆障碍,毫无根据地怀疑丈夫的忠诚,讲话困难并且很难理解别人对她说的话。
她的症状迅速恶化,短短几年就卧床不起,最后于1906 年春天,因为褥疮和肺炎导致的重度感染而去世。
在征得患者家属的同意后,对奥古斯特进行了尸体解剖,阿尔茨海默医生惊奇地发现,奥古斯特的大脑严重萎缩,尤其是大脑皮层部分,而这里掌管着人的记忆、思考、判断和语言。
在显微镜下,小血管里布满了脂肪沉积物,坏死的脑细胞和异常的沉积物充满了四周。
在其脑组织中发现大量“神经炎性斑[即老年斑(SP)]”和“神经原纤维缠结(NFT)”。
1910年,以命名和分类大脑疾病著称的精神病学家Emil Kraepelin医生,将由此种病理改变引起的临床症状与体征命名为“AD”,从此在医学及社会学的字典中增加了一个沉重的名词,揭开了人类研究AD的序幕。
【阿尔茨海默病的流行病学和临床表现】流行病学显示在我国65岁以上老人中,痴呆发病率为5.14%,其中3.21%为AD痴呆。
临床上以记忆障碍、失语、失用、失认、视空间技能损害、执行功能障碍以及人格和行为改变等全面性痴呆表现为特征。
在疾病早期多有脾气性格改变,如健谈的人突然变得沉默寡言,容易急躁与人争执;在记忆方面可表现为轻度遗忘,可体现为近事记忆明显减退,理解、计算、判断及分析综合等智能活动下降,买菜需要列清单,许久不见的熟人记不得名字,经常算错帐,难以胜任工作或家务劳动。
随着病情进展,会出现不能正确回答自己的姓名、年龄、不知道此时的年月日,并会以“已经退休了记日期没意义”为理由对自己的行为进行“解释”。
阿尔茨海默病老年痴呆的主要原因

阿尔茨海默病老年痴呆的主要原因阿尔茨海默病(Alzheimer's disease)是一种逐渐发展的神经退行性疾病,主要影响老年人。
尽管该病的确切原因尚不为人所知,但研究人员在探索阿尔茨海默病的发病机制时已取得了一些进展。
首先,遗传因素是阿尔茨海默病的主要原因之一。
约有95%的阿尔茨海默病病例属于散发性,即病因与遗传无关,而剩余的5%为家族性遗传。
这些建立在基因突变(gene mutations)的基础之上的病例通常在30至60岁之间出现症状,比大多数散发性病例早得多。
研究发现,阿尔茨海默病与三个主要基因的突变有关,即amyloid precursor protein (APP)基因、presenilin-1(PS1)基因和presenilin-2(PS2)基因。
这些突变会引起脑内不正常的蛋白质积累,最终导致病变。
其次,与年龄有关的因素也是阿尔茨海默病发病的重要原因。
陆续进行的研究表明,年龄是患上阿尔茨海默病的最大风险因素。
虽然早发型阿尔茨海默病在中年人中较为罕见,但随着年龄的增长,该病的患病率显著增加。
年龄与病理学的异常积累、神经炎症和细胞衰老等因素有关,这些改变会损害脑细胞的功能并导致记忆和认知功能的衰退。
此外,环境和生活方式也可能对阿尔茨海默病起到一定的影响。
长期以来,与认知功能下降相关的因素已经引起了研究人员的关注。
高血压、高胆固醇、不健康的饮食习惯、缺乏锻炼、抽烟以及社交和智力刺激缺乏等因素都与阿尔茨海默病的风险增加相关。
这些因素通过不同途径影响神经系统,可能导致炎症、氧化应激、凋亡等异常行为,从而加速神经细胞的损伤和死亡。
最后,神经递质失衡也被认为是阿尔茨海默病的原因之一。
多种研究方法已发现,阿尔茨海默病患者的脑内神经递质水平和分布出现异常改变,特别是乙酰胆碱(acetylcholine)的丧失。
乙酰胆碱是一种神经递质,在维持学习、记忆和认知等功能中起着重要作用。
阿尔茨海默病患者大脑内乙酰胆碱的减少可能与病理上的淀粉样斑块(amyloid plaques)和神经纤维缠结(neurofibrillary tangles)有关。
阿尔兹海默氏症的十大预警症状

阿尔兹海默氏症的十大预警症状仁爱华中国翻译自美国阿尔茨海默氏病协会(转载请注明出处)1 .记忆衰退,影响日常生活阿尔茨海默病的最常见的症状是记忆力减退,尤其是对最近了解到的信息。
其他症状包括忘记重要日期或事件,反复询问相同的信息,越来越多地借助字条、电子设备,或家庭成员来处理过去完全由自己做的事情等。
2. 规划或解决问题显得比以前困难阿尔茨海默病患者制定、执行计划的能力会发生一定的变化。
他们也许难以遵照熟悉的菜谱或跟踪每月的账单。
他们也可能难以集中注意力,做同样的事情需要比以前更长的时间。
3. 难以完成居家、工作、休闲中熟悉的事务阿尔茨海默氏症的人往往难以完成日常任务。
有时,开车到熟悉的地点、管理工作预算或想起爱玩的游戏的规则都会有难度。
4. 时间和地点的困惑有阿尔茨海默氏症的人会记不住日期、季节,丧失时间观念。
有时,他们可能忘了在哪或怎么到那里的。
5. 无法理解视觉图像以及空间关系对于某些人来说,视力出问题是阿尔茨海默氏症的一个标志。
他们可能在阅读、判断距离和确定颜色或对比度上有困难,这会招致在驾车中出现问题。
6. 讲话或写字用词上有麻烦有阿尔兹海默氏症的人跟上或参与对话会显得比较有困难。
他们会在交谈中突然停止,不知如何继续或者反复重复自己的话。
他们也可能纠结用词、找不到词或者说错(如把“闹钟”说成“手表”)。
7. 乱放东西、失去找回的能力有阿尔兹海默氏症的人有可能把东西放在不常放的地方。
他们会找不到东西并且没有能力追溯放置过程从而把东西找回来。
有时,他们会指控别人偷他们的东西。
这类事的发生频率会越来越多。
8. 减少或丧失判断能力具有该病的人会判断和决策的能力会降低。
例如,在管钱上他们的判断力很差劲,会把大量的钱花在电话传销上。
他们可能会较少关注自己的梳妆打扮或保持自身洁净。
9. 工作或社交活动萎缩有阿尔兹海默氏症的人可能会开始对爱好、社交、工作项目或运动不感兴趣。
他们会难以继续关注最喜爱的运动队或记住如何完成最喜爱的业余爱好。
阿尔茨海默病名词解释

阿尔茨海默病名词解释
阿尔茨海默病是一种进行性的神经退行性疾病,属于老年痴呆症的一种。
它通常在中老年人中发生,特征是记忆力丧失、认知能力下降以及行为和人格变化。
阿尔茨海默病是由于大脑神经细胞的退化和死亡导致的,这种细胞退化会导致大脑的功能受损。
阿尔茨海默病的病因至今尚不完全清楚,但一些研究表明,遗传因素和环境因素可能会增加患病的风险。
一种与阿尔茨海默病相关的蛋白质叫做β-淀粉样蛋白(Aβ),它在大脑中形成了异常的沉积物,称为阿尔茨海默病斑块。
这些斑块干扰了神经细胞之间的正常通信,并最终导致细胞死亡。
阿尔茨海默病的症状通常从记忆问题开始,患者可能会忘记他们曾经做过的事情、重复相同的问题或迷路。
随着病情的发展,患者可能会遇到更多的认知和行为问题,如难以理解和使用语言、失去常识和判断力、情绪不稳定、易激动或抑郁等。
目前尚无可用的治愈阿尔茨海默病的药物,但一些药物可以帮助控制病情的进展和缓解症状。
此外,采取一些非药物干预措施,如认知刺激、适度的身体活动、均衡的饮食和社交互动,也可以帮助改善患者的生活质量。
未来的研究旨在寻找更好的治疗方法和早期诊断阿尔茨海默病的生物标志物。
这将有助于提供更准确的诊断和更有效的治疗策略,以便更好地管理这种疾病,减轻患者和家庭的负担。
阿尔茨海默病的原因

阿尔茨海默病的原因文章目录*一、阿尔茨海默病的简介*二、阿尔茨海默病的原因*三、阿尔茨海默病的危害*四、阿尔茨海默病的高发人群*五、阿尔茨海默病的预防方法阿尔茨海默病的简介阿尔茨海默病,又名“老年痴呆症”,是一种起病隐匿的进行性发展的神经系统退行性疾病。
临床上以记忆障碍、失语、失用、失认、视空间技能损害、执行功能障碍以及人格和行为改变等全面性痴呆表现为特征。
阿尔茨海默病的原因该病可能是一组异质性疾病,在多种因素(包括生物和社会心理因素)的作用下才发病,目前明确的发病因素主要有以下几点:1、家族史:绝大部分的流行病学研究都提示,家族史是该病的危险因素。
某些患者的家属成员中患同样疾病者高于一般人群,此外还发现先天愚型患病危险性增加。
进一步的遗传学研究证实,该病可能是常染色体显性基因所致。
2、一些躯体疾病:如甲状腺疾病、免疫系统疾病、癫痫等,曾被作为该病的危险因素研究。
有甲状腺功能减退史者,患该病的相对危险度高。
不少研究发现抑郁症史,特别是老年期抑郁症史是该病的危险因素。
其他功能性精神障碍如精神分裂症和偏执性精神病也有关。
3、流行病学研究提示痴呆的患病率与饮水中铝的含量有关。
可能由于铝或硅等神经毒素在体内的蓄积,加速了衰老过程。
4、头部外伤:头部外伤指伴有意识障碍的头部外伤,脑外伤作为该病危险因素已有较多报道。
临床和流行病学研究提示严重脑外,可能是某些该病的病因之一。
5、其他:免疫系统的进行性衰竭、机体解毒功能削弱及慢病毒感染等,以及丧偶、独居、经济困难、生活颠簸等社会心理因素可成为发病诱因。
阿尔茨海默病的危害1、记忆减退,对近事遗忘突出,生活独立性差,对生活,工作,社交活动等造成影响。
2、严重者则日常生活不能自理,大小便失禁,逐渐呈现缄默、肢体僵直情况,因此而需长期卧床,导致肌肉萎缩,形容消瘦等状况。
3、情绪不稳定,易引发精神病理症状,如焦虑症,抑郁症等。
阿尔茨海默病的高发人群阿兹海默症多发与60--90岁的老年人,一般以65岁的年龄段进行划分,65岁以前发病者,称早老性痴呆;65岁以后发病者称老年性痴呆。
阿尔茨海默病,阿尔茨海默病的症状,阿尔茨海默病治疗【专业知识】

阿尔茨海默病,阿尔茨海默病的症状,阿尔茨海默病治疗【专业知识】疾病简介阿尔茨海默病(Alzheimer’s disease,AD)是慢性进行性中枢神经系统变性病导致的痴呆,是痴呆最常见的病因和最常见的老年期痴呆。
AD以渐进性记忆障碍,认知功能障碍、人格改变以及语言障碍等神经精神症状为特征。
常起病于老年或老年前期,多缓慢发病,逐渐进展,以痴呆为主要表现,起病于老年前或者,多有同病家族史、病情发展较快。
遗传素质和基因突变 10%的AD患者有明确的家族史,尤其65岁前发病患者,故家族史是重要的危险因素,有人认为AD一级亲属80~90岁时约50%发病,风险为无家族史AD的2~4倍,早发性常染色体显性异常AD相对少见,目前全球仅有120个家族携带确定的致病基因,与FAD发病有关的基因包括21号,14号,1号和19号染色体,迄今发现,FAD是具有遗传异质性的常染色体显性遗传病。
疾病病因一、病因老年痴呆的病因目前尚未十分明确,但已知有很多原因都会引起老年人痴呆。
1、脑变性疾病:脑变性疾病引起的痴呆有许多种,最为多见的是阿尔茨海默病性痴呆,在老年前期发病的又叫做早老性痴呆。
其发病缓慢,为逐渐进展的进行性痴呆。
除此之外,还有皮克病、廷顿舞蹈病性痴呆、进行性核上性麻痹、帕金森病性痴呆等等。
后面的这些痴呆都比较少见。
2、脑血管病:最常见的有多发性脑梗死性痴呆,是由于一系列多次的轻微脑缺血发作,多次积累造成脑实质性梗死所引起。
此外,还有皮质下血管性痴呆、急性发作性脑血管性痴呆,可以在一系列脑出血、脑栓塞引起的脑卒中之后迅速发展成痴呆,少数也可由一次大面积的脑梗死引起。
总之,脑血管病也是老年痴呆较为常见的病因。
3、遗传因素:国内外许多研究都证明,老年痴呆患者的后代有更多机会患上此病。
但是,其遗传方式目前仍不清楚。
有人认为是显性基因遗传;有人则认为是隐性基因遗传;也有人认为是多基因常染色体隐性遗传,且遗传作用可受环境因素和遗传因子的突变所制约,以致中断其遗传作用。
认识阿尔茨海默病
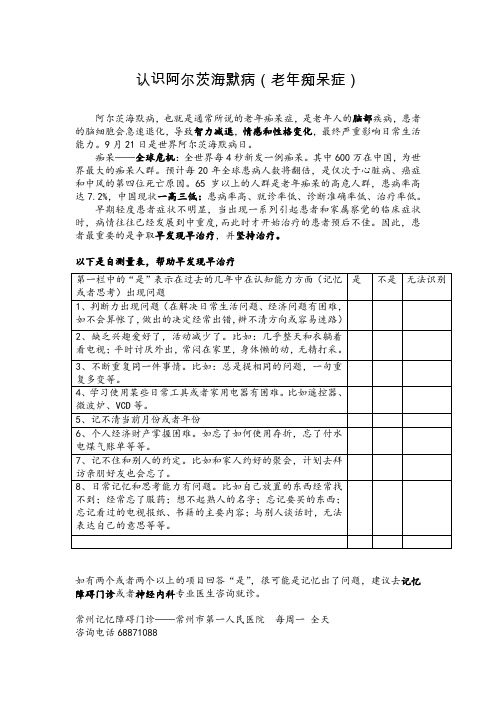
认识阿尔茨海默病(老年痴呆症)阿尔茨海默病,也就是通常所说的老年痴呆症,是老年人的脑部疾病,患者的脑细胞会急速退化,导致智力减退,情感和性格变化,最终严重影响日常生活能力。
9月21日是世界阿尔茨海默病日。
痴呆——全球危机:全世界每4秒新发一例痴呆。
其中600万在中国,为世界最大的痴呆人群。
预计每20年全球患病人数将翻倍,是仅次于心脏病、癌症和中风的第四位死亡原因。
65岁以上的人群是老年痴呆的高危人群,患病率高达7.2%,中国现状一高三低:患病率高、就诊率低、诊断准确率低、治疗率低。
早期轻度患者症状不明显,当出现一系列引起患者和家属察觉的临床症状时,病情往往已经发展到中重度,而此时才开始治疗的患者预后不佳。
因此,患者最重要的是争取早发现早治疗,并坚持治疗。
以下是自测量表,帮助早发现早治疗是不是无法识别第一栏中的“是”表示在过去的几年中在认知能力方面(记忆或者思考)出现问题1、判断力出现问题(在解决日常生活问题、经济问题有困难,如不会算帐了,做出的决定经常出错,辨不清方向或容易迷路)2、缺乏兴趣爱好了,活动减少了。
比如:几乎整天和衣躺着看电视;平时讨厌外出,常闷在家里,身体懒的动,无精打采。
3、不断重复同一件事情。
比如:总是提相同的问题,一句重复多变等。
4、学习使用某些日常工具或者家用电器有困难。
比如遥控器、微波炉、VCD等。
5、记不清当前月份或者年份6、个人经济财产掌握困难。
如忘了如何使用存折,忘了付水电煤气账单等等。
7、记不住和别人的约定。
比如和家人约好的聚会,计划去拜访亲朋好友也会忘了。
8、日常记忆和思考能力有问题。
比如自己放置的东西经常找不到;经常忘了服药;想不起熟人的名字;忘记要买的东西;忘记看过的电视报纸、书籍的主要内容;与别人谈话时,无法表达自己的意思等等。
如有两个或者两个以上的项目回答“是”,很可能是记忆出了问题,建议去记忆障碍门诊或者神经内科专业医生咨询就诊。
常州记忆障碍门诊——常州市第一人民医院每周一全天咨询电话68871088。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
(四)诊断
本例患者日常生活工作能力受损,且生活能力和执行能力较先前水平降低。无法用谵妄或其他严重精神疾病来解释。 根据患者家属提供的病史及进行认知功能量表测定后患者认知或行为受损至少包括以下中的 2 项:①学习记忆新信 息功能受损,症状包括:重复的发问或说话、乱放个人物品、在熟悉的地方迷路。
②推理及处理复杂任务的能力受损、判断力受损,症状包括:对危险缺乏理解、不能胜任财务管理、决断力差、不 能计划一连串的复杂活动。 ③视空间能力受损,症状包括:无法识别面孔或常见物品、视力良好不能发现正前方物品、不能使用简单的工具或 衣物且躯体关系定向困难。 ④语言功能受损(说、读、写)。症状包括:说话时找词困难、犹豫,说话、拼写和书写错误。 ⑤人格或行为举止改变,症状包括:非特异的情绪波动,对先前所从事活动兴趣降低、出现社会不当行为等。在符 合痴呆诊断标准的基础上,患者隐匿起病,缓慢进展,持续数月至数年,并非数小时或数天。看护人员报告或观察 到明确的认知功能恶化,且病史及体检发现早期显著的认知障碍,如下分类:①遗忘表现:AD 最常见症状,学习、 回忆新近习得的知识功能受损,及至少一项认知功能受损证据。②非遗忘表现:主要表现为:a. 语言障碍:最突出 的缺损是找词困难,同时存在其他认知功能缺损。b. 视空间障碍:最突出的缺损是空间认知受损,包括物体、面容、 动作失认、失读,同时还表现其他认知区域受损。c. 执行功能障碍:最突出的缺损是推理、判断及解决问题能力受 损,同时还表现其他认知区域受损。此外,本患者通过 MRI 检查排除了血管性痴呆诊断。临床症状上不符合路易体 痴呆及额颞叶痴呆(详见鉴别诊断)。
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
体格检查既要注意了解患者的一般情况,更需注重神经系统专科检查, 尤其是可与AD相鉴别的疾病体征。
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
【本例体格检查结果】 血压 110/60mmHg,呼吸 13 次 / 分,血氧饱和度 99%,心率 68 次 / 分,脉搏 68 次 / 分。双肺听诊呼吸音清,未闻及干、湿啰音;心 律齐,各瓣膜听诊区未闻及病理性杂音;腹软,无压痛、无反跳痛 及肌紧张。双下肢无水肿。神经系统查体:神清,语利,计算力、 时间、地点、人物定向力差,近记忆力、理解力明显减退。双眼直 接间接对光反射灵敏,双瞳等大等圆,直径3mm,双侧眼球各向 运动充分,无眼震,双侧咬肌对称有力,双侧额纹、鼻唇沟对称, 听力检查欠配合,悬雍垂居中,双侧软腭上抬有力,咽反射灵敏, 双侧转颈和耸肩对称有力,伸舌右偏。四肢肌力、肌张力正常,四 肢腱反射未引出。双侧病理征未引出。共济运动、深浅感觉查体欠 合作。颈软,脑膜刺激征阴性。颈部各血管听诊区未闻及杂音。
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
【病史询问思路】
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
【现病史】5 年前家属发现其记忆力出现减退,尤其是近记忆力, 主要表现为买过了的东西不记得,还要买;丢三落四,刚放置的东 西不记得放在哪里;做饭加了好几次盐;刚吃过药不记得,反复吃 降糖药,曾出现过低血糖情况等。上述症状逐渐加重,并出现买东 西后不认得回家的路,在小区锻炼时迷路等。2年前为了方便得到 照顾搬到女儿家,病情明显加重,并出现精神行为异常,表现为易 怒、脾气古怪、怀疑保姆偷窃钱财、不讲究卫生,甚至还出现随地 便溺的情况。目前需要人看护,不能独立外出散步和买东西,需要 家属督促洗澡、换衣服等。无行动迟缓、幻觉、晕厥、四肢抽搐、 猝倒发作等情况。 【既往史】糖尿病十余年,应用口服药物控制,控制尚可。家族中 母亲可疑为“老年痴呆”。
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
(三)辅助检查 (1)神经心理量表检测:以判断是否为痴呆及痴呆的程度,但有些量表需要经过规范化的培训。基本量表介绍如下。 1)筛查量表:MMSE为痴呆的筛查量表,总分范围0~30分,轻度痴呆患者评分为 18~26 分、中度痴呆评分为 10~17 分、重度痴呆 评分为< 10 分;MoCA量表为痴呆与轻度认知功能障碍(MCI)筛查量表,总分为 30 分,≤ 26分为可疑 MCI患者。 2)认知检测:包括检测情景记忆的加州言语学习测验(california verbal learning test,CVLT)和 Rey 听觉言语学习试验(the rey auditory verbal learning test,RAVLT);语义记忆的语义包括流畅性测验、图片命名任务、词语和图片定义测验;检测执行功能的言语 流畅性测试、Wisconsin 卡片分类测验中的持续反应、连线测验加工速度;检测言语功能的波士顿命名测验(Boston 命名测试)、SIB 语言测试(SIB-L 测试)。还有常用于临床药物观察的阿尔茨海默病评定量表 - 认知(ADAS-Cog)检测量表及严重损害量表(severe impairment battery ,SIB)。 3)日常生活能力量表(activity of daily living,ADL):痴呆日常生活能力检测量表。共 10 项,每项分 4 级,有两项或两项以上达 3 级 (需要帮助)或 4 级(能力丧失)者,或总分≥ 26 分时,可认为有日常生活能力缺损。 4)神经精神科问卷(neuropsychiatric inventory,NPI):检测 AD 的精神行为量表。 5)总体功能的评估:临床医师访谈时对病情变化的印象补充量表(clinicians’ interview-based impressionof change-Plus,CIBIC-Plus), 临床医师访谈时对病情变化的印象补充量表。 6)痴呆分级量表:临床痴呆评定(clinical dementia rating ,CDR)痴呆分级量表,0分为正常,0.5分为MCI,1分为轻度痴呆,2分为 中度痴呆,3分为重度痴呆。全面衰退量表(GDS),痴呆分级量表,分7个等级:①正常;②极轻;③轻度;④中度;⑤中重度;⑥ 重度;⑦极重度。 7)Hachinski 缺血量表(hachinski ischemicscale,HIS):AD 与血管性痴呆的鉴别量表,由 13 项组成。总分≥ 7 分为血管性痴呆,≤ 4 分为 AD,4~7分为混合性痴呆。
10、阿尔茨海默病
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
对阿尔茨海默病(alzheimer’sdisease,AD)进行临床拟诊时, 主要根据患者症状、长期护理人员提供的病史进行分析,得出初步 诊断,再做相应的辅助检查加以验证,使其起到支持或排除初步诊 断的佐证作用,及时修正或完善诊断。病史和体征是诊断资料的主 要来源,也是临床思维导向的主要依据,因此应夯实询问病史和体 格检查的基本功。
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
(四)诊断
AD 的诊断需要有病理证据,目前尚无确定诊断的生物标识,只能在患者活 着时依赖于临床神经心理检测的结果及脑电生理和影像学的辅助检查。其 局限性是受检测医师的主观干扰,在痴呆症状出现前不能预测其发病,易 忽视早期痴呆患者。因此对AD患者进行临床诊断时,关键首先要解决两个 问题:①是否为痴呆,患者都有哪些认知功能受损,是否有日常生活能力 受损。AD 病理从内嗅皮层、海马、内侧颞叶进而蔓延至相关新皮质区,这 种病变损害的区域顺序导致典型性 AD 临床表现一般遵循从海马、颞叶损 害的记忆、言语障碍逐渐发展至顶叶受损的失认、失用等视觉空间障碍, 再进一步累及额叶使执行、注意力功能及精神行为障碍的发展规律。②是 否为 AD,产生痴呆的疾病很多,掌握各种痴呆疾病,不难相互鉴别。
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
鉴别诊断: 1. 变性病性痴呆:除 AD 外的变性病性痴呆 (1)Pick 病及额 - 颞叶痴呆(fronto-temporal dementia,FTD):Pick 病主 要类型为 FTD。FTD 核心诊断症为:50~60 岁起病,呈隐袭性缓慢渐进性 发展,早期有人格改变、社交人际能力下降、精神行为异常、自制力缺乏、 情感淡漠、缺乏洞察力及言语进展性障碍,脑电图正常,影像学上表现为 额颞叶萎缩。与 AD 比较,FTD早期即有人格改变,AD 早期认知改变为主, 很少有人格和行为异常。 (2)Lewy 体病(dementia with Lewy bodies,DLB):呈波动性进展,有 认知障碍、视幻觉和帕金森综合征,上述 3 个症状中出现 2 个即可诊断。 (3)帕金森病伴痴呆(parkinson’s disease dementia,PDD):继发于帕 金森病后出现认知功能障碍,常为轻度健忘、思维缓慢、抑郁等。帕金森 病患者群可有 20%~40%出现 PDD。
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
本例辅助检查结果: (1)患者各项评分结果:MMSE 为 17 分;MoCA 为 13 分;Rey 听觉言语 学习测验(即刻回忆6分,延迟回忆0分)、词语流畅性测验为15分; Boston命名试验16分;连线测验 A 部分 120 秒,B 部分 300 秒;数字广度 试验 3 分;日常生活能力量表 44 分;神经精神问卷 55 分。 (2)血清叶酸、维生素 B12、甲状腺功能、肿瘤标志物均在正常水平。血 清APOE基因为APOE4基因型。患者及家属拒绝进行脑脊液检查。 (3)脑电图检查是双额、双颞前、双颞、双顶弥漫性低中波幅θ波。 (4)头颅 MRI 可见全脑皮质萎缩,冠状位海马萎缩 MTA-scale 评分达 4 分 。 (5)SPECT 可见双侧对称性脑血流灌注量减少,额、颞叶尤明显。患者未 行PET 检查。
高某,女,70 岁,主因“记忆力减退 5 年,逐渐加重伴行为异常 2 年”就诊。
