原发性急性闭角型青光眼临床路径
急性闭角型青光眼的诊断与治疗ppt课件

6
青光眼的分类 三、先天性青光眼(眼球先天性发育异常) 四、混合性青光眼(多种因素、多种机制)
7
原发性急性闭角型青光眼 的发病因素
一、眼球局部的解剖结构变异 1.眼轴短 2.角膜小 3.前房浅 4.房角窄 5.晶体厚
8
原发性急性闭角型青光眼 的发病因素
急性闭角型青光眼 的诊断与治疗
.
1
眼球
4
青光眼的概念 青光眼是一组由于眼压升高引起视神经凹陷性萎缩和视野缺损为共同特征的
疾病。
5
青光眼的分类
一、 原发性青光眼(眼球解剖结构变异) 1.原发性闭角型青光眼 ①急性(起病急、进展快、危害大) ②慢性(起病缓、进展慢、晚期危害大) 2.原发性开角型青光眼
17
青光眼的专科检查 四、前房角检查
1.房角镜检查法 2.超声生物显微镜检查法(UBM )
18
五、视野检查
青光眼的专科检查
19
青光眼的治疗原则
一、药物治疗(禁用M胆碱受体阻断剂) 1.高渗剂(20%甘露醇注射液250ml) 2.降眼压口服剂 乙酰唑胺片 醋甲唑胺片 3.降眼压滴眼液 硝酸毛果芸香碱滴眼液 马来酸噻吗洛尔滴眼液 布林佐胺滴眼液 曲伏前列素滴眼液
No Image
13
原发性急性闭角型青光眼 的鉴别诊断
一、神经系统疾病(头痛伴神经系统体征) 二、消化系统疾病(恶心、呕吐伴消化道其他症状、体征) 鉴别点: 1.痛(眼痛+头痛) 2.红(结膜充血) 3.白(角膜水肿) 4.大(瞳孔散大) 5.硬(眼压升高) 无法确诊:眼科会诊
14
青光眼的专科检查 一、 裂隙灯显微镜检查
战等
10
眼科诊疗指南

眼科诊疗指南原发性急性闭角型青光眼临床路径一、原发性急性闭角型青光眼临床路径标准住院流程(一)适用对象。
第一诊断为原发性急性闭角型青光眼(ICD-10: )行小梁切除术(ICD-9-CM-3:(二)诊断依据。
根据《临床诊疗指南-眼科学分册》(中华医学会编着,人民卫生出版社),《临床技术操作规范-眼科学分册》(中华医学会编着,人民军医出版社),《我国原发性青光眼诊断和治疗专家共识》(中华眼科杂志)1.症状:眼痛、头痛,恶心、呕吐,视力下降等。
2.体征:眼压高,前房浅,结膜充血,角膜水肿,色素KP,青光眼斑,虹膜节段萎缩,前房角狭窄或关闭等。
(三)治疗方案的选择。
根据《临床诊疗指南-眼科学分册》(中华医学会编着,人民卫生出版社),《临床技术操作规范-眼科学分册》(中华医学会编着,人民军医出版社),《眼科临床指南(PPP)》(美国眼科学会编),《我国原发性青光眼诊断和治疗专家共识》(中华眼科杂志)1.小梁切除术:房角关闭超过1/2圆周。
2.激光/手术周边虹膜切除术:房角关闭小于1/2圆周,无青光眼性视神经损害。
(四)标准住院日为5-7天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:原发性急性闭角型青光眼疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备(术前评估)1-2天。
1.必需的检查项目:(1)血常规、尿常规;(2)肝肾功能,凝血功能,感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);(3)心电图,X线胸片。
2.眼部常规检查:视力、眼压、前房、晶体、视盘情况,前房角镜检查。
3.根据病情选择AB超、UBM、视野。
(七)预防性抗菌药物选择与使用时机。
1.按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行,根据患者病情合理使用抗菌药物。
2.选用抗菌药物滴眼液,预防性用药时间可1-3天。
(八)手术日为入院第2-3天。
急性闭角型青光眼病例分析

无黄染
直径11mm,水肿(—),KP (-),无染色,其余无特殊
中央3CT,周边<1/4CT, 房水清
虹膜 瞳孔 晶状体 玻璃体 视乳头
黄斑区
右
左
纹理清晰,颜色正常,无萎缩, 无新生血管,无粘连,无其他特 殊
形状竖椭圆形,大小4*5mm,对 光反射迟钝
纹理清晰,颜色正常,无萎缩, 无新生血管,无粘连,无其他特 殊
既往史:无高血压、糖尿病等慢性病史,无输血史及手术史,否认药物过敏 史。
个人及婚姻史:已婚,配偶体健。
家族史:否认遗传病史,否认免疫疾病史,否认精神病史。
体格检查
T:36.6 0 C; R:20次/分; P:80次/分; BP:120/75mmHg.
营养发育:良好;
皮肤:无黄染,无皮疹;
一只眼曾发生原发性急性闭角型青光眼,对侧眼 又具有高危解剖因素、高褶虹膜或晶体脱位等。 总的来说,就是,功能小梁存在的情况下解除瞳 孔阻滞。
玻璃体腔注射硅油时在下象限做一周边虹膜切除 术以避免硅油引起瞳孔阻滞,或者作为青白联合 手术或标准滤过性手术的组成部分。
眼压高,结膜充血(+),房水闪辉(+) 不支持点: 房角窄,浅前房,无羊脂状KP 结论:基本可排除
用药:
2%美开朗 sol od bid (β受体阻滞剂) 0.2%阿法根 sol od bid (а受体激动剂) 10%派立明 sol od bid ( 碳酸酐酶抑制剂) 1% 毛果芸香碱 sol ou qid (缩瞳剂) 0.3%泰利必妥 sol ou bid (氧氟沙星) 20%甘露醇 250ml iv drip
急性闭角型青光眼 病例讨论
入院记录
临床路径病种
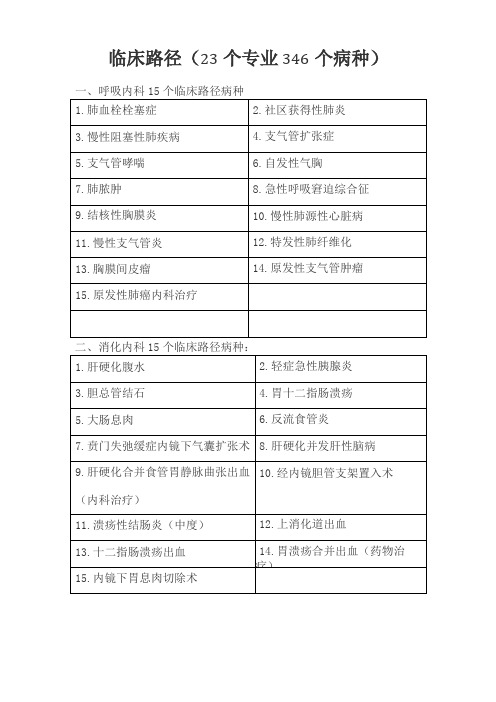
临床路径(23个专业346个病种)一、呼吸内科15个临床路径病种
二、消化内科15个临床路径病种:
四、心血管内科16个临床路径病种
六、肾内科10个临床路径病种
七、内分泌
10个临床路径病种
九、神经外科18个临床路径病种
十、骨科26个临床路径病种
卜一、泌尿外科12个临床路径病种
十二、胸外科16个临床路径病种
十三、心血管外科13个临床路径病种
十四、妇科5个临床路径病种
十五、产科10个临床路径病种
十七、小儿外科16个临床路径病种
十八、眼科13个临床路径病种
十九、耳鼻喉科15个临床路径病种
二十、口腔科16个临床路径病种
卜一、皮肤性病科11个临床路径病种
二十二、肿瘤科15个临床路径病种
二十三、精神科5个临床路径病种。
急性闭角型青光眼的诊治

急性闭角型青光眼是致盲的重要疾病之一,在我国比较多发。
多数患者发病时眼压升高,头部剧烈疼痛,眼球充血,视力下降,同时还会引起恶心、呕吐的症状。
急性闭角型青光眼因房角关闭、房水排出受阻,眼压急剧升高,在临床上分为临床前期、先兆期、急性期、缓解期、慢性期。
因此,在不同发病时期选择适合患者的治疗方案,对减少副作用、帮助患者恢复具有十分积极的意义。
下面,我们共同来学习急性闭角型青光眼的诊治。
(一)概念及流行病学1.青光眼概念:是一组以视神经凹陷性萎缩和视野缺损为共同特征的慢性进行性视神经退行性病变。
病理性眼压增高是主要危险因素,而非必要条件。
2.青光眼的流行病学:世界第二位致盲性眼病(12.6%)。
3.眼压的概念:Intraocular pressure,IOP,眼球内容物作用于眼球内壁的压力。
4.正常眼压(1)16mmHg2x3mmHg,10~21mmHg;(2)双眼间差异≤5mmHg,24h波动≤8mmHg;(3)高峰1:00AM ~5:00AM;(4)临床上应是不引起视神经损害的眼压范围。
5.其他青光眼的危险因素:人种、年龄、近视、家族史、缺血。
(二)房水循环中决定眼压高低的三个因素1.睫状突生成房水的速率。
2.房水通过小梁网流出的阻力。
3.上巩膜静脉压。
(三)青光眼视神经损害机制(Mechanism)1.机械学说(Mechanical Theory):视神经纤维直接受压,轴浆流中断。
2.缺血学说(Ischemic Theory):视神经供血不足,对眼压耐受力降低。
3.神经退行性变:机械性压迫、血供异常、神经营养因子缺乏、兴奋性氨基酸的毒性作用、反应性胶质细胞增生、氧化反应、免疫异常。
4.RGC凋亡(Apoptosis):(进行)视神经凹陷性萎缩/ 视野缺损。
(四)临床诊断要点(Clinical Diagnosis)1.眼压:Goldmann眼压。
2.前房角:房角镜、UBM、前节OCT。
(1)组成:①Schwable’s线;②小梁网;③Schlemm管;④巩膜突;⑤虹膜隐窝——睫状体带;⑥虹膜根部。
原发性急性闭角型青光眼

原发性急性闭角型青光眼临床路径(2009年版)一、原发性急性闭角型青光眼临床路径标准住院流程(一)适用对象。
第一诊断为原发性急性闭角型青光眼(ICD-10: H40.203)行小梁切除术(ICD-9-CM-3:12.64)(二)诊断依据。
根据《临床诊疗指南-眼科学分册》(中华医学会编著,人民卫生出版社),《临床技术操作规范-眼科学分册》(中华医学会编著,人民军医出版社),《我国原发性青光眼诊断和治疗专家共识》(中华眼科杂志)1.症状:眼痛、头痛,恶心、呕吐,视力下降等。
2.体征:眼压高,前房浅,结膜充血,角膜水肿,色素KP,青光眼斑,虹膜节段萎缩,前房角狭窄或关闭等。
(三)治疗方案的选择。
根据《临床诊疗指南-眼科学分册》(中华医学会编著,人民卫生出版社),《临床技术操作规范-眼科学分册》(中华医学会编著,人民军医出版社),《眼科临床指南(PPP)》(美国眼科学会编),《我国原发性青光眼诊断和治疗专家共识》(中华眼科杂志)1.小梁切除术:房角关闭超过1/2圆周。
2.激光/手术周边虹膜切除术:房角关闭小于1/2圆周,无青光眼性视神经损害。
(四)标准住院日为5-7天。
(五)进入路径标准。
1.第一诊断必须符合ICD-10:H40.203原发性急性闭角型青光眼疾病编码。
2.当患者同时具有其他疾病诊断,但在住院期间不需要特殊处理也不影响第一诊断的临床路径流程实施时,可以进入路径。
(六)术前准备(术前评估)1-2天。
1.必需的检查项目:(1)血常规、尿常规;(2)肝肾功能,凝血功能,感染性疾病筛查(乙肝、丙肝、艾滋病、梅毒等);(3)心电图,X线胸片。
2.眼部常规检查:视力、眼压、前房、晶体、视盘情况,前房角镜检查。
3.根据病情选择AB超、UBM、视野。
(七)预防性抗菌药物选择与使用时机。
1.按照《抗菌药物临床应用指导原则》(卫医发〔2004〕285号)执行,根据患者病情合理使用抗菌药物。
2.选用抗菌药物滴眼液,预防性用药时间可1-3天。
临床路径在急性闭角型青光眼病人中的应用

舒适 护 理 是使 人 在 生 理 、 理 、 会 魂 上 达 到 最 愉 快 心 社 灵 的 程 度 , 4个 方 面 的舒 适 是 互 相 影 响 、 辅 相 成 的 。这 在 而 相
一
[ . M] 北京 : 中国心理卫生杂志社 ,9 9:3 . 19 2 5 [] 魏 5 斌. 心理干预在减轻特发性气 胸胸腔 闭式 引流患者焦 虑及
主要 内 容 。 33 对 护 理 管 理 的 思考 .
[ ] 文桂珍 , 3 杨丽华 , 张佩文. 舒适护理在 自发性气胸 患者胸腔闭式
引流中的应 用[ ]国际医药 生 导报 ,0 8 1 7 :I J 2 0 ,4( ) 1 3—15 1. [ 汪向东, 4] 王希林 , 马 弘主编. 心理卫生评定量表 手册( 订版) 增
[ ] 黄彩 霞, 2 叶灶风 , 李仕连, 舒适护删 在腹 部术后病 人的应用[ ] j.
护 理 实 践 与 研 究 ,0 0,(6)2 2 1 7 1 :8—2 . 9
情 允许 的情 况 下 让 病 人 感 到 最 大 程 度 的 舒 适 , 以病 人 为 中 是 心 的 整体 护 理 工作 中 的 具 体 体 现 , 是 评 价 护 理 工 作 质 量 的 电
12 方 法 .
张、 焦虑甚至恐惧的心 理 。临床路径 是为 已确诊 某种疾 病
的 一 组病 人 制 定 “ 以病 人 为 中 心 ” 从 入 院 到 出 院 提 供 标 准 的
两组病人 均以整体 护理为基础。对照组按常规 医嘱进行 诊治和护理( 医师 指示 后 , 为病人 实施 治疗护理 ) 实 验 等 才 ; 组根据科 室统 一制订 的临床路径 表 , 以时间为横 轴 , 以入院指 导、 术前指导 、 检查 、 用药 、 治疗 、 护理 、 饮食 指导 、 活动 、 康教 健
临床路径在急性闭角型青光眼手术患者中的应用

护理缺陷 , 但仍有许 多改 良的空间。
32 1 掌握窒息复苏技术的人员 , .. 加强培训 。尤其是低年 资护
士, 锻炼机会少 , 往往 只停 留于理论 阶段。改进对 策 , 在进行新
3 戴青梅 , 陈丽英 , 雪艳 , 护理风 险管理研 究进展 [ ] 中 徐 等. J.
国护理管理 ,06 6 8 :6—3 . 20 , ( ) 3 8
的浪费 , 使服务对象获得最佳 的照护 品质 。本科 应用 临床路
种 以眼压急剧升高伴有相应症状和眼前段组织改变为特征 的
眼病… 。因发病急 、 视力 下降 明显 , 且反 复发 作后视 力难 以恢 工作单位 :2 60 宁远 湖南省宁远县人 民医院眼科 4 50 收稿 日期:0 1 1 2 2 1 —1 — 0
人员的职责所在 。而新生儿窒息又是威胁新生儿安全的重要 原
配备人员 , 有效防范 了护理缺陷 , 保持警惕 , 充分 的预估 与准备
为窒息新 生儿的抢救 , 争取 了宝贵的时机。 3 12 窒息新 生儿近期并 发症发生 率降低 了。窒 息新生 儿 由 ..
于缺氧程度和时 间的不 同, 容易 出现 缺血缺 氧性 脑病 、 力衰 心 竭、 肺炎等并发症 , 新生儿的生长发育带来深远 的影响 。及时 对 有效地复苏 , 能很 大程度 减少 并发症 的发生 。本研 究 , 预组 干
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
原发性急性闭角型青光眼临床路径
一、原发性开角型青光眼临床路径标准
(一)适用对象。
第一诊断为原发性闭角型青光眼(H40.2)/原发性急性闭
角型青光眼(H40.201)/原发性慢性闭角型青光眼(H40.202)。
(二)诊断依据。
根据《原发性急性闭角型青光眼临床路径》(2009年),《临床诊疗指南-眼科学分册》(中华医学会编著,人民卫生出版社出版,2007年),《我国原发性青光眼诊断和治疗专家共识》(中华医学会眼科学分会,2014年)及美国眼科学会2011版《原发性开角性青光眼临床诊断治疗指南》(preferred practice pattern, American Academy of Ophthalmology)。
1.定义:原发性房角关闭所导致的急性或慢性眼压升高,
伴有或不伴有青光眼性视盘改变和视野损害。
根据临床表现
可将PACG分为急性和慢性两种类型。
2.筛查:建议针对高龄、具有浅前房、窄房角解剖特征的人群进行以医院为基础的机会性筛查。
前期文献已证实房角镜
检查和UBM检查的一致性在80%-90%以上,因此这两种方法均可用于闭角型青光眼的筛查,建议优先考虑用房角镜,有条件的医院建议用房角镜联合UBM检查。
3.分期:原发性急性闭角型青光眼按ISGEO分类系统分
为可疑原发性房角关闭(PACS)、原发性房角关闭(PAC)、原
发性闭角型青光眼(PACG);按房角关闭机制分类为瞳孔阻滞型、非瞳孔阻滞型和多种机制混合型;按疾病过程的传统分类方法分为临床前期、先兆期、急性期、缓解期、慢性期。
原发性慢性闭角型青光眼分为早期、进展期和晚期。
完全失明的患眼为绝对期。
4.激发试验:对闭角型青光眼患者采用改良的激发试验,
即监测短期房角闭合状态(采用明暗光UBM或3min暗适应
对房角进行评估),随后以l h的暗室试验判断眼压水平。
改良后的闭角型青光眼激发试验以房角关闭及眼压升高两项指标
为判断标准,从而决定是否对闭角型青光眼的高危眼进行及
时处理。
激发试验阳性可作为诊断依据,激发试验阴性不能
排除PACG。
(三)治疗方案选择。
1.小梁切除术:房角关闭超过1/2圆周。
2.激光/手术周边虹膜切除术:房角关闭小于1/2圆周,
无青光眼性视神经损害。
PACG的手术治疗原则
1.周边虹膜切除术的手术适应证:急性或慢性前房角关闭、前房角粘连闭合范围累计<1800o、无视盘改变和视野损害者,可选择激光或手术方式行周边虹膜切开或切除术。
2.滤过性手术的适应证:急性或慢性前房角关闭、前房角粘连闭合范围>1800o、药物无法控制的眼压或视神经损伤较
重者,应选择滤过性手术,推荐复合式小梁切除术。
3.对于房角关闭>180o,但仍有部分开放区,眼压升高,行
滤过手术具有严重并发症风险的患者,可采取激光周边虹膜
切开术;术后眼压仍高的患者可采用药物治疗。
4.急性前房角关闭发作时,应给予局部和全身降眼压药
物治疗,迅速降低眼压。
若眼压无法控制或无下降趋势,可
在手术前急诊进行前房穿刺术以降低眼压。
5.原发性急性或慢性闭角型青光眼尚无任何青光眼体征
的对侧眼,存在前房角关闭的可能时,应采用激光或手术方
式行预防性周边虹膜切开或切除术。
如存在非瞳孔阻滞因素,可进行激光周边虹膜成形术。
6.滤过性手术联合白内障手术的手术指征:符合滤过性
手术指征的白内障患者,白内障手术指征参照白内障手术适
应证。
7.单纯白内障手术的指征:符合白内障手术指征又需要
做虹膜周边切除术的青光眼患者可采用单纯白内障摘除术
来治疗。
(四)进入路径标准。
1.第一诊断必须符合原发性闭角型青光眼(H40.2)/原发
性急性闭角型青光眼(H40.201)/原发性慢性闭角型青光眼
(H40.202)。
2.当患者同时具有其他疾病诊断,但在门诊随诊或住院
期间不需要特殊处理也不影响第一诊断的临床路径流程实
施时,可以进入路径。
(五)检查项目。
1.必要的检查项目眼部常规检查:视力、眼压、前房、晶体、视盘情况,前房角镜检查。
2.根据病情选择A超和B超、UBM、视野。
3.如果有条件,应行A超检查测量眼轴长度或采用光
学法(如IOCMaster等)以发现小眼球的患者,需要特别注意
手术风险及并发症。
B超为非必须选择的检查项目,但当眼
底情况看不清时,术前应行B超检查。
UBM是房角检查的
重要手段,尤其在角膜水肿不能缓解的情况下,可以提供房
角关闭的范围和程度。
如果是缓解期,角膜透明,可以做视
野检查评估视神经损伤情况,为评估术后视力预后提供参考
依据。
(六)预防性抗菌药物选择与使用时机。
1.按照《抗菌药物临床应用指导原则(2015年版)》(卫医
发〔2015〕43号)执行,根据患者病情合理使用抗菌药物。
2.选用抗菌药物滴眼液,预防性用药时间可1~3天。
(七)
手术治疗。
1.血常规、尿常规、便常规、肝功能、肾功能、电解质、血糖、凝血功能、感染性疾病筛查(乙肝、丙肝、梅毒、艾滋病等)等;
2.胸部X线片(目前只有全麻患者做胸部X线片)、心电图。
3.根据患者病情进行:前节OCT,眼底立体照相。
(八)出院标准。
1.症状明显缓解。
2.病情稳定。
(九)标准住院日。
标准住院日5-7天。
二、临床路径表单
适用对象:第一诊断为原发性闭角型青光眼(H40.201/H40.202);行小梁切除术(ICD-9-CM-3:12.64)患者姓名:性别:年龄:门诊号:住院号:
住院日期:年月日出院日期:年月日标准住院日:5~7天。
