梅毒诊断标准
梅毒诊断标准

隐性梅毒诊断的关键点:
无任何临床表现,既往无梅毒诊断与治 疗史,梅毒血清学检查结果阳性。
4.5 胎传梅毒(先天梅毒) 4.5.1 流行病学史:生母为梅毒患者。 4.5.2 临床表现: 4.5.2.1 早期胎传梅毒:一般在2岁以内发病,类似于获得性二期梅毒,发育不 良,皮损常为水疱-大疱、红斑、丘疹、扁平湿疣;梅毒性鼻炎及 喉炎;骨髓炎、 骨软骨炎及骨膜炎;可有全身淋巴结肿大、肝脾肿大、贫血等。 4.5.2.2 晚期胎传梅毒:一般在2岁以后发病,类似于获得性三期梅毒。出现炎 症性损害(间质性角膜炎、神经性耳聋、鼻或腭树胶肿、克勒顿关 节、胫骨骨 膜炎等)或标记性损害(前额圆凸、马鞍鼻、佩刀胫、锁胸关节骨质肥厚、赫 秦生齿、腔口周围皮肤放射状裂纹等)。 4.5.2.3 胎传隐性梅毒:即胎传梅毒未经治疗,无临床症状,梅毒血清学试验 阳性,脑脊液检查正常,年龄小于2岁者为早期胎传隐性梅毒,大于 2岁者为晚 期胎传隐性梅毒。 4.5.3 实验室检查: 4.5.3.1 暗视野显微镜检查:在早期胎传梅毒儿的皮肤黏膜损害或胎盘中可查 到梅毒螺旋体。 4.5.3.2 非梅毒螺旋体抗原血清学试验:阳性。 4.5.3.3 梅毒螺旋体抗原血清学试验:阳性 6.5 胎传梅毒(先天梅毒) 6.5.1 疑似病例:应同时符合4.5.1,4.5.2和4.5.3.2项。 6.5.2 确诊病例:应同时符合疑似病例的要求和4.5.3.1、4.5.3.3中的任一项。
6.2 二期梅毒 6.2.1 疑似病例:应同时符合4.2.1,4.2.2和4.2.3.2项。 6.2.2 确诊病例:应同时符合疑似病例的要求和4.2.3.1、4.2.3.3中的任一项。
梅毒实验室诊断标准

梅毒实验室诊断标准梅毒是一种性传播疾病,常常被忽视或者被误诊。
因此,梅毒实验室诊断是非常重要的。
在实验室中,我们必须根据一些特定的标准和指南来确诊患者是否患有梅毒。
下面就是梅毒实验室诊断标准的一些重要信息和要求。
1. 梅毒实验室诊断标准的类型梅毒实验室诊断标准包括两类:直接检测和间接检测。
直接检测包括酸化染色、暗视野显微镜检查和核酸检测等。
间接检测包括梅毒螺旋体抗体检测和梅毒螺旋体结构抗原酶联免疫吸附检测等。
2. 梅毒实验室诊断标准的优点梅毒实验室诊断的优点是能够快速准确地诊断患者是否患有梅毒。
这对于治疗和防止传染病的传播是至关重要的。
实验室检测可以提供比症状检查更准确的结果,特别是在早期诊断中,因为症状往往不明显或没有症状。
3. 梅毒实验室诊断标准的要求在进行实验室测试之前,我们必须注意以下要求:(1)样本的获取必须符合标准。
例如,尿液、血液、脑脊液、皮损等。
(2)样本的储存和运输必须严格按照标准,避免污染或破坏。
(3)操作人员必须具备专业知识和技能,以确保测试结果的准确性。
4. 梅毒实验室诊断标准的解读在进行实验室测试之后,我们必须仔细解读测试结果。
鉴于梅毒是一种非常复杂的疾病,我们需要权衡许多因素,如病人的症状,既往病史等。
不同的测试结果需要不同的解读方法。
结论在人们越来越重视健康的时代,实验室检测成为了诊断疾病的关键手段之一。
梅毒实验室诊断标准的确立,将有助于准确识别和预防梅毒的传播。
我们应该加强对实验室操作、标本采集和处理、测试结果解读等方面的培训,以确保实验室测试的准确性和安全性。
梅毒诊断标准及处理原则

梅毒诊断标准及处理原则中华人民共和国卫生部行业标准梅毒诊断标准及处理原则(Diagnostic criteria and management of syphilis)1诊断标准梅毒诊断必须根据病史、临床症状、体检和实验室检查结果进行综合分析,慎重作出诊断。
1.1 接触史应注意感染史、婚姻史、妊娠史、生育史等。
对胎传梅毒应了解生母梅毒病史。
1.2 体格应作全面体格检查,注意全身皮肤、粘膜、骨骼、口腔、外阴、肛门及表浅淋巴结等部位,必要时进行心脏血管系统及其他系统检查及妇科检查等。
1.3 实验室检查1.3.1 暗视野显微镜检查梅毒螺旋体。
1.3.2梅毒血清学试验:非梅毒螺旋体抗原结合试验,如VDRL、RPR、USR试验等,为筛查试验。
梅毒螺旋体抗原结合试验,如TPHA、FTA-ABS试验等,为证实试验。
1.3.3 组织病理检查。
2梅毒分期诊断标准2.1 一期梅毒2.1.1 病史:有感染史,潜伏期一般为2~3周。
2.1.2 临床表现a.典型硬下疳:一般单发,1~2cm大小,圆形或椭圆形,稍高出皮面,呈肉红色的糜烂面或潜在性溃疡。
创面清洁,分泌物少,周边及基底浸润明显具软骨样硬度,无痛。
多发生于外生殖器,也可见于肛门、宫颈、口唇、乳房等部位。
b.腹股沟或患部近卫淋巴结可肿大,常为数个,大小不等,质硬,不粘连,不破溃,无痛。
2.1.3 实验室检查a.暗视野显微镜检查:皮肤粘膜损害或淋巴结穿刺液可见梅毒螺旋体。
b.梅毒血清学试验:梅毒血清学试验阳性。
如感染不足2~3周,非梅毒螺旋体抗原试验,可为阴性。
应于感染4周后复查。
疑似病例:具备2.1.1及2.1.2为疑似病例。
确诊病例:疑似病例如加2.1.3任何一项为确诊病例。
2.2 二期梅毒2.2.1 病史:有感染史,可有一期梅毒史,病期2年以内。
2.2.2 临床表现a.皮疹为多形态,包括斑疹、斑丘疹、丘疹、鳞屑性皮疹及脓疱等,常泛发对称;掌、跖易见暗红斑及脱屑性斑丘疹;外阴及肛周皮疹多为湿丘疹及扁平湿疣等,不痛但瘙痒。
梅毒及其他性病的诊断及报告

乙类传染病是指:传染性非典型肺炎、艾滋病、病 毒性肝炎、脊髓灰质炎、人感染高致病性禽流感、麻 疹、流行性出血热、狂犬病、流行性乙型脑炎、登革 热、炭疽、细菌性和阿米巴性痢疾、肺结核、伤寒和 副伤寒、流行性脑脊髓膜炎、百日咳、白喉、新生儿 破伤风、猩红热、布鲁氏菌病、淋病、梅毒、钩端螺 旋体病、血吸虫病、疟疾。
37
精选ppt
谁需要了解与掌握性病诊断标准
医疗机构--医生 医疗机构--实验室检验人员 医疗机构--防保人员/报卡录入人员 疾病控制机构--网络疫情信息审核人员 疾病控制机构--性病疫情管理人员 卫生监督机构--传染病疫情执法人员
38
精选ppt
梅毒的诊断标准与病例报告
首先区分:疑似病例 和确诊病例
http://1.202. 129.170:81
中国CDC 性病控制
中心
省级疾病 预防控制
机构
地市级疾病 预防控制机构
县级疾病 预防控制机构
精选ppt
国家卫生部
省级卫生 行政部门
地市级卫生 行政部门
县区级卫生 行政部门
15
目前报告中存在的问题
不报:主要为民营、个体医疗机构 漏报:主要为基层医疗机构 过度报告:疫情管理严格的医疗机构,主要是隐性梅
二期梅毒
48
精选ppt
49
精选ppt
二期梅毒病例报告要求
✓ 无二期梅毒临床表现者不能报告为二期梅毒 ✓ 仅分实验室诊断病例与疑似病例 ✓ 无临床诊断病例 ✓ 无病原携带病例 ✓ 无阳性检测病例 ✓ 复诊病例不报告 ✓ 随访病例不报告 ✓ 跨年度随访血清检查阳性者不报告 ✓ 不能将胎传梅毒报告为二期梅毒
29
精选ppt
梅毒的诊断要点和报告要求
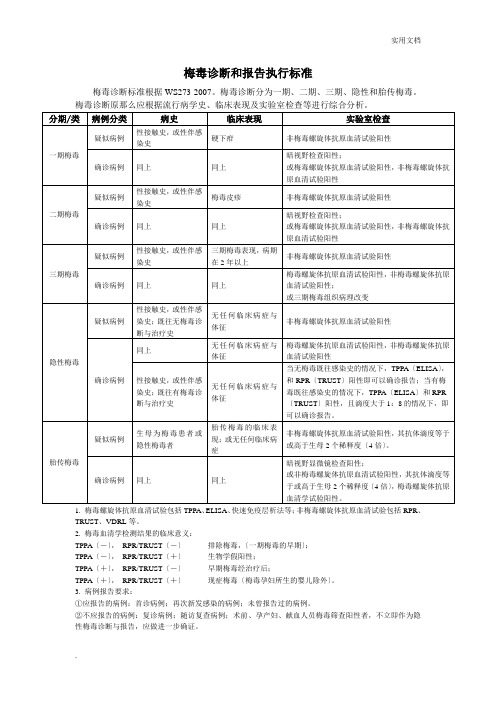
梅毒诊断和报告执行标准
梅毒诊断标准根据WS273-2007。
梅毒诊断分为一期、二期、三期、隐性和胎传梅毒。
梅毒诊断原那么应根据流行病学史、临床表现及实验室检查等进行综合分析。
1. 梅毒螺旋体抗原血清试验包括TPPA、ELISA、快速免疫层析法等;非梅毒螺旋体抗原血清试验包括RPR、TRUST、VDRL等。
2. 梅毒血清学检测结果的临床意义:
TPPA〔-〕,RPR/TRUST〔-〕排除梅毒,〔一期梅毒的早期〕;
TPPA〔-〕,RPR/TRUST〔+〕生物学假阳性;
TPPA〔+〕,RPR/TRUST〔-〕早期梅毒经治疗后;
TPPA〔+〕,RPR/TRUST〔+〕现症梅毒〔梅毒孕妇所生的婴儿除外〕。
3. 病例报告要求:
①应报告的病例:首诊病例;再次新发感染的病例;未曾报告过的病例。
②不应报告的病例:复诊病例;随访复查病例;术前、孕产妇、献血人员梅毒筛查阳性者,不立即作为隐性梅毒诊断与报告,应做进一步确证。
淋病的诊断要点和报告要求。
梅毒的诊断标准模板

Gong XD NCSTD
关于胎传梅毒的诊断
IgM抗体不能通过胎盘 胎儿在宫内感染梅毒螺旋体抗体后,在胚胎晚 期(6-9个月)能合成IgM抗体 新生儿或婴儿检出19S- IgM抗体是诊断先天梅 毒证据 IgG抗体能自母亲通过胎盘转给胎儿,从母亲 来的IgG抗体一般在6个月消失 新生儿自身的IgG抗体,在出生后第3个月开 始形成
皮损或胎盘检查:梅毒螺旋体暗视野检查阳性(为确证试验)
或
非梅毒螺旋体抗原血清筛查试验(RPR/TRUST)阳性,抗体滴度等于或高于
生母4倍(2个稀释度);和 梅毒螺旋体抗原血清确证试验(TPPA/TPHA)阳性
疑似病例-疑似病例
病史:生母为梅毒患者或感染者 临床表现:2岁以内发病的早期胎传梅毒,类似于二期梅毒表现;2岁以 后发病的晚期胎传梅毒,类似于三期梅毒的表现。胎传隐性梅毒,无症状。 实验室检查 非梅毒螺旋体抗原血清筛查试验(RPR/TRUST)阳性,抗体滴度等于或高于 生母4倍(2个稀释度)。未做梅毒螺旋体抗原确证试验
脑脊液检查(WBC、蛋白量)无异常
疑似病例-疑似病例
病史:性接触史/性伴感染史 临床表现:无任何梅毒症状与体征 实验室检查 非梅毒螺旋体抗原血清(筛查)试验(RPR/TRUST)阳性,未做梅毒螺 旋体抗原血清确证试验
Gong XD NCSTD
以下情况不做隐性梅毒诊断,也不 作为隐性梅毒病例报告
梅毒的诊断标准
绵阳市中医院性病科 梁勇
谁需要了解与掌握梅毒诊断标准
医疗机构--相关科室医生 医疗机构--实验室检验人员 医疗机构--防保人员/报卡录入人员 疾病控制机构--网络疫情信息审核人员 疾病控制机构--性病疫情管理人员 卫生监督机构--传染病疫情执法人员
报告性病诊断标准

隐性梅毒的诊断标准
胎传梅毒的诊断标准
确诊病例-实验室诊断病例 病史:生母为梅毒患者或感染者 临床表现:2岁以内发病的早期胎传梅毒,类似于二期梅毒表现;2岁以后发病的晚期胎传梅毒,类似于三期梅毒的表现。胎传隐性梅毒,无症状。 实验室检查 皮损或胎盘检查:TP暗视野检查阳性。患儿检出19S-lgM抗体。 或 RPR/TRUST阳性,抗体滴度等于或高于生母4倍(2个稀释度),其中滴度低者需随访;和TPPA/TPHA阳性 疑似病例-疑似病例 病史:生母为梅毒患者或感染者 临床表现:2岁以内发病的早期胎传梅毒,类似于二期梅毒表现;2岁以后发病的晚期胎传梅毒,类似于三期梅毒的表现。胎传隐性梅毒,无症状。 实验室检查 RPR/TRUST阳性,抗体滴度等于或高于生母4倍(2个稀释度)。未做TPPA/TPHA
价格昂贵 操作繁琐
TPHA
超声裂解的梅毒螺旋体致敏红细胞 产生肉眼可见的凝集反应
敏感性好 操作简单
红细胞易产生非特异性凝集
TPPA
原理与TPHA相同,以人工合成的惰性明胶作为载体
试剂稳定 结果清晰
早期梅毒敏感性低于FTA-ABS
TP-ELISA
超声裂解或重组的梅毒螺旋体抗原包被聚乙烯板 酶标抗原
价格较低 大样本筛查 可实现自动化
非梅毒螺旋体抗原血清试验
梅毒螺旋体抗原血清试验
感染因素
肺结核 病毒性肝炎 肺炎球菌性肺炎 亚急性细菌性心内膜炎 传染性单核细胞增多症 水痘、麻疹、钩端螺旋体病 麻风
传染性单核细胞增多症 麻风 莱姆病 疟疾
非感染因素
自身免疫性疾病(系统性红斑狼疮、类风湿性关节炎、干燥综合征等) 毒品成瘾者 肝硬化 衰老 孕妇
镀银染色 可见到染成棕褐色的梅毒螺旋体
神经梅毒的诊断标准

神经梅毒的诊断标准一、病史诊断神经梅毒需要了解患者的病史,包括感染史、性行为史、既往病史等。
患者应详细描述感染梅毒的时间、症状出现的时间、持续时间等,以便医生对病情进行评估。
二、临床表现神经梅毒的症状多种多样,包括但不限于以下方面:1. 神经系统症状:如头痛、恶心、呕吐、畏光、视力下降、听力减退等。
2. 精神症状:如记忆力减退、注意力不集中、情绪不稳、行为异常等。
3. 感觉异常:如麻木、疼痛、感觉减退等。
4. 运动障碍:如肌肉无力、肌肉萎缩、行走困难等。
5. 意识障碍:如昏迷、意识模糊等。
三、实验室检查1. 血液常规检查:包括白细胞、红细胞、血小板、血糖等指标,用于判断患者是否有血液系统并发症。
2. 脑脊液检查:包括脑压、细胞数、蛋白定量、糖定量等指标,用于判断患者是否患有神经梅毒。
3. 抗体检测:检测血液中的梅毒抗体,如快速血浆反应素试验(RPR)和梅毒螺旋体颗粒凝集试验(TPPA),用于确诊梅毒感染。
4. 影像学检查:包括头颅CT、MRI等影像学检查,用于判断患者脑部是否有梅毒瘤等病变。
四、影像学检查1. 检查前注意事项:患者需提前告知医生既往病史和过敏史,以确保安全进行检查。
同时,患者应遵循医生的指示,保持静止不动,以便获得清晰的影像图像。
2. 检查设备:常用的影像学检查设备包括CT和MRI。
CT检查使用X射线和计算机技术来生成脑部图像,而MRI使用磁场和射频脉冲来生成图像。
根据病情需要,医生会选择合适的检查设备。
3. 检查过程:在进行影像学检查时,患者需平躺在检查床上,并按照医生指示固定头部或身体。
然后,设备开始扫描,整个检查过程通常需要几分钟到半小时不等。
4. 结果判断:医生将根据影像学检查结果判断患者脑部是否有梅毒瘤等病变。
如果发现异常,医生可能会建议进一步检查或治疗。
总之,神经梅毒的诊断需要综合考虑病史、临床表现和实验室检查结果。
如果发现异常,建议及时就医并遵循医生的建议进行进一步检查和治疗。
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
梅毒诊断标准梅毒的诊断标准主要依据病史、临床表现和实验室检查,包括非螺旋体抗原血清学检查、螺旋体抗原血清学检查和脑脊液检查等。
一、病史1、不洁性行为史、嫖娼、配偶或性伴侣有梅毒感染等。
2、孕妇感染梅毒史,所生子女出生时存在梅毒感染。
3、输血史,尤其是早期梅毒患者接受过输血或血液制品者。
二、临床表现1、早期梅毒(1)一期梅毒:主要表现为阴部出现无痛溃疡(硬下疳),通常在受感染后2~4周出现。
(2)二期梅毒:主要表现为皮疹和扁平湿疣以及骨关节、眼、神经、内脏等部位的病变。
皮疹可表现为全身丘疹、斑疹等,通常在感染后8~10周出现。
(3)三期梅毒(内脏梅毒):主要表现为内脏器官的严重病变,如心脏血管梅毒、头部梅毒等。
通常在感染后2年左右出现。
2、潜伏梅毒(隐性梅毒)无任何临床症状,但血清学检查阳性,感染期限不定,但通常在感染后2年以内。
3、三期复发梅毒主要表现为皮肤黏膜的严重损害,并可累及全身各内脏器官,甚至危及生命。
三、实验室检查1、非螺旋体抗原血清学检查:如快速血浆反应素试验(RPR),可检测血清中的反应素抗体。
主要用于诊断一期和二期梅毒,以及判断疗效和复发。
2、螺旋体抗原血清学检查:如梅毒螺旋体颗粒凝集试验(TPPA),可检测血清中的特异性抗体。
主要用于诊断三期梅毒,以及判断疗效和复发。
3、脑脊液检查:主要用于诊断神经梅毒,包括脑脊液VDRL和TPPA 等检查。
根据病史、临床表现和实验室检查,可以诊断梅毒。
诊断后应及时进行治疗,以避免病情加重和传播。
神经梅毒的诊断与鉴别诊断神经梅毒是一种由梅毒螺旋体引起的神经系统感染,其发病率逐年上升。
本文将详细介绍神经梅毒的诊断与鉴别诊断,以帮助医生和患者更好地了解和治疗这种疾病。
一、神经梅毒的症状及病史神经梅毒的症状繁多,患者可能会出现一些神经系统症状,例如头痛和呕吐等。
此外,视物模糊、记忆力减退和四肢无力等症状也较为常见。
部分患者还可能出现精神方面的问题,如抑郁和焦虑等。
在病史方面,神经梅毒患者通常有梅毒感染史,且可能已经在其他器官出现梅毒症状。
此外,患者还可能表现出一些与神经系统疾病相关的症状,例如走路不稳和手指颤抖等。
二、神经梅毒的诊断方法神经梅毒的诊断通常需要综合多种方法进行确诊。
其中,脑脊液检查是最重要的诊断手段之一。
通过脑脊液检查,可以检测出患者脑脊液中梅毒螺旋体的抗体以及白细胞计数和蛋白质含量等指标。
此外,影像学检查如MRI和CT等也可以帮助医生观察患者脑部病变的情况。
神经梅毒的血清试验也是常用的诊断方法之一。
这种试验可以检测出患者血清中的梅毒抗体,对于神经梅毒的诊断具有一定的参考价值。
然而,由于血清试验无法确定患者是否已经发生了神经梅毒,因此不能单独作为神经梅毒的诊断依据。
三、神经梅毒的鉴别诊断神经梅毒需要与多种疾病进行鉴别诊断。
其中,麻风和结核等感染性疾病也需要进行鉴别。
麻风患者可能会出现感觉异常和肌肉无力等症状,但这些症状与神经梅毒有所不同。
此外,结核也可能引起脑部病变,需要进行相应的鉴别诊断。
病毒脑膜炎也是神经梅毒需要鉴别的疾病之一。
病毒脑膜炎是由病毒感染引起的脑部炎症,患者可能会出现头痛和发热等症状。
然而,神经梅毒患者出现的症状与此不同,需要进行鉴别诊断。
四、神经梅毒的治疗及预后神经梅毒的治疗通常采用抗生素治疗,如青霉素和头孢曲松等。
这些抗生素可以有效地杀死梅毒螺旋体,改善患者的症状和体征。
然而,治疗时间和剂量需要根据患者的具体情况进行调整。
在预后方面,神经梅毒患者的预后情况因个体差异而异。
部分患者经过及时治疗可能完全康复,但也有部分患者可能会留下后遗症,如认知障碍和肢体瘫痪等。
因此,对于神经梅毒患者,早期诊断和治疗至关重要。
五、结论神经梅毒是一种严重的神经系统感染性疾病,对其诊断与鉴别诊断对于患者的及时治疗和预后具有重要意义。
在临床实践中,医生需要综合运用多种手段进行诊断和鉴别诊断,并依据患者的具体情况制定合适的治疗方案。
尽管神经梅毒的治疗效果在一定程度上取决于患者的个体差异,但早期诊断和治疗仍然是改善患者预后的关键。
因此,对于有梅毒感染史或出现神经系统症状的患者,应及时就医并进行相关检查,以便早期发现和治疗神经梅毒,从而降低患者的伤残率和死亡率。
梅毒的实验室诊断与临床意义课件梅毒是一种由梅毒螺旋体引起的慢性传染病,对人类健康和公共卫生具有严重的危害。
由于梅毒的潜伏期较长,且症状不明显,因此,准确的实验室诊断对于梅毒的防控和治疗至关重要。
一、梅毒的实验室诊断1、显微镜检查显微镜检查是诊断梅毒的一种常见方法。
通过对皮肤组织、血液、尿液等样本的观察,可以发现梅毒螺旋体。
但是,显微镜检查的敏感性较低,容易漏检。
2、血清学检测血清学检测是常用的梅毒诊断方法,通过检测血清中的特异性抗体来判断是否感染了梅毒。
其中,梅毒螺旋体颗粒凝集试验(TPPA)和快速血浆反应素试验(RPR)是常用的血清学检测方法。
TPPA的特异性较高,但灵敏度较低,而RPR的灵敏度较高,但特异性较低。
因此,通常将两种方法结合使用,以提高诊断的准确率。
3、分子生物学检测分子生物学检测可以更灵敏、准确地检测梅毒。
通过对梅毒螺旋体DNA的检测,可以发现早期感染和潜伏感染。
常用的分子生物学检测方法包括聚合酶链反应(PCR)和实时荧光定量PCR等。
二、梅毒实验室诊断的临床意义1、指导治疗准确的实验室诊断可以指导梅毒的治疗。
如果血清学检测结果显示抗体阳性,但滴度较低,说明患者处于感染早期,需要及早进行治疗;如果滴度较高,则说明患者处于感染晚期,需要使用抗生素治疗。
2、判断疗效治疗后,实验室诊断可以判断疗效。
如果血清学检测结果显示抗体滴度下降,说明治疗有效;如果滴度持续升高,则说明治疗无效,需要调整治疗方案。
3、预防并发症梅毒患者容易发生多种并发症,如心脏病、肝病、肾病等。
通过实验室诊断可以及早发现并治疗梅毒,预防并发症的发生。
4、评估公共卫生状况通过对梅毒的实验室诊断和流行病学调查,可以评估公共卫生状况和疫情趋势,为制定防控措施提供依据。
三、总结梅毒的实验室诊断是防控和治疗梅毒的重要手段。
通过显微镜检查、血清学检测和分子生物学检测等方法,可以准确地诊断梅毒。
实验室诊断对于指导治疗、判断疗效、预防并发症和评估公共卫生状况具有重要意义。
因此,我们应该重视实验室诊断在梅毒防控和治疗中的作用,加强实验室建设和检测技术的提高,为更好地防控和治疗梅毒做出贡献。
梅毒的快速诊断、免疫学以及分子生物学的研究梅毒是一种由苍白密螺旋体引起的慢性传染病,具有较高的传染性和危害性。
本文将围绕梅毒的快速诊断、免疫学以及分子生物学的研究展开讨论。
在快速诊断方面,随着科技的不断发展,梅毒的检测方法也得到了不断的改进。
目前,市场上已经有多种梅毒快速诊断方法,包括免疫色谱法、免疫层析法、胶体金法等。
这些方法具有操作简便、快速、敏感性高等优点,但同时也存在一定的局限性,如灵敏度不高、特异性不强等。
因此,未来需要在现有技术的基础上,加强研发新的快速诊断方法,提高诊断的准确性和灵敏度。
在免疫学研究方面,梅毒与人体免疫系统的相互作用是复杂而多样的。
近年来,随着免疫学技术的不断发展,针对梅毒抗体和抗原的检测方法也不断涌现。
其中,酶联免疫吸附试验(ELISA)和化学发光免疫分析(CLIA)是常用的抗体检测方法,而核酸扩增技术(NAAT)则被广泛应用于抗原检测。
这些方法具有较高的特异性和敏感性,但仍然存在一定的局限性,如无法完全区分治愈和未治愈患者等。
因此,未来需要加强免疫学在梅毒研究中的应用,深入研究梅毒与免疫系统的相互作用机制,为梅毒的诊断和治疗提供新的思路和方法。
在分子生物学研究方面,梅毒病毒的基因组序列和进化分析是研究梅毒感染的分子机制的重要手段。
近年来,随着全基因组测序技术的发展,越来越多的梅毒病毒基因组序列被解析,为深入研究梅毒病毒的进化和传播提供了重要的数据支持。
此外,分子生物学技术也被广泛应用于梅毒诊断和疫苗研究领域。
例如,基于NAAT的检测方法可以快速准确地检测出梅毒病毒的核酸,为早期诊断和预防控制提供了重要的技术支持。
然而,目前梅毒诊断和疫苗研究仍面临着许多挑战。
一方面,由于梅毒病毒的基因组结构复杂,且存在多种亚型和变种,使得病毒的进化和传播机制变得更为复杂和多样化。
这为疫苗设计和病毒变异带来了很大的难度,需要不断加强病毒基因组学的研究,以便更好地了解病毒的变异趋势和传播规律。
另一方面,由于梅毒的潜伏期较长,且存在无症状感染的情况,使得早期诊断变得非常困难。
因此,需要研发更为敏感和特异的诊断方法,以便及时发现感染并进行有效的治疗。
总结来说,梅毒的快速诊断、免疫学以及分子生物学研究在梅毒的诊断、治疗和预防控制中具有重要意义。
未来需要不断加强这些领域的研究,深入了解梅毒的发病机制和传播规律,以便为梅毒的诊断和治疗提供更为有效的策略和方法。
同时,需要相关领域学者加强合作,共同推动梅毒研究的发展,为全球公共卫生事业做出更大的贡献。
应用Delphi法评价亚健康的诊断标准亚健康是一种介于健康和疾病之间的状态,具有较高的隐蔽性和主观性。
为了更好地诊断和治疗亚健康,应用Delphi法对其诊断标准进行评价。
一、Delphi法Delphi法是一种群体专家意见调查方法,通过多轮次调查,使专家对某一主题的看法达成一致。
其优点在于能够充分发挥专家们的经验和知识,同时避免了面对面的交流带来的压力。
二、亚健康诊断标准的建立1、搜集相关资料:搜集有关亚健康的文献资料,包括症状、体征、生化指标等方面。
2、建立专家组:从全国选取30位相关领域的专家,他们具备丰富的研究背景和临床经验,对该领域有着深入的了解。
3、设计问卷:根据前期搜集的资料,设计第一轮问卷,包括亚健康的相关问题,要求专家根据自身经验填写。
4、回收整理:回收问卷并整理专家们的意见,分析研究其共识程度。
5、专家会议:组织专家进行面对面的会议,对第一轮问卷的结果进行讨论和评价,进一步形成第二轮问卷。
6、第二轮问卷:将第一轮问卷的结果和专家会议的结论相结合,设计第二轮问卷。
在第二轮问卷中,要求专家对亚健康的诊断标准进行评分,并填写自己对诊断标准的看法和建议。
7、结果分析:对第二轮问卷进行统计分析,计算专家对各项指标的评分均值和变异系数等指标,根据变异系数的大小确定诊断标准的权重系数。
三、结果通过两轮问卷调查和专家会议,最终确定了亚健康的诊断标准,包括:乏力、失眠、食欲不振、情绪不稳定、记忆力减退、注意力不集中、身体不适等7个指标。
这些指标均具有较高的敏感性和特异性,能够较好地反映亚健康的状态。
同时,这些指标也具有较高的临床应用价值,可以为亚健康的治疗提供参考依据。
四、讨论通过应用Delphi法对亚健康诊断标准进行评价,我们得出以下结论:首先,Delphi法是一种有效的群体专家意见调查方法,可以充分挖掘专家的经验和知识,并达成一致意见。
