阿司匹林抗血小板疗法一级预防的意义
《阿司匹林一级预防》课件

脑卒中
通过降低脑动脉粥样硬化 的风险来预防脑卒中的发 生。
02
阿司匹林一级预防的机制与原理
阿司匹林的作用机制
抑制环氧化酶和血栓烷A2的合成
阿司匹林通过抑制环氧化酶的活性,减少前列腺素的合成,从而降低血栓烷A2 的生成。血栓烷A2是一种强烈的血小板聚集诱导剂,因此阿司匹林的作用机制 主要是抑制血小板聚集。
用药时机
在心血管疾病风险评估后,确定开始阿司匹林一级预防的合适时 间。
监测与随访
1 2
定期检查
定期进行血液检查,监测血小板功能和出血风险 。
副作用观察
注意观察患者是否出现阿司匹林常见的副作用, 如胃肠道出血、过敏反应等。
3
调整方案
根据患者的反应和监测结果,适时调整阿司匹林 用药方案。
06
阿司匹林一级预防的未来研究方向
获益。
适用范围
适用于特定的高危人群,不建议健 康人群常规使用。
未来研究方向
进一步探讨阿司匹林在心血管疾病 一级预防中的最佳剂量、使用时长 以及与其他药物的相互作用等问题 。
04
阿司匹林一级预防的风险与副作用
出血风险
消化系统出血
长期服用阿司匹林可能导致胃黏 膜损伤,引发消化性溃疡和消化
道出血。
脑出血
《阿司匹林一级预防》ppt课件
• 阿司匹林一级预防概述 • 阿司匹林一级预防的机制与原理 • 阿司匹林一级预防的临床研究与证
据 • 阿司匹林一级预防的风险与副作用
• 阿司匹林一级预防的实践建议 • 阿司匹林一级预防的未来研究方向
01
阿司匹林一级预防概述
定义与目的
定义
阿司匹林一级预防是指在没有动脉粥 样硬化性心血管疾病(ASCVD)的 人群中使用阿司匹林来预防ASCVD 的发生。
老年人群阿司匹林心血管疾病一级预防作用的最新研究进展

老年人群阿司匹林心血管疾病一级预防作用的最新研究进展阿司匹林对老年人群心血管病一级预防的的目的是减少和避免急性血管事件的发生。
其机制是动脉粥样硬化斑块破裂的瞬间,血小板聚集形成红色血栓,而阿司匹林能够阻止血小板黏结、预防血栓的形成阻[1]。
年龄是冠状动脉粥样硬化心血管病(ASCVD)一个非常重要的危险因素,随着年龄的增大,各种心血管危险因素对血管内皮的受损逐渐加重,冠状动脉斑块形成也会越来越多的,斑块破裂的机会也会增多[2]。
理应阿司匹林对老年人群的心血管病一级预防效果要好于中年或年轻人群。
但是,有关老年人群使用阿司匹林进行一级预防的证据较少,早期阿司匹林一级预防试验入选的参试者多为年龄<70岁的非老年患者[3]。
近年陆续开展了老年人群使用阿司匹林一级心血管病预防的临床试验,试验证据显示老年患者使用阿司匹林一级预防获益小于出血的风险[4]。
本文对最新发表的有关老年阿司匹林一级预防的临床证据进行回顾和解读,对解答老年人群是否使用阿司匹林进行心血管病一级预防可能有一定的帮助。
1.最新的临床证据JPPP研究[4]入选14 464例年龄60~80岁具有高血压、血脂紊乱和糖尿病老年患者随机分为接受非盲法的阿司匹林治疗组或非阿司匹林治疗组。
主要终点为复合终点(心血管死亡、非致命卒中和非致命心肌梗死);次要终点包括各终点事件,预计随访6.5年。
心血管事件由多学科专家组进行盲法评估。
结果显示,阿司匹林对致命和非致命卒中发生率没有显著影响(HR=0.927,P=0.509),阿司匹林没有显著降低缺血性脑卒中和暂时性脑缺血(TIA)发生率(HR=0.783,P=0.061)。
与不服用阿司匹林相比,阿司匹林一级预防策略显著增加了颅外出血(需要输血)或住院治疗的发生率达46%(HR=1.46,P=0.078)。
该研究提示,老年高危患者使用阿司匹林一级预防无显著获益,但增加了出血风险。
ASPREE试验[5]入选了包括19 114例来自澳大利亚和美国年龄≥70岁的老年患者,随机分配接受100 mg/d的阿司匹林(n=9 525)或安慰剂(n=9 589)。
阿司匹林一级预防应用宝典

阿司匹林一级预防应用宝典作者:陈鲁原来源:《健康管理》2017年第03期机制、获益人群和推荐剂量在心血管疾病一级预防方面,阿司匹林是目前指南唯一推荐的抗血小板药物。
严格筛选心血管疾病中高危人群,充分评估获益/风险比,并依据整体心血管风险评估来使用阿司匹林是一级预防取得疗效的关键。
2006年美国预防服务工作组对美国临床预防措施进行获益和经济效益学的评估,应用阿司匹林进行预防的健康获益和经济效益都是5分,名列所有预防措施的首位,明显高于高血压、糖尿病和肥胖的筛查。
阿司匹林是最有效的医学预防措施之一。
健康获益评分和经济效益评分均为满分的只有儿童时期免疫和应用阿司匹林。
2009年国际抗栓临床试验(ATT)协作组发表的荟萃分析中,阿司匹林在心血管疾病一级预防的作用引起了争议。
这是因为它纳入了WHS研究。
WHS研究纳入的近40000例,均为低危女性,占分析病例总数近一半。
哪些高血压患者应该使用阿司匹林1. 高血压合并糖尿病(HOT糖尿病亚组、PHS糖尿病亚组)(具体为男性>50岁、女性>60 岁、无危险因素的糖尿病患者)2. 高血压合伴肾功能不全3、其它高心血管风险的高血压患者:年龄在50岁以上并且具有靶器官损害(2011年《中国心血管病预防指南》);或合并≥3种危险因素者中危人群要不要使用阿司匹林作为一级预防?“低危”人群的标准明确界定为:各相应年龄段血压、血脂正常,不吸烟,无糖尿病。
中危人群要不要使用阿司匹林进行心脑血管疾病一级預防?何谓中度危险?这是目前存在不少争议并令不少医师感到困惑的问题。
虽然一般认为平均10年心血管疾病风险6-10%为中危人群,但我国并未推广和提供广大临床医生所使用的计算工具将其识别。
《2012ACCP 抗栓治疗与血栓预防临床实践指南》中推荐:对于心血管疾病一级预防,年龄>50岁且无心血管疾病症状的人群应用小剂量阿司匹林75~100 mg/d 优于不用,但推荐级别不高,仅为2B。
别把阿司匹林当保健品

很多人都吃过阿司匹林,感冒发烧了也在吃,头痛了也在吃,抗风湿治疗也在吃。
在以往,医学上曾建议使用阿司匹林常用来预防心血管类的疾病,但是现在,这种说法得到了质疑。
最新的研究数据显示,对于那些不存在心血管疾病或者是高风险的人群来说(年龄超过70岁),应尽量避免通过服用阿司匹林预防心血管疾病,对于阿司匹林药物的使用应慎重再慎重,千万不可以乱吃。
1.一级预防需谨慎服用阿司匹林阿司匹林属于抗血小板凝结的药物,该药能够避免血液发生凝结。
当然,对于机体来说,血块的凝结十分关键,如果失去了这种能力,当机体出现小的伤口时,有极大的可能会发生大量失血。
但是如果血管内有血块凝结而成,就会影响机体的血液循环,容易引起缺血性的脑中风。
因此,站在理论的角度来说,服用低剂量的阿司匹林有利于减小中风和心脏病的发病几率,但与此同时还应当考虑到存在出血风险。
2.二级预防服用阿司匹林仍有必要关于心血管疾病的治疗和预防,医学上将预防的标准分为四个等级,一级预防指的是为了避免出现疾病的最初表现采取的预防措施,主要是控制患者的高血压和糖尿病,二级预防和三级预防的目的是降低心血管疾病对机体各部分功能造成的影响或者是为了避免病情复发施行的措施。
美国心脏病协会在2019年3月份发布了心血管疾病的一级预防指南,其中介绍了多种预防心血管疾病的方法,比方说服用阿司匹林、治疗高血压、管理胆固醇以及评估ASCVD的风险等等,主要强调降脂治疗的意义。
新指南表明,对于那些不存在高风险的高龄人群来讲,不再推荐每天使用阿司匹林来预防心血管疾病,但是在二级预防中可以使用该药物,这是由于对于那些发作过心脏病或这者是中风的人群来说,每天使用75mg到100mg的阿司匹林能够明显降低中分和心脏病复发的概率。
对于年龄分布在40岁到70岁之间,且存在较高心血管疾病风险,但是不存在高危因素的患者来说,可以通过每天服用小剂量的阿司匹林预防疾病,但只是推荐二级预防的患者使用。
年龄超过70岁的患者因为存在较高的出血风险,所以即使不考虑心脏病的风险,也不会每天坚持使用阿司匹林药物。
阿司匹林在心血管疾病一级预防中的作用
[ %] KLDIAF?KB) 对 $ 项试验的总计结果表明阿司匹林
的治疗能使血管事件的发生率下降 !$. 。其中对 心肌梗死和冠心病死亡作用的汇总分析显示, 阿司
万方数据 作者单位: !""#$% 北京, 解放军总医院老年心内科
患者 ( " 年风险水平 $# 或 ! 年风险水平 ! *< %# ) 应使用阿司匹林进行一级预防; !* 年冠心病风险 " *< %# - 年的 患 者 不 需 要 使 用 阿 司 匹 林; 风险! !< "# - 年 的 患 者 应 该 考 虑 使 用 阿 司 匹 林; 风险 *< ’ 4 !< 0# - 年的患者则需要根据实际情况 进行分析, 如果患者有强烈用药倾向、 高血压并伴器 官损伤、 或糖尿病、 或卧床时, 可应用阿司匹林进行 预防, 否则就不需使用阿司匹林。
# / / 注: 已试验过更高剂量未发现更大疗效。
他提及阿司匹林对 012 一级预防作用的诊治指南, 相信不久的将来我国也会有更多的相关指南问世。
。基于对心血管
高危因素疗效的评价, 更多的治疗指南推荐在 *+,
/01 /// 089 :;, 9/9
健康男医生 %-$ 34 ’ - 5 ( -- "2! ) 高危男女 ( ((7$ ) !"" 34 ’ 5
高血压 2$ 34 ’ 5 ( !# 27" ) 健康男医生 $"" 34 ’ 5 ( $!%7 ) 高危男性 ( $"#$ ) 2$ 34 ’ 5
[ 1] 美国心脏病学会 ( =;= ) 建议, 阿司匹林应考
2019阿司匹林在心血管疾病一级 预防中的应用中国专家共识

进一步分析显示,在随访时间≥ 5 年的人群中,阿司匹林显著降低全因 死亡率(-5%,P=0.032);在预期 10 年 ASCVD 风险≥ 7.5% 的人群 中,心血管病死 亡率有降低倾向(-8%,P=0.06)。
2016 年美国预防服务工作组(U.S. Preventive Services Task Force, USPSTF)复习11项阿司匹林一级预防试验,结论是在10年 ASCVD风险≥10% 的50~69岁成人中,使用阿司匹林有中等程 度获益,且获益程度超过出血风险。因此USPSTF 推荐10年 ASCVD风险≥10%、出血风险不增加、预期寿命至少10年,且 本人愿意服用阿司匹林至少10年的50~69岁成人使用阿司匹林进 行心血管疾病和结直肠癌的一级预防。
mmol/L。
在欧美国家,近年来由于降压、戒烟和使用他 汀类药物等其他一级预防措施的广泛应用,阿 司匹林一级预防的获益-风险比已经较过去下 降。
2016年欧洲心脏病学会(European Society of Cardiology,ESC)的心血管疾病预防指南提出: 抗血小板治疗会增加大出血风险,故不推荐用 于无ASCVD的人群(Ⅲ, B)。
这些汇总分析的作者以及点评专家均指出, 近年来其他预防措施的完 善导致阿司匹林一级预防的净获益较前降低,因此需要根据现有证据 调整决策 -分析模型,才能准确有效地筛查出使用阿司匹林获益大于 风险的一级预防对象。
美国心脏病学会和美国心脏协会(American College of Cardiology/American Heart Association, ACC/AHA) 2019版心血管病一级预防指南同样认为:阿司匹林不 宜常规用于ASCVD一级预防,否则难有净获益。然而, 适当使用阿司匹林仍然是ASCVD一级预防的主要措施 之一,具体推荐内容有3条:
困惑与思考——阿司匹林与心血管病一级预防

士研究生导师。
医学博士(MBA)中杂志》、《心肺血管疾病杂志》及《中华全科医师杂志》编委,《中国全科医学杂志》及《中华临床医师杂志》特邀审稿专家。
先后承担了北京市卫生局首都科学发展基金、北京市科委,国家大新药创制等科研课题及国际多中心研究等。
阿司匹林在18世纪作为消炎镇痛药问世,1954年发现其延长出血时间的作用,1971年获知其有抑制PG合成的作用,1977年《Stroke》杂志发表了第一个证实阿司匹林预防脑梗死的随机、双盲、安慰剂对照研究,1988年FDA批准用于脑卒中的防治。
阿司匹林先后在心脑血管病一级预防、二级预防及急性期都获得相当多的循证医学证据,得到很多国家指南的推荐,拥有百年历史的阿司匹林成为抗血小板药物中的经典。
在之后的很多研究中,新型抗血小板药物不断涌现。
但是这些药物的循证医学证据主要集中在心脑血管病的二级预防上,在一级预防抗血小板领域内,尽管存在着一些争议,但阿司匹林一直是不二的选择。
在非瓣膜性房颤预防脑卒中的过程中,阿司匹林一直是华法林的备选方案,但是随着研究的深入和新型抗凝剂的兴起,阿司匹林的地位越发显弱,似乎有远离房颤预防脑卒中行列的趋势;那么此次在FDA的声明发表之后,阿司匹林在一级预防中的走势如何再次引起了更多的关注。
指南推荐——阿司匹林一级预防并非空穴来风如前所述,阿司匹林在血管病一级预防中的使用并非空穴来风,是在一定试验的基础投入临床实践的,这一点从下面选取的几个国家指南中也得到了印证:1.美国心脏协会(AHA)建议将阿司匹林用于冠心病高危患者一级预防。
在其发布的卒中一级预防指南中指出,对于高危且使用阿司匹林利大于弊的患者,可将阿司匹林用于心血管病一级预防(包括卒中但不针对卒中)。
此类患者10年内心血管事件发生风险为6%~10%。
2.规范应用阿司匹林治疗缺血性脑血管病的专家共识2006版建议:女性健康研究提示在年龄≥45岁的女性应用小剂量阿司匹林可以降低首次卒中的风险,为阿司匹林在卒中一级预防中的应用提供了新的证据。
探讨阿司匹林在心血管疾病一级预防中的作用

・
V o 1 . 2 6 N o . 3 ・
J o u r n a l o f A e r o s p a c e Me d i c i n e
M a r 2 0 l 5
专题 笔谈
探 讨 阿 司 匹林在 心 血 管疾 病 一级 预 防 中 的作 用
许超蕊 安 丽 萍
率 的影 响 , 其 中1 1 0 3 7人 每 2天 服 用 小 剂 量 阿 司 匹林
3 2 5 mg , 1 1 0 3 4 人服用安慰剂 。随访结果 为 , 服 用小剂量 阿 司匹林 组发 生心 血管 疾病 率显 著低 于服 用安 慰剂组 。英 国男性 医生 服用 阿司匹林 研究 中 J , 随机入选5 1 3 9 名 男性 医生 , 其 中2 5 7 0 名 每人 每次服 用小 剂量 阿 司匹林 3 0 0 m g , 其余 为对照组不 服用 药物 。随访 结果 为服用 阿司匹林 组 死 于心血管疾病显著低于对照组。
应用 阿司匹林进行 心血 管疾病 的一级 预防 , 能够有效 降低 心血管疾 病发病率。可根据患 者个人情 况 , 临床 医生结合 指南 意见 给予小剂量阿司匹林服用。
参 考 文 献 [ 1 ] 孙 宁玲 .阿 司匹林与心脑 血管疾病 一级 预防 : 2 0 1 1新
血栓事件发生 的危险性 。所 以 , 在I 临床应 用阿 司匹林 时要 根据患者具体情 况 制定 治疗方 案 , 改善 患者 预后 , 避免发
示, 阿 司匹林用 于 心血 管疾 病一 级预 防 的最 适 剂量 5 O一
栓形成 , 从而达到预 防和 降低心血 管疾病 发病率 。阿司匹
林 的乙酰基 与环氧化 酶 1结合 为不可逆 反应 , 抑制血 栓素 的合成 , 同时抑 制血管 内皮 中的环 氧化 酶 , 减 少前 列环 素 的合成 。小 剂量 阿司匹林 对前 列环素 的合成影 响较小 , 但 是 可以抑制血栓 素 的合成 。随着 对动 脉粥样 硬 化 的形成 过 程 不 断研 究 , 逐 渐 认 识 到 阿 司 匹林 的 作 用 机 理 还 包 括 干 预体内炎症反应 、 氧化应 激 、 新 生血管 形成等 , 其作 用涉及 动脉粥样硬化的各个步骤 , 起 到抗 动脉 粥样硬化 的作用 。 1 . 2 阿司 匹林抵抗作用 随着阿 司匹林应用 的广泛 , 在临 床 中出现阿司 匹林抵 抗反 应 J 。阿 司匹林 抵抗 是指 阿 司 匹林不能抑制血 小板 的功 能 , 比如 生成 血栓 素 , 增加 严重
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
焦点大家谈编者按:本栏目受到广大读者热烈欢迎,每次讨论都收到许多读者的讨论意见,有的意见因为重复,作了部分删节,有的因为篇幅有限,没有刊用。
本刊将于每次讨论结束部分,刊出参加讨论而未刊出发言内容的读者名单,以表示感谢。
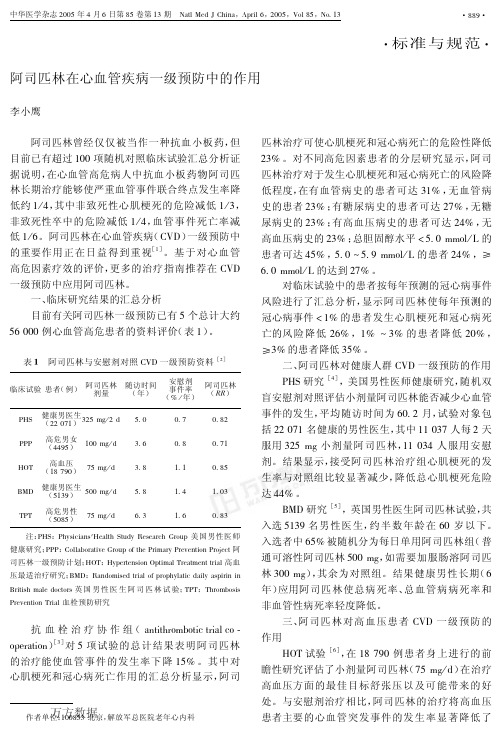
阿司匹林抗血小板疗法一级预防的意义陈晓虎(南京中医药大学附属医院心内科,江苏南京210029)至今有关阿司匹林一级预防的最大汇总分析,总计56000例心血管病高危患者的前瞻性随机多中心临床研究资料评价,包括2个近期持续1年以上的临床试验[内科医师健康研究(PH S)及血栓预防试验(T PT)]研究,结果表明:在无动脉硬化性心脏病史的患者中,阿司匹林治疗能使血管事件发生率下降;心肌梗死和冠心病死亡的危险性降低,其中有血管病史者降低31%,有糖尿病史者降低27%,有高血压病史者降低24%,总胆固醇水平<5 0 mmo l/L者降低4%。
临床试验汇总分析显示:阿司匹林使每年预测冠心病事件<1%的患者发生心肌梗死和冠心病死亡的风险降低26%;每年预测冠心病事件为1%~3%的患者发生心肌梗死和冠心病死亡的风险降低20%;每年预测冠心病事件>3%的患者发生心肌梗死和冠心病死亡的风险降低35%。
在权衡受益和风险以后,美国心脏协会(AH A)对于阿司匹林用于一级预防做出了具体的指导建议:阿司匹林应考虑用于10年心血管事件危险10%的健康男性和女性。
建议下列高危人群应用阿司匹林(75~150 mg/d)进行一级顶防:1)患有高血压,血压控制满意(<150/90m m H g),同时有下列情况之一者:!年龄>50岁;∀具有靶器官损害,包括血浆肌酐水平中度增高;#糖尿病。
2)患有2型糖尿病,!年龄> 40岁,同时有心血管危险因素者,有早发冠心病家族史;∀吸烟;#高血压;∃超重与肥胖,尤其腹型肥胖;%尿白蛋白;&血脂异常。
3)10年缺血性心血管病风险10%的人群或合并下述3项及3项以上危险因素者:!血脂紊乱;∀吸烟;#肥胖;∃50岁;早发心血管病(CVD)家族史(男<55岁、女<65岁发病史)。
郝玉明(河北医科大学第二医院心内科,河北石家庄040000)阿司匹林作为一级预防地位已经明确,关键是选择合适的人群(10年心血管事件风险6%~10%以上)、合适的剂型(精确肠溶)、合适的剂量(75~ 150m g)以获得最大的效益/风险。
应当说拜阿司匹林是一个很好的选择。
然而目前临床应用现状令人担忧,急待改进。
陈锋(谷城县中医院内科,湖北谷城441700)H OT研究证实:如果血压已得到严格的控制,或者是高危冠心病的高血压病人,可推荐小剂量阿司匹林治疗。
女性健康研究提示:年龄>45岁的女性应用小剂量阿司匹林可以降低首次卒中的风险,为阿司匹林在卒中一级预防中的应用提供了新的证据。
因此应大力提倡应用低剂量阿司匹林(75~100 m g/d)作一级预防。
戴伦(滁州市全椒人民医院,安徽滁州239500)循证医学证据表明,口服小剂量(80~160 m g/d)阿司匹林可降低冠心病(CH D)患者心脑血管事件的危险。
其作为CH D的二级预防价值已为医学界之共识,但对于一级预防则尚有争议。
大部分的观点认为是有价值的,特别是在发现了其抗动脉硬化炎症的作用以后,甚或有主张对糖尿病,40岁以上中年人和经绝期妇女都可以作为一级预防。
韩振祥,代振涛(沧州市人民医院,河北沧州061000)AH A/美国脑卒中协会指南建议在心脑血管疾病一级预防中,阿司匹林长期用于10年心血管事件危险6%~10%的人群。
男性>40岁并有两项或以上危险因素,或50岁并有1项或以上危险因素;女性>50岁并有两项或以上危险因素,或>60岁并798中华高血压杂志2007年10月第15卷第10期 Chin J Hyperten sion,Oct2007,Vol.15No10有1项危险因素,应长期服用阿司匹林。
我国是脑卒中高发国家,更应采用阿司匹林作为一级预防。
何贤山(谷城中医院内科,湖北谷城441700)心脑血管病是我国首要死亡原因,由于在我国高血压、糖尿病、代谢综合征、吸烟等心血管病高危人群非常庞大。
因此,一级预防是减少心血管事件的关键措施。
血小板的激活是导致心血管事件的最终共同环节。
各项随机对照研究显示阿司匹林可有效降低首次心肌梗死和心脑血管事件,且随着受试者心血管事件危险增加,阿司匹林一级预防的获益增加,而风险不变。
因此,阿司匹林是唯一被国内外指南推荐用于一级预防的抗血小板的药物。
同时,阿司匹林价廉物美,具有较高的经济学优势,非常适合我国国情,尤其利于在广大农村及城市中低收入人群普及使用,对降低我国全民心血管事件及死亡率具有重要的现实意义。
花戎(江苏省中西医结合医院内科,江苏南京210028) AH A近日颁布了预防女性心血管疾病的新指南,AH A首次推荐所有65岁以上女性均服用阿司匹林,甚至包括那些不处于高危状态的女性,这将使数以百万计的妇女开始服用小剂量阿司匹林。
而且发现具有CVD高危因素越多、未来冠心病风险越大的人群,用阿司匹林获益越大。
因此,阿司匹林应该用于那些高危人群的一级预防。
黄贤锡(汕头大学医学院第一附属医院心内科,广东汕头515041)古人有语未雨绸缪,同样对于疾病预防的意义远远大于治疗。
在当今心脑血管疾病发生率逐年上升的情况下,长期服用阿司匹林抗血小板治疗对预防血栓、栓塞性疾病具有巨大意义:1)高血压患者服用阿司匹林(75m g/d)可使心血管事件降低15%,心肌梗死降低36%;2)对于低危房颤患者,单用阿司匹林即可明显降低缺血性脑卒中发生率,同时未增加出血性卒中的发生率;3)对于颈动脉内膜中膜厚度增加或者颈动脉狭窄的患者,阿司匹林可预防首次脑卒中。
霍晓燕(汕头大学医学院第一附属医院心内科,广东汕头515041)阿司匹林是医学界公认的抗血小板聚集药物。
50岁以上的高血压患者、心脑血管事件中、高危风险患者(10年心脑血管事件风险6%~10%),应推荐长期使用阿司匹林75~160m g/d作为心脑血管事件的一级预防;2型糖尿病伴年龄>40岁、吸烟、肥胖、高血压、血脂异常、尿蛋白、CH D家族史等高危因素者,则用75~160m g/d阿司匹林作为抗血小板聚集的一线药物,预防心脑血管疾病发生。
金振刚(常熟市第五人民医院,江苏常熟215500)多个随机控制试验(RCT)证实,阿司匹林抗血小板疗法如在健康人群中推行∋人群方式(的一级预防,其结果却令人失望,并不能降低总病死率,还存在出血的危险。
不能达到∋预防疾病发生及其后果(的一级预防目的而失去其意义。
但如果进行了危险分层后,对存在心血管病危险的人群或已患病的个体用阿司匹林抗血小板疗法作∋靶人群方式(的一级预防,则确能减少血栓形成的危险,并可降低急性心肌梗死及脑卒中的发生率。
这说明对特殊人群,当获益超过潜在的危险时,应用阿司匹林抗血小板疗法作为∋靶人群方式(的一级预防措施有重大意义。
李国臣(鹤壁矿务局职工二院,河南鹤壁458010)心脑血管病是目前威胁人类健康的首要原因,所以预防十分关键。
而阿司匹林无疑是非常有效的药物之一。
现代研究已证实,抗血小板药物特别是阿司匹林在预防血栓性疾病中具有不可替代的作用。
一方面,疗效确切,服用方便,不良反应较小,另一方面,价格低廉,依从性好,便于推广。
至于用量,还是维持在100mg/d为好,对于年龄段在40~70岁的男性尤其合适,若已有高血压、糖耐量异常的病人,越早用越受益。
林甲宜(安徽省九成医院心内科,安徽安庆246220)在使用阿司匹林一级预防时要注意:1)用药前充分评估获益/风险,即血栓危险和出血二者之间评估,采用肠溶片或加服胃黏膜保护剂,并注意避免药物间的相互作用。
剂量为75~100m g/d,阿司匹林不良反应是剂量依赖性增加,大剂量抑制前列腺素2 (PGI2)增加出血和胃肠道不良反应。
2)稳定控制血压。
3)坚持终身服药,服药时间越长,生存率改善越明显,贸然停药会增加CVD危险性。
阿司匹林一级预防的普及应用能大大降低我国CVD的发病率,节约有限的医疗资源,改善中老年人生活质量。
不服用阿司匹林的首要原因是医生未建议给药,我799中华高血压杂志2007年10月第15卷第10期 Chin J Hyperten sion,Oct2007,Vol.15No10国一级预防十分薄弱亟待加强。
石义永(南京市六合区中医院内科,江苏南京211500) 阿司匹林一级预防临床实践具体情况如下:1)阿司匹林对存在高血压、糖尿病、脂质代谢异常、肥胖、吸烟、缺少运动、有早发心血管病家族史等因素的高危人群可显著减少心血管事件,降低心血管病死率。
2)荟萃分析发现:阿司匹林对于减少心脑血管事件男女有别,男性主要减少心肌梗死,女性主要减少缺血性脑卒中。
2007年女性CVD预防指南认为,对于无危险因素,年龄<65岁的妇女不推荐常规服用阿司匹林预防心肌梗死,有危险因素的应该服用。
年龄65岁考虑服用,至于有高风险因素的不管年龄大小都应该服用。
3)有些CVD如风湿性心脏病、心肌炎、心律失常和无器质性改变的CVD 不需常规服用阿司匹林。
4)大多数指南推荐小剂量阿司匹林(75~150mg/d)用于一级预防,但对有阿司匹林过敏、抵抗和有禁忌证不能用阿司匹林者可以考虑使用氯吡格雷。
张黎(佳木斯市疾病控制中心高血压防治中心,黑龙江佳木斯154000)阿司匹林主要用于心脑血管病的一、二级预防,以减少其发病率和病死率,但一级预防的证据相对较少,指南建议阿司匹林应长期用于10年心血管危险事件6%~10%的人群,以防止首次心脑血管事件的发生,即一级预防不是所有人群都适用,需要权衡患者的获益风险,只有获益超过风险的人群才适合使用。
张培义(沧州中西医结合医院东院区急诊科,河北沧州061000)抗血小板疗法是预防心脑血管病重要的一环。
主要药物有阿司匹林、氯吡格雷和血小板糖蛋白) b/∗a受体拮抗剂,其中阿司匹林拥有最多的循证医学证据,PH S和WH S是阿司匹林一级预防中两次最著名的研究,均证实阿司匹林可使健康男性首次心肌梗死与健康女性首次缺血卒中危险降低分别为44%和24%,使健康老年女性首次心肌梗死、首次缺血卒中危险下降34%和30%,且提示患者发生血管事件的危险性越高,阿司匹林治疗的受益越大。
朱平先(深圳市龙岗区人民医院心内科,广东深圳518172)笔者认为,阿司匹林是预防高危人群心脑血管事件最重要的药物之一,但在临床上的应用远远不足,阿司匹林防治心脑血管事件的另一优势还体现在其经济效益上。
若无阿司匹林禁忌证,长期用小剂量阿司匹林作为一级预防具有重要意义。
本刊编辑部从尽人皆知的解热镇痛药到成为心脑血管病二级预防的基石,阿司匹林在百年旅程中不断开拓新篇章。
