ACS的抗血小板治疗
ACS抗血小板与抗凝治疗新进展

ACS 抗血小板与抗凝治疗新进展急性冠脉综合征抗血小板与抗凝治疗新进展急性冠脉综合征(ACS) 是以冠状动脉粥样硬化斑块破裂或糜烂,继发斑块表面血栓形成和/或远端血栓栓塞,造成完全或不完全心肌缺血为特性的一组疾病。
根据心电图体现, ACS 分为 STE-ACS 和 NSTE-ACS。
STE-ACS 反映了冠状动脉急性完全闭塞,血栓成分以纤维蛋白和红细胞为主,即红血栓。
NSTE-ACS 反映了冠状动脉非完全闭塞,血栓成分以血小板为主,即白血栓。
无论STE-ACS 还是NSTE-ACS,血栓形成和/或血栓栓塞都是最重要的病理生理机制,因此,抗栓在 ACS 的治疗中占据极为重要的地位。
血小板活化与凝血系统激活是血栓形成和/或血栓栓塞过程中含有决定性作用的两个核心环节,两者在体内紧密联系,凝血系统激活后产生的凝血酶,是一种强有力的血小板活化因子,血小板活化后又将增进凝血过程。
抗栓治疗应针对凝血系统和血小板两个环节,分别称为抗凝治疗和抗血小板治疗。
全球每年有 1700 万人死于心血管疾病, ACS 患者住院期间及远期死亡率分别为 6%和 12%。
大量的研究证明,抗凝和抗血小板药品的联合使用首先能够减少 ACS 患者血栓事件的发生率,改善预后;但另首先,多个出血并发症的发生率增加同样威胁患者的生命。
因此,平衡血栓与出血风险是 ACS 患者抗血小板与抗凝治疗的重点及难点,特别在高危患者和某些特殊人群如高龄、肾功效不全等。
一、抗血小板治疗首先,无论 STE-ACS 还是 NSTE-ACS,急性期双联(甚至多联)抗血小板治疗是必须的。
抗血小板药品重要有阿司匹林、氯吡格雷、血小板膜糖蛋白Ⅱ b/Ⅲa(GPⅡ b/Ⅲa)受体拮抗剂和西洛他唑等。
阿司匹林是现在应用最广泛的抗血小板药品,是冠心病抗血小板治疗的基石。
大量临床实验和荟萃分析已经证明了它可减少冠心病患者的缺血事件。
现在,多数指南推荐ACS 患者起始负荷剂量为160~325 mg (非肠溶制剂),急性期剂量应在 150~300 mg/d 之间,3 天后可改为小剂量即 75~100 mg/d 维持治疗。
急性冠状动脉综合征特殊人群抗血小板治疗策略(全文)

急性冠状动脉综合征特殊人群抗血小板治疗策略(全文)抗血小板治疗作为急性冠脉综合征(ACS)治疗的基石,在降低ACS 患者心血管主要不良事件的同时,也增加了其出血风险,一些血栓和(或)出血高风险的特殊患者(如高龄、溶栓治疗、合用口服抗凝药、肺栓塞、脑血管疾病等)在接受抗血小板治疗期间发生血栓/出血风险较大。
现就ACS 特殊人群抗血小板治疗的研究进展及专家意见予以概括。
高龄患者:对于年龄>75岁的ACS患者,在阿司匹林基础上选择氯吡格雷(75 mg 1次/d)作为首选的P2Y12抑制剂,如此次发病前未用此药,建议予负荷量300 mg。
建议DAPT疗程为12个月,可根据患者缺血与出血风险适当延长或缩短。
溶栓治疗患者:1.STEMI溶栓患者尽早给予DAPT:阿司匹林负荷量200~300 mg(嚼服),随后100 mg/d;≤75岁者给予氯吡格雷300 mg 负荷剂量(>75岁者不予负荷剂量),随后75 mg/d,持续治疗至少12个月。
合用口服抗凝药患者:1.低出血风险(HAS—BLED评分≤2分)的ACS 合并房颤患者,起始NOAC/华法林+阿司匹林+氯吡格雷三联抗栓治疗持续6个月,再NOAC/华法林+阿司匹林/氯吡格雷治疗至12个月;2.高出血风险(HAS—BLED评分≥3分的ACS合并房颤患者,应根据缺血风险给予起始NOAC/华法林+氯吡格雷双联治疗,或NOAC/华法林+阿司匹林+氯吡格雷三联抗栓治疗持续1个月,再NOAC/华法林+阿司匹林/氯吡格雷双联抗栓至12个月。
肺栓塞(或静脉血栓栓塞症)患者:1.ACS合并急性肺血栓栓塞症(PTE):药物溶栓治疗后,可选择阿司匹林+氯吡格雷+NOAC/华法林三联抗栓治疗至少3个月,后根据病情决定是否停用NOAC或华法林;2.ACS 拟行支架置人术合并急性PTE:除非紧急支架置人,否则均应优先按指南处理急性PTE,并联用阿司匹林,尽可能在完成PTE的抗栓治疗3个月后,再行支架置入。
ACS抗血小板治疗

新型ADP受体拮抗剂
如cangrelor,可在手术过程中快速逆转抗血 小板作用,降低围手术期血栓风险。
抗血小板治疗的个体化方案研究
根据患者的基因型、危险因素和临床 特征制定个体化的抗血小板治疗方案 ,以提高治疗效果并降低不良反应。
研究不同患者对不同抗血小板药物的 反应差异,为临床提供更精确的治疗 选择。
防止血栓形成
血小板在血栓形成过程中起关键作用,通过抗血小板治疗 可有效抑制血小板聚集,预防血栓形成,从而降低心肌梗 死、中风等严重心血管事件的发生率。
改善患者预后
及时、规范的抗血小板治疗有助于改善ACS患者的临床预 后,提高患者的生活质量和生存率。
临床实践中的注意事项与挑战
01 02
出血风险
抗血小板治疗会增加出血风险,特别是消化道出血、脑出血等严重出血 事件。医生需根据患者情况谨慎评估抗血小板治疗的利弊,选择合适的 药物和剂量。
01
02
03
抑制血小板活化
抗血小板药物通过抑制血 小板表面的受体或酶,阻 止血小板活化,从而降低 血栓形成的风险。
抑制血小板聚集
抗血小板药物可以抑制血 小板之间的聚集反应,防 止血栓形成和血管阻塞。
增加血小板溶解
某些抗血小板药物可以促 进血小板溶解,从而降低 血小板数量和活性,减少 血栓形成的风险。
ACS的分类与临床表现
NSTEMI/UA
非ST段抬高型心肌梗死和不稳定型心绞痛的病理生理机制相似,冠状动脉存在 不稳定的粥样斑块,但没有完全闭塞,心电图表现为非ST段抬高。临床表现为 阵发性胸痛、呼吸困难、心悸等。
STEMI
ST段抬高型心肌梗死是由于冠状动脉完全闭塞导致心肌缺血坏死,心电图表现 为ST段抬高。临床表现为持续剧烈胸痛、心力衰竭、心律失常甚至心脏骤停。
特殊情况下如何优化抗血小板治疗策略

RCA(参标) LCx LAD
是(参标) 否
体外循环(参标) 非体外循环
高脂血症
糖尿病
抗血小板治疗
吻合部位
序贯治疗
CABG术
1.096 (0.511-2.353)
0.729 (0.375-1.418)
1.032 (0.420-2.540)
出血风险评估与预防,及出血后应对
不同手术的风险评估与围手术期应对
系统性患者教育
尤以胃肠道出血更为常见
出血风险评估是ACS治疗决策的重要组成部分
2007年ESC UA/NSTEMI指南:
出血风险的评估是决策过程的重要组成部分
I,B
制定治疗方案时应该将出血风险考虑在内。对出血高危患者,应该采用已知可降低出血风险的药物、联合用药和非药物方法(血管途径)
* P=NS
* 指与未服药组比较
CABG术后口服抗血小板治疗推荐
如CABG前未给予阿司匹林(100-325mg/d)治疗,应于术后6小时内启动阿司匹林治疗,并维持终生使用以减少SVG闭塞和不良心血管事件
A
C
对阿司匹林不耐受或过敏的CABG患者,氯吡格雷75mg/d是合理的选择
2011年ACCF/AHA CABG指南
MINAP=心肌缺血国家审查项目(英国ACS国家级注册研究),GPAD=全科治疗研究数据库
临床现况与指南推荐不一致的原因分析
导致抗血小板药物短期/永久停用的常见原因: 胃肠道相关(出血或需行内镜手术等) 非心脏/胃肠道手术 心脏手术 患者不耐受、不依从 经济/社会因素
临床实践中抗血小板治疗的优化策略
2009 ACC/ACG白皮书
ERCP=endoscopic retrograde cholangiopancreatography; PEG= percutaneous endoscopic gastrostomy
ACS 患者最佳双联抗血小板治疗方案是什么?

近期,法国研究者 Angoulvant 等人在BMJ 杂志上发表文章,以探讨急性冠脉综合征(ACS)最佳双联抗血小板治疗方案。
研究提到,2014 年欧洲心脏病指南建议急性冠脉综合征(ACS)患者应服用双联抗血小板药物12 个月,并提出阿司匹林联合普拉格雷或替格瑞洛的效果优于阿司匹林联合氯吡格雷。
但毫无疑问这两种新型P2Y12 抑制剂均会增加出血风险。
对于普拉格雷,在ST 段抬高型心肌梗死(STEMI)的老年患者、瘦弱患者和既往有脑血管疾病患者中的出血风险更高。
而替格瑞洛增加非CABG 相关出血风险更为明显。
Swiss 研究纳入了2148 例患者,研究ACS 后普拉格雷或者氯吡格雷联合阿司匹林治疗出血的风险。
结果表明两者之间出血风险无明显差异,但普拉格雷组心脏病死亡率及缺血事件发生率较氯吡格雷组低。
有趣的是,普拉格雷组1 年的非CABG 相关的TIMI 出血事件与TRITON-TIMI 38 研究中发生率相似。
而氯吡格雷组中非CABG 相关的TIMI 出血事件较TRITON-TIMI38 研究发生率高。
主要原因或许是普拉格雷组中患者管理优于氯吡格雷组。
作者认为两者在评估出血风险时,其效应相似。
但至今仍未有对于普拉格雷与替格瑞洛这两种新型P2Y12 抑制剂的临床效果及安全性的头对头研究。
这两个药物的药效动力学及药代动力学不一样,这可以解释在TRITON-TIMI 38 研究和PLATO 研究中的出血风险不一致。
普拉格雷不可逆抑制P2Y12 受体从而缩短血小板寿命,替格瑞洛可逆抑制P2Y12 受体。
这可以解释在CABG 相关TIMI 出血风险中,普拉格雷与氯吡格雷相比出血风险增加。
而在替格瑞洛中并未观察到该现象。
为预防出血,CABG 术前7 天需停用普拉格雷,氯吡格雷需停用5 天,而替格瑞洛需3 天。
故心脏病专家需仔细评估CABG 手术指征并选用合适的抗血小板治疗药物。
Swiss 研究中,71%-75% 患者植入药物支架,随之而来血栓形成风险增加。
ACS患者抗血小板治疗策略

抗血小板治疗药物的演变
1988年FDA批准用于临床的抗血小板药物 单用疗效有限,增加剂量会增加出血危险
阿司匹林
第一个噻吩吡啶类
1991年FDA批准 严重不良反应:中性粒细胞减少、血栓性血小板减少性紫癜
噻氯匹定
氯吡格雷
1998年FDA批准 疗效、安全性被广泛证实
ESC2014 心肌血运重建指南对PCI术后DAPT治疗,维持剂量及时间的推荐
ESC 2014 《心肌血运重建指南》推荐
择期PCI 术前建议服用氯比格雷600mg或更大剂量的负荷剂量,75mg/日维持剂量 对于支架置入术后的抗血小板治疗,药物洗脱支架(DES)置入术后应给予双
联抗血小板治疗6 个月 接受第二代DES 置入后的高危出血风险患者应接受双重抗血小板治疗3 个月 而对于存在高缺血和低出血风险的患者,或许可以给予双重抗血小板治疗6 个
② 发病12h后接受PCI的患者,参照直接PCI用药; ③ 接受溶栓的PCI患者,溶栓后24h内口服300mg负荷剂量,24h后口服300-600mg
负荷剂量,维持剂量75mg/d,至少12个月; ④ 未接受再灌注治疗的患者,口服氯吡格雷75mg/d,至少12个月。
新进展:ESC 2014 心肌血运重建指南
血风险)
Ferreiro JL, Sibbing D, Angiolillo DJ.Thromb Haemost. 2010;103:1128-35.
抗血小板策略调整需基于缺血与出血风险的平衡
平衡策略
缺血
• 对于心脑血管事件高危患 者,如ACS、近期行PCI 者,建议继续双抗治疗
• 过早停用抗血小板药物者 临床结局更差
小结
合并CKD患者同时增加ACS患者缺血及出血风险 无禁忌征的情况下,CKD患者应该接受与其他患者相同的一线
ACS患者双联抗血小板和抗凝治疗流程图

ACS患者双联抗血小板和抗凝治疗流程图
.
ACS患者双联抗血小板和抗凝治疗流程图
STEMI
介入治疗溶栓治疗ACS患者
NSTEMI/UI
低危中、高危极高危
抗血小板:
介入前:尽早赐予双联抗血小板负荷量治疗,建议使用
P2Y12 受体克制剂。
介入后:双联抗血
抗血小板:
抗凝:
溶栓前:尽早赐予
介入前:低分子肝
双联抗血小板负荷
素;介入后 :低分子
量治疗,建议使用
肝素× 3d,必需时
P2Y12 受体克制剂。
结合GPIIb/IIIa 受
体拮抗剂。
溶栓后:双联抗血
rt-PA 溶栓前抗凝:守旧治疗
低分子肝素,起码
接受 48h 抗凝治疗
(最多 8 天或至血
运重修)抗血小板:尽早赐予双联抗血
小板负荷量治疗,建议使用阿
司匹林结合P2Y12受体克制剂,
惯例剂量抗血小板治疗起码维
持 12 个月。
初期 PCI 治疗
抗血小板:尽早赐予双联抗血小板负
荷量治疗,建议使用阿司匹林结合
P2Y12 受体克制剂,惯例剂量抗血小
板治疗起码保持12 个月。
PCI
补交急诊花费办理
住院手续
收入 CCU/ICU
抗凝:低分子肝素,介入后无并发症
精选
补交急诊花费
办理住院手续。
ACS患者双联抗血小板和抗凝治疗流程图
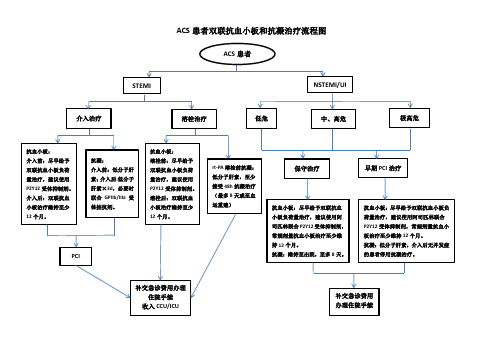
抗血小板: 溶栓前:尽早给予 双联抗血小板负荷 量治疗,建议使用 P2Y12 受体抑制剂。 溶栓后:双联抗血 小板治疗维持至少 12 个月。 rt-PA 溶栓前抗凝: 低分子肝素,至少 接受 48h 抗凝治疗 (最多 8 天或至血 运重建) 抗血小板:尽早给予双联抗血 小板负荷量治疗,建议使用阿 司匹林联合 P2Y12 受体抑制剂, 常规剂量抗血小板治疗至少维 持 12 个月。 抗凝:维持至出院,至多 8 天。 抗血小板:尽早给予双联抗血小板负 荷量治疗,建议使用阿司匹林联合 P2Y12 受体抑制剂,常规剂量抗血小 板治疗至少维持 12 个月。 抗凝:低分子肝素,介入后无并发症 的患者停用抗凝治疗。
ACS 患者双联抗血小板和抗凝治疗流程图
ACS 患者
STEMI
NSTEMI/UI
介入治疗
ห้องสมุดไป่ตู้
溶栓治疗
低危
中、高危
极高危
抗血小板: 介入前:尽早给予 双联抗血小板负荷 量治疗,建议使用 P2Y12 受体抑制剂。 介入后:双联抗血 小板治疗维持至少 12 个月。 抗凝: 介入前:低分子肝 素; 介入后:低分子 肝素×3d,必要时 联合 GPIIb/IIIa 受 体拮抗剂。
保守治疗
早期 PCI 治疗
PCI
补交急诊费用办理 住院手续 收入 CCU/ICU
补交急诊费用 办理住院手续
- 1、下载文档前请自行甄别文档内容的完整性,平台不提供额外的编辑、内容补充、找答案等附加服务。
- 2、"仅部分预览"的文档,不可在线预览部分如存在完整性等问题,可反馈申请退款(可完整预览的文档不适用该条件!)。
- 3、如文档侵犯您的权益,请联系客服反馈,我们会尽快为您处理(人工客服工作时间:9:00-18:30)。
ASA
ASA+clopidogrel 13.6
Bleedings 6.0% 5.0% 4.9 4.0 3.5 2.6 2.0 2.0% 2.3
P=0.12
10.5 8.6 9.8 9.5 9.8
4.0% 3.0%
% of
8 6 4 2 0
1.0% 0.0%
≤100 mg 101-199 mg ≥200 mg ≤100 mg 101-199 mg ≥200 mg
长期(9个月)增加ASA剂量不能改善预后,却增加出血发生率 剂量不能改善预后, 长期( 个月)增加ASA剂量不能改善预后
Peters RJ, et al. Circulation. 2003;108:1682-1687.
强化抗血小板治疗的获益与风险
急性冠脉事件全球注册 (GRACE) 研究结果
8081名ACS患者; 62.7%(5070)接受常规ASA+氯吡格雷治疗; 8081名ACS患者; 62.7%(5070)接受常规ASA+氯吡格雷治疗; 37.3% (3011)患 (3011)患 者接受强化的三联 者接受强化的三联抗血小板治疗(ASA+氯吡格雷+IIb/IIIa拮抗剂) 三联抗血小板治疗(ASA+氯吡格雷 氯吡格雷+IIb/IIIa拮抗剂 拮抗剂)
IPA(5) PAC-1 IPA(20)
*
两联组(n=60) 两联组 三联组(n=60) 三联组
-6.0 -8.0 -10.0 -12.0 -14.0 -16.0
* * * 两联组(n=46) 两联组
三联组(n=51) 三联组
*
*
全部患者
ACS亚组 亚组
韩雅玲等,中华内科杂志, 韩雅玲等,中华内科杂志, 2006:8 :
(CREDO) ) $ 15696 / LYG
氯吡格雷1年 氯吡格雷 年 [2]
(PCI-CURE) )
$ 2856~4775 / LYG
氯吡格雷1年 [2] 氯吡格雷 年
早期介入治疗者) (PCI-CURE早期介入治疗者) 早期介入治疗者
$ 935 / LYG
适合中国国情的效价比分析? 适合中国国情的效价比分析?
氯吡格雷更佳
安慰剂更佳
氯吡格雷
安慰剂
NEJM 2005;352:1179~1189
PCI-CLARITY结果 结果
41% 15 Patients with endpoint (%)
p=0.001 12.0 无氯吡格雷预治疗 (n=930) 氯吡格雷预治疗 (n=933)
10
7.5
38%
p=0.03 6.2
*
P<0.05
三联抗血小板治疗对血小板功能的影响
3个月临床随访结果 个月临床随访结果
10 8 6 4 2 0 0 MACCE 3.3 三联组 两联组
%
5 3.3
*
出血
韩雅玲等,中华内科杂志, 韩雅玲等,中华内科杂志,2006;8 ;
* 两联组发生1例亚急性支架内血栓, 1例缺血性卒中
(二)氯吡格雷在STEMI治疗中的作用 氯吡格雷在STEMI治疗中的作用 CLARITY TIMI-28试验 试验
Day1
Day5
韩雅玲等,中华内科杂志, 韩雅玲等,中华内科杂志, 2006;8
三联抗血小板治疗对血小板功能的影响
CD62p
0.0 -2.0 -4.0 -6.0 -8.0 -10.0 -12.0 -14.0 -16.0
%
IPA(5) PAC-1 IPA(20)
CD62p
0.0 -2.0 -4.0
%
2007 东北国际心血管病论坛
急性冠脉综合征(ACS) 急性冠脉综合征(ACS) 的抗血小板治疗
沈阳军区总医院 全军心血管病研究所心内科
韩
雅
玲
2007.6 沈阳
ACS的病理生理 ACS的病理生理
ACS
内皮功能不良 纤维帽变薄
UAP
血栓
NSTEMI STEMI
炎 症 血管痉挛
不稳定斑块
大脂质核心 血流剪切力
9% RRR (P=0.002)
中国1250家医院参加 家医院参加 中国 的多中心,随机, 的多中心,随机,双 盲临床试验 N=45852
随机化后天数 (d)
Lancet 2005; 366: 1607–21 Days since randomisation (up to 28 days)
(三) 如何看待ACS患者长期抗血小板治疗? 如何看待ACS患者长期抗血小板治疗 患者长期抗血小板治疗?
25
Occluded Artery or Death/MI (%)
36%
Odds Reduction
21.7
Odds Ratio 0.64
(95% CI 0.53-0.76) 0.53-
20
15.0
15
P=0.00000036
10
5
0.4 0.6 0.8 1.0 1.2 1.6
0
n=1752
n=1739
主要结果@ 主要结果 30d (%)
3.0 2.5 2.0
1.6
两联组
三联组
2.6
*
*
1.3 1.0 1.0 0.7 0.4 0.3 0.2 0.2 0.3 1.3
1.5 1.0 0.5 0.0 死亡 MI
ห้องสมุดไป่ตู้UTVR
SAT
MACE
主要出血
*
P<0.05
韩雅玲等,中华医学杂志, 韩雅玲等,中华医学杂志,2006;86(16):1093-96
从全身的角度看待抗长期血小板治疗
一过性缺血发作 缺血性中风 缺血性猝死 心绞痛(稳定性,不稳定性) 心绞痛(稳定性,不稳定性) 心肌梗死 间歇性跛行 急性肢体缺血, 静息痛, 坏疽, 坏死 急性肢体缺血, 静息痛, 坏疽,
长期两联抗血小板治疗的循证医学证据
CURE study 持续服用氯吡格雷平均9个月 持续服用氯吡格雷平均 个月 心脑血管事件风险下降20% 心脑血管事件风险下降 CREDO study 持续服用氯吡格雷12个月 持续服用氯吡格雷 个月 心脑血管事件风险下降27% 心脑血管事件风险下降
Am J Cardiol 2005;96:917–921.
强化三联抗血小板治疗得出阴性结果
新的三联抗血小板治疗方案
ASA+氯吡格雷+西洛他唑
磷酸二酯酶3(PDE-3)抑制剂 磷酸二酯酶 抑制剂 抗血小板聚集 降低冠脉支架术后再狭窄
西洛他唑
治疗外周血管疾病 预防脑卒中
三联抗血小板治疗的疗效与安全性
ACS抗血小板治疗的热点问题 一,ACS抗血小板治疗的热点问题
(一) 联合抗血小板治疗的获益与风险
血栓风险 出血风险
两联抗血小板治疗改善ACS长期预后 长期预后 两联抗血小板治疗改善
CURE Study
共入选12562例UA/NSTEMI患者,随机分组 例 患者, 共入选 患者
MI/中风 心血管死亡 中风/心血管死亡 中风 Cumulative Hazard Rate 0.14 0.12 0.10 0.08 0.06 0.04 0.02 0.00
是否需要更长时间的氯吡格雷治疗? 是否需要更长时间的氯吡格雷治疗? ACC/AHA STEMI指南(2004) 指南( 指南 ) ACC/AHA NSTE ACS指南(2002) 指南
多长期的治疗可达到最好的效价比? 多长期的治疗可达到最好的效价比?
长期氯吡格雷治疗的效价比
氯吡格雷1个月 年 氯吡格雷 个月~1年 [1] 个月
氯吡格雷的长期应用 指南的变迁
ACCP PCI抗栓指南(2001) 抗栓指南
金属支架植入术后,氯吡格雷持续使用 金属支架植入术后,氯吡格雷持续使用14~30d 无论是否PCI,氯吡格雷均应持续使用9个月 无论是否PCI,氯吡格雷均应持续使用9 在非出血高危患者,氯吡格雷可持续使用 个月 在非出血高危患者,氯吡格雷可持续使用12
安慰剂
试验用药 冠脉造影 (2-8 days) (2两组均开放 服用维持量 30天临床随访 天临床随访
NEJM 2005;352:1179~1189
CLARITY TIMI-28试验 试验
标准溶栓和ASA治疗 氯吡格雷可增加梗死相关动脉开通率 治疗+氯吡格雷可增加梗死相关动脉开通率 标准溶栓和 治疗
Odds Ratio
强化抗血小板治疗
预测因子
– NSTE-AMI 1.04 (0.74~1.47) 1.6 (1.2~2.2) – Diabetes – prior CABG – PCI / CABG
死 亡
主要出血事件
0 Better
1 worse
2
对高危病人行强化抗血 小板治疗提出质疑? 小板治疗提出质疑?
46%
p=0.008 6.2
5
4.0
3.6
0 全部事件* 全部事件 PCI前事件 前事件** 前事件 PCI后事件 后事件* 后事件
氯吡格雷每预治疗23人可预防一起严重血管事件! 氯吡格雷每预治疗 人可预防一起严重血管事件! 人可预防一起严重血管事件
*MI, 中风或心血管死亡 **MI或中风 或中风 JAMA. 2005;294(10):1224-32
100 80 60
95.5 96.2
两联组 三联组
63.3
*
68.3
(%)
40 20 0 ACS 多支病变 左主干 CTO
病人基线资料 *
13.4 7.1
*
10.8
(* P<0.05)
4.6
韩雅玲等,中华医学杂志, 韩雅玲等,中华医学杂志,2006;86(16):1093-96
